Что такое туберкулема головного мозга
Вследствие роста туберкулемы в центральной нервной системе возникают тяжелые расстройства, для устранения которых требуется хирургическое лечение, а некроз периферических участков и капсулы приводит к прорыву туберкулемы в субарахноидальное пространство и развитию туберкулезного менингита или хронического ограниченного лептопахименингита. Туберкулемы составляют 2—12% всех внутримозговых опухолей. Количество их может быть разным: от одной до нескольких. В 2/3 случаев встречаются солитарные туберкулемы. Туберкулемы наиболее часто наблюдаются у детей (более 50%), но у взрослых они чаще служат источником менингита. Преимущественная локализация туберкулем (более 80%) субтенториальная, т.е. в области задней черепной ямки — в стволовой части головного мозга и мозжечка, реже супратенториальная и в спинном мозге. Значительно чаще (в 2 раза) болеют мужчины.
Заболевание является вторичным, т. е. возникает при наличии туберкулеза легких, внутригрудных лимфатических узлов или других органов, наиболее часто в фазе диссеминации. Инфекция проникает в центральную нервную систему гематогенным путем, чем объясняется возможность множественной локализации туберкулем в различных отделах мозга.
Клинические проявления туберкулемы сходны с таковыми при опухолях центральной нервной системы. Иногда течение туберкулем бессимптомное и их обнаруживают лишь на вскрытии (при супратенториальной локализации). Продолжительность заболевания от нескольких месяцев до 2—3 лет.
Встречаются два типа развития болезни. Первый тип — заболевание начинается остро с подъема температуры и напоминает инфекционное заболевание с быстрым развитием симптомов поражения мозга, последующим волнообразным течением и длительно сохраняющейся субфебрильной температурой. При таком течении часто диагностируют менингит и менингоэнцефалит. Второй тип — постепенное начало и медленное развитие болезни с ремиссиями. Течение болезни при этом сходно с таковым при опухолях головного мозга. Для клинической картины туберкулем свойственны мозговые и очаговые симптомы, характер которых зависит от локализации туберкулемы. Повышение внутричерепного давления, возникающее при росте туберкулемы, приводит к появлению вялости, заторможенности, головной боли, тошноты и рвоты. На дне глаза определяются застойные соски дисков зрительных нервов. При локализации туберкулемы на путях циркуляции цереброспинальной жидкости, чаще в задней черепной ямке, гидроцефалия и мозговые симптомы появляются рано. Обычно наряду с ними отмечаются нерезко выраженные менингеальные симптомы. Очаговые симптомы развиваются постепенно.
В случае локализации туберкулем в лобной области возникают расстройства психики: нарушения памяти, изменения настроения, атактические явления. При заднелобной локализации слева наблюдается моторная афазия. Для туберкулем центральных извилин характерны двигательные расстройства и нарушения чувствительности. Развитию паралича и пареза предшествуют парестезии, явления раздражения, судороги в конечностях, эпилептоформные судороги. Судороги могут принимать характер децеребрационной ригидности, особенно при выраженной гидроцефалии. При туберкулемах, локализующихся в области подкорковых ганглиев, наблюдаются гиперкинезы: хореиформные, атетозные. При часто встречающейся локализации туберкулем в варолиевом мосту (мост мозга) и продолговатом мозге рано появляется парез отводящего и лицевого нервов, к которому присоединяется парез руки и ноги на противоположной стороне. По мере роста туберкулемы при поражении продолговатого мозга появляются бульбарные симптомы, а при повреждении ножек мозжечка развивается атаксия.
Туберкулемы мозжечка в течение некоторого времени могут протекать бессимптомно, в дальнейшем при их росте появляется типичный симптомокомплекс: односторонняя атаксия конечностей, а затем нарушение тонуса, рефлексов и двигательной сферы.
При двусторонней локализации возникают симптомы поражения обоих полушарий мозжечка. Течение болезни прогрессирующее. При отграничении и обызвествлении туберкулемы наступает ремиссия и клиническая картина в течение некоторого времени не изменяется. Затем, при дальнейшем росте туберкулемы, болезнь прогрессирует и без лечения больные умирают вследствие нарушения функций жизненно важных отделов мозга, гидроцефалии или присоединения туберкулезного менингита.
Для определения локализации туберкулемы в мозге, помимо клинико-неврологического обследования больного, проводят ангиографию, электроэнцефалографию, эхоэнцефалографию и компьютерную томографию, позволяющие с большой точностью установить локализацию и размеры туберкулемы. С помощью рентгенографии черепа при туберкулемах выявляют признаки повышенного внутричерепного давления: расхождение швов, пальцевые вдавления по своду черепа, порозность кости в области турецкого седла, а в случаях обызвествления — тени кальцинатов различной величины (встречаются у 1—6% больных). Картина крови при туберкулеме свидетельствует о воспалительном процессе: умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ, В цереброспинальной жидкости отмечаются увеличение содержания белка до 0,4—1 % и небольшой плеоцитоз, иногда выпадает сетка фибрина и обнаруживают микобактерии туберкулеза.
Диагностика туберкулем мозга
Диагностика туберкулем мозга сопряжена с трудностями. Следует стремиться к ранней диагностике туберкулем мозга и своевременно направлять больных на хирургическое лечение. Туберкулему следует дифференцировать от опухолей мозга. Последние чаще встречаются у взрослых, туберкулемы — преимущественно у детей и подростков. В анамнезе больных с туберкулемами отмечаются контакт с больным туберкулезом, положительные туберкулиновые пробы, перенесенный локальный туберкулез и плеврит, а при обследовании больных обнаруживают симптомы активного или перенесенного туберкулеза внутренних органов. Туберкулемы чаще (у 80% больных) локализуются в задней черепной ямке. Наличие обызвествлений в мозге должно настораживать в отношении наличия туберкулем. Повышение внутричерепного давления больше выражено при опухолях мозга.
Лечение туберкулем мозга
Лечение туберкулем — оперативное удаление, техника которого такая же, как и при удалении опухолей мозга, Туберкулему удаляют полностью, вылущивая ее в пределах здоровой ткани. Операционное поле тщательно изолируют во избежание попадания частиц туберкулемы в окружающее субарахноидальное пространство. Хирургическое лечение туберкулем проводят в сочетании с туберкулостатической терапией препаратами ГИНК, стрептомицином, рифампицином и др., дегидратационной терапией, общеукрепляющим и последующим санаторным лечением. Длительность лечения определяется течением послеоперационного периода, характером неврологических расстройств и туберкулезного процесса во внутренних органах. Исход операции у большинства больных благоприятный благодаря усовершенствованной хирургической и анестезиологической технике, применению туберкулостатических препаратов, кортикостероидов и диуретиков.
Туберкулез головного мозга — инфекционное заболевание, поражающее оболочки головного мозга, собственно головной мозг и центральную нервную систему. Патогенным возбудителем является палочка Коха и другие туберкулезные микобактерии.
Классификация
Патология может проходить в двух формах:
- туберкулёзный менингит;
- солитарный туберкул.
При туберкулезном менингите прогрессирует воспалительный процесс какой-либо из мозговых оболочек. Чаще всего это заболевание развивается как вторичное или же вместе с поражением тканей других органов.
Солитарный туберкул представляет собой очаг воспаления в виде новообразования (туберкулемы) в головном мозге. Через некоторое время туберкулема переходит в гнойную стадию с образованием абсцесса. В основном патология локализуется в мозжечке или тканях ствола мозга.
По путям распространения туберкулёз головного мозга разделяют на:
По области поражения выделяют:
- базальную форму;
- конвекситальную форму;
- менингоэнцефалит;
- менингоэнцефаломиелит.
Симптомы и периоды
Клиническая картина туберкулёза головного мозга зависит от того, какая область органа подверглась поражению, на какие мозговые центры влияет механическое действие воспаление или туберкулема мозга, а также от периода (стадии) заболевания.
Признаки туберкулеза мозга будет зависеть от формы.
При туберкулезном менингите выделяют три периода недуга:
- продромальный период
- период раздражения
- терминальный период.
Признаки продромальной или начальной стадии туберкулезного менингита следующие:
- периодическая, возникающая в одно и то же время, нарастающая головная боль, мигрень;
- тошнота;
- лихорадка;
- незначительное повышение температуры;
- общее недомогание;
- апатия;
- отсутствие аппетита;
- снижение жизненного тонуса и работоспособности.
Эти проявления заболевания обусловлены активной жизнедеятельностью патогенных микобактерий, интоксикацией организма выделяемыми ими продуктами.
Продормальный период длится от нескольких дней до 2 месяцев.
Период раздражения наступает спустя 7-14 дней после прекращения начального. С физиологической точки зрения он характеризуется раздражением мозговых оболочек и нервных окончаний.
Симптомы периода раздражения:
- головные боли общего и местного характера (связаны с областью локализации туберкулёзного поражения);
- рвотный рефлекс, тошнота;
- повышенная чувствительность к внешним раздражителям, светобоязнь;
- гиперемия кожных покровов (крупные красные пятна на груди и лице);
- повышение температуры;
- напряжённость в затылочной части головы.
В терминальном периоде у пациента наблюдаются симптомы, вызванные поражением тех или иных мозговых центров:
- происходит утолщение стенок сосудов, что вызывает сужение просвета, и, как следствие, недостаточное обеспечение некоторых участков мозга кислородом;
- развитие пареза мышц, возможен полный паралич;
- нарушения в работе глазных и слуховых нервов;
- нарушение функции органов зрения (неравномерное расширение зрачков с отсутствием реакции на свет, косоглазие).
Изменения в тканях мозга вызывают также психические отклонения. У больного может наблюдаться такие симптомы, как частичная или полная потеря памяти, нарушения поведения, мышления и восприятия. Бывает и так, что пациенты теряют сознание на это время.
Если заболевание достигло терминальной стадии, то восстановить ткани мозга и поврежденные мозговые центры уже не получится. Пациент чаще всего остается инвалидом на всю жизнь, также не редок летальный исход.
Для солитарной туберкулы характерна такая симптоматика:
- рост внутричерепного давления;
- на фоне него возможны тошнота, рвота.
У детей в раннем возрасте при данной форме болезни увеличивается размер черепа. При развитии туберкулемы в головном мозге свойственно появление судорог, со временем параличей.
Диагностика
Ввиду схожести симптоматики с поражениями головного мозга другого генеза, требуется тщательная дифференцированная диагностика. Сначала внимательно изучается анамнез пациента, выясняются причины возникновения туберкулёза. Проводятся лабораторные анализы крови, мочи, мокроты и других отделяемых жидкостей на выявление микобактерий. Чтобы точно выявить поражение головного мозга именно микобактериями, берётся пункция ликвора.
Чтобы установить стадию болезни, область и степень поражения, проводят рентгенографию и ультразвуковые исследования. Для исключения сомнений в диагнозе, если они по каким-то причинам возникают, могут быть назначены такие исследования, как КТ или МРТ.
Во время лечения также требуется диагностика, чтобы определить, правильно ли выбрана схема терапии, и оценить динамику заболевания. Анализы и исследования больного проводятся на каждом этапе лечения, а также после его завершения для отслеживания развития осложнения и опасных последствий.
Лечение
Лечение туберкулёзной болезни мозга осуществляется исключительно в условиях стационара под постоянным медицинским контролем. Сегодня терапия всех форм туберкулёза базируется на введении препарата Изониазид. Пациент может получать лекарство, как в виде таблеток, так и внутримышечных или внутривенных инъекций.
Действующее вещество изониазида достаточно быстро аккумулируется в организме и успешно борется с гематоэнцефалическим барьером головного мозга.
Если больной находится в коме, и при отрицательной динамике заболевания в пространство между мозговыми оболочками вводят хлорный калиевый стрептомицин. Если терапия Изониазидом не эффективна, или у больного развивается аллергия на действующее вещество, используются другие препараты, чаще всего это Этамбутол или Римфапицин.
Одновременно с лечением, направленным на устранение причины болезни, пациенту назначается симптоматическое лечение. Для снижения интенсивности головных болей применяют анальгезирующие препараты, не вызывающие лекарственной зависимости.
В первые два или три месяца больному показан строго постельный режим и полный покой. В дальнейшем врач может назначить физиотерапию и ЛФК, чтобы сократить период восстановления.
Прогноз и последствия
В отсутствие лечения в ста процентах случаев — летальный исход. Если же начать терапию своевременно, то исход зависит от стадии и стремительности прогрессирования заболевания. Медицина располагает достаточно широким спектром методов и средств лечения туберкулёза, и их применение является залогом благоприятного прогноза.
Одним из самых тяжёлых осложнений туберкулёза мозга считается развитие гидроцефалии, спровоцированной васкулитами и размягчением тканей в поражённой области, что приводит к образованию спаек в мозговых оболочках.
Причины и профилактика
Надо понимать, что возможность для микобактерий преодолеть гематоэнцефалический барьер появляется при сочетании некоторых условий. В первую очередь, это снижение общего и местного иммунитета. Помимо контакта с больным туберкулёзом, играет роль и социальный фактор. Это плохие условия жизни и быта, употребление алкоголя и наркотиков, неполноценное питание. Также причинами туберкулёза головного мозга может быть наличие у пациента тяжелых инфекционных заболеваний.
Профилактика возникновения данного недуга заключается в ведении здорового образа жизни, отказа от вредных привычек (алкоголя, никотина, наркотиков), соблюдении своевременного и полноценного питания, а также повышении иммунной защиты организма, избегании контакта с больными туберкулезом.
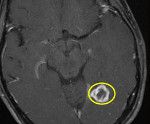
Туберкулома головного мозга — это опухолевидное гранулёматозное образование, обусловленное проникновением возбудителей туберкулёза в церебральные ткани. Клинически проявляется общемозговой и очаговой неврологической симптоматикой, характерной для внутримозговых новообразований. Диагностическая программа включает неврологический осмотр, офтальмологические исследования, консультацию фтизиатра, анализ ликвора, рентгенодиагностику, церебральную МРТ. Основным методом лечения является хирургическое удаление туберкуломы на фоне противотуберкулёзной терапии с последующей реабилитацией.
МКБ-10
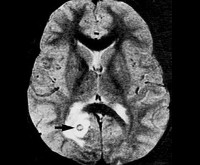
Общие сведения
Туберкулома головного мозга (ТГМ) представляет собой отдельную форму внелегочного туберкулёза с фокальным интрацеребральным поражением. В литературных источниках по клинической неврологии встречается синонимичное название патологии — церебральная туберкулёзная гранулёма. По различным данным, туберкулома составляет 2,1-3,4% от всех опухолевых образований головного мозга. Заболевание характерно для детского и подросткового возраста, чаще наблюдается у мальчиков. В 90% случаев у пациентов выявляется туберкулёз ВЛУ или лёгких, в 18% – различные формы внелегочного туберкулёзного поражения (туберкулёз кожи, кишечника, почек). У 50% больных инфекционный процесс носит диссеминированный характер.

Причины туберкуломы ГМ
Возбудители инфекции (туберкулёзные микобактерии) проникают в мозговые ткани гематогенным, лимфогенным путём преимущественно в фазе диссеминации. Первичными очагами инфекции обычно выступают лёгкие и лимфоузлы, намного реже — очаги в кишечнике, органах мочеполовой системы, костях, коже. В 8% случаев первичный туберкулёзный очаг выявить не удаётся. Факторами, предрасполагающими к диссеминации микобактерий, являются незрелость гематоэнцефалического барьера, сниженный иммунитет (вследствие первичного или вторичного иммунодефицита, сахарного диабета, гормональной терапии), эндокринная перестройка.
Патогенез
Интрацеребральное проникновение микобактерий сопровождается образованием окружённого капсулой фокуса хронического гранулёматозного воспаления. Чаще наблюдается одиночная солитарная туберкулома, у 23% больных обнаруживаются множественные очаги. В 80% случаев поражаются структуры задней черепной ямки, обычно — гемисферы мозжечка. По мере роста туберкулома сдавливает IV желудочек, блокирует пути ликворооттока, что вызывает окклюзионную гидроцефалию. При супратенториальной локализации в полушариях туберкулома выступает триггером эпилептогенной импульсации, приводящей к появлению эпилептических пароксизмов.
Процессы отграничения и обызвествления обуславливают клиническую ремиссию заболевания, новая активация гранулёматозного воспаления сопровождается усугублением симптоматики. Морфологически туберкулома представляет собой инкапсулированное образование, достигающее диаметра 2-3 см. Содержимое фокуса представлено гранулематозной тканью, содержащей эпителиоидные, лимфоидные, гигантские клетки, изменённые клетки церебральной паренхимы. На определённом этапе развития в центре образования формируется зона казеозного некроза. Иногда содержимое гранулёмы имеет жидкую консистенцию.
Классификация
Широкое применение методов нейровизуализации, постоянный поиск прижизненных способов диагностики и томографических особенностей туберкулом привели к выделению нескольких типов туберкулёзных гранулём с учетом их морфологического строения. Классификация используется преимущественно в МР-диагностике, включает три основных вида туберкулом:
- Неказеозная — имеет гомогенное гранулематозное содержимое плотной консистенции. На МРТ в режиме Т1 визуализируется как гипоинтенсивный очаг, в режиме Т2 — как гиперинтенсивный фокус. При контрастировании наблюдается равномерное контрастное усиление образования. Подобная томографическая картина характерна для начальных стадий ТГМ.
- Казеозная — состоит из центрально расположенного очага творожистого некроза, окружённого плотной гранулематозной тканью. При томографии даёт гипо- и изоинтенсивный сигнал в обоих режимах. Контрастирование сопровождается кольцевидным усилением изображения.
- Жидкостная — по центру образования находится жидкость. Жидкостная туберкулома томографически не отличается от абсцесса головного мозга. Гипо-, изоинтенсивна в режимах Т1, Т2, контрастируется как узкое кольцо. Отличается высокой интенсивностью сигнала на диффузно-взвешенных изображениях.
Симптомы туберкуломы ГМ
Туберкулёзная гранулёма может иметь скрытое, латентное течение без значительного увеличения размеров. В подобных случаях петрифицированная туберкулома обнаруживается только при аутопсии. Клинически манифестирующие ТГМ характеризуются симптоматикой, типичной для церебральных опухолей. Постепенно появляются и прогрессируют общемозговые и очаговые симптомы, периоды ухудшения волнообразно чередуются с периодами некоторого улучшения. У отдельных пациентов дебюту опухолеподобных проявлений предшествует острый эпизод с подъёмом температуры тела, выраженной общеинфекционной, общемозговой и менингеальной симптоматикой. В дальнейшем сохраняется субфебрилитет и лёгкие менингеальные явления, очаговый дефицит манифестирует спустя 1-3 месяца.
Рост образования сопровождается внутричерепной гипертензией, обуславливающей головную боль, тошноту, рвоту, застойные диски зрительных нервов. Если гранулёма локализуется в задней черепной ямке вблизи ликвороотводящих путей, затрудняется отток ликвора, нарастает гидроцефалия. При расположении в полушариях наблюдаются эпилептические приступы, часто – пароксизмы джексоновской эпилепсии, генерализованные припадки. Туберкулома лобной локализации проявляется расстройством психики, поведения, интеллектуальных способностей. При поражении теменной доли отмечается парез, гипестезия, апраксия, афазия. Расположение гранулёмы в левой височной доли приводит к акустико-гностической афазии. При поражении подкорковых ганглиев обнаруживаются гиперкинезы.
Туберкулома мозжечка характеризуется симптомами мозжечковой атаксии: шаткостью походки, интенционным тремором, нистагмом, расстройством координации движений, мышечной гипотонией в гомолатеральных конечностях. Дискоординация работы артикуляционного аппарата вызывает нарушение речи — лишённое интонации скандированное произношение слов (мозжечковая дизартрия). При увеличении образования мозжечка возможно сдавление продолговатого мозга, корешков выходящих из него черепно-мозговых нервов с развитием их дисфункции.
Осложнения
Прогрессирующий очаговый дефицит инвалидизирует пациента. Окклюзионная гидроцефалия сопровождается ликворно-гипертензионными кризами с резким повышением интракраниального давления, интенсивной головной болью, многократной рвотой, невозможностью принимать пищу. Особую опасность представляет развивающееся из-за гидроцефалии сдавление мозгового ствола с расположенными в нём жизненно важными центрами. Осложнением эпилептических пароксизмов может стать эпилептический статус. В ряде случаев происходит разрыв ТГМ с инфицированием оболочек головного мозга, возникновением туберкулёзного менингита. Без своевременного лечения последний приводит к летальному исходу.
Диагностика
Диагностирование заболевания затруднительно, поскольку клиническая и томографическая картины аналогичны церебральной опухоли. Описаны случаи ТГМ у пациентов, не имеющих симптомов специфического воспаления и указаний на ранее перенесённый туберкулёз. У большинства больных туберкулома выявляется в ходе хирургического лечения по поводу новообразования головного мозга. Перечень необходимых диагностических мероприятий включает:
- Сбор анамнеза. Имеет значение перенесённый или текущий туберкулёз, наличие туберкулёза у лиц, находящихся в постоянном контакте с больным. Следует обратить внимание на длительный субфебрилитет и прочие симптомы хронического инфекционного заболевания по данным анамнеза.
- Консультация невролога. Исследование неврологического статуса подтверждает наличие общемозговой симптоматики, указывающей на повышение внутричерепного давления, лёгкий менингеальный синдром. Характер очагового дефицита позволяет предположить локализацию процесса.
- Консультация офтальмолога. Обнаруживается снижение остроты зрения. При расположении образования в области хиазмы и оптических трактов периметрия диагностирует выпадение или ограничение зрительных полей. При офтальмоскопии определяется отёчность дисков оптических нервов.
- Консультация фтизиатра. Проводится при наличии рентгенографии грудной клетки и результатов туберкулиновой пробы. Рентгенография дает возможность выявить поражение лёгких, первичный туберкулёзный комплекс. Вираж туберкулиновой пробы свидетельствует о наличии активного туберкулёзного процесса. У ряда пациентов проба в пределах нормы, иногда — отрицательна.
- Анализы крови. Характерна картина умеренных воспалительных изменений. Отмечается небольшой лейкоцитоз, ускоренная СОЭ, возможен сдвиг лейкоцитарной формулы влево. Из специфических диагностических анализов для подтверждения инфицированности используются иммуноферментные тесты: QuantiFERON-TB и T-SPOT.TB .
- Исследование ликвора. Обнаруживается повышенная концентрация белка, умеренный плеоцитоз. Посев ликвора на питательные среды редко даёт рост микобактерий, поскольку процесс чётко отграничен капсулой. Определение возбудителя в ликворе более характерно для генерализованных видов туберкулёзного поражения ЦНС – менингита, менингоэнцефалита.
- Рентгенография черепа. На снимках видны признаки длительного повышения интракраниального давления: пальцевые вдавления на костях свода, остеопороз турецкого седла, расхождение черепных швов. При наличии обызвествления ТГМ оно визуализируется на рентгенограммах.
- МРТ головного мозга. Рекомендовано тщательное комплексное исследование с использованием Т1/Т2 режимов, диффузионно-взвешенных изображений, МР-спектроскопии. В пользу туберкуломы говорит небольшой перифокальный отёк, наличие оболочки, кольцевидное контрастирование.
Дифференциальный диагноз ТГМ проводят с первичными и метастатическими неоплазиями церебральной локализации. Зачастую верификация диагноза возможна лишь по результатам интраоперационного гистологического исследования. Необходимо исключение иных инфекционных поражений головного мозга, имеющих сходную томографическую картину: цистицеркоза, токсоплазмоза, бактериального абсцесса, криптококкоза.
Лечение туберкуломы ГМ
Нейрохирургическое удаление ТГМ сопряжено с интраоперационным обсеменением окружающих тканей микобактериями, последующим распространением инфекции по ликворным путям с развитием туберкулёзного менингита. Из-за этого до появления противотуберкулёзных препаратов хирургическое удаление ТГМ завершалось летальным исходом в 82% случаев. Выживали пациенты с петрифицированными образованиями и конвекситальными гранулёмами, приводившими к ограниченному менингиту. С появлением противотуберкулёзных химиопрепаратов результаты оперативного лечения существенно улучшились. В современной нейрохирургической практике лечение ТГМ включает четыре основных этапа:
- Противотуберкулёзная терапия. Осуществляется комплексно и длительно путём сочетания 2-3 фармпрепаратов. Применяется стрептомицин, рифампицин, изониазид. В постоперационном периоде производят эндолюмбальное введение стрептомицина.
- Нейрохирургическое удаление. Операцию проводят нейрохирурги, доступ зависит от локализации, требует костно-пластической трепанации черепа. Образование вылущивается вместе с капсулой в пределах здоровых тканей.
- Дегидратационная терапия. Для уменьшения гидроцефалии, профилактики отёка мозга в послеоперационном периоде показано введение сернокислой магнезии, назначение диуретиков (фуросемид, маннитол, диакарб). В тяжёлых случаях рекомендованы глюкокортикостероиды.
- Реабилитация. Направлена на восстановление утраченных нервных функций. Медикаментозная составляющая включает нейротропные, нейрометаболические фармпрепараты, улучшающие питание и функционирование нервной ткани. Из немедикаментозных методов широко применяется кинезиотерапия, массаж конечностей, лечебная физкультура. Восстановление речи осуществляется путём занятий с логопедом.
Прогноз и профилактика
Своевременное удаление ТГМ на фоне активной этиотропной терапии обеспечивает выздоровление 75% пациентов. Серьёзный прогноз имеют случаи множественных церебральных туберкулом, разрыва образования с развитием острого туберкулёзного менингита, комбинированных поражений ЦНС, тяжёлых сочетанных поражений внутренних органов. Первичная профилактика ТГМ заключается в выявлении, полноценном лечении и последующем наблюдении больных туберкулёзом, проведении массовой противотуберкулёзной вакцинации детей. Вторичные профилактические мероприятия предполагают регулярное наблюдение послеоперационных больных, контроль ликвора через 2 недели после окончания противотуберкулёзной терапии и через 6 месяцев после операции.
Церебральный туберкулез – инфекционная патология, поражающая центральную нервную систему, а также мозговые оболочки. Протекает в форме менингита, может образовывать туберкулемы.
Заболевание известно с давних времен. До изобретения антибиотиков, оно практически всегда заканчивалось летальным исходом. В настоящее время своевременная диагностика и комплексный подход к лечению позволяют эффективно бороться с недугом.
Причины

Возбудитель – палочки Коха (или микобактерии), которые передаются воздушно-капельным, контактным, фекально-оральным и вертикальным путем. Источниками заражения служат люди, страдающие открытой формой туберкулеза, но в некоторых случаях переносчиками могут быть домашние животные (грызуны, свиньи, собаки).
По данным исследователей, носителями микобактерий является до семидесяти процентов населения планеты, однако заболевание проявляет себя только при определенных условиях.
Факторы риска
- контакты с больными открытой формой туберкулеза;
- неполноценное питание;
- пожилой и старческий возраст;
- снижение иммунитета;
- неблагоприятные условия труда и проживания;
- курение, наркомания, злоупотребление алкоголем.
Туберкулез головного мозга развивается вторично. Возбудитель из других очагов в теле больного (легких, кишечника, костей) с током крови или лимфы, иногда периневральным путем, проникает сквозь гематоэнцефалический барьер и внедряется в структуры центральной нервной системы.
Провоцирующими факторами будут:
- нарушение церебрального кровообращения;
- травмы головы;
- гормональный дисбаланс;
- прием иммуносупрессирующих препаратов;
- соматические заболевания;
- аутоиммунные патологии и др.
Разновидности и формы

Различают две формы заболевания:
- туберкулезный менингит – воспаление одной или нескольких церебральных оболочек;
- туберкулема (солитарный туберкул) – участок (или участки) воспаления в форме опухоли, расположенной в тканях центральной нервной системы, диаметром, в среднем, от 3 до 20 мм.
В зависимости от зоны поражения различают следующие типы:
- базальный (наиболее распространенный тип, когда воспаление охватывает основание головного мозга);
- конвекситальный (затрагивает верхнюю церебральную область);
- менингоэнцефаломиелит (воспаление оболочек и структур головного и спинного мозга);
- менингоэнцефалит (воспаление головного мозга и его оболочек).
В зависимости от периода прогрессирования, различают три стадии:
Туберкулез головного мозга: симптомы и признаки
Развитие заболевания начинается с продромального периода, который длится от одной недели до двух месяцев. В это время бактерии начинают активно размножаться, выделяя токсичные продукты жизнедеятельности. Больной испытывает общую слабость и недомогание, умеренные головные боли, тошноту. Пациенты жалуются на плохой аппетит, снижение трудоспособности, повышенную температуру (до субфебрильных показателей). Многие не обращаются за врачебной помощью, принимая симптомы за начало простудного заболевания.
Симптоматика нарастает, у больных наблюдается вялость, которая сменяется возбудимостью и беспокойством, они теряют вес, температура тела повышается до фебрильных значений. Нарастание симптомов в этой фазе может чередоваться с периодами улучшения, что позволяет больным вести обычный образ жизни.
Стадия раздражения связана с раздражающим действием продуктов жизнедеятельности микобактерий на церебральные оболочки и нервные окончания. Она характеризуется усиливающейся краниалгией, которая локализуется в участках воспаления, многократными рвотными позывами, высокой чувствительностью к тактильным, световым и звуковым раздражителям. Температура тела продолжает повышаться, появляются гиперемированные участки на коже лица и груди, увеличиваются лимфатические узлы.
В этот период появляется менингеальная симптоматика – ригидность затылочных мускулов, усиление сухожильных рефлексов, общая гиперестезия. У некоторых пациентов эпизодически возникают судороги. Нарушение иннервации по ходу черепно-мозговых нервов выражается парезами лицевых и глазных нервов. Наблюдается нистагм, опущение века, косоглазие.
На фоне менингеальных симптомов наблюдаются вегетативные нарушения – изменения сердечного ритма, гипергидроз, обмороки. Офтальмологическое обследование глазного дна на данной стадии обнаруживает воспалительные процессы в глазных нервах, отечность в области диска зрительного нерва, туберкулы на сосудистой оболочке.
При усугублении состояния начинаются проблемы с памятью, у человека снижаются когнитивные способности, появляются признаки немотивированной агрессии, раздражительности, нарушается сон.
Если недуг протекает в форме солитарной туберкулемы, он проявляется повышением внутричерепного давления, головными болями, тошнотой и рвотными позывами. Позднее симптоматика дополняется судорогами и параличами.
У детей до двухлетнего возраста увеличивается объем черепной коробки, что внешне напоминает гидроцефалию. Они становятся капризными, плохо набирают вес, отстают от сверстников в физическом и психоэмоциональном развитии.
Симптомы конечных стадий патологии
Если на начальных этапах болезни не начато лечение, патология переходит в терминальную стадию, когда состояние пациента расценивается как тяжелое.
Стенки церебральных сосудов утолщаются, что затрудняет движение крови и приводит к нарушению кровообращения. Температура тела повышается до 40-41 градусов, или напротив, резко снижается до 35 градусов.
У больного начинаются дыхательные и гемодинамические расстройства, он впадает в коматозное состояние, которое заканчивается летальный исходом. Если человек выживает, он остается инвалидом, так как изменения в мозговых тканях на этой стадии носят необратимый характер.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза, анализа жалоб и клинических проявлений патологии. Врач обращает внимание на наличие туберкулеза в анамнезе, эпидемиологическое окружение, образ жизни пациента.
Пациент сдает на анализ кровь и мочу, проходит рентгенографическое исследование грудной клетки, области головы и брюшной полости. Если туберкулез ранее не диагностировали, проводят туберкулиновые пробы.
Невропатолог устанавливает наличие общемозговых симптомов. При необходимости, центральную нервную систему исследуют при помощи компьютерной томографии или магнитно-резонансной томографии с контрастным усилителем.
Для подтверждения диагноза производится пункция спинномозгового канала, отбираются образцы цереброспинальной жидкости. Для церебрального туберкулеза характерно повышенное давление и желтая пигментация ликвора.
Клинический и биохимический анализ указывает на повышенное количество лимфоцитов, белка и глюкозы. При микроскопии ликвора обнаруживаются палочки Коха, однако данный признак наблюдается не у всех больных. Более точные диагностические методы выявления возбудителя – иммуноферментный анализ, полимеразная цепная реакция, серологические реакции.
При туберкулезе головного мозга симптомы не характерные, важно дифференцировать его от похожих заболеваний:
- раздражение церебральных оболочек при сыпном, брюшном или возвратном тифе, воспаление легких, гриппе;
- воспаление мягкой оболочки мозга серозного характера;
- церебральных абсцессов;
- вирусных и аутоиммунных менингитов и энцефалитов.
Лечение
Лечебные мероприятия подразумевают комплексный подход. Больного помещают стационар тубдиспансера, где проводится противотуберкулезная терапия под наблюдением медицинского персонала.
Для борьбы с возбудителем применяют противотуберкулезное средство Изониазид, которое легко преодолевает гематоэнцефалический барьер. Его принимают внутрь или вводят инъекциями. Препарат борется с микобактериями, его прием сопряжен с возникновением плохих явлений.
Если у человека развивается непереносимость средства, его заменяют Стрептомицином, Этамбутолом, Рифампицином или другими противомикробными препаратами. При негативной динамике или коматозных состояниях показано субдуральное введение стрептомицина хлоркальциевого комплекса.
Для устранения отека головного мозга и снижения внутричерепного давления применяют диуретики (Диакарб, Фуросемид, Трифас, Маннитол).
Параллельно с основным лечением проводится симптоматическая терапия, направленная на устранение болезненных ощущений. Чтобы избавить пациента от головной боли назначают Анальгин, Ибупрофен, Спазмолгон. Снять воспаление помогают нестероидные противовоспалительные средства, а в запущенных случаях – кортикостероиды. При изменениях поведения пациента, перевозбуждении, депрессивных состояниях и прочих психических расстройствах назначают транквилизаторы, ноотропные препараты, антидепрессанты.
Для нормализации метаболических процессов в центральной нервной системе, назначают инфузионное введение растворов (Рингера, физиологического, 5% глюкозы), препараты магния, витамины группы В. Кроме того, чтобы защитить печень от агрессивных противотуберкулезных препаратов, назначают гепатопротекторы.
При наличии туберкулемы, которая не реагирует на консервативное лечение, показано хирургическое вмешательство с последующим введением противотуберкулезных препаратов. Операция сопряжена с рядом рисков, поэтому ее проводят в исключительных случаях.
Учитывая длительность и сложность курса лечения, в течение первых 2-3 месяцев больному необходимо соблюдать постельный режим. После улучшения общего состояния, курс может быть дополнен физиотерапевтическими процедурами и лечебной физкультурой. В дальнейшем показано санаторно-курортное лечение.
Последствия
Без специального лечения смертность от данного заболевания стремится к ста процентам. Применение современных препаратов позволяет устранить недуг, однако прогноз и последствия будут зависеть от стадии и тяжести болезни, возраста пациента, социально-бытовых условий и других факторов.
Своевременная противотуберкулезная терапия на ранних стадиях позволяет полностью одолеть болезнь без появления серьезных отдаленных последствий. Уже через шесть месяцев после начала терапии, человек может выздороветь.
Если время было упущено, а мозговые ткани были серьезно повреждены, у больного могут развиться тромбозы и нарушения мозгового кровообращения, отеки, энцефалит, ухудшение памяти и когнитивных способностей, параличи. Часто такие нарушения носят необратимый характер.
В запущенных случаях церебральный туберкулез ведет к развитию водянки головного мозга, в связи с воспалением сосудов, размягчением мозговых тканей и спаечным процессом в пространстве.
Профилактические меры
Палочка Коха проникает в ЦНС при определенных условиях, которые негативно влияют на защитные силы организма. Вредные привычки, неполноценное питание, висцеральные заболевания и неудовлетворительные социально-бытовые условия способствуют активации микоплазмы в организме.
Чтобы иммунная система служила надежным барьеров от инфекционных агентов, необходимо полноценно питаться, избегать курения, наркотических и токсических средств, алкоголя. Не следует переохлаждаться, длительно пребывать в сырости, переутомляться.
Нужно избегать контактов с зараженными людьми, а также проходить плановые обследования (флюорография или внутрикожная туберкулиновая проба).
Читайте также: