Диагноз туберкулеза по пунктату можно предположить на основании
Глава 19:1 - 3; 2 - 3; 3 - 3; 4 - 4; 5 - 3; 6 - 3; 7 - 3; 8 - 3;
9 - 5; 10 - 4; 11 - 4; 12 - 3; 13 - 3; 14 - 2; 15 - 4; 16 - 5; 17 - 2; 18 - 2; 19 - 4; 20 - 5; 21 - 3; 22 - 4; 23 - 4; 24 - 1; 25 - 3; 26 - 3; 27 - 2; 28 - 4; 29 - 2; 30 - 2; 31 - 2; 32 - 2; 33 - 3; 34 - 3; 35 - 5; 36 - 4; 37 - 5; 38 - 5; 39 - 3; 40 - 4; 41 - 4; 42 - 3; 43 - 4.
1. Форма первичного туберкулеза, при которой не удается обнаружить изменения на обзорной рентгенограмме органов грудной клетки:
1) туберкулез внутригрудных лимфатических узлов;
2) первичный туберкулезный комплекс;
3) туберкулезная интоксикация;
4) очаговый туберкулез;
5) туберкулезный плеврит.
2. В диагностике туберкулезной интоксикации (формы первичного туберкулеза) наибольшее значение имеет:
1) КТ органов грудной клетки;
2) УЗИ органов брюшной полости;
4) рентгенография органов грудной клетки;
5) МРТ органов грудной клетки.
3. Установить диагноз туберкулезной интоксикации (формы первичного туберкулеза) позволяет обнаружение:
1) МБТ в бронхиальном содержимом;
2) включений высокой интенсивности в тени корня легкого;
3) виража чувствительности к туберкулину;
4) увеличения внутрибрюшных лимфатических узлов при УЗИ;
5) увеличения тени корня легкого.
4. У детей туберкулезную интоксикацию (форму первичного туберкулеза) нередко принимают за проявления:
4) хронического тонзиллита;
5. Расширение тени корня легкого чаще выявляют у больных:
1) эозинофильной пневмонией;
2) туберкулезной интоксикацией;
3) туберкулезом внутригрудных лимфатических узлов бронхопульмональной группы;
4) с доброкачественным новообразованием легкого;
5) периферическим раком легкого.
6. Рентгенологический симптом биполярности обнаруживают у больного:
1) неспецифической пневмонией;
3) с первичным туберкулезным комплексом;
4) саркоидозом I стадии;
7. При лимфосаркоме, в отличие от туберкулеза внутригрудных лимфатических узлов, отмечается:
1) хроническое течение заболевания;
2) острое начало болезни;
3) быстрое увеличение размеров внутригрудных лимфатических узлов;
4) постепенное увеличение внутригрудных лимфатических узлов;
5) нормергическая чувствительность к туберкулину.
8. В отличие от неспецифической пневмонии, начало и течение первичного туберкулезного комплекса бывают:
1) острым, медленно прогрессирующим;
2) подострым, волнообразным;
4) постепенным, малосимптомным;
5) острым, быстро прогрессирующим.
9. Саркоидоз внутригрудных лимфатических узлов обычно отличается от туберкулеза внутригрудных лимфатических узлов:
1) малосимптомным течением;
2) эпителиоидными клетками в биоптате из пораженного лимфатического узла;
3) узловатой эритемой;
4) отсутствием выраженных изменений в гемограмме;
5) двусторонним поражением лимфатических узлов без перифокальной инфильтрации.
10. При лимфогранулематозе, в отличие от туберкулеза внутригрудных лимфатических узлов, в биоптате обнаруживают:
1) клетки Пирогова-Лангханса;
2) эпителиоидные клетки;
4) клетки Березовского-Штернберга;
11. Диссеминация в легких обычно сочетается с внутригрудной аденопатией у больных:
1) диссеминированным туберкулезом;
12. Преимущественно верхнедолевая локализация очаговой диссеминации в обоих легких - характерный признак:
3) хронического диссеминированного туберкулеза;
5) двусторонней очаговой пневмонии.
13. Застойное легкое отличается от диссеминированного туберкулеза легких:
1) деформацией корней обоих легких;
2) очаговоподобными тенями в средних отделах легких;
3) усилением и смазанностью легочного рисунка в средних и нижних отделах;
4) плевральным выпотом;
5) смещением органов средостения.
14. Тяжелая двусторонняя мелкоочаговая пневмония отличается от милиарного туберкулеза легких:
1) острым началом;
2) многочисленными сухими и влажными хрипами;
3) мелкими очаговыми тенями малой интенсивности;
4) отсутствием петрификатов во внутригрудных лимфатических узлах;
15. Диссеминированный туберкулез легких отличается от экзогенного аллергического альвеолита:
2) большим количеством светлой мокроты;
3) медленно прогрессирующей дыхательной недостаточностью;
4) быстрым прогрессированием на фоне лечения глюкокортикоидами;
5) кратковременным улучшением при назначении тиенама.
16. Гистиоцитоз Х отличается от диссеминированного туберкулеза легких:
1) присутствием в легочной ткани сидеробластов;
3) сетчатым фиброзом;
5) рецидивирующим спонтанным пневмотораксом.
17. Метастатическое поражение легких отличается от диссеминированного туберкулеза легких:
4) наличием кальцинатов;
5) сетчатым фиброзом.
18. Для терапии ex juvantibus при подозрении на туберкулез используют:
1) туберкулин или БЦЖ;
2) изониазид и этамбутол;
3) антибиотики широкого спектра действия;
4) изониазид и рифампицин;
5) глюкокортикоидные гормоны.
19. При очаговом туберкулезе изменения на рентгенограмме иногда имеют сходство с рентгенологической картиной:
1) туберкулеза внутригрудных лимфатических узлов;
2) фиброзно-кавернозного туберкулеза;
4) диссеминированного туберкулеза ограниченной протяженности;
5) кавернозного туберкулеза.
20. Туберкулиновая проба у больных раком легкого чаще:
5) отрицательная или сомнительная.
21. Синдром Панкоста возникает при развитии:
2) очагового туберкулеза в I сегменте легкого;
3) рака верхушки легкого;
4) ограниченного пневмоторакса;
5) осумкованного верхушечного плеврита.
22. Чаще метастазирует в легкие:
3) злокачественная хорионэпителиома;
4) рак кишечника;
5) рак поджелудочной железы.
23. Заболевание, с которым чаще дифференцируют инфильтративный туберкулез:
1) саркоидоз I стадии;
4) неспецифическая пневмония;
24. В отличие от пневмонии, для инфильтративного туберкулеза более характерны:
1) верхнедолевая локализация и постепенное развитие заболевания;
2) острое начало болезни, кровохарканье;
3) наличие болей в грудной клетке, острое начало;
4) одышка, потливость;
5) кашель с отделением большого количества мокроты.
25. Для эозинофильной пневмонии, в отличие от инфильтративного туберкулеза, характерно:
1) медленное прогрессирующее течение;
2) гектическая лихорадка;
3) быстрая динамика клинико-рентгенологических и лабораторных признаков;
5) кашель с гнойной мокротой.
26. Для абсцедирующей пневмонии, в отличие от инфильтративного туберкулеза, характерно:
1) быстрая динамика клинико-рентгенологических и лабораторных признаков;
2) медленное прогрессирующее течение;
3) кашель со значительным количеством гнойной мокроты;
5) нормальная температура тела.
27. Эластические волокна, лимфоциты чаще обнаруживают в мокроте больных:
1) раком легкого;
2) инфильтративным туберкулезом;
4) бактериальной пневмонией;
5) эозинофильной пневмонией.
28. Выраженные лейкоцитоз, повышение СОЭ чаще обнаруживают в общем анализе крови больных:
1) раком легкого;
2) ограниченным инфильтративным туберкулезом;
4) бактериальной пневмонией;
5) эозинофильной пневмонией.
29. Оптимальным методом верификации диагноза центрального рака является:
2) бронхоскопия с биопсией;
3) микроскопия мокроты;
4) медиастиноскопия с биопсией;
5) диагностическая торакотомия.
30. Оптимальным методом верификации диагноза казеозной пневмонии является:
1) диагностическая торакотомия;
2) исследование мокроты на МБТ;
5) морфологическое исследование мокроты.
31. Опасность выполнения трансторакальной пункции у больных эхинококкозом обусловлена главным образом угрозой развития:
1) экссудативного плеврита;
2) анафилактического шока;
4) легочно-сердечной недостаточности;
32. Кавернозный туберкулез от хронического абсцесса отличается:
1) отсутствием уровня жидкости;
3) локализацией в задних сегментах легкого;
4) нечеткостью наружных контуров кольцевидной тени;
5) перикавитарным фиброзом в окружающей легочной ткани.
33. Наиболее информативным рентгенологическим признаком, отличающим туберкулезную каверну от буллы, является:
1) округлая форма;
2) большая ширина стенки;
3) наличие дорожки к корню легкого;
4) высокая интенсивность тени стенки;
5) хаотичное включение кальция в стенке полости.
34. Рентгенологическим признаком, позволяющим отличить туберкулезную каверну от врожденной кисты, является:
1) форма кольцевидной тени;
2) размер кольцевидной тени;
3) наличие полиморфных очагов в легочной ткани, расположенных ниже кольцевидной тени;
4) локализация кольцевидной тени в верхних отделах легких;
5) высокая интенсивность стенки кольцевидной тени.
35. Туберкулезную каверну от полостной формы рака легкого позволяет отличить:
4) радионуклеидное исследование;
5) исследование бронхоальвеолярной жидкости на МБТ и опухолевые клетки.
36. При дифференциальной диагностике фиброзно-кавернозного туберкулеза легких и силикотуберкулеза нередко решающее значение имеет:
2) физикальное обследование;
3) давность заболевания;
4) анамнез жизни;
5) высокая интенсивность стенки кольцевидной тени.
37. Наиболее информативным методом дифференциальной диагностики фиброзно-кавернозного туберкулеза и бронхоэктазов является:
2) КТ органов грудной клетки;
5) многократное исследование мокроты на МБТ.
38. Туберкулезную этиологию плеврита позволяет заподозрить обнаружение в экссудате:
4) малонового диальдегида;
39. Более частой причиной выпота в плевральную полость у лиц молодого возраста является:
3) туберкулез легких;
4) злокачественная опухоль легкого;
5) инфаркт миокарда.
40. Более вероятной причиной выпота в плевральную полость у лиц пожилого возраста является:
3) туберкулез легких;
4) злокачественная опухоль легкого;
5) туберкулез внутригрудных лимфатических узлов.
41. Синдром средней доли отличается от осумкованного междолевого плеврита:
1) негомогенностью затемнения;
2) высокой интенсивностью затемнения;
3) прямолинейными или вогнутыми контурами затемнения;
4) уменьшением объема средней доли;
5) повышением прозрачности окружающей легочной ткани.
42. Туберкулезную этиологию изменений в легких косвенно подтверждает:
1) острое начало заболевания;
2) быстрая положительная рентгенологическая динамика при лечении антибиотиками широкого спектра;
3) небольшое клинико-рентгенологическое улучшение при лечении антибиотиками широкого спектра действия;
4) появление аллергических побочных реакций при лечении антибиотиками широкого спектра действия;
5) появление токсических побочных реакций при лечении антибиотиками широкого спектра.
43. Наиболее важным скиалогическим признаком, косвенно подтверждающим туберкулезную этиологию поражения легких, является:
1) полость распада;
2) инфильтрация вокруг патологического образования;
3) фиброз в ткани вокруг патологического образования;
4) полиморфные очаги в легочной ткани;
5) гиперплазия внутригрудных лимфатических узлов.
Не нашли то, что искали? Воспользуйтесь поиском:
Туберкулез – распространенное инфекционное заболевание, которому подвержены представители разного пола, возраста и социального положения. Наиболее часто встречается легочная форма заболевания, реже поражение других органов и систем.
Заразен ли туберкулез легких, как он проявляется, отчего возникает, какие формы имеет, рассмотрим подробнее.
Возникновение заболевания
Воспалительный процесс начинается с увеличения лимфатических узлов и общей интоксикации организма. При контакте с внедрившимся возбудителем иммунная система мобилизуется на борьбу с инфекцией.
После заживления микобактерии не выводятся из организма, а остаются в латентном состоянии на протяжении всей жизни человека. При нарушениях в работе иммунной системы (даже по истечении многих лет после инфицирования) происходит активизация болезни и возникает вторичное заражение, приводящее к очаговому поражению легких.
Бактерии туберкулеза по своей природе устойчивы к различным температурным режимам, щелочной и кислой среде, спирту. Туберкулезная палочка погибает лишь при длительном пребывании на солнце.
Формы туберкулеза
Существуют два типа туберкулеза:
Закрытая форма – туберкулезная палочка находится в одном месте и не выходит за его пределы. Болезнь трудно выявить, результаты анализов отрицательные. Человек при закрытой форме является носителем инфекции, но не опасен для окружающих.
Открытая форма – во всех выделениях больного присутствуют микобактерии туберкулеза. Даже при отсутствии бактериологических выделений существуют явные признаки связи с внешней средой:образование каверны (наличие полости распада) легкого, туберкулез дыхательных путей и др. В этих случаях туберкулез заразен и если больной не соблюдает мер предосторожности, он становится опасен для окружающих. Самолечение при открытой форме недопустимо, заболевшего человека необходимо срочно изолировать и начать лечение, иначе возможен летальный исход.
Способы заражения
Существуют несколько путей проникновения туберкулеза при заразной форме заболевания:
Воздушно-капельный и пылевой путь – выделяемые больным частички микобактерий попадают в воздух (при кашле, чихании, разговоре, поцелуе). При вдохе туберкулезные палочки просачиваются в лёгкие здорового человека, вызывая инфицирование. Также капли отделяемой мокроты оседают на землю, высыхают и разносятся с пылью. Это наиболее частый случай заражения туберкулезом.
Алиментарный (пищеварительный) путь – встречается довольно редко. Для заражения этим способом необходимо употребление пищи с сотнями патологических бактерий, что практически невозможно.
Внутриутробный путь – в некоторых случаях существует вероятность заражения плода при беременности, если мать больна туберкулезом.
Контактный путь – несоблюдение правил безопасности при работе медицинского персонала (лаборантов, патологоанатомов, фтизиатров) с инфицированными людьми может привести к заражению опасным вирусом. Не исключается возникновение туберкулеза у лиц, которые контактируют с больными животными.
Симптоматика развития туберкулеза
Если у вас в течение трех — четырех недель наблюдается сильный, приступообразный кашель, то необходимо обратиться к врачу и сдать все необходимые анализы на выявление туберкулеза. Сделать это следует в обязательном порядке, поскольку заболевание является серьезным и требующим безотлагательного лечения – в противном случае, его прогрессирование может привести к смерти. Поэтому, если имеет место подозрение на туберкулез – необходимо срочно обратиться в медицинское учреждение для установления точного диагноза.
Главным тревожным звоночком этой патологии является не проходящий в течение месяца сильный кашель: таким образом, организм сигнализирует о сбоях в работе главного дыхательного органа – легких. Он, как правило, беспокоит пациента в утренние часы – имеет сухой, приступообразный характер.
Также, яркой симптоматикой развития туберкулеза является отхождение мокроты в виде кровяных сгустков. Если не проходящий кашель в ряде случаев можно списать на затянувшиеся последствия ОРВИ или гриппа, то кровохарканье – это повод для безотлагательного обращения к врачам.
Инкубационный период заражения туберкулезной палочкой составляет от нескольких недель до 2-3 месяцев.
При закрытой форме заболевания симптомы не проявляются, только в открытой фазе наблюдаются проявления похожие на простуду. Сопутствующими симптомами заражения туберкулезной палочкой являются:

- Повышенная утомляемость даже после небольших физических нагрузок;
- Постоянное ощущение слабости;
- Снижение р
аботоспособности и внимания; - Понижение аппетита, на фоне чего, наблюдается значительное снижение веса больного;
- Повышенная потливость (особенно в ночные часы);
- Незначительное повышение температуры, лихорадочное состояние;
- Тахикардия;
- Боли в грудной клетке;
- Изменение цвета кожного покрова (бледность кожи — особенно заметна на лице);
- Состояние подавленности и депрессии.
- Наличие кашля, не проходящего длительное время;
- Ухудшение общего самочувствия;
- Увеличение лимфатических узлов;
- Появление одышки при минимальных нагрузках;
При разрастании очагов поражения присоединяются, такие симптомы:
- болевые ощущения (при глубоком дыхании);
- выделение мокроты с примесью крови;
- хрипы в легких;
- затрудненное дыхание.
Если такие симптомы имеют место, особенно в сочетании с затянувшимся кашлем, то это напрямую может сигнализировать о заражении туберкулезной палочкой. А чтобы опровергнуть или подтвердить подозрение на туберкулез легких, необходимо обратиться к специалисту для прохождения пакета исследований на выявление патологии.
Факторы, провоцирующие заражение
Основными причинами заражения туберкулезом является:
- Нахождение в длительном контакте с носителем открытой формы заболевания;
- Снижение защитных сил организма;
- Хронические заболевания дыхательной системы;
- Неполноценное и скудное питание;
- Неблагоприятные условия проживания (в сырых помещениях);
- Пребывание в местах заключения;
- Злоупотребление курением;
- ВИЧ инфицирование и наркомания;
- Эндокринные заболевания.
Методы диагностики туберкулеза
Палочка Коха, которая является первопричиной развития туберкулеза, локализуется, в большинстве случаев, в легких. Если удается установить диагноз на ранней стадии, и провести соответствующую терапию, то эффективность лечения достигает 100%. Поэтому особенно важно установить точный диагноз на ранних этапах развития туберкулеза.
При длительном недомогании необходимо срочно обратиться в лечебное учреждение для выяснения причин.
Определить наличие отклонений помогут такие методы диагностики:
- Рентгенография;
- Флюорография.
Данный вид диагностики проводится только у взрослых пациентов.
Если после флюорографического исследования у врача возникает подозрение на развитие туберкулеза легких, то он направляет пациента на рентгенографию. Это исследование заключается в съемке легких с разных ракурсов. Такой метод позволяет рассмотреть орган со всех сторон и увидеть темные пятна (пораженные ткани) на любом участке ткани органа. Другими словами, этот метод дает возможность врачу со стопроцентной вероятностью обнаружить очаги инфицирования в легких. Также, этот метод исследования легких позволяет дифференцировать туберкулез от остальных легочных патологий (на флюорографии он похож на пневмонию или другие заболевания). 
Компьютерная томография легких.
Самый информативный метод диагностики туберкулеза на сегодняшний день. Он позволяет послойно рассмотреть ткани легких: в его основе лежит спиральное сканирование больного органа пучком рентгеновского излучения. Сканер передает информацию на ПК для обработки. Такая диагностика позволяет максимально точно определить величину пораженных областей ткани легкого, на основании чего подбирается максимально эффективное лечение туберкулеза.- Туберкулиновая проба;
- Сдача анализов крови и мочи;
- Исследование состава отходящей мокроты.
Своевременно проведенное обследование поможет выявить патологические изменения в организме, провести соответствующее лечение и избежать возможных осложнений.
Лечение туберкулеза
Так как микобактерии туберкулеза очень быстро приспосабливаются к антибиотикам, процесс лечения занимает длительное время (до 6 месяцев). Больной должен быть изолирован в специальном диспансере (до перехода болезни в закрытую форму), а после продолжить лечение в домашних условиях.
Для лечения используют комплекс, состоящий из нескольких противотуберкулезных препаратов, которые оказывают свое губительное действие на палочку Коха. Также больным назначают иммуномодуляторы, физиотерапию, санаторно-курортное лечение в горных местностях для обогащения легких кислородом. Особое внимание уделяется полноценному, усиленному питанию пациентов.
Неправильное или не полностью пройденное лечение может превратить заболевание в неизлечимое, при котором понадобится хирургическое вмешательство (удаление части легкого).
Профилактика
Профилактические мероприятия должны включать:
- ведение активного образа жизни;
- частые прогулки на свежем воздухе;
- исключение контакта с носителями туберкулеза;
- вакцинирование;
- поддержание стабильной работы иммунной системы;
- полноценное питание;
- своевременное лечение хронических заболеваний;
- соблюдение правил личной гигиены;
- ежегодное прохождение флюорографии;
- проведение проб Манту (детям до 15 лет).
Лиц, которые находились в непосредственном контакте с больным, также обследуют и назначают противотуберкулезные препараты для профилактики заболевания.
Раннее туберкулез считался неизлечимым заболеванием, но в настоящее время существуют комплексные программы лечения, которые позволяют выявить и излечить заболевание на начальных этапах развития.
Цитологические и гистологические методы играют важную, а нередко и решающую роль в распознавании заболеваний органов дыхания. Большое значение имеет исследование клеточного состава мокроты. В нативных и специально окрашенных препаратах находят лейкоциты, эритроциты, клетки плоского и цилиндрического эпителия, альвеолярные макрофаги, пылевые, эпителиоидные, гигантские и опухолевые клетки, кристаллы холестерина и Шарко—Лейдена, неизмененные, обызвествленные коралловидные волокна, микобактерии туберкулеза, неспецифическую флору, друзы актиномицетов, аспергиллы, дрожжевые грибы, сферулы кокцидиоидногэ микоза и т. д.
Следует иметь в виду, что обызвествленные очаги в легких определяются иногда при хроническом абсцессе легкого и гистоплазмозе. Клетки метаплазированного эпителия бронхов со значительной атипией, весьма сходные с элементами злокачественного новообразования, встречаются при хронической пневмонии или бронхите.
Эпителиоидные и гигантские клетки Пирогова— Лангханса можно обнаружить не только при туберкулезе, но и при саркоидозе. Вот почему результаты цитологического анализа мокроты приобретают важное диагностическое значение, если они подтверждаются другими методами исследования.
Частота обнаружения тех или иных клеточных элементов в мокроте или в смывах из бронхов зависит от фазы и динамики процесса, локализации патологического образования в легких, например, при центральном или периферическом раке. Результативность цитологического диагноза, указывал в 1961 г. Umiker, обратно пропорциональна расстоянию опухоли от бифуркации трахеи. Этими факторами следует объяснить различную частоту выявления клеток опухоли при раке легких: в 70—87,6% по данным А. Я. Альтгаузена (1962), Н. Н. Шиллер-Волковой и соавт. (1964), в 24,6—38—45% по наблюдениям Р. Д. Блиновой (1972).
Тот же метод исследования оправдывает себя в диагностике периферических лимфаденитов. При туберкулезе характер обнаруживаемых тканевых изменений зависит от фазы процесса (Е. Д. Тимашева, 1953; М. Г. Абрамов, 1974). В I гиперпластической стадии определяется лишь гиперплазия лимфаденоидной ткани, во II стадии (гранулематозной) находят элементы туберкулезного бугорка, в III — массивный казеозный некроз, в IV — гной, в V (фиброзной) — соединительнотканные волокна, мелкие клеточные элементы.
При раке в пунктатах из лимфатических узлов обнаруживают клетки опухоли, при саркоидозе — эпителиоидные и гигантские клетки без признаков творожистого некроза, при лимфогранулематозе — клетки Березовского—Штернберга и большое число эозинофилов, при лимфолейкозе— картину мономорфной гиперплазии лимфоидной ткани и т. д.
Те или иные патологические изменения удается обнаружить при цитологическом исследовании пунктатов печени, селезенки, костного мозга. Пользуясь этим методом, Olderhauser и соавт. выявили туберкулезные бугорки в печени у 25,3 % больных диссеминированным туберкулезом и у 7,3% — при других его формах. Почти в 60% случаев при пункции печени находят гранулемы, характерные для саркоидоза, особенно при I его стадии (Scadding, 1967, и др.). Сочетая этот способ исследования с пери-тонеоскопией, Tachibana и соавт. (1971) выявили такие тканевые изменения в печени у 70%, a Liehr (1971) — у 90% больных саркоидозом.
Известное значение в дифференциальной диагностике приобретает цитологическое изучение материала, полученного при трансторакальной пункции легкого. Этот метод исследования, который впервые использовал Leyden .еще в 1883 г., в последнее время получил более широкое применение. В пунктате, помимо альвеолярного и бронхиального эпителия, можно обнаружить при туберкулезе эпителиоидные и гигантские клетки и элементы творожистого некроза, при саркоидозе — эпителиоидные и гигантские клетки, при раке и других злокачественных новообразованиях — клетки опухоли и т. д.
Sabow и соавт. при изучении пунктатов установили диагноз рака легкого у 117 больных, между тем как при бронхоскопии — у 81, а при цитологическом исследовании мокроты — лишь у 59 из них. По данным Р. Д. Блиновой (1972), диагноз рака удается верифицировать при пункции легкого у 91,9% больных, по наблюдениям И. С. Мечевой (1973), Н. А. Шмелева (1959) и др. — у 57—80%, а по материалам М. Г. Виннера и М. Л. Шулутко (1971) — у 50% больных. Менее результативна диагностическая пункция при аденоме, гамартохондроме и других доброкачественных образованиях легких. Однако Otto и Frick (1971) на обширном материале (1000 диагностических пункций легкого, произведенных на протяжении 1967—1971 гг. у больных со злокачественными и доброкачественными новообразованиями, туберкулезом, микозами, пневмокониозом, хроническим воспалительным процессом и т. д.) удалось подтвердить диагноз в среднем в 3/4 случаев.
Пункцию легкого целесообразно производить при периферической локализации процесса и достаточной величине патологического образования в легком. Не рекомендуется пользоваться этим методом при подозрении на асбсцесс или гангрену, кисту или эхинококкоз ввиду возможности инфицирования плевральной полости, а также при аневризме легочных сосудов. Его нельзя применять у больных с геморрагическим диатезом, при легочно-сердечной недостаточности у пожилых людей.
Воздушно-капельное поражение возбудителем, известным как палочка Коха или микобактерия, органов дыхательной системы и является причиной легочной формы туберкулеза. Заражению ежегодно подвергаются более 1 млн. детей и около 9 млн. взрослого населения планеты, а по данным Всемирной организации здравоохранения из 10 человек 3 уже являются его носителями. Именно поэтому так важно проходить ежегодное тщательное обследование на туберкулез каждому, независимо от возраста, социального положения и половой принадлежности. Современные методы диагностики туберкулеза легких позволяют вовремя определить форму, степень тяжести и спрогнозировать последствия заболевания, назначить полноценное интенсивное лечение. И не стоит думать, что поставленный диагноз туберкулез — это приговор. Ранее выявление туберкулеза и возможности, которыми обладает на сегодняшний день медицина, способствуют выздоровлению более 70% всех обратившихся пациентов.
Когда назначают обследование на туберкулез легких
Современная палочка Коха и ее многочисленные штаммы, которых насчитывается более 74, очень отличается от ранее открытой микобактерии. Способность вирулентной бациллы проникать в здоровые клетки носителя и оставаться в организме человека незамеченной, жизнеспособность и устойчивость к кислым средам и дезинфицирующим средствам очень усложняют задачу врачам и сотрудникам лаборатории.
Диагностика туберкулеза легких требует все новых возможностей, чтобы провести полноценное исследование. Это касается и людей, которые входят в особую группу риска и имеют предрасположенность к возникновению туберкулеза: ВИЧ-инфицированные пациенты или с поставленным диагнозом СПИД, с зависимостью от алкогольной, наркотической и никотиновой продукции, при наличии сахарного диабета, бронхиальной астмы и наследственного фактора. Нуждаются в медицинском контроле и новорожденные дети от инфицированной матери, несовершеннолетние и подростки до 17 лет, люди пенсионного и преклонного возраста.
Как проявляется туберкулез легких
Опасность, которую представляет собой латентная форма туберкулеза, состоит в том, что на ранней стадии выявление заболевания не всегда возможно по причине отсутствия выраженных симптомов. В остальных случаях, болезнь активно прогрессирует. Как диагностировать туберкулез, и на какие признаки стоит обратить внимание:
- сухой продолжительный кашель или с выделением мокроты, хрипы;
- постоянная температура тела 37°C;
- бледный цвет лица и уставший вид;
- снижение аппетита и потеря веса;
- одышка и боль в боку;
- обильное выделение пота.
У женщин способами определения туберкулеза легких являются нарушения менструального цикла и частые головные боли, со стороны мочевыделительной системы возможен цистит или кровянистые выделения в моче.
Ранняя диагностика туберкулеза у детей и подростков

Люди старшего поколения способны объективно оценивать свое состояние здоровья и следить за ним, обращаться за помощью к специалистам. Несовершеннолетние дети еще не понимают всю опасность инфекционных болезней, поэтому в дошкольных и образовательных учреждениях постоянно проводятся мероприятия по профилактике и предупреждению туберкулеза.
Клинический осмотр — основной первичный вид обследования. Врач педиатр или фтизиатр обязан выслушать жалобы маленького пациента и внимательно ознакомиться с его медицинской картой для определения врожденных патологий дыхательной системы, хронических болезней щитовидной железы. Важную роль играет целостность и цвет кожных покровов, нормальный показатель температуры — 36,6°C — 36,7°C и отсутствие хрипов, одышки при прослушивании стетоскопом.
Если общее состояние оценивается врачом, как удовлетворительное, дальнейшие методы ранней диагностики туберкулеза у ребенка предусматривают обязательное проведение пробы Манту и вакцинация БЦЖ один раз в год. Родители не доверяют составу прививки и отказываются от введения ребенку туберкулина. В этом случае они обязаны предоставить в ближайшее время результаты анализа на туберкулез, который был сделан вместо Манту.
Выявление туберкулеза легких у взрослых

Частые простуды или обострения хронических заболеваний, инфекции и воспалительные процессы, которые спровоцированы переохлаждением, тяжелой физической работой или низким иммунитетом, могут стать причиной туберкулеза у старшего поколения. Реакция Манту — недостаточно эффективное исследование для взрослых. Используется вакцинация уже после лечения туберкулезной инфекции или при наличии ярко выраженных признаков заболевания. Существуют диагностические методы обследования, как распознать туберкулез у взрослых.
Чаще всего на ежегодном медицинском осмотре врачи назначают флюорографию или рентгенографию легких. Обзорный метод визуализации грудной клетки, дает представление о состоянии органов дыхания в виде черно-белого снимка, на основании которого может быть обнаружен очаг туберкулеза. Подозрение рентгенолога или выявленные патологии дыхательной системы потребует дополнительного обследования.
Туберкулинодиагностика

С целью предупреждения распространения заболеваемости среди младшего поколения применяется подкожная инъекция или проба Манту, которая проводится каждый год. Ребёнок получает вещество туберкулин или штамм возбудителя туберкулеза, созданный в искусственных лабораторных условиях. Ослабленная микобактерия должна вызвать реакцию со стороны иммунной системы на месте укола. Оценивают результат проведенной пробы Манту через 72 часа:
- отрицательный — до 1 мм
- сомнительный — 2-5 мм;
- положительный — более 6 мм;
- слабоположительный — 5-9 мм;
- средний уровень интенсивности — 10-14 мм;
- выраженный — до 16 мм;
- гиперергические. У детей и подростков — более 17 мм, у взрослых — более 21 мм.
Кроме этого существуют и ложные показатели. Учитывают и предыдущие данные. Даже отрицательный результат не является гарантией отсутствия палочки Коха в организме. Но даже при таких недостатках, проба Манту — самая распространенная профилактика и диагностика туберкулеза у детей и подростков на ранних стадиях. Недопустима вакцинация при аллергии и бронхиальной астме, воспалительном процессе и заболеваниях органов пищеварения, сахарном диабете.
Тесты на туберкулез

Заменить традиционные методы профилактики и раннего выявления туберкулеза можно с помощью иммуноферментного анализа крови, который часто используется вместо пробы Манту. Принцип проведения данного исследования состоит в иммунной реакции организма, антител, к антигенам IgG и IgM возбудителя, микобактерии. В процессе анализа в среду с предполагаемыми туберкулезными палочками M. Tuberculosis помещают содержащие окрашивающее вещество защитные клетки, которые взаимодействуют с источником инфекции и передают вирусу часть фермента.
Метод диагностики ПЦР. Для лабораторного изучения лучше использовать мокроту. Под воздействие высокой температуры выделяют чужеродное ДНК. Для того, чтобы определить микобактерии или их штаммы, сравнивают образец с уже полученными ранее. Диагностированный туберкулез можно получить уже через 5 часов после сдачи исходного материала. Процедуру часто применяют для детей с противопоказаниями для проведения туберкулинодиагностики или для подтверждения диагноза.
Рентгеноскопическое исследование

Назначается на ежегодном медицинском обследовании у представителей старшего поколения. Не допускаются к процедуре дети из-за высокой дозы радиации для еще недостаточно окрепшего иммунитета. Лучевая диагностика предназначена для скрининга органов грудной клетки, поиска очагов туберкулеза и профилактики других патологий.
Рентгенография и флюорография органов грудной клетки. С помощью специального экрана рентгеновские лучи проходят через тело обследуемого человека, обрабатывается теневое изображение и переносится на пленку. Проявление занимает несколько минут. Цифровая флюорография выводит на монитор уже готовую картинку, которая распечатывается в черно-белом формате на принтере или сохраняется в электронном виде. На снимке флюорографии виден очаговый, инфильтративный и хронический запущенный туберкулез в виде очагов поражения.
Компьютерная и магнитно-резонансная томография легких. Методы более информативного характера для точного выявления туберкулеза, которые дают возможность с точностью определить размеры очагов поражения и жидкостные скопления, патологии. Чувствительность в 100 раз превышает флюорографию и рентген.
Общий анализ крови при туберкулезе
Изучение состава и количественных показателей жидкой соединительной ткани, которая, так или иначе, сталкивается с бациллой M. Tuberculosis, важно для ранней диагностики заболевания. При туберкулезе у пациента наблюдается умеренная анемия, уровень гемоглобина у мужчин ниже 130, у женщин менее 120. В период обострения легочной формы изменяется зернистость лейкоцитов и их количество увеличивается от 20% до 50%, число эозинофилов, молодых иммунных клеток, уменьшается.
Но основной показатель активности туберкулеза — это скорость оседания эритроцитов или СОЭ. Эта проба показывает способность эритроцитов, плотность которых больше плазмы, оседать под действием гравитации. В здоровом организме норма у женщин не должна превышать 15 мм/час, у мужчин — 10 мм/час. Повышение СОЭ от 20 мм/ч и до 80 мм/ч указывает на большое количество иммуноглобулинов и низкий уровень альбумина в крови, что означает активизацию защитных сил организма под действием чужеродных клеток.
Используют часто и лейкограмму, которая основана на изменении белкового состава крови во время острого воспалительного процесса. Учитываются показатели таких лейкоцитов, как нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты. Обследование на заболевание туберкулез легких выделяет три фазы поражения иммунной системы организма:
- нейтрофильная. Активная защитная реакция. Количество нейтрофилов увеличивается, уровень моноцитов и лимфоцитов снижается, эозинофилы отсутствуют;
- моноцитарная. Попытка преодолеть туберкулезную инфекцию. Число нейтрофилов низкое, прослеживаются единичные эозинофилы, лимфоциты увеличиваются;
- восстановления. Наблюдается после выздоровления пациента. Количество лимфоцитов и эозинофилов увеличено, но их показатели приходят в норму.
В сравнении с ИФА и ПЦР анализами, обнаружен сам возбудитель туберкулеза не будет, но изменения состава крови будет достаточно, чтобы заподозрить наличие в организме воспалительного процесса и продолжить обследование, направленное на поиски источника.
Метод выявления кислотоустойчивых микобактерий
Особенностью клеточной стенки туберкулезной палочки является отсутствие реакции на хлорсодержащие средства и кислые среды. Поэтому проведение диагностических мер в лабораторных условиях часто выполнить невозможно. Заменяет микроскопические методы исследования мазка в таких случаях бактериоскопия или окрашивание мокроты.
Микроскопия мазка или материала, содержащего КУБ, осуществляется по Граму и способом окрашивания, известного, как метод Циля-Нильсена. Вирус Коха сначала подвергается воздействию красного вещества карбол-фуксина, который проникает в мембрану клетки, а потом сверху обрабатывается раствором метиленовым синим. Положительным результатом наличия туберкулезной палочки станет присутствие в мазке на синем фоне красных микобактерий. В современной медицине чаще используется аурамин-родамин. После ультрафиолетового спектра бациллы приобретают желтый оттенок.
Бактериологическое исследование промывных вод бронхов
Используется, как дополнительный способ забора мокроты и метод выявления в ней возбудителя туберкулеза, когда у больного не получается собрать материал самостоятельно или количество выделений недостаточно для проведения обследования. Запрещено назначать людям пенсионного возраста, при заболеваниях сердечно-сосудистой системы и бронхиальной астме, детям до 15 лет.
Процедура предусматривает местную анестезию дыхательных путей и введение в гортань с помощью специального шприца подогретого физиологического раствора для повышения уровня секреции. После проведенных манипуляций мокрота у пациента интенсивно выделяется естественным путем и собирается медицинскими работниками в пробирку для последующего посева и выращивания микобактерий.
Пункционная биопсия легкого
Для определения патологического процесса, протекающего в легких, и получения исходного образца, назначается инвазивная диагностика туберкулеза у взрослых. Она направлена на изучение причин кашля с кровью, внутреннего легочного кровотечения, явной дыхательной недостаточности, взятие материала слизистых, бронхиального секрета или мокроты, получения образца пораженного участка.
Обязательным условием пункционной биопсии является четкий контроль над выполняемыми действиями через ультразвуковой аппарат или с помощью рентгеновских лучей. Суть процедуры состоит в местном обезболивании области грудной клетки и введения иглы Сильвермена для захвата и отделения фрагмента легочной ткани. После проведения биопсии определяется степень и форма поражения дыхательной системы. В запущенных случаях прибегают к открытому хирургическому вмешательству под общим наркозом.
Бронхоскопия
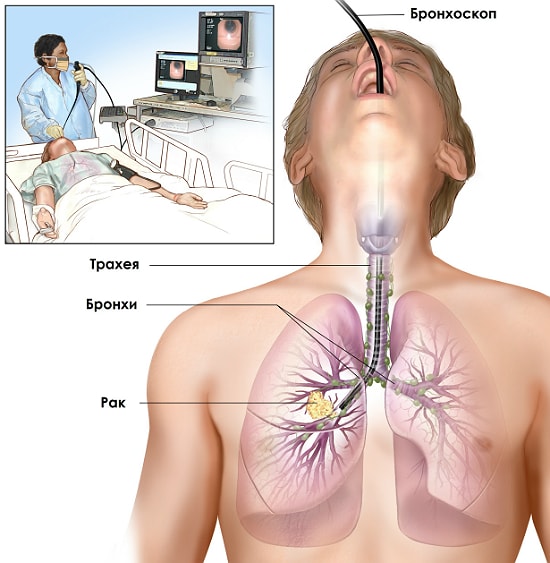
Чтобы изучить и оценить степень поражения легочной системы, включая трахеи, бронхи и слизистые оболочки, в медицинской практике все чаще отдают предпочтение эндоскопической диагностике туберкулеза. К показаниям для проведения процедуры относится длительный кашель, который наблюдается у человека более 1 месяца, выделения мокроты с кровью, выявленные ранее патологии в легких.
Во время обследования необходима местная анестезия и мышечные релаксанты, чтобы обеспечить свободный вход в дыхательные пути гибкого тубуса со светопроводным устройством. Взятие материала слизистой или секрета из трахеи и бронхов способствует изучению цитологического состава мокроты на наличие инородных клеток туберкулезной палочки.
Читайте также:


