Какие анализы можно сдать беременной на туберкулез
Туберкулез — это опасное инфекционное заболевание. Эффективность лечения зависит от правильного и своевременного диагностирования. Сложность выявления в том, что симптоматика на ранних периодах развития во многом схожа с другими заболеваниями.
Для того что бы выявить присутствие палочки Коха в организме необходимо сдать анализ на туберкулёз.
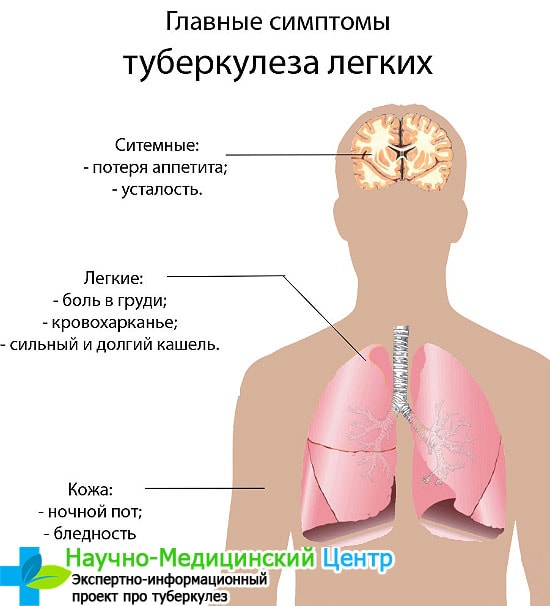
Основные признаки туберкулеза у взрослых и детей
Палочка Кохи передается воздушно-капельным путем.
При попадании в организм она заражает все внутренние органы человека, но сначала воздействию подвергаются легкие и лимфатические узлы. Нередко инфицируется и кишечник.
Опасность болезни — это длительное не проявление симптомов. Микроорганизмы возбудителя могут находиться в гортани на протяжении года, и при этом не проявлять никаких признаков. Больше всего инфицированию подвержены дети, по этой причине в школах, в детских садах регулярно проводятся медосмотры и делаются реакции на манту.
Симптоматика заболевания у взрослых и детей схожа. Это повышение температуры тела в вечернее время.
Состояние больного постепенно ухудшается, пропадает аппетит, уменьшается резко масса тела. Кожа приобретает бледноватый оттенок, постоянное ощущение слабости, снижение работоспособности, горло может болеть. Сердечный ритм повышается, происходит обильное потоотделение. Такие симптомы характерны и для пневмонии.
Важно, что у взрослых пациентов признаки не так сильно выражены, как у малышей. В большинстве случаев их можно спутать с другими болезнями.
Основные симптомы туберкулезной инфекции:
- кашель любой формы, может быть с мокротой или без, сухой;
- отдышка — работа легочной системы нарушена, и туберкулезник постоянно ощущает нехватку кислорода;
- увеличение лимфатических узлов;
- хриплость — во время обследования, при прослушивании легких, врач слышит хрипы. Дыхательная система полностью меняется;
- активное уменьшение массы тела — при необъяснимых причинах больной за короткий промежуток времени теряет в весе около 10 кг;
- температура — на первых этапах развития заболевания данный симптом может отсутствовать, или повышаться только в вечернее время до 37 градусов. На последней стадии, температура поднимается до 40С.
Когда необходимо делать анализ
Множество людей уверено в том, что туберкулезом страдают низшие слои населения. Но, это не соответствует действительности. На инфицирование не влияет ни статус, ни финансовое благополучие. Заразиться палочкой Коха может любой человек, у которого ослаблена иммунная система.
В физиатрии много случаев, когда с заболеванием обращаются бизнесмены, медицинские работники, полицейские.
Лечение туберкулеза довольно длительный процесс, а в запущенной форме приводит к легочному кровотечению. Так как микроорганизмы быстро теряют чувствительность к антибиотикам. Ученым требуется постоянно усовершенствовать препараты. По этой причине легче предотвратить развитие инфекционного заболевания.
Детям и подросткам до 18 лет обязательно несколько раз в год делается проба на реакцию. С детства всем знакомая пуговка, помогает медикам вовремя диагностировать заболевание. После достижения совершеннолетия людям необходимо два раза в год делать флюорографию.
Эта диагностика позволяет снизить риски развития заболевания среди населения.
При первых признаках наличии инфекционных бактерий в организме необходимо обратиться к врачу. Он назначит полное и комплексное обследование, которые помогут выявить наличие заболевания.
Какие бывают виды анализов на туберкулез
Диагностируется палочка Коха несколькими способами.
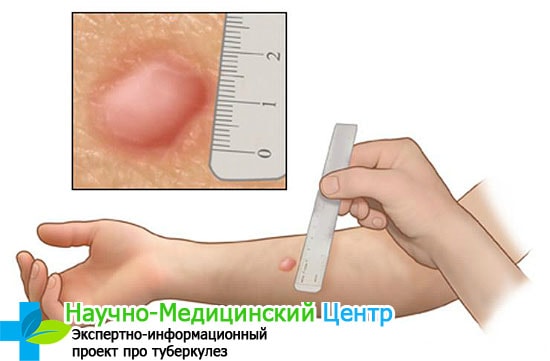
В детском возрасте инфицирование проверяется с помощью туберкулиновой пробы. Процесс развития микроорганизмов у ребенка значительно выше, по этой причине тестирование позволяет выявить наличие вируса.
Реакция определяется по размерам папулы, еще ее можно называть пуговкой. Расшифровку проводит медицинский работник. Когда диаметр превышает 5 мм, то есть вероятность, что ребенок болен. Положительная реакция на манту не всегда свидетельствует о заражения. Но временить нельзя, и для подтверждения требуется пройти разные варианты диагностики.
Взрослым для обнаружения палочки необходимо сделать флюорографию, а также гемотест с помощью которых можно обнаружить признаки инфекции в легких. Когда у врача присутствуют сомнения в правильности диагноза или требуется определить стадию болезни, то проводится расширенное обследование легочной системы — рентгенография.
Для установления точного диагноза и выявления чувствительности бактерий к препаратам назначаются лабораторный анализ крови на туберкулёз, также необходимо сдать на исследование мочу.
Анализ крови

Сдача анализа носит в значительной степени информативный характер диагностирования. По нему можно определять содержание в крове СОЭ. При инфицировании этот показатель высок, но по мере лечения он снижается, и клиническая картина изменяется.
При кровяном диагностировании используется несколько методов лабораторного исследования, в том числе и gemotest. У беременных женщин анализ крови не показывает наличие палочки Коха.
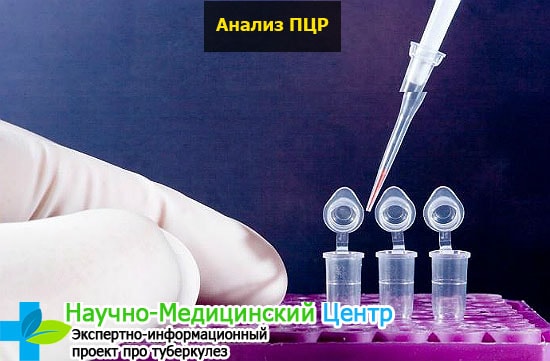
Пцр при обследовании на туберкулёз — это полимеразная цепная реакция организма на возбудитель. Этот вид диагностики крови позволяет более точно определить инфицирование больного. Метод используется при исследовании мочи, мокроты, мазка.
Преимущества способа:
- быстрый полимерный результат, проводится в течение 4 часов и выдается бланк готовых анализов;
- находит днк бактерий в организме;
- возможно выделение молекулы бациллы;
- определение чувствительности палочки Коха к антибиотикам.
ПЦР исследование с высокой степенью эффективности позволяет выявить возбудителя инфекционного заболевания. PCR используются для контроля над терапевтическим лечением, а также для диагностирования случаев повторного заражения.
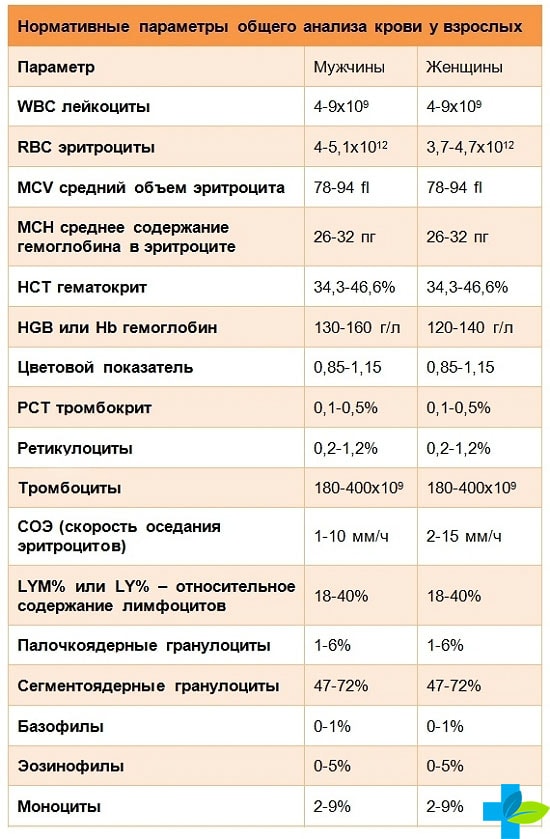
Это исследование помогает выявить общее состояние здоровья. Назначается при положительной реакции манту. Выявляется туберкулез по следующим показателям:
Эозинофилы. При туберкулезе их уровень в организме повышается. У детей анализ может быть увеличение нормы на 8%, а у взрослых пациентов на 5%;
СОЭ. Так называется скорость оседания эритроцитов. Показатели анализа крови на СОЭ при туберкулезе увеличиваются на 50 мм/ч. А норма при этом 20 мм/ч. Важно, что эритроциты повышаются у женщин при беременности и при других заболеваниях. Поэтому для подтверждения необходимо провести другие виды анализов
Диагностировать болезнь с помощью биохимического лабораторного исследования затруднительно. Он помогает в комплексе с другими методами диагностики поставить точный диагноз, выявить изменения в составе белка.
Чаще всего биохимия используется для контроля за терапией, или для обнаружения побочных эффектов от принимаемых антибиотиков.
ИФА — это анализ на антитела. Такой способ помогает установить присутствие иммуноглобулина по отношению к полочке Коха. Нередко используется в качестве альтернативного исследования на реакцию Манту.
Иммуноферментный анализ неспособен выявить степень развития заболевания. Кроме того, антитела к туберкулезу находящиеся в организме не во всех случаях свидетельствуют, что пациент заражен. Этот метод позволяет диагностировать туберкулез суставов.
Название SРOT обозначает пятно, а буква Т подразумевает иммунные клетки. При обследовании с помощью t-spot анализа медики могут подсчитать количество пятен, которые образуются в иммунных клетках. Метод позволяет с достоверностью в 97% выявить заболевание, и может делаться вместо Манту.
Преимущество Спот, что он не имеет никаких противопоказаний. а также его делают пациентам с хроническими заболеваниями. Это могут быть следующие патологии — сахарный диабет, ВИЧ. Тест не дает ложноположительного результата, по этой причине его можно назвать самым эффективным методом диагностики.

Для анализа больному необходимо самостоятельно собрать мокроту. При отсутствии отхаркивания нужно принимать микстуру. Исследуемый материал в лаборатории помещается на специальное стекло, после чего при помощи реагента его окрашивают и изучают под микроскопом.
Считается одним из самых доступных и недорогих по цене исследований.
Такой анализ слизи позволяет врачу в течении двух часов получить информативность о состоянии здоровья пациента, и может заменить ОАК. У такого обследования есть недостаток — это невозможность определить заболевание у людей, страдающих ВИЧ. Погрешность выявления инфильтративного туберкулеза составляет порядком 40%.
Культуральный способ назначается после того, как в анализе микроскопии были выявлены бактерии. Мазок помещается в специальную среду, где установлен нужный температурный режим, там бактерии начинают активно расти.
Этот метод позволяет выявить вредные микроорганизмы и установить их вид.
Применяется для окрашивания в лаборатории слюны. Такой способ помогает выявить возбудителей полочки. Начальный образец обрабатывается фуксином и нагревается горелкой. Процедура повторяется несколько раз, после чего излишки раствора смываются водой.
Далее мазок при помощи серной кислоты обесцвечивается. На последнем этапе происходит окрашивание метиленовым синим цветом. К этому раствору чувствительны все микроорганизмы кроме туберкулезных.
Анализ мочи сдается в утреннее время натощак. В лаборатории проводится проверка на наличие признаков амилоидоза. При туберкулезе нарушается работа почек. Поэтому присутствие микробактерий можно обнаруживать в мочевыводящих путях.
Методика позволяет наблюдать за бактериями, а также их изменениями в живом состоянии. Для обследования используется специальный фазово-контрастный аппарат. При этом человек не получает излучения.
Когда у больного отсутствует мокрота, врач прописывает микстуры и препараты, которые раздражают слизистую. Также для исследования берется смыв из бронхов.

При окрашивании пораженных мест, под ультрафиолетовыми лучами бактерии начинают светиться. За короткое время доктор обследует большой участок. Что повышает возможность с точностью определить стадию заболевания в позвоночнике.
По отзывам большинства врачей, лечение туберкулеза занимает много времени, а также дорого по стоимости. По этому, не забывайте проходить плановое комплексное обследование, чтобы выявить заболевание на раннем сроке. А детям рекомендуется делать противотуберкулезную прививку.

Самый распространенный метод, с помощью которого проводится проверка на туберкулез, — реакция Манту.

Флюорография — метод скринингового обследования, позволяющий выявить туберкулез на ранней стадии.

Анализ крови и мочи на микобактерии туберкулеза позволяет выявить патологию, когда реакция Манту неточная.

Микроскопия мазка подразумевает поиск возбудителя туберкулеза в отделяемой при кашле жидкости — мокроте.
Метод ИФА подходит в качестве уточняющего шага, а также для диагностики скрыто протекающего и внелегочного туберкулеза.

Метод ПЦР позволяет обнаружить туберкулез даже тогда, когда все другие методики показывают отрицательный результат.

Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.
Эксперты констатируют: туберкулез в России — больше, чем просто болезнь. Это — неприятное социальное клеймо, которое, помимо физических страданий, становится для заболевшего человека источником серьезного психологического дискомфорта, а иногда и вынуждает на долгие месяцы и годы отказаться от привычного образа жизни, карьеры и планов на будущее.
Лечение туберкулеза — процесс сложный и длительный, а успех во многом определяется тем, насколько своевременно было выявлено заболевание. С учетом того, что никто из нас не застрахован от заражения, крайне важно регулярно проходить профилактическое скрининговое обследование, а при малейших подозрениях на недуг — обращаться к уточняющим анализам. Лишь такое ответственное поведение убережет вас от беды.
Когда сдать анализы на туберкулез и почему не стоит с этим медлить
По мнению обывателей, туберкулезом страдают лишь неблагополучные люди, проживающие на грани нищеты, а также выходцы из мест лишения свободы. Однако такой взгляд, как отмечают врачи, не имеет ничего общего с реальностью. Пациентами фтизиатров нередко становятся и учителя, и бизнесмены, и чиновники, и даже сами доктора. Ведь ключевой фактор, приводящий к развитию заболевания, — это отнюдь не финансовое благополучие, а состояние иммунитета. Если по каким-то причинам (стресс, сопутствующее заболевание, беременность, перенесенная операция, погрешности в питании) организм ослаблен — туберкулезная палочка не упустит шанса для атаки.
Болезнь развивается постепенно, начинаясь в лимфатических узлах, а затем распространяясь по органам и тканям организма. Чаще туберкулез поражает легкие, однако в некоторых случаях, а также при отсутствии лечения бактерии размножаются в пищеварительном тракте, органах мочеполовой системы, костях, коже, оболочках головного и спинного мозга и даже в глазах.
Коварная особенность возбудителя заболевания — микобактерии туберкулеза — умение быстро приобретать устойчивость к антибактериальным препаратам, без которых невозможно успешное лечение. Ученые вынуждены разрабатывать все новые и новые лекарства, что в конечном итоге делает терапию дорогой, а также приводит к неизбежным побочным эффектам, таким как поражение печени. Поэтому важным этапом диагностики туберкулеза является определение чувствительности выявленного возбудителя к различным антибиотикам, это помогает врачам подобрать эффективное лечение.
В силу широкого распространения туберкулеза в нашей стране (70% от общего числа российских больных инфекционными и паразитарными заболеваниями умирают именно из-за такого диагноза) выявление зараженных микобактериями среди детей и взрослых организовано достаточно хорошо.
Так, детям и подросткам до 18-ти лет время от времени проводят туберкулиновые пробы, знакомые нам всем как реакция Манту. После достижения совершеннолетия основным методом диагностики становится флюорография, которую каждый гражданин РФ обязан проходить раз в два года, а определенные категории людей — каждый год. Без такого рентгеновского снимка вас, скорее всего, не допустят к работе: результаты флюорографии необходимо предъявлять при трудоустройстве, а в дальнейшем — повторять процедуру в ходе регулярных медосмотров. Таким образом медики стараются минимизировать количество больных туберкулезом, которые не получают лечение и заражают окружающих.
Помимо этих правил, провериться на туберкулез нужно в случаях, если у вас появились симптомы, указывающие на вероятность развития заболевания (слабость, ночное потоотделение, необъяснимая потеря веса, небольшое повышение температуры по вечерам, увеличение лимфоузлов, хронический кашель). Иногда догадка о возможной причине такого недомогания возникает у врача, но вы и сами можете пройти обследование и сдать анализы, чтобы исключить вероятность инфекции.
Выявить туберкулез можно несколькими путями. Основной задачей диагностики в детском возрасте является определение самого факта инфицирования, ведь в этот период вероятность, что бактерия, попавшая в организм, сразу вызовет патологический процесс, значительно выше, чем у взрослых. По этой причине ведущей методикой первичного скрининга остается туберкулиновая проба.
Оценить признаки поражения легких — наиболее типичное клиническое свидетельство начала заболевания — позволяет флюорография. В случае сомнений для уточняющей диагностики врач назначит рентген — развернутую визуализацию легочной ткани.
Туберкулин — это смесь белков, выделенных из погибших возбудителей туберкулеза. Введение небольшого количества такого препарата под кожу вызывает реакцию иммунитета у всех людей, однако в зависимости от состояния их здоровья она проявится по-разному. Так, у пациентов, в организме которых отсутствует микобактерия туберкулеза, через двое суток после пробы останется лишь незначительный след от укола (или его не будет вовсе). Если же размер красной отметины в месте введения туберкулина больше сантиметра или в этой области на коже появился гнойник — высока вероятность, что человек заражен.
Напомним, реакция Манту — метод первичной диагностики, он не может со 100%-ной вероятностью ответить на вопрос, болен ли человек туберкулезом, но позволяет выделить группу риска, которой предстоит пройти дополнительные обследования.
Поскольку степень инфицирования населения в России микобактериями туберкулеза очень высока, у лиц старше 18-ти лет врачи по умолчанию допускают контакт с инфекцией. Задачей становится поиск больных со скрыто протекающей инфекцией, которые не знают о своем состоянии.
- Флюорография
Оптимальным методом массовой диагностики в этом случае была и остается флюорография. Это — фотоснимок экрана рентгеновского аппарата, который можно получить очень быстро, не подвергая при этом человека значительной лучевой нагрузке. Поэтому кабинеты флюорографии есть практически во всех населенных пунктах нашей страны, а пройти процедуру можно за считанные минуты. - Рентген и КТ
В случае если человек не предъявляет никаких жалоб на самочувствие, а флюорография не выявила признаков изменения легочной ткани, врачи делают заключение, что туберкулеза у пациента нет. Но для более тщательной проверки легких может быть назначено развернутое рентгенографическое исследование (когда снимки делаются не только в прямой, но и в боковой проекции, а специалист лучевой диагностики тщательно изучает каждый сантиметр изображения), а также компьютерная томография (КТ), позволяющая с наибольшей степенью достоверности выявить визуальные признаки туберкулеза и оценить степень распространения патологического процесса.
Некоторые из лабораторных анализов, назначаемых при подозрении на туберкулез, являются специфическими — они проводятся только при этом заболевании. Другие же вы можете пройти в рамках общего медицинского осмотра: это ценный источник информации о вашем состоянии здоровья, который способен указать на наличие инфекционного процесса.
- Общий анализ крови/мочи является диагностическим стандартом при самых разных патологиях. В случае с туберкулезом исследование крови покажет повышение уровня лейкоцитов (сдвиг лейкоцитарной формулы влево) и ускоренную скорость оседания эритроцитов (СОЭ). Изменения в анализе мочи будут наблюдаться при поражении микобактериями почек и мочевыводящих путей — в этом случае в образце обнаружатся признаки амилоидоза.
- Микроскопия мазка подразумевает поиск возбудителя туберкулеза в отделяемой при кашле жидкости — мокроте. Пациенты с подозрением на заболевание особым образом собирают мокроту в стерильную банку, после чего доставляют анализ в лабораторию. Там частицы мокроты переносят на предметное стекло и окрашивают методом по Цилю-Нильсену (при этом микобактерии туберкулеза приобретают хорошо различимый под микроскопом красный цвет, а большинство остальных микроорганизмов — синий).
- Классический культуральный метод. Если в ходе микроскопии лаборант выявил в мокроте микобактерии в достаточном количестве (более 5-ти в поле зрения), то следующим этапом лабораторной диагностики туберкулеза становится бактериологический посев образца в питательную среду. Будучи помещенными в оптимальные температурные условия, микроорганизмы быстро растут, что позволяет уточнить их вид и провести оценку чувствительности к различным типам антибиотиков.
- ИФА (метод иммуноферментного анализа) обнаруживает в крови у пациента антитела к туберкулезу, что указывает на инфицированность (но не обязательно на заболевание). Данный метод подходит в качестве уточняющего шага, а также для диагностики скрыто протекающего и внелегочного туберкулеза.
- ПЦР (метод полимеразной цепной реакции) выявляет ДНК микобактерий в различных средах — в сыворотке крови, моче, мокроте, спинномозговой жидкости и так далее. Это крайне точный метод, который с достоверностью в 100% может дать ответ на вопрос о том, присутствует ли возбудитель в конкретном органе человека. Чувствительность ПЦР так высока, что в некоторых случаях этот анализ позволяет обнаружить туберкулез даже тогда, когда все другие методики показывают отрицательный результат.
- Гистологические анализы (биопсия) подразумевают изъятие маленького фрагмента ткани из тела пациента с целью его обстоятельного микроскопического изучения. Биопсия является важным методом диагностики, особенно в ситуациях, когда исследовать биологические жидкости при помощи других анализов не представляется возможным (например, в случае вялотекущего туберкулеза костей).
Как правило, если вы или ваши дети проходите стандартный медицинский осмотр, диагностикой туберкулеза занимаются государственные медицинские организации — поликлиники и центры здоровья. Однако иногда имеет смысл обратиться в частную лабораторию.

Диагностика туберкулёза в период беременности
Врождённый туберкулёз развивается, если во время беременности происходит внутриутробное заражение плода М. tuberculosis через пупочную вену и плаценту или в результате заглатывания плодом амниотической жидкости, содержащей микобактерии.
Во всех случаях беременная бывает больна активным туберкулёзом. Если внутриутробного заражения не происходит, больная открытой формой лёгочного туберкулёза может родить здорового ребёнка.
Решение вопроса о сохранении беременности лежит как на женщине, так и на лечащем враче. Чаще проблемы возникают вследствие возможного влияния противотуберкулёзных препаратов на организм беременной и плода.
Лечащий врач должен настаивать на прерывании беременности при фиброзно-кавернозном, хроническом диссеминированном или распространённом цирротическом туберкулёзе, осложнённом ЛСН; при вновь выявленном прогрессирующем туберкулёзе; сочетании туберкулёза с сахарным диабетом или другими хроническими заболеваниями. Повторно беременеть рекомендуют не ранее чем через 2-3 года.
30-40 лет тому назад для врача было постулатом, что больная туберкулёзом девушка не должна выходить замуж, женщина не должна беременеть, беременная не должна рожать, а родившая не должна кормить грудью. Во всём этом есть здравый смысл, и если есть возможность, лучше придерживаться этих постулатов, отложив вступление в брак и материнство до полного излечения.
Существующие профилактические мероприятия направлены больше на ребёнка. Перед выпиской родильницы она и все жители квартиры, где будет находиться новорождённый, должны пройти флюорографию или рентгенографию органов грудной клетки.
Однако жизнь распоряжается иначе. Пациентки нередко беременеют не покидая стационара или туберкулёзного санатория. Случается и так, что туберкулёз выявляют у уже беременной или кормящей женщины. С правовой и этической точки зрения нет никаких ограничений для вступления в брак мужчин и женщин, страдающих туберкулёзом. Более того, нередко семью образуют люди, нашедшие друг друга в противотуберкулёзном санатории.
Всё это требует как от фтизиатров, так и от акушеров-гинекологов знания проблем сочетания туберкулёза и беременности.
Беременность приводит к мобилизации всех резервов женского организма. Построение костной системы плода требует повышенного расхода кальция будущей матерью, происходит деминерализация, способная привести к размягчению очагов Гона или кальцинатов в лимфатических узлах и активации латентного процесса – эндогенной реактивации.
Особенно неблагоприятны первые 3 мес беременности; на них приходится 1/3 обострении, встречающихся в период беременности, родов и вскармливания. В этот период непроста и диагностика туберкулёза, поскольку инфекция может маскироваться признаками раннего токсикоза.
Диагностика туберкулёза в период беременности должна включать тщательное бактериологическое исследование – многократное бактериоскопическое исследование мокроты, посевы. При скудности мокроты обязательны провоцирующие ингаляции.
Рентгенологическое обследование должно быть щадящим. Нельзя применять рентгеноскопию и флюорографию. Показаны рентгенограммы на больших плёнках либо современная низкодозная цифровая рентгенография с использованием компьютеров (не путать с КТ!).
Рентгенотехник должен хорошо диафрагмировать пучок лучей на ограниченный участок грудной клетки, область живота и таза должна быть тщательно прикрыты просвинцованным резиновым фартуком. Наиболее неблагоприятны в период беременности первичные формы туберкулёза (включая экссудативный плеврит) и туберкулёз женских половых органов.
Беременность, возникшая у уже болеющей туберкулёзом женщины, может и благоприятно повлиять на течение заболевания. В литературе описаны случаи стабилизации и обратного течения процесса в этот период. Это связывают с тем, что гормональный фон у беременной имеет анаболическую направленность, диафрагма стоит высоко, как бы повторяя лечебное действие пневмоперитонеума.
В последние недели беременности больная туберкулёзом может чувствовать себя даже лучше, чем до беременности. В то же время благополучие может быть мнимым, даже серьёзные обострения во второй половине беременности могут носить характер холодной вспышки туберкулёза, то есть протекать без лихорадки и выраженной интоксикации при обширных поражениях органов и систем.
Наибольшую опасность для здоровья и жизни больной женщины представляет послеродовой период. 2/3 всех обострении туберкулёза, встречающихся во время беременности, родов и вскармливания приходится на первое полугодие после родов.
Травма во время родов, кровопотеря, очередная эндокринная перестройка, лактация, эмоциональный стресс и уход за ребёнком – всё это факторы риска ухудшения течения туберкулёза и его генерализации. Без лечения вялотекущий процесс обостряется, локальные поражения могут привести к генерализованному поражению, отмечают выраженную интоксикацию и лихорадку.
Если женщина и члены её семьи твердо уверены в желании сохранить беременность на фоне туберкулёза, задача врача более не нервировать будущую мать, а сделать всё, чтобы сохранить ребёнка и женщину.
Туберкулёз у беременных часто протекает неблагоприятно, ещё тяжелее тотчас после родов, поэтому нельзя откладывать начало химиотерапии. Химиопрофилактику изониазидом можно спланировать на послеродовой период.
Лечение туберкулёза у беременных отличается только тем, что нельзя назначать потенциально тератогенные и фетотоксичные туберкулостатики, включающие все аминогликозиды (стрептомицин, канамицин, флоримицин, амикацин), этионамид и протионамид, циклосерин и тиоацетазон.
Считают, что изониазид относительно безопасен для беременных. Этамбутол и рифампицин также пригодны в этой ситуации. Рифампицин должен быть обязательным компонентом лечения при диссеминации и обширных поражениях.
Глюкокортикоиды показаны только в исключительных случаях, для плановой патогенетической терапии их применять нельзя, равно как и методы стимулирующей терапии. До VI мес беременности возможны операции на лёгких.
После родов лечение может быть более интенсивным, особенно если женщина не кормит ребёнка грудью. В случае грудного вскармливания исключены аминогликозиды. Изониазид назначают вместе с пиридоксином. Если у больной деструктивный туберкулёз, в послеродовом периоде показано наложение пневмоперитонеума.
Противотуберкулёзные препараты в той или иной степени проникают в молоко матери и попадают в организм ребёнка. Если ребёнку была введена вакцина БЦЖ, эти препараты могут подавить штамм и не дать развиться нестерильному иммунитету. В некоторых странах есть штампы БЦЖ, устойчивые к изониазиду.
По мнению экспертов ВОЗ, дитя не следует отлучать от матери, за исключением случаев её безнадёжно тяжёлого состояния. Если у матери нет бацилловыделения, ребёнку показано введение вакцины БЦЖ. Если же мать выделяет микобактерии, сначала проводят туберкулиновую пробу, а при её отрицательном результате после введения БЦЖ рекомендуют исключить контакт ребёнка с матерью на 6 нед. её интенсивного лечения.
Европейские врачи считают оптимальным грудное вскармливание в сочетании с химиотерапией матери. Ребёнку в этом случае проводится химиопрофилактика изониазидом в течение всего периода бактериовыделения у матери. БЦЖ вводят через 6-8 нед. после окончания химиопрофилактики, если ребёнок остался туберкулинотрицательным.
Читайте также:


