Если туберкулез не обнаружен в мокроте
Исследование мокроты – один из способов выявить легочную форму туберкулеза, определить стадию развития болезни и выбрать эффективные методы лечения.
Что такое мокрота. Нормы и отклонения
Для здорового функционирования человеческого организма наличие мокроты необходимо. Этот секрет образуется в дыхательных путях и очищает их от мельчайших частиц пыли и отмерших клеток эпителия. В норме отделяемое не имеет цвета и запаха, жидкое по консистенции, незаметно для человека выводится из организма.
Говорить о возникновении каких-либо патологических процессов в дыхательных органах можно тогда, когда отхаркиваемая субстанция начинает доставлять неудобства. Увеличивается ее объем, изменяется цвет, консистенция, появляются различного рода примеси. В частности, мокрота при туберкулезе легких может содержать гнойные или кровяные вкрапления, значительно повышается ее количество.
Бытует ошибочное мнение, что туберкулез обязательно должен сопровождаться кашлем. На самом деле на ранних стадиях кашель может не мучить больного совсем либо иметь периодический, кратковременный характер. А вот когда он не оставляет пациенту возможности нормально жить и работать, сопровождается кровянистыми выделениями, значит туберкулез перешел в опасную для человека стадию. Здесь требуются радикальные меры, порой заключающиеся в удалении пораженной части легкого. Открытая форма болезни служит поводом для изоляции носителя туберкулезной палочки от окружающих.
При подозрении на туберкулез легких мокрота обязательно подвергается тщательному анализу. Внешний вид отхаркиваемой массы имеет значение, но диагностировать туберкулез только визуально невозможно. Требуется исследование в лабораторных условиях.
Норма суточного объема отделяемой мокроты для здорового человека составляет от 10 до 100 мл. Когда в органах дыхания развиваются патологические процессы, количество отхаркиваемого секрета постепенно начинает увеличиваться, доходя до 500 мл, а в некоторых случаях и до 1,5 л в сутки.
Чем интенсивнее поражение дыхательных путей, тем больше мокроты выделяется. Соответственно для ранней стадии туберкулеза будет характерным небольшой объем, близкий к норме. По мере распространения инфекции, возникновении осложнений количество отделяемой субстанции будет возрастать.
Важно! Только врач способен правильно оценить ситуацию по объему мокроты. Он будет учитывать ее количество в результате однократного отхаркивания и суточную дозу в комплексе с остальными признаками болезни.
Цвет мокроты при туберкулезе может варьироваться в зависимости от стадии заболевания и особенностей разрушительных процессов в дыхательных путях.
Прозрачная, стекловидная характерна для туберкулеза в начальной стадии.
Белая свидетельствует о воспалении с образованием белка. Такая окраска отделяемого присуща больным в начале развития инфекции. Чем насыщеннее белый оттенок, тем больше клеток в организме разрушено заболеванием.
Коричневая, с оттенками ржавчины указывает на то, что произошло повреждение кровеносных сосудов. Подобный оттенок возникает в результате начала разложения тканей дыхательных путей и является продуктом распада крови, в частности, содержащегося в ней белка.

Желтая, с белыми прожилками, зеленая мокрота возможна, когда воспаление в организме больного прогрессирует и провоцирует отделение гноя.
Алая, ярко-красная (кровохаркание) – признак серьезного повреждения кровеносных сосудов, интенсивного внутреннего кровотечения. Бывает на последней стадии заболевания туберкулезом легких. В этой ситуации нельзя медлить с госпитализацией.
Обычно, особенно на начальном этапе заболевания, мокрота при туберкулезе легких не имеет запаха, если только не нарушается ее отток в силу различных причин. Почувствовать зловонный, гнилостный запах можно в случаях отмирания тканей и проникновения в содержимое мокроты продуктов распада.
В зависимости от того, какая мокрота при туберкулезе легких по консистенции, доктор может судить о стадии и форме болезни.
| Вид | Особенности | Стадия заболевания |
|---|---|---|
| Слизисто-гнойная | Жидкая, практически бесцветная с небольшим количеством желтых либо зеленоватых гнойных вкраплений или белых фрагментов слизи. | Поражения тканей незначительны, туберкулез на начальной стадии. Преобладание слизи может указывать на очаговый характер заболевания. |
| Гнойно-слизистая | Средней вязкости, желтого или зеленого цвета, с четко просматриваемыми комочками слизи | Начальная стадия в фазе, для которой характерно прогрессирование губительных для организма процессов |
| Гнойная | Густая зеленая или желтая. Слизь отсутствует, но может ощущаться неприятный запах | Процесс поражения дыхательных органов туберкулиновыми бактериями стремительно развивается |
| Слизисто-гнойно-кровянистая | Густая, стекловидная. Наблюдаются гнойные сгустки, слизистые вкрапления. | Острая фаза болезни. Произошел разрыв каверн, и их содержимое проникает в бронхи. |
| Кровохарканье | Неоднородная по составу, выделяемая в больших количествах, с обилием крови (красная, розовая). | Критическая стадия. Легочное кровотечение. Нужно неотложное медицинское вмешательство. |
Если мокрота отличается четко выраженной гнойной составляющей, это может свидетельствовать об экссудативной фазе туберкулезного воспалительного процесса плевральной полости легких.
Зеленоватый оттенок отделяемого характерен для туберкулеза с множественными очагами инфекции (диссеминированная форма). Также возможна инфильтративная форма, при которой поражается обширная область легкого.
Слизисто-гнойная мокрота может говорить о цирротической форме туберкулеза легких.
Наличие крови может быть обусловлено несколькими причинами:
- распад инфильтратов;
- кавернозная форма туберкулеза;
- кавернозно-фиброзная форма;
- прорыв каверн;
- обширная диссеминация;
- легочное кровотечение.
Осложнения, связанные с большим количеством мокроты
Увеличение объемов отделяемого способно привести к нарушению дыхательной функции, возникновению кислородного голодания и мучительных приступов удушья. Следствием этого могут стать следующие симптомы:
- продолжительные головные боли;
- головокружения;
- обмороки;
- потеря концентрации внимания;
- снижение работоспособности.

Затрудненное дыхание может привести к еще более серьезным последствиям (особенно в случае долговременного обильного отхаркивания). Возможны нарушения сердечной деятельности, работы центральной нервной системы, легких.
Крайне важно не допускать застоя мокроты в организме. В накапливающейся слизи возникает благоприятная среда для интенсивного размножения болезнетворных бактерий. В результате не исключены разного рода инфекционные процессы в верхних дыхательных путях, что может значительно усугубить общее состояние пациента. Иммунитет больного туберкулезом ослаблен и не способен обеспечить необходимую защиту от воздействия патогенной микрофлоры.
Иногда при нарушении отхаркивающей функции больному назначаются специальные медицинские препараты. Какие именно средства использовать, может сказать только лечащий врач.
Можно ли самостоятельно диагностировать туберкулез по внешнему виду мокроты?
По внешним характеристикам отхаркиваемой субстанции поставить диагноз невозможно. Даже квалифицированному специалисту цвет, консистенция и другие визуальные признаки позволят лишь предположить болезнь, но с точностью определить, какая именно, можно только в ходе лабораторных исследований.
Так, присутствие в мокроте примесей гноя, слизи или крови характерно не только для туберкулеза, но и для ряда других заболеваний:
- повреждение тканей бронхов или трахеи в результате травмы;
- бронхит в острой или хронической форме;
- пневмония;
- абсцесс легкого (возникновение полости в легком, заполненной гноем);
- эмболия (закупорка) легочной артерии;
- бронхоэктатическая болезнь (необратимые изменения бронхов);
- респираторный муковисцидоз (нарушение функционирования желез в легких);
- злокачественная опухоль (рак) легких;
- нарушение сердечной деятельности;
- заболевания органов ЖКТ.
Важно не путать секрет из бронхов и легких с обычной слюной или выделяемой из носоглотки слизью.
Правила сбора мокроты для исследования на туберкулез
Чтобы анализ показал максимально достоверный результат, материал должен быть правильно собран. Достаточно будет 2-3 мл отделяемого.
Сбор мокроты производят рано утром перед едой. Обусловлено это тем, что во время сна в бронхах накапливается достаточное количество нужного секрета. А при смене положения тела (из горизонтального в вертикальное) содержимое дыхательных путей лучше отхаркивается.
Обязательно оградить анализ от лишних бактерий из ротовой полости. Поэтому необходимо почистить зубы, прополоскать рот кипяченой водой или специальным слабо концентрированным раствором алюмоквасцов.
Посуда для сбора отделяемого должна быть стерильной, желательно стеклянной, с плотно закрывающейся крышкой. В настоящее время в аптеках продаются специальные, предназначенные для анализов контейнеры.
После глубокого вдоха делается максимально резкий выдох и мокрота сплевывается в подготовленную емкость.
Можно недолгое время до отправки в лабораторию хранить собранное отделяемое в холодильнике.
Важно! Слюна в мокроте нередко приводит к искажению результатов анализа на туберкулез. Поэтому нужно стараться, чтобы в биоматериал ее попало как можно меньше.
В случаях, когда кашель не сопровождается отхаркиванием мокроты, врач может назначить стимулирующие этот процесс препараты. Если естественным образом взять материал для диагностики не получается, прибегают к сбору при помощи зонда.
Мокрота при туберкулезе — один из характерных признаков заболевания. Её количество, вид, консистенция, цвет, состав зависят от стадии, формы и тяжести патологического процесса. Именно в отходящей субстанции обнаруживают возбудителя туберкулеза. В ранней стадии количество отделяемого незначительно. По мере того, как туберкулезный процесс прогрессирует, изменяются и характеристики мокроты. Когда при отхаркивании появляется кровь почти без включений, это указывает на то, что болезнь приняла тяжелую форму.
Отхождение мокроты, даже с примесями крови — это не обязательно проявление туберкулеза легких. Такое проявление свойственно и другим тяжелым патологиям дыхательной системы. Появление такого симптома — повод немедленно обратиться к терапевту, фтизиатру или пульмонологу.

Как выглядит мокрота и как образуется
Мокротой называются отходящие при кашле массы, производимые трахеобронхиальным стволом, с примесью секрета носоглотки. Эта субстанция у здорового человека должна производиться только специальными железами с целью удаления из лёгких мелких фрагментов пыли, отмерших клеток эпителиальной ткани бронхов. Это жидкость без цвета, которая аккумулирует весь мелкий сор в органах дыхания, и выводит его за пределы этой системы. Здоровый человек не фиксирует сознанием этого естественного процесса.
При туберкулезе легких и при некоторых других патологиях органов дыхания, объёмы отделяемого содержимого легких значительно увеличиваются. Её характер меняется: происходит изменение цвета, плотности и состава отхаркиваемого материала, в мокроте появляются включения крови или гноя.
Кашель далеко не всегда сопровождает развитие туберкулеза. Даже если пациент кашляет периодически, этот симптом не имеет постоянного характера, и проявляется при обострении болезни. Надсадный мучительный кашель с большим объёмом отделяемого — это признак терминальных стадий туберкулеза с протеканием необратимых патологических процессов в тканях легких.
Рекомендуем прочитать статью про кашель при туберкулезе, чтобы узнать больше о его особенностях.
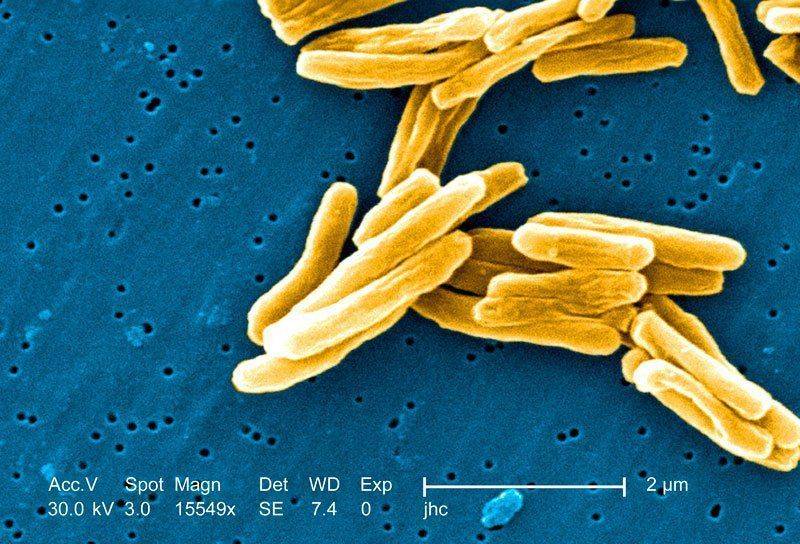
Разновидности
Мокрота бывает как однородной, так и может одновременно содержать различные компоненты. По составу различают следующие виды:
- слизь, обычные отделения без вкраплений, для туберкулеза не очень характерна;
- слизь с гноем, прозрачные отделения с зелеными включениями, характерна для первого этапа заболевания;
- гной с небольшой примесью слизи, желтоватого или желто-зеленого цвета, наблюдается на ранних этапах туберкулеза;
- зеленый или желтый цвет, наличие большого количества гноя — характерное проявление тяжелой инфекции;
- слизь с включениями крови, встречается при прогрессирующем туберкулезе, а также при онкологии верхних дыхательных путей;
- слизь с включениями гноя и крови, наблюдается при тяжелых поражениях дыхательных путей и легких, онкологии и туберкулезе;
- отделяется кровь (кровохарканье), наблюдается при туберкулезе и раковых поражениях легочной паренхимы, связана с разрывами небольших кровеносных сосудов, подвергающихся воздействию инфекционных агентов.
По составу мокроты, определяемому визуально, диагностировать заболевание невозможно. Понятно, что патология присутствует, но какая именно по этому признаку не определить.
Объём
Количество отделяемой мокроты является достаточно информативным показателем. По ее объёму можно заподозрить заболевание, также эта характеристика указывает на стадию развития патологии. Объём отделяемого содержимого легких увеличивается по мере того, как развивается патология, и уменьшается, если близится выздоровление.
Лечащий врач может объективно оценить объёмы мокроты, выделяемой однократно, а также общее количество за день. Пациенту не свойственна объективность оценки, он не знает, наличие какого объёма является признаком патологии, поэтому не нужно пытаться самому ставить себе диагноз и определять стадию болезни.
Небольшое количество субстанции выделяется при простудных и респираторных заболеваниях, а также на ранних стадиях тяжелых патологий. Если наблюдается постоянное нарастание отделяемой субстанции, это свидетельствует о прогрессировании заболевания и развитии осложнений, воспалительных процессов инфекционной этиологии.
По объёму диагноз не ставится, но этот показатель является существенным при комплексной оценке симптомов.

Консистенция
По этому признаку можно разделить мокроту на: жидкую, густую и вязкую.
- Жидкая форма характерна для легко излечиваемых респираторных заболеваний и не является опасным признаком при условии отсутствия в ней дополнительных включений.
- Густая наиболее часто наблюдается при туберкулезе легких.
- Вязкая больше характерна при астме и поражениях бронхов нетуберкулезного происхождения, однако может наблюдаться и при туберкулезе.
Влияние мокроты на течение заболевания
Большие объёмы отделяемого могут затруднять функцию дыхания из-за чего у пациента могут происходить приступы удушья. При этом также нарушается кислородное снабжение, что провоцирует головные боли, снижение внимания, утрату работоспособности, головокружения, обмороки. Длительное сохранение такой ситуации с дыханием может спровоцировать развитие серьёзных осложнений в работе сердца, лёгких и центральной нервной системы.
Помимо нарушения функции дыхания, застой мокроты чреват также интенсивной жизнедеятельностью разнообразной неспецифической микрофлоры, что приводит к развитию инфекционных процессов верхних дыхательных путей. На фоне ослабленного иммунитета это может сыграть значительную негативную роль в общем состоянии здоровья пациента. Вот почему так важно отхаркивание. Если субстанция отходит плохо, для очищения бронхиальной системы назначаются специальные препараты. При туберкулезе принимать можно только те отхаркивающие средства, которые выписал врач после обследования.
Характер мокроты при разных стадиях и формах
На начальной стадии туберкулеза мокрота может быть прозрачной или белой, её объёмы увеличиваются по мере прогрессирования заболевания. Если отделяемое состоит полностью или в большей степени из слизи, это может свидетельствовать об очаговом туберкулезе.
Преобладание в мокроте гнойного элемента может говорить о экссудативном процессе, сопровождающим развитие туберкулезного воспаления плевральной полости. Гнойная мокрота зеленоватого цвета может также указывать на наличие в легких инфильтратов или переходе туберкулеза в диссеминированную форму.
Развитие цирротической формы сопровождается отделениями слизисто-гнойного характера. Кавернозная, кавернозно-фиброзная формы, а также распад инфильтратов могут провоцировать присутствие включений крови. Обширная диссеминация, протекание в легких процесса прорыва каверны, легочные кровотечения также вызывают появление кровяных вкраплений.
Сбор мокроты для диагностики
Для того, чтобы определить, какой процесс протекает в легочной системе при туберкулезе и других патологиях, необходимо исследовать отделяемое. Если организм в течение продолжительного времени находится в горизонтальном положении, мокрота скапливается в верхних дыхательных путях. Поэтому собирать отхаркиваемый материал для анализа лучше всего утром, после подъёма с кровати. Смена положения способствует лучшему отделению. Перед этим лучше всего почистить зубы или прополоскать рот, чтобы удалить естественные бактерии из ротовой полости. Если течение заболевания таково, что мокрота не отделяется, врач может посоветовать принять отхаркивающие средства. Собирается материал в специальную ёмкость. Сейчас можно купить такую практически в любой аптеке. Глубоко вдохните и резко выдохните, сплюнув мокроту.
Лабораторные анализы
Бактериологический анализ на туберкулез позволяет обнаружить наличие или отсутствие микобактерий в исследуемом материале, установить уровень его вирулентности, а также протестировать возбудитель на предмет резистентности к противотуберкулезным медикаментам.
Обязательно прочитайте статью про МЛУ туберкулез на нашем портале.

Анализ ПЦР позволяет определить разновидность штамма микобактерии. Это важный показатель для выбора схемы лечения и комплекса противотуберкулезных препаратов. Для этого сравниваются участки ДНК выделенных микобактерий с лабораторными образцами. Микобактерии могут быть обнаружены методом микроскопического исследования с окрашиванием анализируемого материала по Цилю-Нельсену. Этот метод диагностики также информативен, как и ПЦР.
Лабораторные анализы мокроты занимают длительное время, поэтому их назначают в случаях, когда поставлен предварительный диагноз, необходимо уточнение поставленного диагноза или во время проводимого лечения для оценки динамики заболевания.

Самый распространенный метод, с помощью которого проводится проверка на туберкулез, — реакция Манту.

Флюорография — метод скринингового обследования, позволяющий выявить туберкулез на ранней стадии.

Анализ крови и мочи на микобактерии туберкулеза позволяет выявить патологию, когда реакция Манту неточная.

Микроскопия мазка подразумевает поиск возбудителя туберкулеза в отделяемой при кашле жидкости — мокроте.
Метод ИФА подходит в качестве уточняющего шага, а также для диагностики скрыто протекающего и внелегочного туберкулеза.

Метод ПЦР позволяет обнаружить туберкулез даже тогда, когда все другие методики показывают отрицательный результат.

Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.
Эксперты констатируют: туберкулез в России — больше, чем просто болезнь. Это — неприятное социальное клеймо, которое, помимо физических страданий, становится для заболевшего человека источником серьезного психологического дискомфорта, а иногда и вынуждает на долгие месяцы и годы отказаться от привычного образа жизни, карьеры и планов на будущее.
Лечение туберкулеза — процесс сложный и длительный, а успех во многом определяется тем, насколько своевременно было выявлено заболевание. С учетом того, что никто из нас не застрахован от заражения, крайне важно регулярно проходить профилактическое скрининговое обследование, а при малейших подозрениях на недуг — обращаться к уточняющим анализам. Лишь такое ответственное поведение убережет вас от беды.
Когда сдать анализы на туберкулез и почему не стоит с этим медлить
По мнению обывателей, туберкулезом страдают лишь неблагополучные люди, проживающие на грани нищеты, а также выходцы из мест лишения свободы. Однако такой взгляд, как отмечают врачи, не имеет ничего общего с реальностью. Пациентами фтизиатров нередко становятся и учителя, и бизнесмены, и чиновники, и даже сами доктора. Ведь ключевой фактор, приводящий к развитию заболевания, — это отнюдь не финансовое благополучие, а состояние иммунитета. Если по каким-то причинам (стресс, сопутствующее заболевание, беременность, перенесенная операция, погрешности в питании) организм ослаблен — туберкулезная палочка не упустит шанса для атаки.
Болезнь развивается постепенно, начинаясь в лимфатических узлах, а затем распространяясь по органам и тканям организма. Чаще туберкулез поражает легкие, однако в некоторых случаях, а также при отсутствии лечения бактерии размножаются в пищеварительном тракте, органах мочеполовой системы, костях, коже, оболочках головного и спинного мозга и даже в глазах.
Коварная особенность возбудителя заболевания — микобактерии туберкулеза — умение быстро приобретать устойчивость к антибактериальным препаратам, без которых невозможно успешное лечение. Ученые вынуждены разрабатывать все новые и новые лекарства, что в конечном итоге делает терапию дорогой, а также приводит к неизбежным побочным эффектам, таким как поражение печени. Поэтому важным этапом диагностики туберкулеза является определение чувствительности выявленного возбудителя к различным антибиотикам, это помогает врачам подобрать эффективное лечение.
В силу широкого распространения туберкулеза в нашей стране (70% от общего числа российских больных инфекционными и паразитарными заболеваниями умирают именно из-за такого диагноза) выявление зараженных микобактериями среди детей и взрослых организовано достаточно хорошо.
Так, детям и подросткам до 18-ти лет время от времени проводят туберкулиновые пробы, знакомые нам всем как реакция Манту. После достижения совершеннолетия основным методом диагностики становится флюорография, которую каждый гражданин РФ обязан проходить раз в два года, а определенные категории людей — каждый год. Без такого рентгеновского снимка вас, скорее всего, не допустят к работе: результаты флюорографии необходимо предъявлять при трудоустройстве, а в дальнейшем — повторять процедуру в ходе регулярных медосмотров. Таким образом медики стараются минимизировать количество больных туберкулезом, которые не получают лечение и заражают окружающих.
Помимо этих правил, провериться на туберкулез нужно в случаях, если у вас появились симптомы, указывающие на вероятность развития заболевания (слабость, ночное потоотделение, необъяснимая потеря веса, небольшое повышение температуры по вечерам, увеличение лимфоузлов, хронический кашель). Иногда догадка о возможной причине такого недомогания возникает у врача, но вы и сами можете пройти обследование и сдать анализы, чтобы исключить вероятность инфекции.
Выявить туберкулез можно несколькими путями. Основной задачей диагностики в детском возрасте является определение самого факта инфицирования, ведь в этот период вероятность, что бактерия, попавшая в организм, сразу вызовет патологический процесс, значительно выше, чем у взрослых. По этой причине ведущей методикой первичного скрининга остается туберкулиновая проба.
Оценить признаки поражения легких — наиболее типичное клиническое свидетельство начала заболевания — позволяет флюорография. В случае сомнений для уточняющей диагностики врач назначит рентген — развернутую визуализацию легочной ткани.
Туберкулин — это смесь белков, выделенных из погибших возбудителей туберкулеза. Введение небольшого количества такого препарата под кожу вызывает реакцию иммунитета у всех людей, однако в зависимости от состояния их здоровья она проявится по-разному. Так, у пациентов, в организме которых отсутствует микобактерия туберкулеза, через двое суток после пробы останется лишь незначительный след от укола (или его не будет вовсе). Если же размер красной отметины в месте введения туберкулина больше сантиметра или в этой области на коже появился гнойник — высока вероятность, что человек заражен.
Напомним, реакция Манту — метод первичной диагностики, он не может со 100%-ной вероятностью ответить на вопрос, болен ли человек туберкулезом, но позволяет выделить группу риска, которой предстоит пройти дополнительные обследования.
Поскольку степень инфицирования населения в России микобактериями туберкулеза очень высока, у лиц старше 18-ти лет врачи по умолчанию допускают контакт с инфекцией. Задачей становится поиск больных со скрыто протекающей инфекцией, которые не знают о своем состоянии.
- Флюорография
Оптимальным методом массовой диагностики в этом случае была и остается флюорография. Это — фотоснимок экрана рентгеновского аппарата, который можно получить очень быстро, не подвергая при этом человека значительной лучевой нагрузке. Поэтому кабинеты флюорографии есть практически во всех населенных пунктах нашей страны, а пройти процедуру можно за считанные минуты. - Рентген и КТ
В случае если человек не предъявляет никаких жалоб на самочувствие, а флюорография не выявила признаков изменения легочной ткани, врачи делают заключение, что туберкулеза у пациента нет. Но для более тщательной проверки легких может быть назначено развернутое рентгенографическое исследование (когда снимки делаются не только в прямой, но и в боковой проекции, а специалист лучевой диагностики тщательно изучает каждый сантиметр изображения), а также компьютерная томография (КТ), позволяющая с наибольшей степенью достоверности выявить визуальные признаки туберкулеза и оценить степень распространения патологического процесса.
Некоторые из лабораторных анализов, назначаемых при подозрении на туберкулез, являются специфическими — они проводятся только при этом заболевании. Другие же вы можете пройти в рамках общего медицинского осмотра: это ценный источник информации о вашем состоянии здоровья, который способен указать на наличие инфекционного процесса.
- Общий анализ крови/мочи является диагностическим стандартом при самых разных патологиях. В случае с туберкулезом исследование крови покажет повышение уровня лейкоцитов (сдвиг лейкоцитарной формулы влево) и ускоренную скорость оседания эритроцитов (СОЭ). Изменения в анализе мочи будут наблюдаться при поражении микобактериями почек и мочевыводящих путей — в этом случае в образце обнаружатся признаки амилоидоза.
- Микроскопия мазка подразумевает поиск возбудителя туберкулеза в отделяемой при кашле жидкости — мокроте. Пациенты с подозрением на заболевание особым образом собирают мокроту в стерильную банку, после чего доставляют анализ в лабораторию. Там частицы мокроты переносят на предметное стекло и окрашивают методом по Цилю-Нильсену (при этом микобактерии туберкулеза приобретают хорошо различимый под микроскопом красный цвет, а большинство остальных микроорганизмов — синий).
- Классический культуральный метод. Если в ходе микроскопии лаборант выявил в мокроте микобактерии в достаточном количестве (более 5-ти в поле зрения), то следующим этапом лабораторной диагностики туберкулеза становится бактериологический посев образца в питательную среду. Будучи помещенными в оптимальные температурные условия, микроорганизмы быстро растут, что позволяет уточнить их вид и провести оценку чувствительности к различным типам антибиотиков.
- ИФА (метод иммуноферментного анализа) обнаруживает в крови у пациента антитела к туберкулезу, что указывает на инфицированность (но не обязательно на заболевание). Данный метод подходит в качестве уточняющего шага, а также для диагностики скрыто протекающего и внелегочного туберкулеза.
- ПЦР (метод полимеразной цепной реакции) выявляет ДНК микобактерий в различных средах — в сыворотке крови, моче, мокроте, спинномозговой жидкости и так далее. Это крайне точный метод, который с достоверностью в 100% может дать ответ на вопрос о том, присутствует ли возбудитель в конкретном органе человека. Чувствительность ПЦР так высока, что в некоторых случаях этот анализ позволяет обнаружить туберкулез даже тогда, когда все другие методики показывают отрицательный результат.
- Гистологические анализы (биопсия) подразумевают изъятие маленького фрагмента ткани из тела пациента с целью его обстоятельного микроскопического изучения. Биопсия является важным методом диагностики, особенно в ситуациях, когда исследовать биологические жидкости при помощи других анализов не представляется возможным (например, в случае вялотекущего туберкулеза костей).
Как правило, если вы или ваши дети проходите стандартный медицинский осмотр, диагностикой туберкулеза занимаются государственные медицинские организации — поликлиники и центры здоровья. Однако иногда имеет смысл обратиться в частную лабораторию.
Читайте также:


