Есть ли туберкулезные палочки в организме человека
Туберкулез – коварное заболевание, которому подвержены не только взрослые, но и дети. К болезни приводит активность микобактерии (палочки Коха) в организме человека. В лечении патологии применяется многокомпонентная химиотерапия, которая может длиться до полугода и более. В 50% случаев отсутствия лечения болезнь заканчивается летальным исходом. Что такое туберкулезная палочка Коха, каким образом она попадает в организм человека и как предупредить развитие болезни – с этими вопросами будем разбираться в нашей статье.
Понятие микобактерии
Туберкулез – инфекционное заболевание, возбудителем которого являются микобактерии группы Mycobacterium tuberculosis (МБТ). Этот вид бактерий часто называют палочками Коха - по фамилии немецкого ученого Роберта Коха. Науке известно около 74 видов микобактерий, обитающих в почве, воде, в организме животных и людей. Надо сказать, что штаммы туберкулеза, вызываемые различными видами микобактерий, отличаются друг от друга.
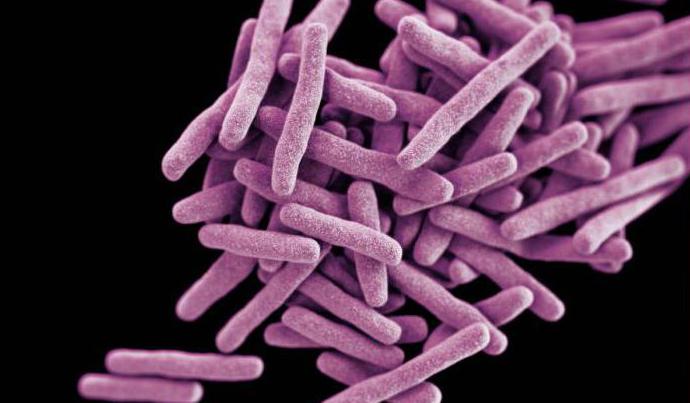
Размеры микобактерии ничтожно малы: диаметр колеблется в пределах 0,2–0,6 мкм, длина – 1–10 мкм. Туберкулезную палочку относят к грибам, потому как их сходство проявляется в одинаковом потреблении кислорода. Колонии МТБ медленно (в течение 34—55 суток) растут на плотной питательной среде, имеют шероховатую поверхность, слабо пигментированные – розово-оранжевого или молочного цвета.
Строение клетки МТБ
Бактериальные клетки туберкулезной палочки состоят из следующих элементов:
- стенка клетки – образована несколькими слоями, защищающими микобактерию от механического и химического воздействия; обеспечивает постоянство размера и формы клетки (к слову, в состав защитной оболочки входят воскообразные, жирные вещества);
- бактериальная цитоплазма с гранулированными включениями;
- мембрана цитоплазмы;
- ядерная субстанция, в составе которой одна кольцевая ДНК.
МБТ весьма устойчива к воздействию окружающей среды и длительное время сохраняет свою жизнеспособность. Сколько живет туберкулезная палочка? Микобактерия может просуществовать: до 7 лет во влажном и тёмном месте при температуре 23 °C; до 12 месяцев в тёмном и сухом месте; до 6 месяцев в почве; до 5 месяцев в воде; до 3 месяцев в книгах; до 2 месяцев в уличной пыли; до 2 недель в сыром молоке; до года в масле и сыре. Микобактерии туберкулеза не боятся процессов гниения и несколько месяцев могут существовать в погребенных в землю телах. Однако прямые лучи солнца уничтожают МБТ в течение полутора часов, ультрафиолетовые лучи – за несколько минут. Хлорсодержащие дезинфекторы справляются с бациллой за 5 часов. Микобактерии также чувствительны к перекиси водорода. Туберкулезная палочка погибает при нагревании: в течение 20 минут при 60 °C и в течение 5 минут – при 70 °C.
МБТ может вызывать заболевание после двух-трех лет бессимптомного существования и длительное время возбуждать в организме противотуберкулезный иммунитет.
Что такое туберкулез?
Как отмечалось ранее, туберкулез – инфекционное заболевание, вызванное активностью микобактерий. В большинстве своем болезнь распространяется воздушно-капельным путем от инфицированного человека к здоровому при контакте (кашель, чихание, разговор). Иногда заражение может иметь пищевой характер (сырое молоко).
В группе риска – люди, постоянно находящиеся в помещениях с непригодными санитарными условиями – тюрьмах, домах для бездомных. Сюда же относятся больные с ослабленным иммунитетом (ВИЧ-инфицированные, онкологические больные). Больные диабетом; младенцы; пожилые; члены семей страдающих туберкулезом; курильщики; люди с плохим питанием – именно эти категории граждан чаще всего атакует туберкулезная палочка. Способ питания предполагает обязательное потребление витаминов и микроэлементов, помогающих восстанавливать сниженные функции иммунитета.
Заболеваемость туберкулезом обусловлена индивидуальными характеристиками организма, а также напрямую связана с психологическим состоянием человека. По возрастному цензу доминирует группа людей 18–26 лет.
Особенность данной патологии состоит в том, что палочка туберкулезная быстро приобретает устойчивость к медикаментам, поэтому методика лечения предполагает использование одновременно нескольких препаратов.

Пути передачи туберкулеза
Существует четыре основных способа, по которым распространяется палочка туберкулезная:
- воздушно-капельный, когда микобактерии попадают в воздух с капельками при кашле, чихании больного;
- алиментарный – заражение происходит через желудочно-кишечный тракт;
- контактный – заражение происходит через конъюнктиву глаза (заражение через кожу достаточно редкое явление);
- внутриутробное – заражение через пораженную плаценту во время родов от матери к ребенку.
Анатомия патологии
Туберкулезная палочка в организме сохраняется длительное время, а человек может быть носителем МБТ всю жизнь. При ослаблении иммунитета оставшаяся популяция МБТ начнет активно делиться, вызывая последовательное развитие туберкулеза. Риск развития патологии у впервые инфицированного человека составляет 10% в период первых двух лет после заражения. С течением времени вероятность возникновения болезни будет снижаться.
При ослабленном же иммунитете организм не в силах противостоять размножению клеток бактерий, которое происходит в геометрической прогрессии. Для жизнедеятельности МТБ формируется особая благоприятная среда, при которой обособленные гранулёмы сливаются в общий объём, при этом говорят, что первичное инфицирование переходит в фазу клинического туберкулеза. Воспалительный процесс распространяется далее по всей функциональной системе.
Формы и виды туберкулеза
После инфицирования патология приобретает латентную форму, т. е. чаще всего протекает бессимптомно. Лишь один из десяти случаев переходит в активную фазу. Палочка туберкулезная в большинстве своем затрагивает лёгкие, однако может поражать и другие системы организма.
Выделяют две формы туберкулеза:
При открытой форме наличие туберкулезной палочки легко обнаруживается в мокроте или в других выделениях больного (моче, кале). Несоблюдение гигиенических мер предосторожности при такой форме может привести к инфицированию окружающих. При закрытой форме микобактерии не обнаруживаются, а больные не представляют угрозы для окружающих.
В зависимости от того, какая функциональная система подвергается воздействию туберкулезной палочки, патологию классифицируют на:
- туберкулез легких,
- внелегочный туберкулез.
В зависимости от того, насколько патология распространилась в организме, различают:
- латентный туберкулез,
- диссеминированный туберкулез,
- очаговый туберкулез,
- казеозную пневмонию,
- туберкулему,
- фиброзно-кавернозный туберкулез,
- цирротический туберкулез,
- туберкулез плевры, гортани или трахеи – явление достаточно редкое.
Внелегочный туберкулез поражает любой другой орган, в соответствии с чем патологию классифицируют на:
- туберкулез ЦНС и оболочек мозга – болезнь затрагивает спинной мозг и твёрдые оболочки головного мозга;
- органов пищеварительной системы, при котором, как правило, поражаются тонкая и слепая кишка;
- туберкулез органов мочеполовой сферы затрагивает почки, мочевыводящие пути, половые органы;
- костных структур;
- туберкулез кожи;
- туберкулез глаз.
Клинические проявления патологии. Туберкулез ЦНС
Как упоминалось ранее, по причине того, что туберкулезная палочка делится крайне медленно, обнаружить ее на самых ранних сроках невозможно. Поэтому патология может долго не проявлять себя, а позже обнаружиться случайно при проведении флюорографии или туберкулиновых проб. К тому же специфических признаков заболевания, по сути, не существует. О том, что в организме происходит интоксикация, может свидетельствовать бледность кожных покровов, хроническая усталость или вялость, апатия, незначительное увеличение температуры тела (около 37 °C), повышенная потливость, снижение массы тела, увеличение лимфатических узлов.
Если микобактерия поражает ЦНС, то у больного наблюдается, помимо высокой температуры, расстройство сна, агрессия, сильные головные боли, рвота. В конце второй недели от начала проявления первых признаков происходят изменения в структурах мозговой оболочки, которые характеризуются напряжением мышц шеи и невозможностью прижать подбородок к груди, максимально вытянуть ноги. В зону риска попадают больные сахарным диабетом или носители вируса иммунодефицита. Нередки случаи возникновения на фоне данной патологии психических расстройств, а также нарушения сознания, чувствительности, движения глазных яблок.
В отличие заболевания у взрослого человека, туберкулезная палочка у детей вызывает иное течение болезни, более стремительное и тяжелое, иногда приводящее к летальному исходу. Обосновано это прежде всего недостаточно развитой иммунной системой ребенка. Подвержены данной патологии чаще всего дети, которые находятся в условиях антисанитарии, плохо питаются, постоянно переутомляются. Туберкулезная палочка у детей вызывает в организме специфические симптомы, поэтому внимание родителей должны привлечь рвота, быстрая утомляемость ребенка, сниженное внимание, потеря аппетита, снижение массы тела, повышенная температура.
Туберкулез других функциональных систем
Помимо легких и элементов центральной нервной системы, патология может атаковать другие органы в теле человека, например, систему дыхания. Так, туберкулезный плеврит – это поражение плевры, оболочки, которая покрывает легкие. Данная патология может быть самостоятельным заболеванием, или возникать вследствие осложненного течения туберкулеза легочной системы. Еще одним осложнением туберкулеза легких может быть туберкулез верхних дыхательных путей, когда в воспалительный процесс вовлекаются глотка и гортань. Симптомами такого заболевания помимо вышеупомянутых являются осиплость голоса или трудности при глотании.
Поражение палочкой Коха лимфоузлов называется туберкулезным лимфаденитом. Чаще всего атаке подвергаются надключичные или шейные лимфоузлы, которые увеличены, но безболезненны.
МТБ может поражать и органы мочеполовой системы. Болезнь проявляется резкими болями в пояснице или спине, высокой температурой тела. При мочеиспускании возможны кровянистые выделения. Патология встречается в равной доле как у женщин, так и у мужчин.
Туберкулез костных тканей характеризуется частыми переломами, сильными болями в области поражения, невозможностью нормально двигаться. Запущенные формы такой патологии нередко приводят к летальному исходу.
Диагностика и лечение
В диагностике активной формы туберкулеза наиболее популярными методами являются микроскопическое исследование мокроты и рентгеноскопия. Анализ мазка, однако, нельзя назвать достоверным и однозначным методом, так как на ранних стадиях патологии, а также в случае проявления болезни у детей, исследование дает отрицательный результат.
Основной задачей при выборе схемы лечения больного является изучение лекарственной устойчивости возбудителя, т. е. чувствительности культуры микобактерии, выращенной в лабораторных условиях, к медикаментозным препаратам.
Сегодня основной методикой лечения туберкулеза выступает противотуберкулезная химиотерапия, которая является поликомпонентной. Различают трехкомпонентную, четырехкомпонентную и пятикомпонентную схемы лечения.
Трёхкомпонентная схема предполагает использование трех основных препаратов – "Стрептомицин", "Изониазид" и пара-аминосалициловая кислота (ПАСК). Эта схема является классической, однако, сегодня редко применяется ввиду высокой токсичности ПАСК. В четырёхкомпонентной методике используют "Рифампицин" ("Рифабутин"), "Изониазид", "Пиразинамид", "Этамбутол". Многие медицинские центры используют еще более прогрессивную методику – пятикомпонентную схему, которая, помимо вышеупомянутых четырех препаратов, использует "Ципрофлоксацин".
Надо сказать, что туберкулез – коварное заболевание, к развитию которого в организме человека приводит именно туберкулезная палочка. Лечение должно быть незамедлительным и корректным, потому как при отсутствии терапии смертью от патологии заканчивается 50% случаев. Летальный исход наступает в течение нескольких лет с момента начала активной фазы болезни. Остальные 50% случаев приводят к хронической форме болезни. Причем больной, у которого выражен хронический туберкулез, опасен для окружающих, так как выделяет микобактерии в окружающую среду.
Профилактика
К профилактическим мерам против туберкулеза на сегодняшний день можно отнести, пожалуй, вакцину БЦЖ, которая эффективно защищает от одной из наиболее опасных форм туберкулеза – туберкулезного менингита. Согласно Национальному календарю профилактических прививок, ребенка вакцинируют еще в роддоме в первые 3–7 дней жизни. Далее, в 7 и 14 лет, проводят ревакцинацию при условии отрицательной реакции Манту и отсутствии противопоказаний.
Вакцинация ребенку противопоказана в случае, если:
- у новорожденного выявлен иммунодефицит, а также когда в семье младенца есть лица, страдающие этой патологией;
- у родных братьев и сестер новорожденного возникали осложнения после подобной прививки;
- у ребенка существуют врожденные патологии центральной нервной системы.
Вакцинацию откладывают, если:
- ребенок не доношен,
- у него выявлено любое инфекционное заболевание,
- у матери и ребенка разный резус-фактор.

Чтобы свести к минимуму вероятность первичного инфицирования в домашних условиях, надо соблюдать правила гигиены, больше времени проводить на свежем воздухе, вывешивать на солнце шерстяные и хлопчатобумажные изделия.

Сегодня каждый знает, что такое туберкулезная палочка, или палочка Коха (по имени ученого, который ее обнаружил). Туберкулез до начала XX в. был практически неизлечимым. Сейчас инфекцию стараются выявить на ранних стадиях, когда она легче поддается лечению. Для этой цели разработан комплекс мер по ранней диагностике и профилактике.
Как передается
Туберкулез – это инфекционное заболевание. Кроме палочки Коха (бактерии M. tuberculosis), существуют и группа близкородственных микобактерий, вызывающих туберкулез. Обнаружена типовая микобактерия и доказана инфекционная природа заболевания Робертом Кохом в 1882 г. Микобактерии имеют такое название, потому что совмещают в себе свойства бактерий и грибов.
Разные формы туберкулеза широко распространены в мире, им болеют как люди, так и животные. Инфицирование наступает после попадания туберкулезной палочки в организм. Начнет ли развиваться болезнь, зависит от иммунного статуса человека, поэтому надо помнить о том, что к снижению иммунитета приводят не только хронические болезни, но и такие причины, как стресс или вредные привычки.
Наиболее частый способ заражения – воздушно-капельный.
В таком случае патогенные микробы распространяются по воздуху, когда больной человек чихает, кашляет или разговаривает. Гораздо реже (примерно 5% случаев заражения) болезнь может передаваться алиментарным путем. Бактерии попадают в организм человека через продукты, особенно животного происхождения. Например, можно заразиться, употребив в пищу мясо больного животного.
Еще один вид заражения – внутриутробный, когда болезнь передается от матери к ребенку. Инфекция также может передаваться контактно (через кожные покровы) или опосредованно (через общие бытовые предметы).
Чем она опасна
Палочка Коха является возбудителем заболевания, которое и в XXI в. остается смертельно опасным. Сейчас смертность от туберкулеза ниже, чем была в прошлых столетиях, но болезнь еще остается непобежденной. Причина этого – наличие лекарственно-устойчивых форм микобактерии.
Такие формы инфекции не поддаются лечению наиболее распространенными противотуберкулезными препаратами. В такой ситуации прибегают к антибиотикам второго ряда. Лечение устойчивых форм туберкулеза занимает не менее 2 лет. Если микобактерии не реагируют и на препараты второго ряда, то заболевание такой формой туберкулеза является смертельным приговором.
Появление лекарственно-устойчивых штаммов – результат того, что у микобактерий есть способность к мутации. Они могут приспосабливаться под действие антибиотиков, и препараты перестают быть губительными для бактерий. Появление лекарственной устойчивости может произойти у тех пациентов, которые не придерживаются правил приема антибиотиков. Прерывание курса является смертельно опасным. Ученые постоянно работают над созданием лекарств, которые смогут уничтожить лекарственно устойчивые штаммы туберкулезной инфекции.
Высокий уровень заболеваемости сохраняется в местах лишения свободы.
Среди заключенных высокий уровень смертности от туберкулеза. Еще один фактор, способствующий распространению туберкулеза, – ВИЧ-инфекция. Из-за сниженного иммунитета люди с ВИЧ-инфекцией чаще других заболевают туберкулезом. Туберкулез – самая частая причина смерти больных СПИДом.
Высокозаразную болезнь не удается полностью победить еще и потому, что многие пациенты годами болеют открытой формой заболевания, но не знают о диагнозе и, соответственно, заражают других людей. Ученые разрабатывают механизмы ранней диагностики заболевания и считают, что снизить уровень заболеваемости поможет высокая осведомленность населения об инфекции.
Симптомы
В начале развития заболевания проявляются неспецифические признаки интоксикации организма. Это слабость, быстрая утомляемость, повышенная потливость, особенно в ночное время. Часто наблюдается снижение веса из-за пониженного аппетита. Кожа больного выглядит бледной. Отмечается длительная субфебрильная температура (в пределах +37,1…+38 °C). Могут увеличиваться лимфоузлы.
По мере прогрессирования заболевания присоединяются симптомы со стороны пораженного органа. У туберкулеза существует несколько форм, которые отличаются симптомами и лечением.
Наиболее часто встречающаяся форма инфекции – легочная. О ней может свидетельствовать длительный кашель с мокротой, в запущенных случаях – кровохаркание. При осмотре врач слышит хрипы в легких. Больной отмечает появление одышки и затруднение дыхания. При присоединении плеврита (скопление жидкости в легких) появляются сильные боли в грудной клетке.
Если туберкулезная палочка поразила почки, на начальной стадии заболевание трудно дифференцировать от других патологий. У больных присутствуют общие признаки интоксикации – слабость, лихорадка, потливость. К ним могут добавиться боли в пояснице и нарушение мочеиспускания. В запущенных стадиях может наблюдаться повышение артериального давления.
Для этой формы заболевания характерны различные внешние изменения кожных покровов, появление уплотненных узелков, папул красно-коричневого цвета, мелких высыпаний, язв. Туберкулез кожи имеет много клинических форм, что затрудняет постановку диагноза.

Туберкулезная палочка — основная причина развития туберкулеза у человека.
В зависимости от того, где развивается микобактерия, различают разные формы и виды заболевания.
В основном, ему подвержены люди с ослабленной иммунной системой и жители неблагоприятных районов.
Туберкулезная палочка – аэробный микроскопический организм
Туберкулез является одним из старейших из известных человеку заболеваний. До сих пор по его вине в мире ежегодно умирают около 2 миллионов человек. Туберкулез может проявляться по-разному, поражая кости, центральную нервную систему и другие органы, но в первую очередь это именно заболевание легких.
Туберкулезная палочка (Mycobacterium Tuberculosis), также известная как палочка Коха или бацилла Коха, передается воздушно-капельным путем и оседает в альвеолах легочной ткани. С этого момента течение болезни во многом зависит от иммунного ответа организма носителя.
На эффективность этого ответа влияют как внутренние факторы, такие как генетическая предрасположенность, так и внешние – факторы, повреждающие иммунную систему и общее состояние организма.

Несмотря на повсеместное использование живых (аттенуированных) вакцин и ряда антибиотиков, туберкулезная палочка сейчас значительно распространена. А значит необходимо искать новые вакцины, лекарства и чувствительные методы диагностики.
Сколько живет возбудитель
Бацилла Коха (аэробный микроскопический возбудитель) не образует спор, однако это не мешает ей сохранять неделями жизнеспособность в пыли на коврах, одежде и останках животных и месяцами в мокроте.
Сколько живет туберкулезная палочка? Выживаемость, то есть сколько живет палочка M. tuberculosis вне организма хозяина составляет: мокрота — 6-8 месяцев, одежда — 45 дней, книжная бумага — 105 дней. 
Недавние исследования показали, что многие бактерии в дыхательных путях переходят в неактивное состояние, благоприятное для их выживаемости. Важно знать, что на концентрацию жизнеспособных палочек в воздухе влияет проветривание помещения.
В комнате, где происходит всего 1 воздухообмен в час, уже через час становится на 63% микроорганизмов меньше. 84% за 2 часа и более 90% через 3 часа. При шестикратном воздухообмене, бактерии отсутствуют уже через несколько минут. Для заражения человека они должны попасть в дыхательные пути.
Носитель туберкулезной палочки
Пациенты со скрытой (латентной) формой инфекции хорошо себя чувствуют и не проявляют каких-либо симптомов. Они заражены, но не больны. Единственным признаком носительства туберкулеза является положительная реакция на кожную пробу с туберкулином (проба Манту). Люди со скрытой формой туберкулеза не заразны и не могут передать туберкулез другим.
В целом, от 5 до 10% носителей, в течение жизни способны развить полноценную болезнь. Примерно у половины это происходит во время первых 2 лет после инфицирования. Риск развития инфекции значительно выше у лиц с ослабленной иммунной системой, как например при ВИЧ, нежели у людей с хорошим иммунитетом.
Особую тревогу вызывают пациенты, больные лекарственно-устойчивой формой, у которых позже развивается заболевание, которое почти не реагирует на лечение.
- кожная проба и анализы крови показывают наличие инфекции;
- нет изменений на рентгене или в мокроте;
- является носителем живой, но неактивной палочки;
- хорошо себя чувствует;
- не может передавать болезнь другим;
- нуждается в лечении, чтобы в последствии не развилось заболевание (исключение: если является носителем лекарственно-устойчивой палочки).
Диагностика — посев на бациллу
Согласно Всемирной Организации Здравоохранения (ВОЗ) – посев на туберкулезную палочку является золотым стандартом в диагностике туберкулеза. Культивирование в бактериологической лаборатории важно не только для постановки диагноза, но и для определения устойчивости микроорганизма к антибиотикам.

Посев проводят на нескольких питательных средах. Для определения лекарственной чувствительности используют среду Левенштейна-Йенсена или среду Финна II. На плотных питательных средах вырастают колонии R-формы: разной величины и вида, морщинистые, сухие, цвета слоновой кости
Положительный результат означает, что в образце была обнаружена бацилла Коха. Положительный ответ дают после окраски колоний по Циль-Нильсену. Это подтверждает диагноз туберкулеза.
Негативный результат означает, что палочки обнаружено не было. Однако, это не исключает диагноза. Некоторым пациентам окончательный диагноз ставится на основании признаков и симптомов, а также реакции на лечение.
При какой температуре погибает вирус
Туберкулезная палочка является облигатным аэробом, это означает, что для ее функционирования необходим кислород. Растет при температурах в пределах 30-41 o С, оптимально при 35-37 o C.
При какой температуре погибает туберкулезная палочка? Погибают бациллы от тепла 60 o C через 15-20 минут. Могут долгое время сохраняться во влажных темных условиях окружающей среды. Относительно устойчивы к действию химических средств для дезинфекции. Быстро погибают под прямыми солнечными лучами.
virology-online.com
Туберкулезная палочка у ребенка
У детей скрытая инфекция обычно не проявляется какими-либо признаками или симптомами. На рентгенограмме также не обнаруживаются изменения, характерные для туберкулеза.
В большинстве случаев только лишь при помощи положительной пробы Манту можно определить, что ребенок заражен. Если после проведения пробы результат оказался положительным, ребенку необходимо обследование у фтизиатра, который уточнит, есть ли заболевание, назначит дополнительные анализы, а при подтверждении пропишет лечение специальными препаратами, даже если у него нет признаков заболевания.
Обычно первичная инфекция проходит через 6-10 недель, по мере того как у ребенка вырабатывается иммунитет. Однако в некоторых случаях она может распространяться по всей поверхности легких (прогрессирующий туберкулез) и в другие органы. Это ведет к появлению лихорадки, потере веса, усталости, уменьшению аппетита и кашлю. 
Другой вид туберкулеза называется реактивационный, или вторичный. Он проявляется после перенесенной первичной инфекции, которая находится в спящем состоянии. При благоприятных условиях, таких как ослабление иммунитета, бактерии вновь активируются.
Этот вид более характерен для взрослых и детей старшего возраста. Основным симптомом является постоянная лихорадка с обильным потоотделением в ночное время. Далее может проявляться усталость и потеря веса.

Обычно назначают несколько антибактериальных препаратов, редко, когда могут выписать 3-4 различных вида лекарств. Несмотря на то, что полный курс лечения длится много месяцев, важно пройти его полностью, дабы обеспечить полное выздоровление. Чтобы точно человек прошел курс лечения, больного направляют в стационар.
Когда Кох открыл бациллу — открытие столетия
Роберт Кох, немецкий ученый и физик, презентовал свое открытие — туберкулезную палочку M. tuberculosis, возбудитель одноименного заболевания. Кох открыл бактерию еще в 1882 году.
Лекция Коха, считаемая многими наиболее важной в истории развития медицины, была настолько вдохновляющей, инновационной и подробной, что во многом определила развитие науки в двадцатом веке. Он рассказал, как изобрел новый метод окрашивания и продемонстрировал его собравшимся.
Кох взял с собой в лекционную всю свою лабораторию: микроскопы, пробирки с образцами, предметные стекла с окрашенными бактериями, краски, реагенты, стеклянные банки с фрагментами тканей и много другое.
Когда Кох завершил свою лекцию в зале воцарилась абсолютная тишина. Ни вопросов, ни аплодисментов, ни поздравлений. Публика была шокирована. Медленно люди стали подходить, чтобы воочию убедиться в его словах и взглянуть на загадочную палочку.
Что убивает вирус
Убить бациллу Коха нелегко и для этого требуется множество противотуберкулезных средств. Носитель инфекции должен пройти полный медикаментозный курс.
Считается, что микобактерии существуют в трех различных популяциях, характеризующихся их средой обитания и способности к росту. Первый и самый большой вид состоит из быстрорастущих внеклеточных палочек.
Именно здесь чаще всего встречаются бактерии, устойчивые к лечению. Антибиотики, такие как изониазид убивают быстро размножающиеся палочки на ранних стадиях лечения и обладают бактерицидным действием, способным предотвращать возникновение у них устойчивости.
Вторая популяция состоит из микроорганизмов, которые растут медленнее, часто в кислотной среде. Третья группа и вовсе растет рывками, сменяя периоды размножения, периодами сна.

Лучшими стерилизующими свойствами обладают рифампицин и пиразинамид. Эффект пиразинамида заметен уже через первые несколько месяцев лечения, в то время как рифампицин действует на протяжении всего курса. В отсутствии рифампицина, стерилизующая активность пиразинамида может длиться все лечение. Врач должен выбрать то лекарство, что убивает возбудитель.
Химические дезинфектанты могут быть разделены на 3 группы, в зависимости от их механизма действия — денатуранты, реагенты и окислители. Денатуранты, такие как соединения четвертичного аммония, фенолы и спирты действуют, разрывая белковые и липидные структуры. Эти препараты широко распространены, недорогие и обладают туберкулоцидным действием
При помощи 20-минутного воздействия диоксида хлора, перекиси водорода 0,80%, надуксусной кислоты 0,06% и йодофора можно достичь полной инактивации туберкулезной палочки.
Раствор 6% уксусной кислоты эффективно убивает M. tuberculosis после 30-минутного воздействия. Также высокую эффективность показали крезоловое мыло и оксидол против всех возможных штаммов.
К другим препаратам, обладающим туберкулоцидным действием, относятся: Лизол, бактерицидное моющее средство Beaucoup, Vani-sol для унитазов, спрей Clippercide, Spacide, Vesta-syde для обработки медицинских инструментов, SPOR-KLENZ для твердых поверхностей, бактерицидный раствор Weiman, дезинфицирующий отбеливатель Austin A-1, Tek-Trol, Tek-Phene, Opti-Phene, OcidePlus, Clidox-SBase, Креоцид 20 и др.
Как распространяется бактерия
Туберкулезная палочка распространяется через воздух от одного человека к другому. Попадает он в воздух, когда больной кашляет, говорит или поет. Люди поблизости вдыхают бактерии и тоже заражаются.
Заболевание не передается через:
- пожатие рук;
- продукты питания и напитки;
- прикосновения к постельному белью или туалетному сиденью;
- пользование общей зубной щеткой;
- поцелуи.
Когда человек вдыхает бактерии они оседают в легких и могут начать размножаться. Оттуда они могут мигрировать дальше по току крови в другие части тела, такие как почки, позвоночник и мозг. 
Инфекция в легких и горле может быть заразной и передаваться другим людям. При поражении других органов, как например почек или костей, человек обычно не может инфицировать других. Так как распространяется палочка очень быстро, при первой симптоматике необходимо обратиться в лечебное заведение.
Основные виды туберкулезных палочек
Семейство Mycobacteriaceae содержит в единственном роде микобактерии, в число которых входит более 150 видов. Они широко распространены в окружающей среде и, за исключением некоторых отдельных видов, не способны вызывать инфекционные заболевания.

Остальные виды в роду mycobacterium, способные вызывать болезни, обычно называют нетуберкулезными палочками и как правило они проявляют себя в качестве оппортунистических инфекций у людей с ослабленным иммунитетом, либо у животных.
Также туберкулез могут вызывать — M. africanum, M. canettii, M. bovis, M. microti, M. orygis, M. caprae, M. pinnipedii, M. suricattae:
- M. africanum характерен для регионов западной Африки, передается воздушно-капельным путем.
- bovis наиболее подвержены дикие копытные животные. У людей M. bovis обнаруживается крайне редко, однако может наносить огромный экономический ущерб по всему миру, поражая домашних и диких животных. Необходимо уделять пристальное внимание данной инфекции в странах с высоким уровнем заболеваемостью ВИЧ, так как именно эти больные чаще заражаются микобактериями.
Другим патогенным возбудителем является бацилла Хансена (M. leprae), ответственная за возникновение Лепры (проказы, крымской болезни и др.).
Остальные виды в роду mycobacterium, способные вызывать болезни, обычно называют нетуберкулезными палочками и как правило они проявляют себя в качестве оппортунистических инфекций у людей с ослабленным иммунитетом, либо у животных. К ним относятся: M. avium, M. intracellulare, M. kansasii, M. fortuitum, M. chelonae, M. szulgai, M. paratuberculosis, M. scrofulaceum
В частности, M. avium и M. intracellulareсвязаны с развитием у свиней и птиц таких заболеваний как паратуберкулез и хронический гастроэентерит.
Читайте также:


