Факторы влияющие на риск нозокомиального заражения туберкулезом
Туберкулез легких – инфекционное заболевание, вызываемое микобактериями, главным образом поражающими верхние дыхательные пути. Туберкулез передается воздушно-капельным путем, а сами возбудители заболевания способны длительное время оставаться активными вне организма человека.
Это заболевание называют социальной проблемой в связи с тем, что его распространение главным образом происходит из-за недостатка гигиены, загрязненности, отсутствия своевременного лечения и дезинфекции помещений, где пребывал больной.
Для того чтобы туберкулез развился, необходимо совпадение двух групп факторов: заражения и развития болезни в легочной ткани. Не каждый из жителей планеты рискует заразиться этим заболеванием – его распространение хоть и обширно, но не повсеместно. Также, как и не каждый из тех, в чей организм попал возбудитель туберкулеза, заболевает – например, у привитых БЦЖ риск заболеть совсем небольшой.
Ниже будут перечислены основные факторы риска развития туберкулеза.
Риск заражения
Основную опасность для заражения туберкулезом представляют помещения, в которых длительное время пребывают больные, в особенности если потенциально инфицируемый человек пребывает в них длительное время, а гигиенические меры не обеспечиваются должным образом. Кроме того, риск заразиться выше у тех людей, чья восприимчивость к инфекции по каким-либо причинам выше среднестатистической.
Группами риска по перечисленным факторам являются родственники или соседи по помещению больного туберкулезом – сами того не зная, ими могут оказаться жители одной коммунальной квартиры, общежития, дома престарелых и т.д.
Также в потенциальной опасности находятся заключенные и работники исправительных учреждений, медицинские работники (главным образом сотрудники тубдиспансеров). Не менее подвержены риску и самые незащищенные слои населения – бездомные, мигранты, нарко- и алкозависимые.

Все эти люди становятся уязвимы для болезни из-за плохих условий существования, а именно отсутствия:
- нормального жилья (проживание в ночлежках, заброшенных зданиях),
- хорошего питания,
- средств гигиены,
- свободного пространства (т.е. высокой плотности людей на жилплощади).
Кроме того, перечисленные граждане нередко не брезгуют (а иногда просто не имеют выбора) пользоваться одной посудой, не имеют нормального обогрева.
Население за чертой бедности нередко становится жертвой туберкулеза из-за перенесенных (и запущенных) болезней верхних дыхательных путей, систематического курения – это факторы, снижающие сопротивляемость легких возбудителю туберкулеза. Маргинальное население часто не имеет возможности или добровольно отказывается от вакцинации детей БЦЖ, что в свою очередь увеличивает риск заражения среди населения детского возраста.
Лица с потенциальным риском заражения:
- испытывающие физиологический стресс, переохлаждение,
- курящие,
- с гиповитаминозом

Могут заболеть, даже не контактируя с больным напрямую. Микобактерии вдали от солнечного света (например, в почве или в прохладных сырых помещениях) способны сохранять жизнеспособность в течение полутора лет, так что даже пользование помещением без должных мер гигиены потенциально опасно.
В группе риска находятся также работники библиотеки, т.к. микобактерии на страницах книг также сохраняют длительную жизнеспособность, а микроклимат библиотечных помещений способствуют этому. Помимо непосредственной угрозы вдыхания возбудителя туберкулеза, работники библиотеки также являются потенциально уязвимыми из-за действия на их бронхи книжной пыли, которая травмирует слизистую почти так же, как курение.
Факторы риска развития заболевания и возможности снижения их влияния
Основными факторами риска туберкулеза являются:
- первичное инфицирование,
- сниженный иммунитет.

Иммунитет может быть снижен по различным причинам:
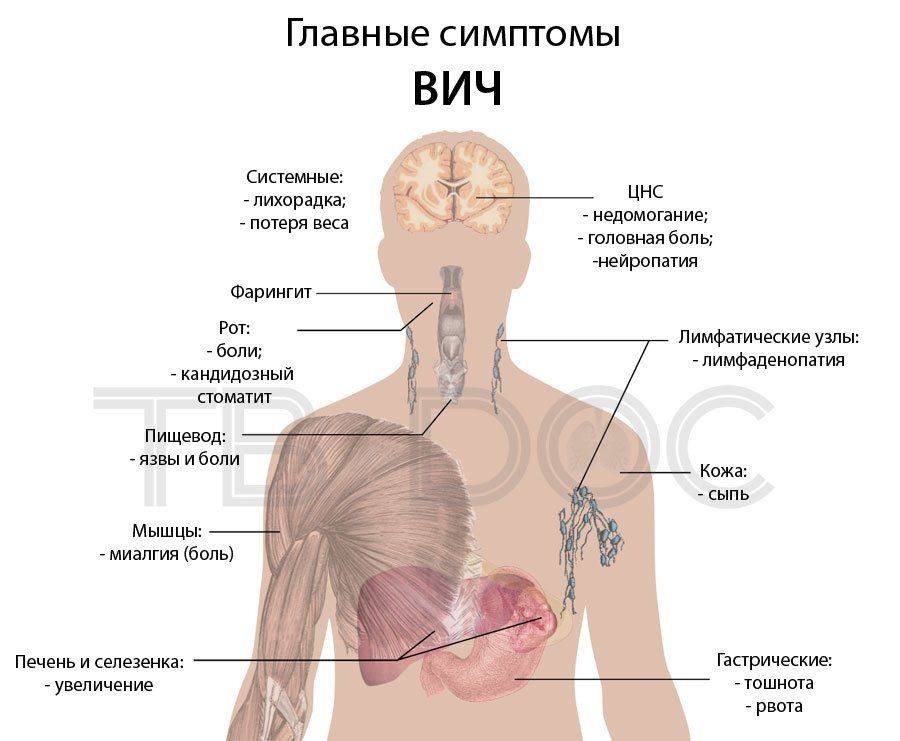
- ВИЧ-инфекция,
- длительная гормональная, химио- и лучевая терапии,
- длительный бесконтрольный прием антибиотиков,
- недавно перенесенные заболевания и т.д.
Кроме того, немалую роль играют факторы:
- недостаточного питания,
- недостатка витаминов в рационе,
- длительное курение,
- употребление наркотических средств и алкоголя.
Риск заболеть повторно присутствует также у людей, перенесших туберкулез в прошлом и прошедших курс лечения. Развитие заболевания более вероятно у пациентов, чьи ближайшие родственники болели туберкулезом (не только из-за генетических, но и указанных ранее социальных факторов).
Кроме того, некоторые факторы инфицирования являются дополнительно и факторами развития заболевания. Например, наличие возбудителя в помещении уже после инфицирования усугубляет положение пациента и не оставляет шансов на борьбу иммунитета с ними – пациент просто будет раз за разом получать микобактерии из окружающей среды.
Холодные помещения, отсутствие солнца и скопление людей также не способствуют выздоровлению. Именно поэтому риск заболеть и умереть от туберкулеза так высок в тюрьмах – болезни подвержено одновременно большое количество людей, которые находятся в неблагоприятных для лечения условиях, да и гигиена помещений порой не на должном уровне.
Для того чтобы снизить влияние негативных факторов, необходимо придерживаться некоторых правил касательно образа жизни:
- своевременно проходить вакцинацию и прививать детей,
- регулярно проходить пробы Манту,
- быть информированным о путях передачи туберкулеза.
Учителя в школе, медицинские работники и руководители предприятий обязаны регулярно проводить производственные собрания, на которых сотрудники информировались бы о различных социально опасных заболеваниях.

Как бы не банально звучало, придерживаться здорового образа жизни крайне важно для того, чтобы избежать туберкулеза. Вовремя диагностировать заболевания, своевременно и качественно их лечить, правильно питаться и отказаться от курения – вот пункты, который должен выполнять каждый, кто не хочет попасть в группу риска.
Немаловажна и деятельность государственных служб. Например, доступность медицины и доверие к медицинским работникам, качество оказываемых ими услуг играют важную роль в своевременности выявления заболевания. Медицинский персонал должен соблюдать меры гигиены в помещениях, дозировку дезинфицирующих растворов и своевременность уборки.
Корпуса тубдиспансеров и других учреждений здравоохранения должны соответствовать санитарным нормам: недопустимо развитие плесени, сырость и прочие провоцирующие факторы.
Государству необходимо обеспечить поддержку самых незащищенных слоев населения:
обеспечить достойное содержание людям без определенного места жительства,- наладить медицинскую помощь в тюрьмах и наркодиспансерах,
- обеспечить социальный надзор за неблагополучными семьями,
- принимать меры по пресечению захламления общих жилых помещений.
В свою очередь, собственники жилья должны нести ответственность за соблюдение гигиены в помещениях.
Борьба с туберкулезом должна включать в себя комплекс социальных и медицинских мер, и ответственность за эту проблему в равной степени должны нести как госслужащие, так и гражданское население.
Факторы риска развития туберкулеза — это условия, которые сами по себе не являются причиной возникновения заболевания. Они только повышают вероятность его развития. Факторы и группы риска касательно граждан можно разделить на 3 главных вида: социальные, медицинские и эпидемиологические.
Факторы и группы риска
Факторы риска возникновения туберкулеза могут быть следующие:
- СПИД;
- Употребление никотина (особенно, когда человек выкуривает больше одной пачки сигарет в сутки);
- Пребывание в местах лишения свободы;
- Неспецифические воспаления дыхательных органов;
- Заболевания, причиной возникновения которых стало психическое состояние человека;
- Недостаток питания или его плохое качество.
- Патологии легких, которые возникают из-за неблагоприятного воздействия пыли;
- Перенесенные хирургические вмешательства и травмы тяжелого характера;
- Алкогольная и наркотическая зависимость;
- Беременность и роды;
- Ослабленная иммунная система с рождения или приобретенная в процессе жизнедеятельности;
- Люди, которые не заражены туберкулезной палочкой и при этом не вакцинированы бациллой Кальметта-Герена.
Как говорилось ранее, факторы риска и группа, подразделяются на 3 главных вида. Есть медицинская группа, лица, которые туда входят, имеют повышенный риск развития туберкулеза. Это происходит вследствие плачевного состояния здоровья. К данной категории принадлежат:
- Лица с различными заболеваниями легких, которые носят хронический характер.
- С пневмонией, которая постоянно поддается рецидиву и имеет атипичный характер.
- Лица, страдающие экссудативным плевритом.
- Пациенты с заболеваниями дыхательной системы, которые приобретены в результате профессиональной деятельности.
- С язвой органов пищеварения любой степени.
- После хирургического воздействия на главный орган пищеварения.
- При наличии сахарного диабета.
- Лица, которые длительно принимают препараты гормонального воздействия.
- Рентгенпозитивные.
Весьма значимым для перечисленных лиц является ежегодное обследование, в целях выявления инфицирования туберкулезными микробами-возбудителями. Это увеличивает шанс вовремя диагностировать недуг и получить эффективное лечение. Такие люди занесены в специальный журнал учета риска туберкулеза.
Больные входящие в данную группу также внесены в книгу учета заболеваний. Таким образом специалисты хотят выяснить процент заболеваемости с вероятностью развития открытой формы туберкулеза. В эпидемиологическую группу входят следующие лица:
- Люди, которые имеют длительный контакт с носителем открытой формы туберкулеза (в том числе и у детей).
- Сотрудники медицинских и пенитенциарных учреждений.
- Дети, у которых имеется вираж туберкулиновой пробы.
- Пациенты, проходящие терапию из-за остаточных посттуберкулезных изменений.
- Диагностируемые, у которых туберкулиновая проба показала повышенное значение. Если значение туберкулиновой пробы повышается, то и риск возможности заболевания увеличивается.
При регистрации в специальном учреждении на учет ставят не только инфицированных, но и здоровых людей из группы риска.
К повышенной социальной группе риска относятся:
- Ведущие аморальный образ жизни.
- Живущие на улице.
- Эмигранты из неблагополучных районов и регионов.
- Лечащиеся в лечебницах для слабоумных.
- Вышедшие из мест лишения свободы в первые два года после освобождения;
- Находящиеся в специальных изолированных камерах под следствием.
- Преступники, содержащиеся в тюрьмах.

В медицинскую группу можно включить медико-биологические факторы. Если ранее был перенесен туберкулез легких или прочие разновидности заболевания. В этом случае повышающим фактором заболевания выступают некачественные мероприятия по предотвращению риска инфицирования туберкулезной палочкой такие как: туберкулинодиагностика, иммунизация и химиопрофилактика.
Обязательно прочитайте статью про дезинфекцию при туберкулезе.
Также можно выделить профессиональную группу риска. В нее входит следующая категория лиц:
- Сотрудники медицинских учреждений, контактирующие с биосубстратами, зараженными палочками Коха;
- Сотрудники, проходящие службу в правоохранительных органах и в Министерстве Внутренних Дел, которые контактируют с преступниками, находящимися в изоляторе или тюрьме;
- Работники в общественном транспорте, в сфере обслуживания, торговли, имеющие постоянный контакт с разными социальными слоями и группами;
- Сотрудники, работающие в сельскохозяйственной отрасли с домашними животными и скотиной, в неблагополучных регионах по распространению инфекции.

Отдельно стоит выделить пациентов, которые стояли на учете в специализированных туберкулезных диспансерах, но были сняты, потому что излечились. Также больные, которые перенесли заболевание открытой формы, но у них сохранились изменения в органах после туберкулеза. У таких лиц возможно повторное инфицирование. Поэтому человек, который перенес заболевание и исцелился от него, все равно остается потенциальным распространителем инфекции.
Пациенты с рецидивом (когда человек переболел ранее туберкулезной палочкой и выздоровел, но через какое-то время у него опять появились признаки активных микробов-возбудителей) ставятся на специальный учет в тубдиспансере.
Согласно статистическим показаниям, 90% инфицированных туберкулезной палочкой впервые являются лицами из повышенной группы риска.
У детей
Расположенность к заболеванию в детском возрасте объясняется присутствием некоторых факторов риска. Они могут одновременно воздействовать на организм ребенка со слабой иммунной системой. Чаще всего это:
- Медико-биологические (инфицированность, некачественная вакцина против туберкулеза или ее неправильный ввод, присутствие сопутствующих заболеваний);
- Эпидемиологические (прямой контакт с носителем открытой формы заболевания);
- Социальные (подвиды группы: географические, экологические, возрастно-половые). Все это происходит из-за неблагоприятных социальных и бытовых условий жизни.
Ежегодное обследование
Ежегодному обследованию для выявления заболевания подлежат следующие лица:
- Больные имеющие неспецифические патологии легких, пищеварительных органов, мочеполовой системы.
- Лица с сахарным диабетом.
- Пациенты, проходящие кортикостероидное, лучевое и цитостатическое лечение.
- Люди, относящиеся к социальной группе риска. То есть проживающие в неблагоприятных окружающих и бытовых условиях.
- Люди без определенного места жительства.
- Эмигранты и беженцы.
- Живущие в приютах для бездомных и безработных, попавших в сложную жизненную ситуацию.
- Работающие в социальных учреждениях для детей и подростков: дом малютки, детские дома и прочее.
- Работающие в развлекательных заведениях.

Внеплановое обследование проводится, если:
- Проживание вместе с беременной женщиной или новорожденным ребенком;
- Молодые люди призывного возраста и проходящие службу по контракту;
- Заразившиеся СПИДом в первый раз.
Диагностика лиц из группы риска
Как говорилось ранее, лица из группы риска подлежат обязательному ежегодному обследованию. Диагностика осуществляется следующим образом:
- Полный анамнез жизни всех контактных данных: адрес, должность, место работы, котнтакты родственников и прочее.
- Флюорография.
- Рентгенография и компьютерная томография.
- Туберкулиновая проба (проба Манту).
Если у лица из группы риска подтвердится заболевание туберкулезом, врач-фтизиатр назначит необходимое лечение. При назначении терапии специалист опирается на форму и тяжесть болезни.
Профилактика
Из года в год заболевание палочкой-Коха растет. Чтобы предотвратить распространение инфекции, для населения проводятся специальные мероприятия. Профилактика туберкулеза:
- Улучшение социальных и бытовых условий жизни;
- Улучшение рабочих условий;
- Очищение экологии;
- Переход на здоровое питание. Необходимо побольше употреблять белков, витаминов и минералов. Все эти компоненты содержатся в мясе, рыбе, фруктах, ягодах и овощах;
- Полный отказ от пагубных привычек: алкогольные напитки, сигареты, наркотики;
- Соблюдение режима. Ведение здорового образа жизни, который включает в себя занятия спортом;
- Санаторно-оздоровительный отдых;
- Укрепление иммунной системы.
Медицинские мероприятия
- Вакцинация и ревакцинация от туберкулеза.
- Туберкулиновая проба.
- Ежегодная флюорография.
- Химиопрофилактика.
- Противоэпидемическая профилактика.
Заключение
Лица, которые включены в группу риска, обладают повышенной чувствительностью к инфекционному заболеванию. Именно поэтому необходимо производить профилактику от туберкулезной палочки. Это касается и всего населения. Инфицироваться микробом-возбудителем может каждый. А вот разовьется ли само заболевание активной формы, зависит от состояния иммунной системы.
Если у вас проявились какие-либо симптомы наличия активной бациллы Коха, незамедлительно обратитесь в туберкулезный диспансер для диагностики и лечения. Большинство людей стесняется такого заболевания, как туберкулез. Они считают, что им болеют только наркоманы и люди без определенного места жительства. Вы глубоко заблуждаетесь. Заражение туберкулезной палочкой — это инфекционная болезнь. Заразиться ей может абсолютно каждый.
Если вы являетесь носителем открытой формы туберкулеза, за день вы можете инфицировать примерно двадцать человек. В таком случае необходима госпитализация. Своевременное и грамотное лечение способно не только улучшить здоровье, но и в некоторых случаях спасти вам жизнь!
Факторы, влияющие на развитие внутрибольничной инфекции:
- наличие постоянно большого массива источников туберкулезной инфекции;
- высокая доля бактериовыделителей среди впервые выявленных больных туберкулезом (в 2008 г. составила 41,5%);
- широкое, подчас бесконтрольное применение антибактериальных препаратов.
- Высокий риск контакта с инфицированным аэрозолем для медицинского персонала существует в момент взятия пробы мокроты у больного.
- отрицательная по микроскопии мокрота содержит менее 10 3 бактерий в 1 мл, однако у больного может выделяться большое количество мокроты;
- положительная по микроскопии мокрота содержит от 10 3 до 10 8 бактерий в 1 мл. Кровь также может содержать микобактерии, особенно в случаях сочетанной патологии СПИДа и туберкулеза.
В последние десятилетия активное развитие медицинской техники способствовало широкому использованию дорогостоящей медицинской аппаратуры, представляющей сложность в проведении дезинфекции и стерилизации. Поэтому в образовании и передаче ВБИ все большее значение приобретает ятрогенный механизм. Так, на фоне утяжеления самого туберкулеза существенно возросла доля больных, нуждающихся в проведении различных инвазивных диагностических или лечебных процедур (трахеобронхоскопия, гастроскопия, бронхография, интубация, эндобронхиальные вливания, плевральная пункция и т.д.). Установлено, что с 1990 г. до 2005 г. количество эндоскопических исследований увеличилось с 0,4 на 1 пациента до 2,6.
Так, в Азербайджане под наблюдением находились 267 больных деструктивным туберкулезом легких с массивным бактериовыделением, которым наряду с базисной антибактериальной терапией проводилось эндокавернозное введение противотуберкулезных препаратов. Эндоскопическое исследование проводили 2 раза в неделю в среднем 12-15 процедур на курс. В противотуберкулезном диспансере г. Воронежа с целью диагностики за 2001-2002 гт. было выполнено 4293 бронхоскопии. В Челябинском областном ПТД выполнены 5352 эндоскопические опера Более половины составили диагностические торако- и медиастиноскопии с биопсией плевры, легкого и лимфатических узлов и 2138 лечебных операций.
При несоблюдении всех условий защиты от инфекции во время выполнения процедуры эндоскопии или неполноценной обработке инструментария возможна внутрибольничная передача микобактерий туберкулеза от одного больного другому.
В лабораториях микробиологии туберкулеза, где проводится посев диагностического материала, выделение культуры микобактерий и определение их лекарственной чувствительности, встреча с инфекционным началом увеличивается во много раз. Большинство лабораторных заражений происходит через аэрозоли. Источником образования аэрозолей может служить приготовление мазков и их фиксация над пламенем горелки, прожигание металлических петель, перенос суспензии микобактерий и бульонных культур пипеткой в пробирку с жидкостью, их перемешивание, посевы культур микобактерий в чашки Петри, открывание пробирки с бактериальной суспензией сразу после интенсивного перемешивания, центрифугирование. К образованию аэрозоля, содержащего микобактерий туберкулеза, могут привести случайные аварии — разбитые колбы или пробирки с суспензией микобактерий.
Систематическим источником инфекции для персонала лаборатории могут служить несоответствующее оборудование или отсутствие надлежащего его применения и размещения. Наряду с системой автоклавирования и соответствующей обработки инфицированного материала, наиболее важной мерой профилактики загрязнения воздуха является проведение всех манипуляций с минимальной возможностью образования аэрозолей.
Все вышеперечисленные особенности микобактерий туберкулеза и пути их проникновения в организм человека приведены здесь с целью обоснования возможности внутрибольничной передачи инфекции и внутрибольничного заражения.
При нозокомиальной туберкулезной инфекции выделяются 3 группы лиц, которые могут подвергаться инфицированию:
- пациенты противотуберкулезных стационаров;
- медицинский персонал различных противотуберкулезных учреждений и служб;
- медицинский персонал лечебно-профилактических учреждений общей лечебной сети.
Туберкулез - это инфекционное заболевание, возбудителем которого являются микобактерии комплекса Mycobacterium tuberculosis (M. tuberculosis, реже М. bovis и М. africanum). Пути передачи туберкулезаной инфекции: аэрогенный, алиментарный, контактный и внутриутробный. Основной путь - аэрогенный. Источником распространения инфекции являются больные туберкулезом легких. При кашле, смехе или чихании заразный больной туберкулезом легких выделяет мельчайшие частицы мокроты, содержащие микобактерии туберкулеза. Эти частицы, диаметром 1-5 мкм, образуют аэрозольную взвесь, которая, в зависимости от окружающих условий, может несколько часов сохраняться в воздухе. Передача заболевания происходит при вдыхании человеком зараженного микобактериями туберкулеза воздуха. Обычно заражение происходит в помещениях. Проветривание и хорошая вентиляция удаляют аэрозольную взвесь из воздуха помещения, а прямые солнечные лучи быстро убивают МБТ. Каждый больной бактериовыделитель, не получающий лечения, может инфицировать от 10 до 15 человек в год.
Вероятность заражения человека алиментарным путем в 10 тыс. раз меньше, чем при аэрогенном пути. Оно возможно при употреблении в пищу мясных и молочных продуктов, инфицированных М. bovis (плохо проваренного мяса, некипяченого или непастеризованного молока). Контактный путь передачи туберкулеза через поврежденные кожные покровы встречается редко и в основном имеет место у патологоанатомов, судебных медиков, реже у врачей других специальностей, в том числе хирургов и стоматологов, и существенного эпидемического значения не имеет. Внутриутробный путь заражения встречается крайне редко и связан со специфическими поражениями плаценты и родовых путей женщин с диссеминированным туберкулезом или аспирацией новорожденным инфицированных околоплодных вод.
Первичное заражение происходит при вдыхании частиц аэрозольной взвеси, содержащих МБТ. Они настолько малы, что минуют защитный слой слизи и реснитчатого эпителия бронхов и оседают в альвеолах легких. Инфекционный процесс начинается с размножения микобактерии в легких и приводит к формированию пневмонического очага. Процесс размножения микобактерии происходит медленно и непрерывно. По лимфатическим путям МБТ попадают в лимфатические узлы средостения. Пневмонический участок в легких и региональный лимфаденит образуют первичный туберкулезный комплекс, откуда с кровотоком МТБ разносятся в органы и ткани. Дальнейшее развитие процесса зависит от состояния иммунной системы. У большинства лиц с нормальным иммунным ответом размножение МБТ будет остановлено, однако часть из них может существовать латентно. У лиц с ослабленным иммунитетом происходит размножение МБТ, и через несколько месяцев развивается первичный туберкулез. Вторичный туберкулез может возникнуть через несколько лет после инфицирования МБТ в результате реактивации старого туберкулезного очага или реинфекции (повторного заражения лиц, уже перенесших первичную инфекцию). туберкулез может поражать любые органы и ткани, но чаще всего (в 80-85% случаев) страдают легкие.
Когда здоровый человек с нормальным иммунитетом инфицирован микобактериями комплекса МБТ, его иммунная система обычно быстро реагирует на возбудителя, стимулируя выработку лимфоцитов, которые останавливают размножение и распространение микобактерий. Обычно иммунный ответ формируется через 4—6 недель после заражения. У не имеющих симптомов заболевания инфицированных лиц единственным показателем инфицирования может быть положительная туберкулиновая проба Манту, особенно у лиц, не привитых БЦЖ. У привитых БЦЖ необходимо проведение дифференциальной диагностики между поствакцинальной и инфекционной аллергией, особенно в тех случаях, когда БЦЖ была привита недавно. Лица, инфицированные МБТ, но не заболевшие туберкулезом, не могут заразить окружающих. Туберкулезная инфекция у человека без признаков заболевания не считается случаем туберкулеза.
Индивидуальный риск инфицирования определяют количество МБТ в воздухе, длительность контакта с возбудителем (продолжительность вдыхания зараженного воздуха) и восприимчивость организма к инфекции.
Здоровый неинфицированный человек может заразиться туберкулезом при вдыхании воздуха, в котором присутствуют частицы аэрозольной взвеси, содержащие микобактерий. Но не каждый оказавшийся в контакте с больным туберкулезом инфицируется МБТ. Наибольшему риску инфицирования подвергается человек, находящийся в длительном бытовом контакте с выделяющим микобактерий больным туберкулезом легких, который не получает лечения. Риск передачи инфекции от больного туберкулезом легких с отрицательным результатом микроскопии мокроты значительно ниже, а от больного внелегочным туберкулезом - совсем невелик (почти отсутствует). Понимание факторов, обуславливающих инфицирование, необходимо для выявления контактов и новых больных туберкулезом. На риск инфицирования влияют разнообразные факторы, и он возрастает при:
- увеличении длительности контакта с возбудителем (времени вдыхания зараженного воздуха);
- уменьшении размеров зоны контакта (при нахождении в тесном замкнутом помещении с заразным больным туберкулезом);
- плохой вентиляции и недостатке прямого солнечного света в зоне контакта;
- увеличении количества микобактерий, выделяемых больным туберкулезом, в результате:
- поражения легких, верхних дыхательных путей или глотки;
- кашля или других сильных дыхательных движений (чихания, пения и т. п.), особенно если больной не прикрывает при кашле и чихании рот и нос;
- наличия и распространенности распада легочной ткани (определяется рентгенографически);
- недостаточного лечения.
Чем выше выявляется при микроскопии мокроты число КУМ в препарате, тем больше микобактерий выделяет больной с частицами мокроты и тем выше степень его опасности для окружающих.
Инфицирование микобактериями комплекса МБТ не всегда ведет к развитию заболевания туберкулезом.
- У подавляющего большинства (90%) инфицированных лиц туберкулез не развивается, если их иммунная система не ослаблена.
- туберкулез развивается, когда иммунная система не в состоянии локализовать туберкулезную инфекцию, и МБТ начинают быстро размножаться. Лица с ослабленной иммунной системой подвержены более высокому риску развития заболевания туберкулезом.
- У людей, инфицированных МБТ, в любое время может развиться активный туберкулез, однако вероятность возникновения болезни наиболее высока в первые 1-2 года после заражения; со временем риск развития заболевания снижается. У лиц с нормальным иммунитетом, инфицированных МТБ, риск развития туберкулеза в течение жизни оценивается в пределах 10%.
- Ослабление иммунитета вследствие ВИЧ-инфекции самый значительный фактор, влияющий на развитие туберкулеза после инфицирования МБТ. У лиц с сочетанным инфицированием туберкулезом и ВИЧ риск развития туберкулезом в течение жизни оценивается в пределах 50%.
ВОП/СВ и участковый терапевт, принимая пациентов с подозрительными на туберкулез жалобами и симптомами, должны учитывать наличие индивидуальных факторов риска или принадлежность пациента к группе (группам) риска по туберкулезу, которые перечислены в табл. 1.
Табл. 1. Факторы и группы риска инфицирования и заболевания туберкулезом
| Факторы риска инфицирования |
|
| Факторы риска развития заболевания |
|
Мероприятия, направленные на предотвращение распространения туберкулезной инфекции "в учреждениях первичной медико-санитарной помощи, являются важнейшим элементом защиты здоровья медработников и больных, посещающих эти учреждения.
Контроль за распространением инфекции в медицинских учреждениях включает три уровня: административный контроль, контроль за состоянием окружающей среды и индивидуальную защиту органов дыхания. Каждый уровень обеспечивает защиту на определенном этапе эпидемического процесса передачи инфекции. Самыми важными мерами по инфекционному контролю являются меры административного контроля, затем следуют контроль за состоянием окружающей среды и индивидуальная защита органов дыхания. В табл. 3 представлен обзор мероприятий по инфекционному контролю в медицинских учреждениях.
Табл. 2. Уровни инфекционного контроля в медицинских учреждениях
| 1-й уровень - меры административного (организационного) контроля: политика и планирование |
| Цель: профилактика передачи аэрогенной инфекции для снижения риска инфицирования среди медработников и пациентов. Действия работников первичной медико-санитарной помощи: • быстро выявить потенциально заразных больных туберкулезом; • принять своевременные меры по изоляции таких больных от общего потока пациентов; • направить больного в специализированную противотуберкулезную службу для своевременного начала курса соответствующего лечения; • следовать плану инфекционного контроля своего медучреждения |
| 2-й уровень - меры по контролю за состоянием окружающей среды (механическое воздействие) |
| Цель: снизить концентрацию инфекционного аэрозоля в воздухе. Действия работников первичной медико-санитарной помощи: • максимально использовать возможности естественной вентиляции и контроля за движением воздушного потока (удалять воздух из помещений с людьми) в зонах присутствия больных туберкулезом и при сборе мокроты посредством: - проветриваний и - применения оконных вентиляторов или систем вытяжной вентиляции для удаления загрязненного воздуха из изолированных помещений |
| 3-й уровень - индивидуальные средства защиты органов дыхания (респираторы) |
| Цель: защитить медицинских работников в тех ситуациях, когда меры административного контроля и контроля за состоянием окружающей среды не могут в полной мере снизить концентрацию инфекционного аэрозоля в воздухе Работники первичной медико-санитарной помощи должны: • знать, что: - хирургические маски (матерчатые или бумажные) не защищают пользователя от попадания в организм содержащегося во вдыхаемом воздухе инфекционного аэрозоля; - матерчатые и бумажные хирургические маски, если их используют заразные больные туберкулезом, могут предотвратить распространение микроорганизмов от бактериовыделителя к другим людям, так как они задерживают крупные частицы отделяемого возле носа и рта; - без соответствующих мер административного контроля и контроля за состоянием окружающей среды респираторы НЕ способны адекватным образом защитить медработников от инфекции; - респираторы служат важным дополнением к другим мероприятиям инфекционного контроля; • направленно пользоваться респираторами, то есть использовать их в зонах высокого риска инфицирования, а именно: - в изолированных помещениях для больных туберкулезом; - при сборе мокроты или других процедурах, вызывающих у больного откашливание; - в кабинетах бронхоскопии; - в секционных залах; - в кабинетах спирометрии; - во время экстренных хирургических операций у потенциально заразных больных туберкулезом |
Читайте также: