Фиброзный туберкулез готовый клинический случай
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Общая информация
Туберкулез – инфекционное заболевание, вызываемое микобактериями туберкулеза и характеризующееся развитием клеточной аллергии, специфических гранулем в различных органах и тканях, полиморфной клинической картиной.
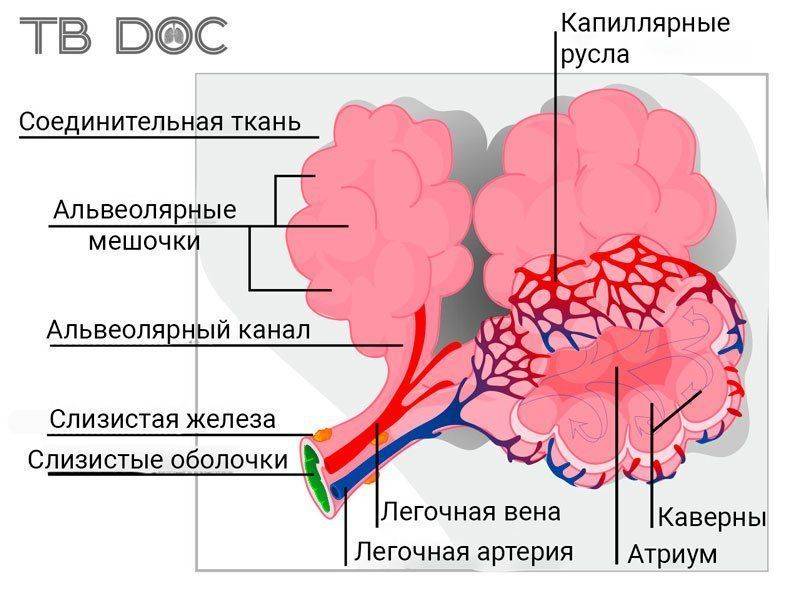
Фиброзно-кавернозный туберкулез легких является завершающим этапом в прогрессирующем течении деструктивного туберкулезного процесса и характеризуется наличием фиброзной каверны, развитием фиброзных изменений в окружающей каверну легочной ткани.
Стенка фиброзной каверны представляет собой очень сложное образование: внутренний слой - это казеоз, неотторгшиеся казеозные массы; далее располагается довольно широкий слой специфической грануляционной ткани; следующий слой – неспецифическая грануляционная ткань с наличием фиброзных изменений.
Каверна имеет мощную фиброзную капсулу, вокруг которой часто отмечается перифокальное воспаление. Такая фиброзная каверна всегда сообщается с бронхиальным деревом и обычно имеются несколько дренирующих каверну бронхов, что создает условия для бронхогенного обсеменения легочной ткани как вокруг каверны, так и в противоположном легком.
Развиваются и другие морфологические изменения в легких: пневмосклероз, эмфизема, бронхоэктазы. Формируется фиброзно-кавернозный туберкулез из инфильтративной, кавернозной или диссеминированной форм туберкулеза при их прогрессирующем течении. Протяженность изменений в легких может быть различной, процесс бывает односторонним и двусторонним с наличием одной или множественных каверн. Фиброзно-кавернозный туберкулез и его осложнения являются основной причиной смерти больных туберкулезом легких.
Длительность лечения (дней): 120


Классификация
Различают 3 клинических варианта течения фиброзно-кавернозного туберкулеза легких:
1. Ограниченный и относительно стабильный фиброзно-кавернозный туберкулез - это фиброзно-кавернозный туберкулез с ограниченным поражением и стабильным течением болезни, редкими вспышками.
2. Прогрессирующий фиброзно-кавернозный туберкулез.
3. Фиброзно-кавернозный туберкулез с наличием различных осложнений (кровохарканье и легочное кровотечение, легочно-сердечная недостаточность, легочное сердце, спонтанный пневмоторакс, эмпиема плевры, туберкулез бронхов и гортани, амилоидоз внутренних органов).
Факторы и группы риска
Диагностика
Анамнез: контакт с больными туберкулезом, перенесенный туберкулез, остаточные туберкулезные изменения в легких, психические и физические травмы, гиперинсоляция (загар), применение медицинских банок, лечение стероидными гормонами и иммунодепрессантами.
Клиническая картина фиброзно-кавернозного туберкулеза легких зависит от длительности заболевания. Фиброзно-кавернозный туберкулез легких чаще развивается на фоне недостаточно успешного лечения других форм туберкулеза.
Для больных с впервые выявленным фиброзно-кавернозным туберкулезом легких характерны жалобы на общую слабость, недомогание, снижение аппетита, похудание, кашель; а при распространенной и осложненной форме болезни - на лихорадку гектического типа, ночные поты, одышку.
У длительно болеющих фиброзно-кавернозным туберкулезом отмечаются симптомы хронической интоксикации, легочно-сердечной недостаточности, одышка, кашель с небольшим количеством мокроты ( до 50-100 мл в сутки), иногда с примесью крови.
Объективные данные: истощение, бледность кожных покровов, на стороне поражения выявляют западение межреберных промежутков, над- и подключичных ямок, опущение плеча, ограничение в подвижности половины грудной клетки при дыхании, укорочение перкуторного звука над пораженным легким; дыхание бронхиальное, ослабленное, в области локализации каверны выслушиваются влажные хрипы различного калибра в зависимости от диаметра дренирующих бронхов.
Туберкулиновая чувствительность: нормергическая или слабоположительная.
Лабораторные и инструментальные исследования:
1. Выявление микобактерий туберкулеза методами микроскопии мазка и посевом мокроты.
2. ОАК: увеличение СОЭ до 30-50 мм/час при незначительном лейкоцитозе или его отсутствии, лимфопения, моноцитоз, умеренный нейтрофильный сдвиг лейкоцитарной формулы влево, анемия при рецидивирующем кровотечении.
3. ОАМ: небольшая протеинурия, единичные лейкоциты и эритроциты.
4. Рентгено-томографические: рентгенологическая картина отличается многообразием и зависит от исходной формы туберкулеза, давности заболевания, распространенности поражения и его особенностей. Определяются одна или несколько кольцевидных теней с четким внутренним контуром, наружный контур на фоне уплотненной легочной ткани менее четкий, иногда в просвете каверны определяется секвестр или уровень жидкости, фиброзное уменьшение пораженных отделов легкого, полиморфные очаги бронхогенного обсеменения, плевральные наслоения, смещение органов средостения в сторону поражения, сужение межреберных промежутков, высокое стояние диафрагмы.
5. Бронхологическое исследование: наличие специфического бронхита, чаще дренирующего бронха, рубцовый стеноз и деформация бронхов, неспецифический эндобронхит, наличие бронхонодулярных фистул, иногда специфическое поражение гортани.
Лечение
Диета №11
Медикаментозное лечение: в зависимости от давности заболевания больным с фиброзно-кавернозным туберкулезом легких без мультрезистентности назначаются лечение в режимах 1- и 2-категории ДОТС. В стационаре проводится интенсивная фаза химиотерапии.
Впервые выявленным больным с фиброзно-кавернозным туберкулезом назначается лечение по 1-категории ДОТС: в интенсивной фазе назначают 4 противотуберкулезных препарата основного ряда с учетом веса больного: изониазид 0,3, рифампицин 0,45-0,6, пиразинамид 1,5-2,0 и стрептомицин 0,5-1,0 или этамбутол 0,8-1,2 в течение 2-4 месяцев в зависимости от сроков прекращения бактериовыделения.
При фиброзно-кавернозном туберкулезе у больных с рецидивами заболевания, при неудачах предыдущих курсов химиотерапии, перерывах лечения и у хронических больных, ранее не получавших полного курса химиотерапии, назначается лечение по 2- категории ДОТС, т. е. в интенсивной фазе назначаются 5 основных препаратов с учетом веса больного: изониазид 0,3, рифампицин 0,45-0,6, пиразинамид 1,5-2,0, этамбутол 0,8-1,2 и стрептомицин 0,5-0,75 в течение 3-5 месяцев до получения стойкой конверсии мазка мокроты.
Наряду с химиотерапией назначаются витамино-, дезинтоксикационная, гепатропная, антиоксидантная и симптоматическая терапии.
Коллапсотерапия – введение воздуха в грудную (искусственный пневмоторакс, ИП) или брюшную (искусственный пневмоперитонеум) полости.
Показания к коллапсотерапии:
1. Ограниченные деструктивные формы легочного туберкулеза, если после 2-3 месяцев химиотерапии нет закрытия каверн или убедительной положительной динамики.
2. По экстренным показаниям введение воздуха в грудную или брюшную полость проводят при легочном кровотечении.
Коллапсотерапия противопоказана при специфическом поражении бронхов, при прогрессирующем течении фиброзно-кавернозного туберкулеза легких.
Перечень основных медикаментов:
1. *Изониазид+Рифампицин+Пиразинамид таблетка 60 мг+30 мг+150 мг; 150 мг+ 75 мг+400 мг; 150 мг + 150 мг + 500 мг (для прерывистого курса три раза в неделю)
2. *Стрептомицин порошок для приготовления инъекционного раствора 1 000 мг
3. *Этамбутол таблетка 200 мг, 400 мг
Перечень дополнительных медикаментов:
1. *Пиридоксин таблетка 10 мг, 20 мг; раствор для инъекций 1%, 5% в ампуле 1 мл
2. *Цианокобаламин раствор для инъекций в ампуле 1 мл (500 мкг)
3. *Тиамин раствор для инъекций 5% в ампуле 1 мл
4. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
5. *Декстроза р-р д/и 5% 10% фл 400 мл, 500 мл
6. *Натрия хлорид, р-р д/и фл д/кровезам 200 мл
7. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
8. *Альбумин раствор для инфузий во флаконе 5%, 10%, 20%
9. Этамзилат 250мг, амп.
10. *Аминкапроновая кислота, 5% р-р-100 мл
11. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
12. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1 000 мг во флаконе
13. *Флуконазол 50 мг, 150 мг капс; раствор во флаконе для в/в введения 100 мл
14. *Нистатин, 500 000 ЕД, табл.
15. *Интраканозол раствор для приема внутрь 10 мг/мл, 100 мг капс.
16. *Адеметионин 400 мг, табл порошок лиофилизированный для приготовления инъекционного раствора 400 мг
17. *Урсодезоксихолевая кислота таблетка 250 мг
18. *Селимарин, капс.
19. *Гидрокортизона ацетат, амп.
20. *Преднизолон, табл 5 мг
21. *Преднизолон, р-р для инъекции 30 мг/мл
22. *Кальция глюконат 10%-р-р-10 мл
23. *Кальция хлорид, 10% фл 200 мл
24. *Хлоропирамин 25 мг, табл.
25. *Атенолол 50 мг, 100 мг, табл.
26. *Эналаприл 2,5 мг, 10 мг, табл.
27. *Ацетилсалициловая кислота, табл. 500 мг
28. *Парацетамол 200 мг, 500 мг, табл.
29. *Диклофенак-натрия 25 мг, 100 мг, 150 мг табл., раствор для инъекций 75 мг/3 мл.
Фиброзно-кавернозный туберкулез легких — хроническая форма патологии. Имеет волнообразный характер со стадиями обострения и с фазами ремиссии. Отличительной особенностью является одна или несколько полостей с фиброзными толстыми оболочками, при этом фиброзная ткань замещает собой окружающие ткани вокруг каверны. В этот патологический процесс вовлекается не только легочная ткань, но также плевра, лимфатические органы, воздухоносные пути.
Кратко о причинах возникновения
Этиологический фактор — микобактерия, которая по систематике относится к роду Mycobacterium. Имеет множество видов, которые распространены во всех внешних средах. Виды микобактерий, которые способны вызвать заболевание у человека, выделены в отдельный комплекс M. Tuberculosis.
Патогенез
Данная форма является вторичным заболеванием. Чаще всего на фоне рецидивирующего инфильтративного туберкулеза или гемато-диссеминированной формы. На фоне фибринозно-кавернозного туберкулеза может развиться еще более тяжелая патология — казеозная пневмония (по данным МКБ-10 является самостоятельной вторичной формой туберкулезной инфекции).
Развивается этот тип патологии достаточно долго, от нескольких месяцев до нескольких лет. Длительность будет зависеть от патогенности штамма, а также уровня иммунитета больного. По локализации процесса можно выделить одностороннюю и двухстороннюю форму. За время болезни может возникнуть несколько каверн. Болезнь периодически рецидивирует, интервалы межу обострениями индивидуальны.
Для фиброзно-кавернозного туберкулеза характерны фокусы отсева бронхогенного происхождения. На фоне обостренного прогрессирующей патологии также наблюдаются патоморфологические изменения легочной ткани в виде пневмосклероза, эмфиземы, бронхоэктазии.
Симптомы
Специалисты могут выделить два варианта клинического развития:
- Четко ограниченный с плотной капсулой. Идет достаточно стабильно так как процесс строго локализован в каверне. Трудно поддается противотуберкулёзной химиотерапии поскольку препараты имеют низкую концентрацию внутри каверны из-за толстой фиброзной стенки. В таких случаях возможны рецидивы, что связано с невозможностью полной стерилизации.
- Прогрессирующий — обусловлен отсутствием целостности капсулы каверны или периодическим ее расплавлением. Таким образом при высвобождении ее содержимого происходит стадия обострения, после чего наступает ремиссия. Более легко поддается противотуберкулезной химиотерапии в связи с доступом внутрь патологической полости.
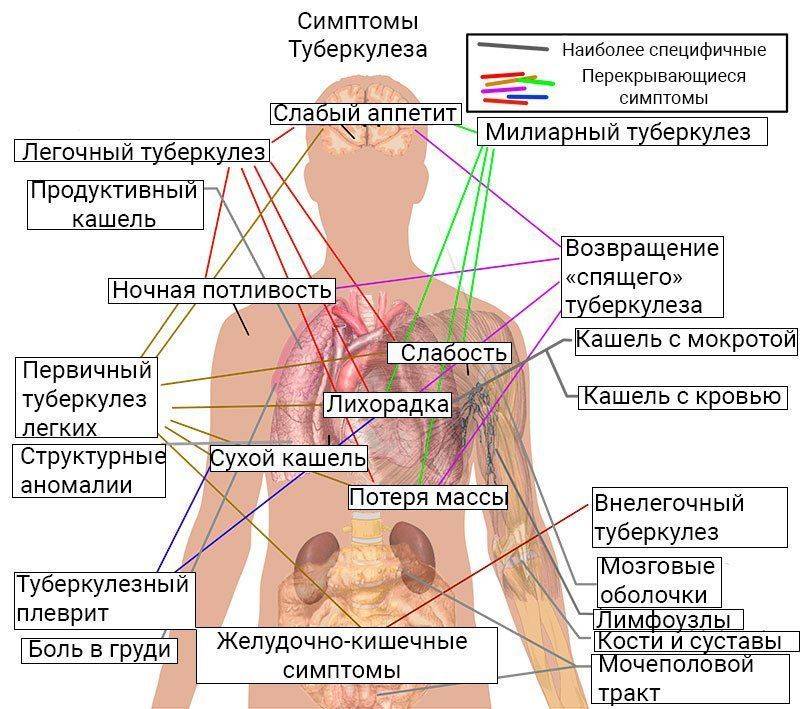
В острую стадию отмечается следующие симптомы:
- лихорадка с высокой или субфебрильной температурой;
- сильный изнуряющий кашель;
- при рентгенодиагностике выявляют каверны с активной инфильтрацией;
- отмечается динамичный синтез мокроты, которая осложняется инфекциями — имеет густую консистенцию, что затрудняет откашливание.
Основными осложнениями у пациентов отмечается кровохарканье и легочное кровотечение, что вызвано разрывами и перфорацией сосудов различного калибра. При затяжном интенсивном кашле под давлением спазмов возможны разрывы капилляров. Также при казеозно-некротических процессах могут быть подвержены разрушению кровеносные сосуды в этой области. От диаметра попавшего в процесс некроза сосуда будет пропорционально зависеть сила кровотечения, что может угрожать жизни пациента.
Также одним из осложнений может быть казеозная пневмония, которая проявляется резким ухудшением состояния пациента, симптоматика бурная и яркая. Усиливаются симптомы дыхательной недостаточности, отмечается резкое повышение температуры до 40 градусов с дальнейшей лихорадкой постоянного характера. Изменяется картина легких при рентгенодиагностике.
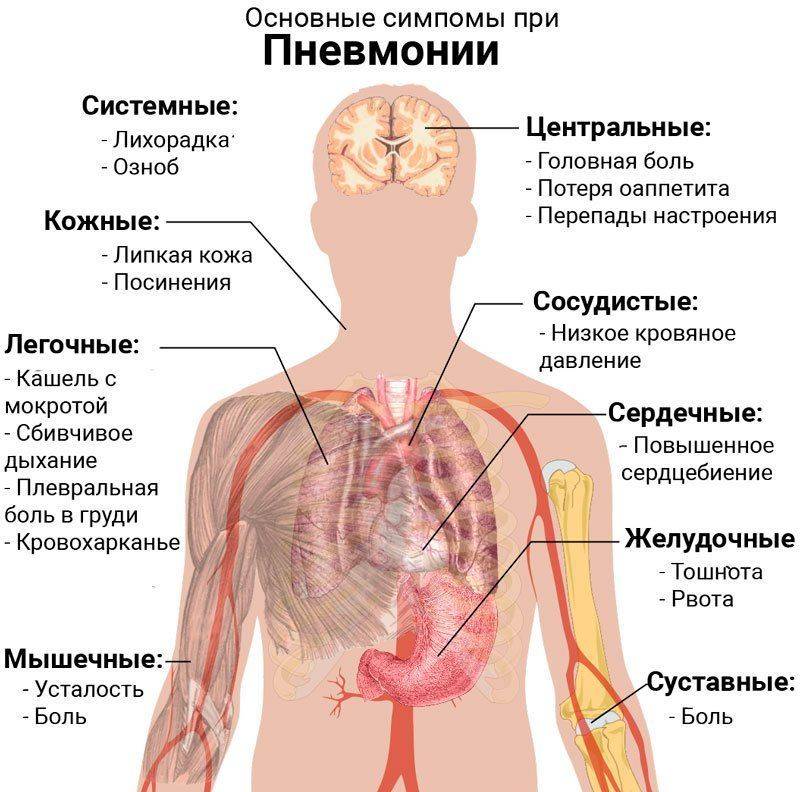
Визуально пациент с диагнозом фиброзно-кавернозный туберкулез выглядит кахескично, кожа у него сухая (возможно растрескивание), наблюдается атрофия мышц. Эти явные проявления связаны с постоянной интоксикацией и нарушениями метаболизма.
Типичны изменения со стороны дыхательной и сердечной систем, что проявляется симптомами недостаточности различных степеней в зависимости от тяжести реакций и объема тканей, втянутых в патологический процесс. Часто встречается нарушения со стороны кровеносной системы, что проявляется акроцианозом. Диагностируется гепатомегалия (увеличение в размерах печени). В связи с нарушением кровоснабжения к органам и тканям наблюдаются застойные явления в виде отеков. Также подвержены дисфункции гортань, кишечник, почки.
Диагностика
Для постановки диагноза фтизиолог идет по следующей системе:
Макропрепарат: видны каверны казеозной пневмонии, покрыты эпителиоидными и лимфатическими элементами и клетками Пирогова-Лангханса. Отмечаются очаги Ашоффа-Пула, места разрастания соединительной ткани. Отмечается экссудативное воспаление, гранулемы.
Лечение
Терапия носит долгосрочный и беспрерывный характер. Специалисты к решению проблемы подходят индивидуально и в комплексе.
Современные схемы препаратов при лечении туберкулеза могут состоять из трех, четырёх и пяти компонентов антибактериальной терапии. Также для снижения и предотвращения симптомов включает противовоспалительные, жаропонижающие, мокроторазжыжающие, отхаркивающие, болеутоляющие и другие средства по усмотрению специалиста.
Так как данная форма туберкулеза характеризуется наличием патологического очага с толстой фиброзной стенкой, то лечение химиопрепаратами затруднено. Поскольку препараты имеют низкий коэффициент проницаемости через соединительную ткань, не всегда можно добиться полного уничтожения микобактерий внутри каверны. Это повышает риск дальнейшего рецидива. В таких случаях показано применение хирургического вмешательства.
Прогноз от осторожного до неблагоприятного. При осложнении казеозной пневмонией прогноз крайне неблагоприятный.
Одним из важнейших ступеней терапии является сестринский процесс. Медсестра и есть то связующее звено между пациентом и врачом.
Сестринский процесс при лечении пациента с диагнозом туберкулез состоит из нескольких задач:
- Мониторинг общего состояния больного и фиксирование вновь появившихся или изменившихся симптомов.
- Дифференциальная диагностика.
- Уход за больным в условиях стационара и в домашних условиях. Контроль доз и кратности приема препаратов, введение препаратов инъекционно, обработка послеоперационной раны.
- Экстренная помощь в случае появления осложнений.
Лечение туберкулеза длится долго. Порою пациентам необходима помощь. Таким образом, сестринский процесс занимает одно из важнейших мест в терапии данного заболевания.
Профилактика
В целях профилактики проводят следующие мероприятия:
- Пропаганда информации о туберкулезе, проведение профилактических и противоэпидемических мероприятий.
- Своевременное выявление больных и бактерионосителей.
- Обязательное прохождение плановых исследований (особо актуально для профессий в животноводстве и связанных с пыльной работой).
- Обязательное проведение схемы вакцинации.

Неправильное или несвоевременное лечение туберкулеза чревато развитием осложнений. Когда в легких возникают каверны (полости), диагностируется фиброзно-кавернозный туберкулез.
Причины
Возникает у людей с повышенной выработкой фибрина в организме. Полости развиваются со временем, по мере разрушения легочной ткани.
Существует 3 способа попадания возбудителей в организм:
- воздушно-капельный (при общении с зараженными людьми);
- воздушно-пылевой (при вдыхании пыли, на которую попала слюна больного);
- контактно-бытовой (при использовании чужой посуды, полотенец, салфеток и т. д.).
Бактерии могут попадать в дыхательные пути из других органов, но это происходит редко. В большинстве случаев очаг поражения возникает в легких, после чего возбудители переносятся по всему организму.
Некоторые люди больше подвержены заражению туберкулезом. Основными факторами риска являются:
- ослабленная иммунная система, наличие иммунодефицитных состояний;
- контакты с заболевшими людьми;
- работа в медицинских учреждениях, специализирующихся на лечении туберкулеза;
- работа с крупным рогатым скотом;
- отсутствие прививки от туберкулеза БЦЖ.
Риск заражения повышается при неправильном питании, наличии вредных привычек, отсутствии двигательной активности, чрезмерных физических нагрузках, плохих условиях жизни.
Фиброзно-кавернозный туберкулез легких – заболевание, представляющее опасность не только для больного, но и для окружающих его людей. Поэтому пациент должен быть изолирован (находиться в стационаре до полного выздоровления).
Продолжительность заразного периода варьируется от 2 до 12 месяцев и зависит от следующих факторов:
- расположение каверн и степень их связи с дыхательными путями;
- продолжительность и эффективность назначенного лечения;
- восприимчивость микобактерий к медикаментозной терапии;
- наличие сопутствующих болезней;
- состояние иммунной системы;
- соблюдение пациентом рекомендаций врача.
Симптомы и признаки
В начале развития симптомы заболевания схожи с проявлениями простого туберкулеза. К ним относятся:
- слабость, усталость, быстрая утомляемость;
- повышение температуры тела;
- анемия, побледнение кожных покровов;
- признаки интоксикации;
- боли в груди (в области легких);
- сухой кашель;
- сильное потоотделение (особенно по ночам).
При формировании фиброзных каверн симптоматика не меняется. Зато при распаде возникают дополнительные признаки: хрипы в легких, выделение мокроты с примесью крови.
Диагностика
В большинстве случаев туберкулез диагностируется до образования каверн. Для диагностики фиброзно-кавернозной формы заболевания используются следующие мероприятия:
- осмотр больного, изучение истории болезни;
- анализ крови (биохимический, общий, иммуноферментный);
- рентгенологическое обследование;
- компьютерная томография;
- туберкулиновые пробы;
- бактериологическое исследование мокроты.
Способы лечения
Диагностика и лечение патологии проводятся фтизиатром. Способ терапии выбирается в зависимости от степени развития заболевания, особенностей организма пациента и других факторов.
На 1 этапе применяются противотуберкулезные препараты. Чтобы обеспечить максимальную концентрацию лекарств в организме, их вводят 3 способами: в вену, в бронхи, в каверны. Чаще всего назначаются такие средства, как Изониазид, Рифампицин, Этамбутол, Стрептомицин. Задача доктора – провести тест на чувствительность возбудителей к препаратам и составить оптимальную схему лечения. Также возможно проведение физиотерапии и хирургических вмешательств.
Физиотерапевтические методики используются через 1,5-2 месяца после постановки диагноза. До этого задача доктора сводится к ликвидации острой интоксикации организма, назначению антибактериального лечения и определению его переносимости.
Возможные методы воздействия:
- ультразвуковые аэрозольные ингаляции с применением антибиотика;
- импульсная магнитотерапия;
- ультразвуковое лечение или ультрафонофорез внутриорганного типа;
- инфракрасная терапия;
- высокоинтенсивная световая и импульсно-магнитная терапия;
- внутриорганный электрофорез с применением антибиотика.
Физиотерапевтическое лечение не выполняется в дни проведения бронхоскопии и рентгенографии.
Если улучшения не наступает в течение 4-6 месяцев консервативного лечения, врач рекомендует хирургическое вмешательство. Другие показания к проведению операции: продолжающееся выделение бактерий, рубцовый стеноз дренирующего бронха, расположение каверн в нижних долях легких, устойчивость возбудителей к лекарственным препаратам.
Проводить хирургическое лечение рекомендуется в первые 4-6 месяцев после начала химиотерапии. В этом случае шансы на выздоровление повышаются, а риск развития осложнений снижается.
Под пневмолизом понимается операция, при которой формируется полость между внутригрудной фасцией и париетальным листком плевры. Для поддержания данной полости используется искусственный пневмоторакс.
Хирургическое вмешательство направлено на заживление каверны и остановку бактериовыделения.
Процедура является низкоэффективной и часто вызывает развитие осложнений, поэтому проводится редко. Чаще всего пневмолиз назначают при подготовке к радикальным хирургическим вмешательствам у ослабленных пациентов.
Торакопластикой называют операцию, при которой удаляются ребра для уменьшения объема грудной полости. Вмешательство выполняется под ингаляционным наркозом, со вскрытием плевральной полости или без такового. Осложнения возникают редко. Основная причина их появления – повреждение тканей и органов, прилежащих к ребрам.
Процедура не проводится при легочно-сердечной недостаточности, стенозах крупных бронхов, множественных кавернах в разных долях легких.
В большинстве случаев при туберкулезе проводят экономные или малые резекции, при которых удаляется сегмент доли легкого. Также возможно выполнение прецизионной резекции, при которой очаги инфекции, каверны или туберкулемы удаляют с небольшим слоем легочной ткани.
Такие хирургические вмешательства могут проводиться на 1 и 2 легких. Удаление может быть выполнено сразу с обеих сторон либо с интервалом в 3-5 недель. Преимуществом малой резекции является высокая эффективность и хорошая переносимость. Осложнения после операции возникают редко, у большинства пациентов наступает полное выздоровление.
Санация каверны – малотравматичное хирургическое вмешательство, выполняемое под наркозом. Показанием к его проведению является наличие крупных образований, не способных рассосаться самостоятельно. В ходе операции полость открывается, очищается от гранулярного и казеозного содержимого, санируется и закрывается. Несмотря на то что каверна продолжает присутствовать на рентгенограмме, она не является источником инфекции и не представляет угрозы.
У 80-86% пациентов после операции наблюдается полное излечение.
Запрещено проведение кавернотомии при тяжелом общем состоянии, центральном расположении полости, обильном очаговом поражении легкого, наличии множественных каверн.
Химиотерапия при туберкулезе проводится с использованием антибактериальных препаратов. Ее задача – подавить размножение возбудителей (бактериостатическое действие) либо уничтожить их (бактерицидное действие). В этом случае запускаются восстановительные процессы, а в организме создаются условия для полного выздоровления.
Во время химиотерапии используются 4-5 препаратов. При этом важно, чтобы микобактерии были чувствительны хотя бы к 2 лекарственным средствам.
Эффективность лечения зависит от нескольких факторов:
- количество бактерий в организме;
- чувствительность возбудителей к используемым медикаментам;
- способность микроорганизмов быстро размножаться;
- переносимость терапии пациентом;
- активность лекарств в очагах поражения;
- создаваемая бактериостатическая концентрация;
- способность медикаментов воздействовать на внутри- и внеклеточные микроорганизмы.
Последствия и прогноз
Осложнения фиброзно-кавернозного туберкулеза – это острые кровотечения, спонтанный пневмоторакс, эмпиема плевры, грибковые поражения легких, дыхательная недостаточность, ателектаз легкого, амилоидоз внутренних органов, появление спаек в бронхах, поражение глаз, необратимое истощение организма и др. Осложнения могут развиваться одновременно, осложняя течение болезни и ее лечение.
Некоторые побочные реакции (дисбактериоз, аллергические реакции) возникают при использовании противотуберкулезных лекарственных препаратов. Развитие нежелательных эффектов требует обращения к доктору и пересмотра терапии.
Прогноз зависит от разных факторов:
- степень распространения заболевания по организму;
- наличие сопутствующих патологий;
- чувствительность возбудителей к медикаментам.
Своевременно начатое лечение обеспечивает выздоровление в 90% случаев. В большинстве случаев улучшение наблюдается через несколько недель после начала терапии. При отказе от лечения наступает летальный исход (50% пациентов умирают в первые 5 лет после возникновения симптомов).
Профилактика
Предотвратить фиброзно-кавернозный туберкулез легких помогут профилактические меры:
- ведение здорового образа жизни (сбалансированное питание, закаливание, физическая активность);
- отказ от вредных привычек (курение, употребление наркотиков и алкоголя);
- поддержка организма с помощью витаминно-минеральных комплексов;
- регулярное посещение врача и проведение флюорографии (дважды в год).
Специфическая профилактика включает в себя отказ от контактов с больными людьми, введение вакцины БЦЖ, проведение химиопрофилактики для медперсонала, работников животноводческого комплекса и членов семей заболевших.
Туберкулез с фиброзными кавернами является сложным заболеванием, опасным для окружающих и самого больного. При появлении первых симптомов необходимо обратиться к врачу и, если диагноз подтвердился, лечь в стационар. Все близкие пациента также должны пройти обследование, чтобы исключить наличие патологии. Программа терапии составляется врачом-фтизиатром. Самостоятельное лечение должно быть исключено.
Фиброзно-кавернозный туберкулез легких (ФКТЛ) характеризуется наличием в легких одной или нескольких каверн с плотными фиброзными стенками, фиброза или цирроза в окружающей легочной ткани, очагов бронхогенного отсева (см. приложение).
Заболеванию свойственно хроническое волнообразное течение с чередованием периодов обострений и ремиссий. Бактериовыделение может быть периодическим или постоянным, что делает ФКТЛ одной из наиболее эпидемиологически опасных форм туберкулеза. Тяжесть клинических проявлений и прогноз заболевания зависят от давности и обширности процесса, чувствительности МБТ к противотуберкулезным препаратам, частоты и длительности обострений, наличия осложнений.
При ФКТЛ происходит распространение МБТ с мокротой, что способствует развитию туберкулеза гортани, кишечника. Консультация ЛОР-врача, УЗИ органов брюшной полости или диагностическая лапароскопия с биопсией помогают верифицировать туберкулезную природу патологии.
Прогрессирование процесса с формированием бронхоэктазов и эмфиземы, облитерацией сосудистого русла, присоединением неспецифической инфекции, развитием хронического легочного сердца, амилоидоза внутренних органов приводит к утяжелению состояния больных.
Фиброзно-кавернозный туберкулез является хронической формой заболевания и чаще всего развивается у больных, прерывавших или уклонявшихся от лечения свежих форм туберкулеза легких. Недисциплинированность больных является одной из главных причин неэффективности антимикобактериальной терапии, что приводит к развитию устойчивости МВТ к основным противотуберкулезным препаратам, прогрессированию процесса и переходу заболевания в хронические формы. ФКТЛ чаще выявляется среди лиц, не имеющих постоянного места жительства, ведущих асоциальный образ жизни, злоупотребляющих алкоголем. Больные могут не знать о своем заболевании, так как долгое время не проходят флюорографическое обследование. В этом случае они отмечают наличие продолжительного периода недомогания, длительного кашля, исхудания, периодического кровохарканья. Часто в анамнезе пациентов с ФКТЛ имеется указание на длительный контакт с больными активными формами туберкулеза, перенесенный ранее туберкулез легких или неоднократное лечение по этому поводу. К быстрому развитию ФКТЛ приводит туберкулез при заражении в местах лишения свободы или от больного хронической формой туберкулеза, в том числе при внутрисемейных контактах. В этих случаях основным неблагоприятным фактором выступает лекарственная устойчивость МБТ.
При объективном исследовании определяются признаки длительно текущего бронхо-легочного процесса с превалированием изменений в области верхушек: западение над- и подключичных ямок, уменьшение половины грудной клетки на стороне поражения. При ограниченном поражении в пределах нескольких сегментов объективные изменения могут отсутствовать. Аускультативная картина не патогномонична и представлена различными звуковыми феноменами: влажными хрипами над участками свежей туберкулезной инфильтрации или неспецифического воспаления, сухими хрипами, возникающими в результате поражения бронхов, амфорическим дыханием над большими кавернами.
В анализах крови находят изменения, характерные для туберкулезного процесса (лимфоцитопения, моноцитоз, умеренно повышенная СОЭ), однако в случае присоединения бактериальной флоры может увеличиться количество нейтрофильных гранулоцитов и палочкоядерных форм.
ФКТЛ имеет прогрессирующее течение с высокой частотой бактериовыделения: КУБ в мазках мокроты могут быть выявлены у 65-80 % случаев, что свидетельствует о ценности микроскопического исследования мокроты при данной клинической форме .
Важным методом верификации диагноза ФКТЛ является рентгенологическая диагностика, в том числе анализ рентгенологического архива, с помощью которого удается проследить начало туберкулезного процесса, этапы его развития и хронизации. На рентгенограммах ФКТЛ имеет довольно характерные признаки, редко встречающиеся при других заболеваниях: основные изменения локализуются, как правило, с одной стороны, объем пораженного легкого уменьшается за счет пневмофиброза, органы средостения смещаются в пораженную сторону (см. приложение). В пораженном легком определяются одна или несколько каверн с толстыми фиброзными стенками. Особенно типичным является наличие участков бронхогенного отсева в виде очаговых теней или мелких инфильтратов, расположенных на стороне поражения и в соседнем легком. От крупных каверн часто отходит дорожка к корню, где можно различить светлые извитые полоски дренирующих бронхов. Жидкость внутри каверн, как правило, отсутствует. По мере стихания процесса на фоне лечения очаги бронхогенной диссеминации могут частично рассасываться или уплотняться. При неблагоприятном течении участки бронхогенного отсева сливаются в более крупные инфильтраты, внутри которых возникает деструкция с образованием новых каверн.
Нередким осложнением ФКТЛ является профузное кровотечение, способное в течение нескольких минут привести к смерти больного. Если кровотечение удается остановить, то другим возможным осложнением является аспирационная казеозная пневмония, из-за которой легкое может полностью разрушиться.
Лечение ФКТЛ представляет собой сложную задачу, часто у таких больных оказывается химиорезистентный туберкулез, поэтому при выборе схемы терапии следует учитывать результаты ТМЧ.
Чаще всего фиброзно-кавернозный туберкулез легких необходимо дифференцировать от абсцесса легких и полостной формы рака.
Под абсцессом легкого подразумеваютучасток ограниченного воспаления в легочной ткани с ее некрозом или гнойным расплавлением и последующим формированием полости. Развитию абсцесса обычно предшествует прием большого количества алкоголя, аспирация рвотных масс, длительное пребывание на холодном воздухе, гнойные заболевания полости рта. Заболевание начинается остро, выражен синдром интоксикации с ознобами и лихорадкой. Быстро возникает боль в зоне проекции абсцесса, что является его характерным признаком. Беспокоит кашель с мокротой, которая принимает со временем обильный и гнойный характер, часто с неприятным запахом. В отличие от туберкулеза, при абсцессе чаще поражаются средние и нижние доли легких. При прорыве гноя в дренирующий бронх абсцесс выглядит в виде кольцевидной тени с широкими стенками, ровным внутренним краем и горизонтальным уровнем жидкости. Абсцесс легкого, в отличие от туберкулезной каверны, чаще имеет большие размеры, более выраженные инфильтративные и фиброзные изменения в окружающей ткани, вокруг него не возникают очаги-отсевы. В крови определяется значительный лейкоцитоз (до 17, 0 х 10 9 /л и выше), сдвиг влево, высокие показатели СОЭ. При многократном микроскопическом и бактериологическом исследовании мокроты МБТ не выявляются. Во время бронхоскопии можно увидеть истечение гноя из соответствующего бронха. Адекватное антибактериальное лечение приводит к заметному положительному эффекту через 1-2 недели, но полное заживление абсцесса наступает в течение 3-4-6 недель. После завершения курса лечения может остаться тонкостенная воздушная киста, грубые фиброзные рубцы.
Вопросы для самоконтроля
1. Чем характеризуется фиброзно-кавернозный туберкулез легких?
2. Как часто при фиброзно-кавернозном туберкулезе легких выявляется бактериовыделение?
3. Является ли расширение регионарных лимфатических узлов характерным признаком фиброзно-кавернозного туберкулеза легких?
4. Является ли дорожка к корню от туберкулезной каверны характерным рентгенологическим симптомом фиброзно-кавернозного туберкулеза легких ?
5. Какие другие органы чаще всего поражаются туберкулезом при фиброзно-кавернозном туберкулезе легких?
6. Какие осложнения фиброзно-кавернозного туберкулеза могут стать причиной смерти больного?
7. В каких отделах легкого чаще всего локализуется абсцесс легкого?
8. Является ли характерным для абсцесса легкого появление в полости уровня жидкости?
9. В каких сегментах легких наиболее часто располагается полостной рак?
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также: