Формой туберкулеза предшествующей развитию инфильтрата является
Глава 11, глава 12:1 - 3; 2 - 4; 3 - 2; 4 - 2; 5 - 2; 6 - 3; 7 - 5;
8 - 4; 9 - 4; 10 - 2; 11 - 4; 12 - 3; 13 - 4; 14 - 2; 15 - 4; 16 - 4;
17 - 3; 18 - 4; 19 - 1; 20 - 4; 21 - 3; 22 - 2; 23 - 3; 24 - 5; 25 - 4; 26 - 2; 27 - 4; 28 - 3.
1. При инфильтративном туберкулезе в зоне поражения:
1) преобладает казеозно-некротическая тканевая реакция;
2) специфические изменения инкапсулируются;
3) доминирует экссудативная тканевая реакция;
4) преобладает продуктивная тканевая реакция;
5) отторгаются казеозные массы и образуются множественные острые каверны.
2. Удельный вес инфильтративного туберкулеза в структуре впервые выявленных больных:
3. Одним из клинико-рентгенологических вариантов туберкулезного инфильтрата является:
4. Одним из клинико-рентгенологических вариантов туберкулезного инфильтрата является:
5. Одним из клинико-морфологических вариантов туберкулезного инфильтрата является:
4) хронически текущий;
6. Инфильтративному туберкулезу легких непосредственно предшествует:
1) туберкулез внутригрудных лимфатических узлов;
2) первичный туберкулезный комплекс;
3) очаговый туберкулез;
5) кавернозный туберкулез.
7. Поражение туберкулезным воспалением расположенных рядом 2-3 долек отмечают при сформированном:
1) сегментарном инфильтрате;
2) облаковидном инфильтрате;
5) бронхолобулярном инфильтрате.
8. Поражение туберкулезным воспалением доли легкого соответствует:
1) округлому инфильтрату;
2) облаковидному инфильтрату;
5) бронхолобулярному инфильтрату.
9. При инфильтративном туберкулезе выраженность клинических признаков определяется:
1) наличием внелегочных очагов;
2) локализацией поражения;
3) наличием МБТ в мокроте;
4) клинико-рентгенологическим вариантом инфильтрата;
5) социальным статусом больного.
10. У больных инфильтративным туберкулезом легких кашель с мокротой обычно появляется в случае:
1) поражения плевры над инфильтратом;
2) распада легочной ткани в зоне поражения;
3) формирования бронхонодулярного свища;
4) развития лимфогематогенной диссеминации;
5) поражения регионального внутригрудного лимфатического узла.
11. Выделение умеренного количества слизисто-гнойной мокроты с МБТ более характерно для больных:
1) туберкулезным плевритом;
2) очаговым туберкулезом легких в фазе инфильтрации;
3) туберкулезом внутригрудных лимфатических узлов;
4) инфильтративным туберкулезом легких в фазе распада;
5) милиарным туберкулезом в фазе инфильтрации.
12. Притупление перкуторного звука у нижнего угла лопатки справа определяют при формировании:
1) полости распада во II сегменте правого легкого;
2) туберкулемы в I сегменте правого легкого;
3) округлого инфильтрата в VI сегменте правого легкого;
4) свежего туберкулезного очага в VI сегменте правого легкого;
5) фиброзной каверны в I сегменте правого легкого.
13. Единичные влажные хрипы на фоне ослабленного везикулярного дыхания чаще определяют над зоной поражения у больного с впервые выявленным:
1) туберкулезом плевры;
2) милиарным туберкулезом;
3) туберкулезом внутригрудных лимфатических узлов;
4) облаковидным инфильтратом;
5) туберкулезом трахеи.
14. Массивное выделение МБТ обнаруживают при развитии в легком:
1) округлого инфильтрата;
3) бронхолобулярного инфильтрата;
4) сегментарного инфильтрата;
5) свежих очагов.
15. Лейкоцитоз, лимфопению, палочкоядерный сдвиг, повышение СОЭ чаще определяют при наличии:
1) лобита в фазе рассасывания;
2) округлого инфильтрата в фазе распада;
3) бронхолобулярного инфильтрата в фазе уплотнения;
4) лобита в фазе распада;
5) облаковидного инфильтрата в фазе уплотнения.
16. На рентгенограмме больного с бронхолобулярным инфильтратом обычно обнаруживают:
1) кольцевидную тень размером не менее 3 χ 4 см;
2) группу очаговых теней высокой интенсивности;
3) патологию тени корня легкого;
4) ограниченное затемнение;
5) распространенное затемнение.
17. При округлом инфильтрате обнаруживают:
1) патологию корня легкого;
2) очаговую тень;
3) ограниченное затемнение;
4) распространенное затемнение;
5) кольцевидную тень.
18. Распространенное затемнение на рентгенограмме соответствует:
1) кавернозному туберкулезу;
2) очаговому туберкулезу;
3) милиарному туберкулезу;
5) бронхолобулярному инфильтрату.
19. Результатом эффективного лечения облаковидного инфильтрата более часто являются:
1) фиброз и фиброзные очаги;
2) осумкованные фокусы;
3) санированная каверна с перикавитарным фиброзом;
4) фиброателектаз с инкапсулированными очагами;
5) участки обызвествления.
20. Неблагоприятным исходом инфильтративного туберкулеза легких является:
1) милиарный туберкулез;
2) подострый диссеминированнный туберкулез;
3) хронический диссеминированный туберкулез;
4) фиброзно-кавернозный туберкулез;
5) хронически текущий первичный туберкулез.
21. Морфологическая основа казеозной пневмонии:
1) обширные инфильтративные изменения в зоне поражения;
2) множественные казеозные очаги в пределах доли легкого;
3) казеозный некроз более чем одного сегмента легкого;
4) осумкованный участок казеозного некроза более 12 мм;
5) полость распада с широкой 3-слойной стенкой.
22. Особенностью казеозной пневмонии является:
1) преобладание параспецифических тканевых реакций;
2) выраженный казеозно-некротический компонент воспаления;
3) резко выраженный экссудативный компонент воспаления;
4) преобладание продуктивного компонента воспаления;
5) раннее формирование фиброзных изменений.
23. Удельный вес казеозной пневмонии в структуре впервые выявленных больных туберкулезом в РФ:
24. Летальность при казеозной пневмонии достигает:
25. Ведущий патогенетический фактор развития казеозной пневмонии:
1) снижение количества Т-лимфоцитов;
2) повышение количества В-лимфоцитов;
3) снижение количества макрофагов;
4) избыточный апоптоз иммунокомпетентных клеток;
5) снижение функциональной активности Т-лимфоцитов.
26. Характер туберкулиновой чувствительности у больных казеозной пневмонией:
1) положительная анергия;
2) отрицательная анергия;
3) слабоположительная реакция;
4) гиперергическая реакция;
5) нормерическая реакция.
27. Клиническая картина казеозной пневмонии обычно характеризуется:
1) волнообразным течением;
2) рецидивирующим течением;
3) умеренно-выраженными клиническими признаками;
4) тяжелым, остро прогрессирующим течением;
5) подострым течением.
28. Благоприятным исходом казеозной пневмонии считают формирование:
1) очагового туберкулеза;
2) инфильтративного туберкулеза;
3) цирротического туберкулеза;
4) диссеминированного туберкулеза;
5) множественных туберкулем.
Не нашли то, что искали? Воспользуйтесь поиском:
ПОДРАЗДЕЛЯЮТ НА ФОРМЫ
А) туморозную, инфильтративную, малую
Б) туморозную, инфильтративную, кавернозную (при распаде лимфоузла)
В) туморозную, инфильтративную, осложненную и неосложненную
Г) малую, туморозную, индуративную
3179. [T036323] ОЧАГОВЫЙ ТУБЕРКУЛЁЗ ЛЁГКИХ ЯВЛЯЕТСЯ
А) малой формой туберкулѐза
Б) запущенной формой туберкулѐза
В) осложнением деструктивных форм туберкулѐза
Г) регрессом любой формы туберкулѐза органов дыхания
3180. [T036326] ФОРМОЙ ТУБЕРКУЛЕЗА, ПРЕДШЕСТВУЮЩЕЙ РАЗВИТИЮ ИНФИЛЬТРАТА, ЯВЛЯЕТСЯ
3181. [T036327] ФОРМАМИ ИНФИЛЬТРАТИВНОГО ТУБЕРКУЛЕЗА ЛЁГКИХ
ЯВЛЯЮТСЯ
А) бронхолобулярый инфильтрат, округлый инфильтрат, облаковидный инфильтрат, перисциссурит, лобит
Б) бронхолобулярый инфильтрат, инфильтрат Астмана, лобит, казеозная пневмония
В) бронхолобулярый инфильтрат, округлый инфильтрат, облакообразный инфильтрат, казеозная пневмония
Г) бронхолобулярый инфильтрат, округлый инфильтрат, облаковидный инфильтрат, перисциссурит, лобит, казеозная пневмония
3182. [T036328] ТУБЕРКУЛЕМА ЯВЛЯЕТСЯ
А) клинической формой туберкулѐза
Б) морфологическим субстратом туберкулѐзного воспаления
В) осложнением инфильтративного туберкулѐза
Г) рентгенологическим синдромом в лѐгких
3183. [T036329] С ДИАГНОСТИЧЕСКОЙ ЦЕЛЬЮ ПРИ ЭКССУДАТИВНОМ
ПЛЕВРИТЕ ВЫПОЛНЯЮТ
А) рентгенографию, плевральную пункцию, фибробронхоскопию, торакоскопию
Б) фибробронхоскопию, ангиопульмонографию, компьютерную томографию
В) бронхографию, плевральную пункцию, МРТ
Г) рентгенографию, торакоскопию
3184. [T036330] ТУБЕРКУЛЕЗНЫЙ ЭКССУДАТИВНЫЙ ПЛЕВРИТ ПО
ПАТОГЕНЕЗУ БЫВАЕТ
А) первичный, вторичный, гематогенно-диссеминированный
Б) только первичный
В) только вторичный
Г) первичный, гематогенно-диссеминированный
3185. [T036331] КАВЕРНОЗНЫЙ ТУБЕРКУЛЁЗ ЯВЛЯЕТСЯ
А) клинической формой туберкулѐза
Б) рентгенологическим синдромом
В) остаточным полостным образованием
Г) профессиональным полостным заболеванием
3186. [T036334] ЦИРРОТИЧЕСКИЙ ТУБЕРКУЛЁЗ ЛЁГКИХ ЯВЛЯЕТСЯ
А) клинической формой туберкулѐза
Б) рентгенологическим синдромом
В) вариантом постуберкулѐзных изменений
Г) первичной формой туберкулѐза
3187. [T036335] РЕНТГЕНОЛОГИЧЕСКИМИ ПРИЗНАКАМИ ТУБЕРКУЛЁЗНОГО
ЦИРРОЗА ЛЁГКОГО ЯВЛЯЮТСЯ
А) деформация легочного рисунка, уменьшение объема пораженного участка, смещение средостения к зоне цирроза, деформация плевры
Б) кольцевидная тень с зонами массивного фиброза, лимфангит в прилежащей зоне, очаги
В) округлая тень в зоне деформации легочного рисунка, кальцинаты во внутригрудных лимфоузлах/фиброзная трансформация корней лѐгких
Г) инфильтрация и деформация легочного рисунка
3188. [T036336] КРОВОХАРКАНЬЕМ НАЗЫВАЮТ
А) обнаружение прожилок, вкраплений крови в мокроте
Б) отхождение крови при кашле до 100 мл
В) отхождение крови при кашле в количестве более 100 мл
Г) отхождение крови при кашле в количестве более 500 мл
3189. [T036337] НАИБОЛЕЕ ТИПИЧНЫМИ КЛЕТОЧНЫМИ ЭЛЕМЕНТАМИ САРКОИДНОЙ ГРАНУЛЕМЫ ЯВЛЯЮТСЯ
А) клетки Пирогова-Лангкханса, эпителиоидные клетки
Б) гигантские клетки, Клетки Березовского-Штернберга
В) эпителиоидные клетки и фибробласты
Г) ретикулярные клетки
3190. [T036338] ОСНОВОЙ МОРФОГЕНЕЗА САРКОИДОЗА ЯВЛЯЕТСЯ
А) иммунная гранулема
Б) атипичные клетки
В) клетки неспецифического воспаления
Г) специфическая иммунная гранулема
3191. [T036340] НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ЛЕГОЧНОМ КРОВОТЕЧЕНИИ
ПРИ ТУБЕРКУЛЕЗЕ НА ГОСПИТАЛЬНОМ ЭТАПЕ ВКЛЮЧАЕТ
А) введение ганглиоблокаторов, глюкокортикостероидов, антибиотиков широкого спектра действия, кровевосполняющих препаратов, препаратов повышающих вязкость крови, противотуберкулезных препаратов
Б) введение кровевосполняющих препаратов, препаратов повышающих вязкость крови,
В) введение гипотензивных препаратов, противотуберкулезных препаратов
Г) введение ганглиоблокаторов при постоянном контроле артериального давления
3192. [T036341] ОДНИМ ИЗ ОСНОВНЫХ ПРИНЦИПОВ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ТУБЕРКУЛЕЗА ЯВЛЯЕТСЯ
А) длительная полихимиотерапия
Б) монотерапия длительным курсом
В) частое чередование туберкулостатиков
Г) ранняя монотерапия
3193. [T036343] ТИПИЧНЫМ МЕТОДОМ СКРИНИНГОВОГО ОБСЛЕДОВАНИЯ
Дата добавления: 2018-08-06 ; просмотров: 296 ;
Инфильтративно-пневмонический туберкулез рассматривается как фаза прогрессирования очагового туберкулеза легких, при которой инфильтрация, перифокальное воспаление являются ведущими. Источником образования инфильтративно-пневмонического процесса может быть и повторное экзогенное заражение. При данной форме туберкулеза чрезвычайно многообразна пролиферативная, тканевая реакция легких. Механизм и причины возникновения различных по своему течению инфильтратов сложны. Как правило, инфильтративно-пневмонический процесс развивается на фоне гиперергической реакции организма, гиперсенсибилизации легочной ткани, большой лабильности нервно-вегетативной и эндокринной систем.
Различают следующие клинико-рентгенологические типы инфильтратов:
- Бронхолобулярный инфильтрат;
- Круглый инфильтрат;
- Облаковидный инфильтрат;
- Перисциссурит;
- Лобит;
- Казеозная пневмония.
Бронхолобулярный инфильтрат (Рис 3.7.1.a) – это фокус, расположенный в кортикальных отделах I или II сегментов верхней доли легкого, неправильно округлой формы, с нечеткими контурами, диаметром 1-3 см. При томографии он состоит из 2-3 или нескольких слившихся свежих очагов. Протекает бессимптомно, без функциональных изменений и бацилловыделения.
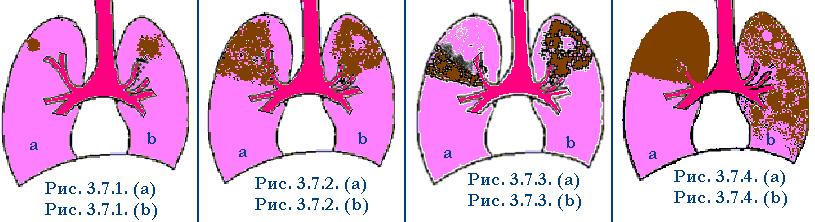
Облаковидный инфильтрат (Рис. 3.7.2. a).рентгенологически представляет собой неравномерное затемнение, контуры тени расплывчаты, распространяется на один или несколько сегментов верхней доли легкого. Туберкулезный инфильтрат напоминает картину неспецифической пневмонии, но отличается от нее стойкостью рентгенологических изменений, тенденцией к распаду и образованию каверн (Рис. 3.7.2. b).
Перисциссурит, или краевой инфильтрат, треугольник Сержана — это облаковидный инфильтрат, расположенный у междолевой борозды (Рис. 3.7.3. a).. Вершина треугольника обращена к корню легкого, основание — кнаружи. Верхние границы расплывчаты и переходят без резких очертаний в малоизмененную легочную ткань. Нижняя граница соответствует междолевой плевре и поэтому четкая. Томографически на фоне инфильтративно-воспалительных изменений выявляются тени более плотных очагов, полости распада, тяжистые и рубцовые образования уплотненной межуточной ткани.
Лобит — воспалительный туберкулезный процесс, распространяющийся на всю долю легкого (Рис. 3.7.4. a). Лобит отличается своими структурными формами (множество казеозных очагов) и тяжелой клинической картиной. Наблюдения в динамике показали, что лобиту нередко предшествует развитие небольшого инфильтративного фокуса. По мере прогрессирования процесса поражается вся доля легкого, которая отграничивается четкой междолевой бороздой.
Казеозная пневмония.
У отдельных больных с недостаточной иммунобиологической устойчивостью инфильтрат принимает характер казеозной пневмонии Рис. 3.7.4. (b). Казеозная пневмония характеризуется развитием в легочной ткани воспалительной реакции с преобладанием казеификации, причем казеозно-пневмонические очаги занимают до доли и даже все легкое. Развитию казеозной пневмонии способствует ряд неблагоприятных факторов: нарушение питания, беременность, диабет, массивное заражение высоковирулентными микобактериями туберкулеза. Казеозная пневмония может развиться после легочных кровотечений в результате аспирации крови с туберкулезными микобактериями. Легочные кровоизлияния ведут свое начало от каверны легкого, которая способствует распространению туберкулезных микобактерий в незатронутые участки легких. Клиническая картина казеозной пневмонии определяется распространенностью и нтенсивностью морфологических изменений.
Клиника инфильтративного туберкулеза.
Выраженность клинических симптомов в целом соответствует масштабам специфических поражений в легких. В большинстве случаев инфильтративная пневмония начинается остро с высокой температурой и может протекать по типу крупозной пневмонии или гриппа. Клиника острого заболевания появляется на фоне полного здоровья. Только при тщательном опросе больных удается выявить симптомы туберкулезной интоксикации, появившиеся до начала острого заболевания. Нередко первым симптомом инфильтративно-пневмонического туберкулеза бывает кровохарканье или кровотечение. родолжительность острого периода заболевания различна: от нескольких дней до нескольких недель. Из жалоб чаще всего отмечаются боли в груди на пораженной стороне — (в боку или в области лопаток), кашель сухой или со скудным выделением мокроты. Выражены явления туберкулезной интоксикации: плохой аппетит, потливость, нарушение сна, повышенная возбудимость, тахикардия, общая слабость.
При казеозной пневмонии начало заболевания острое: с высокой температурой до 40—41° C, гектического типа, с большими перепадами между утренней и вечерней температурой. Быстро нарастают симптомы туберкулезной интоксикации, наблюдается резкая адинамия, профузные поты, боли в груди, кашель с гнойной мокротой, одышка, больные быстро худеют. При физикальном обследовании, начальными признаками инфильтративного туберкулеза, чаще являются: отставание грудной клетки на стороне поражения при дыхании, напряжение и болезненность мышц грудной клетки, усиление голосового.
Данные перкуссии и аускультации приобретают более выраженный характер при массивных пневмониях типа лобита и при начинающихся распадах инфильтрата с образованием каверны. В это время можно определить над участком поражения притупление перкуторного звука, бронхофонию, бронхиальное дыхание, влажные, звучные стойкие хрипы различного калибра. Для диагностики инфильтративно-пневмонических форм большое значение имеют данные лабораторных исследований. При этой форме туберкулеза, особенно в фазе распада, в мокроте или промывных водах бронхов можно обнаружить микобактерии туберкулеза.
Рентгенологически распад инфильтрата характеризуется появлением участков просветления, которые, увеличиваясь, приобретают неправильную бухтообразную форму, вокруг каверны сохраняется массивное перифокальное затемнение, так называемые пневмониогенные каверны. Величина каверны зависит от размеров распавшегося инфильтрата. При рентгенологическом исследовании у больных казеозной пневмонией выявляются множественные, рассеянные крупные сливные фокусы неправильной формы с размытыми контурами. Прогрессирование процесса приводит к образованию множественных каверн и появлению очагов бронхогенного метастазирования.
Дифференциальная диагностика инфильтратов.
Острое начало заболевания и быстрое развитие пневмонического процесса у лиц, не имеющих туберкулезного анамнеза, служат поводом для постановки диагноза неспецифической пневмонии. Особенно трудна диагностика инфильтративно-пневмонического туберкулеза, протекающего с гриппозным синдромом. Важными дифференциально-диагностическими его отличиям от пневмоний являются:
- признаки туберкулезной интоксикации;
- постепенное начало заболевания;
- отсутствие катарального воспаления верхних дыхательных путей;
- относительно удовлетворительное состояние больных, несмотря на высокую температуру.
При неспецифических пневмониях с высокой температурой состояние больных тяжелое; тогда как специфический (туберкулезный) процесс протекает с отсутствием физикальных данных в начале заболевания и появлением их лишь при прогрессировании процесса с образованием распада. В анализах крови больных туберкулезом наблюдаются незначительные сдвиги в лейкоцитарной формуле и небольшое ускорение СОЭ, в отличие от крупозной пневмонии, когда отмечается высокий лейкоцитоз и резко ускоренная СОЭ.
Длительное обратное развитие процесса дает возможность отличать инфильтративно-пневмонический туберкулез легких от эозинофильной пневмонии, основным признаком которой служит быстрое, в течение нескольких дней, рассасывание фокуса. Кроме того, при эозинофильных пневмониях эозинофилия в крови достигает 30—45%. Эозинофильные пневмонии исчезают бесследно: через 7—10 дней наступает полное восстановление легочной ткани. Нередко картину инфильтративного туберкулеза напоминают опухоли, чаще всего бронхогенный рак легкого. Центральный рак легкого, исходящий из крупного бронха, дает картину инфильтрата округлой формы. прогрессировании болезни, развитии ателектаза, Если в процесс вовлекаются крупные бронхи, появляется кашель.
В анализах крови обращает на себя внимание моноцитоз, иногда эозинофилия и очень высокая СОЭ. Необходимо делать туберкулиновые реакции; если они отрицательны, то можно предполагать наличие рака легкого. Окончательно диагноз ставится на основании всех перечисленных клинических симптомов.
Помимо злокачественных новообразований туберкулезный инфильтрат иногда приходится дифференцировать с эхинококком легкого, актиномикозом, лимфогранулематозом, дермоидными кистами, сифилисом легкого и др. Только всестороннее исследование больного и тщательный анализ клинико-рентгено-лабораторных данных позволяют правильно распознать характер процесса в легочной ткани.
При выявлении инфильтративного процесса лечение начинают в условиях стационара антибактериальными препаратами 1-го ряда, с применением патогенетической терапии. Лечение больного проводится до полного рассасывания инфильтративных изменений, в среднем 1,5 года, с последующими противорецидивными курсами химиотерапии, в условиях, диспансерного наблюдения.
Клиническое многообразие форм инфильтративно-пневмонического туберкулеза вызывает необходимость комплексного применения различных способов лечения. При отсутствии длительного эффекта и сохранении деструкции иногда целесообразно присоединение коллапсотерапии (искусственного пневмоторакса).
Туберкулез — это тяжелое инфекционное заболевание, возникающее после инфицирования микобактерией Коха. Это заболевание поражает различные органы и системы организма. Более половины случаев туберкулеза — это поражение легких. В зависимости от патологических проявлений заболевания, различают несколько форм легочного туберкулеза.
Первичный туберкулез
Первичный комплекс туберкулезных симптомов развивается непосредственно после попадания микобактерии в организм человека. Чаще всего заражение происходит воздушно – капельным путем. Микрочастицы мокроты вместе с активными микобактериями попадают в воздух в процессе чихания или кашля больного человека. Здоровый человек это вдыхает, и палочка Коха оседает на слизистых оболочках.
При слабом иммунитете болезнь начинает развиваться. Возможны также другие пути передачи инфекции: при тесных контактах, через еду, от матери к ребенку. От животных первичный туберкулез можно получить, если употреблять в пищу сырое молоко и плохо обработанное термически мясо. Но эти способы передачи инфекции встречаются намного реже.
На начальной стадии заболевания симптоматика стерта, характерные признаки заболевания начинают проявляться позже.
- Не проходящая температура.
- Периодический гипергидроз.
- Потеря аппетита и, соответственно, веса.
- Кашель.
- Слабость.
Нужно отметить, что у детей заболевание, как правило, начинается остро.
Диагностика первичного туберкулеза проводится несколькими способами:
- Проба Манту и Диаскинтест. Это исследование проводится у детей.
- Взрослым назначают рентгеновское исследование и компьютерную томографию.
- Для точного подтверждения диагноза проводят лабораторные исследования. На анализ берется кровь и мокрота пациента.

Лечение первичного туберкулеза проводится с помощью лекарственной терапии. Фтизиатр назначает сразу комплекс из противотуберкулезных препаратов и антибиотиков.
Во время лечения периодически показано делать лабораторные исследования на чувствительность микобактерии к антибиотикам. Это делается для того, чтобы понять, эффективное назначено лечение или нет.
Все следующие виды туберкулеза легких, как правило, являются осложнениями первичного туберкулеза.
Очаговый туберкулез легких
Это вторичный туберкулез, развивающийся на фоне повторного инфицирования человека. Инфекция может сохраняться в старых очагах (кальцинатах) или снова попасть в организм из внешней среды.
Повторное инфицирование может произойти в стенах противотуберкулезного диспансера или если в семье, где присутствует родственник с активной формой туберкулеза. Повторное инфицирование может произойти эндогенным путем, если микобактерии в ослабленном виде сохранились в лимфоузлах или старых, обызвествленных очагах.
Заболевание отличает наличие в легких воспалительных очагов небольшого размера. Количеств очагов небольшое и они, как правило, не оказывают перифокального воздействия на окружающие ткани. Это заболевание отличается латентным характером течения и слабовыраженной симптоматикой. Среди симптомов могут быть: температура, озноб, возможен кашель.
Диагностируется заболевание чаще всего у взрослых пациентов при проведении плановой флюорографии.
Далее фтизиатр назначает рентгенологическое исследование и лабораторные анализы. Очаговый туберкулез следует дифференцировать от других заболеваний легких (например, от рака легкого). Если установить точный диагноз не получается, назначают противотуберкулезное лечение на два месяца. В период проведения терапии проводят рентгенограммы. Если исследование показывает уменьшение очага и самочувствие пациента улучшается, значит у больного действительно туберкулез.
Лечение активной фазы очагового туберкулеза проводится в стационаре, а неактивной в амбулаторных условиях под присмотром врача. Прогноз на лечение чаще благоприятный. Первые три месяца в качестве лекарственной терапии назначается комбинация из нескольких препаратов. Через три месяца при положительной динамике в лечении оставляют 1-2 препарата еще на три месяца. Длительность лечение составляет около года. Затем пациент еще некоторое время наблюдается у фтизиатра.
Инфильтративный туберкулез
Самая распространенная форма легочного туберкулеза. Инфильтративный туберкулез – это вторичная форма заболевания, характеризующаяся наличием воспалительных очагов инфекции с содержанием внутри казеозных или некротических масс.
Причинами могут быть экзогенные и эндогенные вторичные инфицирования. Экзогенное инфицирование может произойти при контакте с пациентами с открытой формой туберкулеза. Эндогенно инфекция может возобновиться из старых очагов или лимфатической системы.
Вторичное инфицирование происходит при способствующих факторах:
- Уменьшение защитных сил иммунитета.
- Наличие сопутствующих заболеваний.
- Нечувствительность микобактерий к антибиотикам при лечении первичного туберкулеза.
Симптоматика инфильтративного туберкулеза более выражена, чем в двух предыдущих формах.
- Температура не опускается ниже 37 °. А иногда поднимается до 40°. Такая температура плохо поддается корректировке жаропонижающими средствами.
- Гипергидроз, усиливающийся во время сна.
- Частый кашель, который сопровождается отделением мокроты. Иногда в мокроте можно увидеть некротические ткани и кровь.
- Чувство сдавленности в груди и постоянная одышка.
- Потеря аппетита и резкое уменьшение веса.
Пациенты с инфильтративным туберкулезом часто становятся источником заражения для здоровых людей.
Течение заболевания делится на три фазы в зависимости от тяжести симптомов:
- Легкая фаза. Характеризуется образование инфильтрата размером 3-4 см. Симптоматика умеренная, выражается в невысокой температуре и кашле. На этом этапе заболевания симптомы можно перепутать с проявлениями вирусных инфекций. Начальная фаза может длиться до полутора месяцев.
- Острая фаза. Воспалительная зона увеличивается, становится более 5 см по площади. Симптоматика нарастает: усиливается кашель, температура может подниматься до высоких значений или отсутствовать. На рентгенограмме будет виден очаг воспаления с четкими контурами.
- Фаза распада. Симптомы заболевания ярко – выражены, поэтому человек попадает в больнице чаще на этой стадии заболевания. Ткани в очаге расплавляются и токсины попадают в кровь. У пациента наблюдается дыхательная недостаточность.
Инфильтративный туберкулез является самой опасной формой легочного туберкулеза. При неэффективном лечении инфильтративный туберкулез осложняется другими формами заболевания.
Лечение инфильтративного туберкулеза длительное и проводится в условиях стационара. Фтизиатр разрабатывает план лечения в зависимости от стадии заболевания, наличия осложнений и состояния иммунной системы организма.
- Химиотерапия и лечение антибиотиками.
- Поддерживание иммунитета
- Лечение сопутствующих заболеваний или осложнений, если они имеются.

Успех лечения этой формы туберкулеза заключается в неукоснительном соблюдении плана лечения. Если лечиться неправильно, микобактерии могут приобрести устойчивость к препаратам, и тогда лечение нужно будет начинать сначала.
Диссеминированный туберкулез
Диссеминированный туберкулез является вторичной формой легочного туберкулеза. Заболевание характеризуется наличием большого количества очагов инфекции в легких и рассеиванием микобактерий по всему организму.
Различают три пути распространения микобактерий туберкулеза по организму:
- Гематогенный. Инфекция попадает в кровь и распространяется по кровеносным сосудам.
- Лимфогенный. Бактерии рассеиваются с помощью лимфатической системы.
- Бронхогенный. Распространение инфекции по бронхиальному дереву.
В кровь микобактерии попадают, когда очаг воспаления находится в непосредственной близости от стенки кровеносного сосуда. А лимфогенный путь распространения инфекции проявляется, когда микобактерии из грудных лимфатических узлов попадают в легочные вены.
Но попадание в кровь и лимфу микобактерий туберкулеза еще не достаточно для развития диссеминированного туберкулеза.
Способствующими факторами являются:
- Иммунодефицит.
- Отсутствие вакцинации против туберкулеза.
- Прием иммунодепрессантов.
- Голодание.
- Наличие инфекционных процессов в организме.
Стремительно развитие диссеминированного туберкулеза может вызвать одномоментное поступление в кровоток большого количества микобактерий (например, при прорыве казеозного лимфоузла).
Диссеминированный туберкулез имеет 4 стадии развития заболевания:
- Острый.На этой стадии заболевания в легких обнаруживается множество мелких очагов инфекции(1-2 мм), которые располагаются в обоих легких равномерно. Эта стадия называется милиарным туберкулезом и может быть трех типов: тифоидный, легочный, менингеальный. тифоидный вариант протекает с лихорадкой и интоксикацией, при легочном варианте появляется дыхательная недостаточность, менингеальный тип сопровождается менингитом. Характеризуется высокой температурой и ознобом. Если не проводить лечение, легочные ткани могут расплавляться и отмирать.
- Подострая стадия. Для подострой формы характерно образование каверн одинакового размера. Симптоматика более разнообразна. Температура держится постоянно, кашель сопровождается кровянистыми выделениями. На рентгенограмме видны достаточно крупные очаги инфекции. Лечение должно быть незамедлительным.
- Хроническая стадия. Заболевание переходит в хроническую стадию при несвоевременном или неэффективном лечении острой или подострой форм заболевания. Симптомы ярко выражены: одышка, температура, озноб, кровохарканье, кашель, истощение организма. Если воспалительный процесс распространяется на стенку кровеносного сосуда в легком, она может лопнуть и возникнет легочное кровотечение.
- Генерализованная стадия. Возникает при распространении микобактерий по всему организму. Палочка Коха поражает сразу несколько органов или систем. Ослабление иммунитета способствует распространению инфекции по организму.
Диссеминированный туберкулез в генерализованном течении достаточно плохо поддается лечению.
Если лечение диссеминированного туберкулеза несвоевременное, это может привести к развитию осложнений или к летальному исходу.
Кавернозный туберкулез
Также является вторичным заболеванием. Характеризуется образованием в легких полостей с распадающимися тканями. Такие полости называются каверны.
Симптоматика заболевания на начальных стадиях стерта. При развитии заболевания симптомы похожи на другие формы легочного туберкулеза:
- Температура.
- Слабость и упадок сил.
- Одышка и чувство сдавленности в груди.
- Потливость.
- Потеря веса и аппетита.
Диагностируется такая форма заболевания обычно у тех людей, кто уже состоит на учете у фтизиатра. Гораздо реже обнаруживают кавернозный туберкулез при плановой флюорографии.
При диагностике необходимо дифференцировать кавернозный туберкулез от других заболеваний легких. Например, рака легкого, абсцесса легкого или эмфиземы. Для того, чтобы точно установить диагноз, необходимо сдать лабораторные анализы: общие анализы крови и мочи, биохимия крови, бактериальный анализ мокроты.
Образование каверны происходит в несколько этапов. В том месте, где ткани легкого подвергаются распаду, начинает формироваться полость. Сначала она имеет нечеткие края. Затем образуется оболочка, отделяющая каверну от окружающих тканей легкого. Внутри находятся казеозные массы и некротические ткани. После проведенного лечения остается санированная полость. Это четко сформированная каверна, без содержимого.
Кавернозный туберкулез при неэффективном или несвоевременном лечении может спровоцировать осложнения:
- Легочное кровотечение. Возникает, если в распадающиеся ткани вовлекается стенка кровеносного сосуда.
- Эмпиема плевры. Образуется, если каверна располагается у края легкого. В таком случае прорыв каверны может произойти в плевральную полость.
- Распространение микобактерий через бронхи. Возникает, когда каверна открывается в бронх.
Лечение кавернозного туберкулеза начинается с медикаментозной терапии. Для большего лечебного эффекта лекарства могут вводить внутривенно или внутрибронхиально. Если консервативное лечение не помогло, применяется оперативное вмешательство.
Прогноз излечения кавернозного туберкулеза зависит от того, на какой стадии заболевания было начато лечение и от иммунной защиты пациента.
Цирротический туберкулез
Это последняя стадия развития туберкулезного процесса в легком. Прогрессирует на фоне неэффективного лечения туберкулеза других форм. Особенностью этой формы туберкулеза является превращение легочной ткани в соединительную. Грубая соединительная ткань разрастается, и легкое или часть его перестает выполнять свою функцию. Симптомы туберкулезного процесса сохраняются в виде интоксикации организма.

Симптомы при цирротическом туберкулезе зависят от локализации соединительной ткани:
- Одышка.
- Интоксикация организма.
- Температура.
- Кровохарканье.
- Цианоз (при обширном участке поражения).
Причинами смерти при цирротическом туберкулезе являются легочные кровотечения, сердечная и дыхательная недостаточность.
При диагностике заболевания используют рентгенографию грудной клетки и компьютерную томографию. Исследования покажут затемнение и уменьшение в размерах пораженного участка легкого. На темном участке могут наблюдаться светлые пятна. Это каверны.
Бронхоскопия помогает выявить рубцовые и спаечные изменения в бронхах. А также определит наличие или отсутствие воспалительного процесса. Спирометрия покажет резкое уменьшение объема легких и потерю функциональности. Цирротический туберкулез необходимо дифференцировать от других заболеваний (например, саркоидоз легких).
Лечение этого заболевания может быть консервативным и оперативным.
Лекарственная терапия преследует несколько целей:
- Купирование воспалительного процесса в легком.
- Противотуберкулезная терапия.
- Улучшение дыхательной функции легкого.
- Улучшение работы иммунной системы организма.
Если в легком имеется ограниченный цирротический участок, это является показанием к проведению операции. Пораженный участок удаляется, что позволяет предупредить распространение заболевания на окружающие ткани легкого.
Профилактические мероприятия сводятся к лечению предшествующих форм туберкулеза.
Открытая и закрытая форма
Любой тип лёгочного туберкулеза может протекать в двух вариантах: закрытый и открытый.
Открытый туберкулез характеризуется большим количеством микобактерий, содержащихся в мокроте. Человек является источником заражения, поэтому пациент должен проходить лечение в стационаре.
При закрытой форме туберкулеза человек не является источником заражения, так как не выделяет во внешнюю среду микобактерий туберкулеза. Определить, является человек источником заражения или нет, поможет анализ мазка мокроты.
Формы легочного туберкулеза разнообразны. В некоторых случаях встречается сочетание форм или перерастание одной формы в другую.
Читайте также:


