Лечение туберкулеза и лейкоза
У многих пациентов уже до начала лечения выявляются лихорадка и нейтропения. Нераспознанные инфекции могут быстро диссеминировать и закончиться фатально, поэтому недопустима отсрочка назначения антибиотиков до появления развернутой клинической картины.
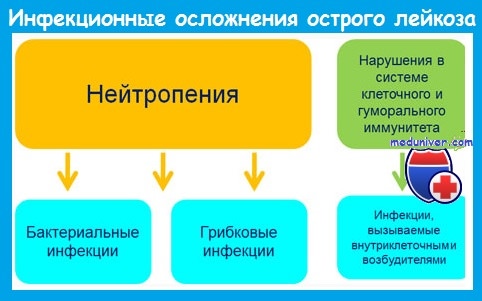
Наиболее важным предрасполагающим фактором развития инфекций является нейтропения. Риск инфекции зависит от уровня и длительности постцитостатической нейтропении и возрастает при количестве нейтрофилов меньше 1 • 10 9 /л.
При развитии агранулоцитоза (нейтрофилов меньше 0,5 • 10 9 /л) вероятность инфекции очень велика, а при количестве нейтрофилов меньше 0,1 • 10 9 /л инфекции развиваются у большинства пациентов и имеют чрезвычайно тяжелое течение.
До середины 1980-х годов грамотрицательные бактерии кишечного происхождения были причиной 70-80% бактериальных инфекций у больных острым лейкозом. В настоящее время 60-80% бактериальных инфекций вызывается грамположительными микроорганизмами. Это обусловлено:
1) использованием сосудистых катетеров;
2) проведением деконтаминации кишечника, подавляющей грамотрицательную микрофлору;
3) выбором антибактериальных препаратов для эмпирической антибактериальной терапии.
Наряду с бактериальными инфекциями большое значение у больных с нейтропенией имеют грибковые (кандидоз, аспергиллез), вирусные (вызванные herpes simplex и zoster, ЦМВ) и протозойные инфекции.
Инфекционные осложнения при остром лейкозе отличаются атипичным течением. Это обусловлено следующими обстоятельствами:
1) агранулоцитоз существенно изменяет реакцию организма на инфекционный агент, что клинически чаще всего проявляется развитием фебрильной температуры без других признаков локальной или системной инфекции;
2) многие антибиотики нарушают микрофлору больного, подавляют чувствительные микроорганизмы и способствуют пролиферации резистентных бактерий и грибов рода Candida (суперинфекция);
3) большое влияние на защитные механизмы оказывает химиотерапия, вызывающая миелосупрессию и повреждение эндотелия;
4) глюкокортикостероиды, часто вводимые больным как часть специфической терапии, также отрицательно влияют на защитные механизмы;
5) интубация, зондовое энтеральное питание и использование сосудистых катетеров вызывают нарушение целостности кожных покровов и/или повреждение слизистых оболочек.
В связи с высокой вероятностью развития инфекционных осложнений у больных острым лейкозом разработан комплекс профилактических мероприятий:
1) изоляция больного в период нейтропении, которая обеспечивает снижение частоты инфекций, передающихся воздушно-капельным путем;
2) обработка кожи и слизистых оболочек дезинфицирующими растворами (хлоргексидин и др.);
3) деконтаминация кишечника (per os назначаются неабсорбируемые антибактериальные препараты, например канамицин, и противогрибковые средства, чаще всего нистатин или суспензия амфотерицина В), позволяющая снизить количество грамотрицательных организмов кишечного происхождения;
4) гигиена ротовой полости (регулярное полоскание и использование мягких зубных щеток с целью предотвращения травмирования десен);
5) системная профилактика (бисептол или фторхинолоны);
6) отказ от ректальных и вагинальных манипуляций (кроме проводимых по неотложным и жизненным показаниям);
7) назначение препаратов гранулоцитарного или гранулоцитарно-моноцитарного колониестимулирующего фактора (КСФ) для более быстрого восстановления нейтрофилов и уменьшения вероятности инфекционных осложнений.
Показанием к назначению эмпирической антибактериальной терапии на фоне агранулоцитоза является фебрильная температура тела (выше 38 °С) более 2 часов, не связанная с инфузиями или аллергическими реакциями. Оптимально сочетание антипсевдомонального пенициллина или цефалоспорина с аминогликозидом.
Допустима монотерапия цефалоспорином 3-го или 4-го поколения или карбепенемом, например имепенемом. При отсутствии эффекта в течение 2-3 суток необходимо дополнение эмпирической антибактериальной терапии ванкомицином; в случае сохранения лихорадки в течение 4-6 дней назначается амфотерицин В в связи с высокой вероятностью системной грибковой инфекции. После идентификации возбудителя проводится целенаправленная антибактериальная, противовирусная и антимикотическая терапия.
Антибактериальная терапия проводится до повышения абсолютного содержания нейтрофилов в крови больше 0,5 • 10 9 /л и нормализации температуры тела. Длительность терапии у пациентов с документированной инфекцией должна быть не менее 10-14 дней.
Трансфузии гранулоцитов используются крайне редко. Единственным показанием к трансфузии является развившийся на фоне агранулоцитоза бактериальный сепсис при отсутствии ответа на адекватную антибактериальную терапию.
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
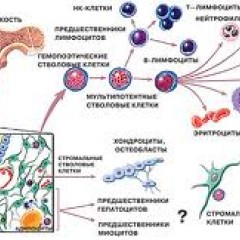
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый лейкоз образуется при злокачественной трансформации гемопоэтической стволовой клетки в примитивную недифференцированную клетку с аномальной продолжительностью жизни.
Лимфобласты (ОЛЛ) или миелобласты (ОМЛ) проявляют аномальную пролиферативную способность, вытесняя нормальную костномозговую ткань и гемопоэтические клетки, индуцируя анемию, тромбоцитопению и гранулоцитопению. Находясь в крови, они могут инфильтрировать различные органы и ткани, включая печень, селезенку, лимфатические узлы, центральную нервную систему, почки и гонады.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Симптомы острого лейкоза
Симптомы заболевания обычно начинают проявляться только за несколько дней или недель перед установлением диагноза. Нарушение гемопоэза вызывает наиболее часто встречаемые симптомы (анемию, инфекции, кровоподтеки и кровоточивость). Другие симптомы и жалобы не являются специфическими (например, бледность, слабость, недомогание, снижение массы тела, тахикардия, боли в груди) и обусловлены анемией и гиперметаболическим состоянием. Причину повышения температуры обычно не удается установить, хотя гранулоцитопения может приводить к развитию быстропрогрессирующих и потенциально угрожающих жизни бактериальных инфекций. Кровоточивость чаще проявляется в форме петехий, склонности к образованию подкожных кровоизлияний, носовых кровотечений, кровоточивости десен или нерегулярных менструаций. Гематурия и желудочно-кишечные кровотечения встречаются реже. Инфильтрация костного мозга и надкостницы может вызывать оссалгии и артралгии, особенно у детей с острым лимфобластным лейкозом. Первичное поражение центральной нервной системы или лейкозный менингит (проявляющийся головными болями, тошнотой, раздражительностью, параличом краниальных нервов, судорогами и отеком соска зрительного нерва) встречается редко. Экстрамедуллярная инфильтрация лейкозными клетками может приводить к лимфаденопатии, спленомегалии, гепатомегалии и лейкемидам (участки возвышения на коже или кожная сыпь без зуда).
Диагностика острого лейкоза
В первую очередь из обследований выполняются общий клинический анализ крови и мазок периферической крови. Наличие панцитопении и бластных клеток в крови указывают на острый лейкоз. Уровень бластных форм в крови может достигать 90 % на фоне выраженного снижения общего количества лейкоцитов. Несмотря на то что диагноз часто может быть поставлен по мазку периферической крови, должно быть выполнено исследование костного мозга (аспирационная или тонкоигольная биопсия). Бласты в костном мозге составляют от 30 до 95 %. При дифференциальной диагностике выраженной панцитопении необходимо иметь в виду такие нарушения, как апластическая анемия, дефицит витамина В12 и фолиевой кислоты, вирусные инфекции (такие как инфекционный мононуклеоз) и лейкемоидные реакции при инфекционных заболеваниях (такие как туберкулез), которые могут манифестировать в форме повышенного количества бластных форм.
Гистохимические, цитогенетические исследования, иммунофенотипирование и молекулярно-биологические исследования помогают дифференцировать бласты при остром лимфобластном лейкозе от острого миелобластного лейкоза или других патологических процессов. Проведение проточной цитометрии с анализом на моноклональные антитела, специфичные к В- иТ-лимфоцитам, миелоидным клеткам, помогает в дифференцировке лейкозов, что является основным моментом для выбора лечения.
Другие изменения лабораторных показателей могут включать гиперурикемию, гиперфосфатемию, гиперкалиемию или гипокалиемию, повышение уровня печеночных трансаминаз или лактатдегидрогеназы в сыворотке крови, гипогликемию и гипоксию. Люмбальная пункция и компьютерная томография головы выполняются у больных с симптомами поражения центральной нервной системы, В-клеточным острым лимфобластным лейкозом, высоким уровнем лейкоцитов крови или высокой лактатдегидрогеназы. Рентгенография органов грудной клетки выполняется при наличии объемного образования в средостении, в дополнение может производиться компьютерная томография. Оценить степень поражения селезенки и лейкемической инфильтрации других органов можно с помощью таких методов, как магнитно-резонансная томография, компьютерная томография, ультразвуковое исследование.

[10], [11], [12], [13], [14], [15], [16], [17], [18]
Что нужно обследовать?
Какие анализы необходимы?
К кому обратиться?
Лечение острого лейкоза
Целью лечения является достижение полной ремиссии, включающей разрешение клинической симптоматики, нормализацию количества клеток крови, нормализацию гемопоэза с числом бластных форм менее 5 % и элиминацию лейкозного клона. Хотя базисные принципы лечения при остром лимфобластном и миелобластном лейкозе схожи, режимы химиотерапии различаются. Необходимость в комплексном подходе, учитывающем клинические особенности больного и имеющиеся протоколы лечения, требует участия в терапии опытных специалистов. Лечение, особенно в ответственные периоды (например, индукция ремиссии), должно проводиться в специализированном медицинском центре.
Кровоточивость часто является следствием тромбоцитопении и обычно устраняется после трансфузии тромбоцитов. Профилактические трансфузии тромбоцитов выполняют при снижении тромбоцитов менее 10 000/мкл; у больных с триадой симптомов, включающей лихорадку, дис-семинированное внутрисосудистое свертывание, развившийся после химиотерапии мукозит, используют более высокий пороговый уровень, составляющий менее 20 000/мкл. При анемии (уровень гемоглобина ниже 80 г/л) производятся трансфузии эритроцитарной массы.
У больных с нейтропенией и иммуносупрессией отмечается тяжелое течение инфекций, которые могут быстро прогрессировать без проявления обычной клинической картины. После надлежащих анализов и получения культур у пациентов с лихорадкой или без нее и с количеством нейтрофилов менее 500/мкл необходимо назначить антибиотики широкого спектра действия, воздействующие на грамположительную и грамотрицательную флору (например, цефтазидим, имипенем, циластатин). Часто встречаются грибковые инфекции, особенно пневмонии, и их диагностика затруднительна, поэтому при неэффективности антибактериальной терапии в течение 72 часов должна быть назначена эмпирическая противогрибковая терапия. У больных с рефрактерным пневмонитом необходимо рассмотреть возможность наличия Pneumocystis jiroveci (ранее P. carinii) или вирусной инфекции, для чего необходимо выполнить бронхоскопию, бронхоальвеолярный лаваж и назначить соответствующее лечение. Часто необходима эмпирическая терапия, включающая триметоприм-сульфаметоксазол (ТМР-SMX), амфотерицин и ацикловир или их аналоги, часто с трансфузией гранулоцитов. Трансфузии гранулоцитов могут быть полезны у больных с нейтропенией и грамотрицательным или другим серьезным сепсисом, но их эффективность в качестве профилактического средства не доказана. У больных с индуцированной лекарственными препаратами иммуносупрессией и риском оппортунистической инфекции для профилактики пневмонии, вызванной P. jiroveci, необходимо назначить TMP-SMX.
Быстрый лизис лейкозных клеток в начале терапии (особенно при остром лимфобластном лейкозе) может вызвать гиперурикемию, гиперфосфатемию и ги-перкалиемию (синдром лизиса опухоли). Профилактика этого синдрома включает повышенную гидратацию (увеличение суточного потребляемого объема в 2 раза), ощелачивание мочи (рН 7-8) и мониторинг электролитов. Гиперурикемию можно снизить приемом аллопуринола (ингибитор ксантиноксидазы) или расбуриказы (реком-бинантная уратоксидаза) перед началом химиотерапии для уменьшения трансформации ксантина в мочевую кислоту.
Психологическая поддержка может помочь больным и их семьям преодолеть шок от болезни и трудности лечения этого потенциально опасного для жизни заболевания.
Прогноз при остром лейкозе
Излечение является реальной целью при остром лимфобластном и миелобластном лейкозе, особенно у молодых больных. У младенцев и пожилых больных, а также у больных с нарушением функции печени или почек, поражением центральной нервной системы, миелодисплазией или высоким лейкоцитозом (> 25 000/мкл) прогноз неблагоприятен. Выживаемость у не получавших лечения больных составляет обычно от 3 до 6 месяцев. Прогноз варьирует в зависимости от кариотипа.
Что такое Поражение легких при болезнях крови -
Лейкоз (синоним: лейкемия, белокровие)-злокачественное заболевание системы кроветворения, характеризующееся прогрессирующей гиперплазией кроветворных органов с преобладанием процессов пролиферации над процессами клеточной дифференциации и появлением патологических очагов кроветворения в различных органах.
Миеломная болезнь (синонимы: болезнь Рустицкого, парапротеинемический плазмоклеточный ретикулез) и макроглобулинемия Вальденстрема (.1. \Valdenstr6m) относятся к протеинемическим гемобластозам, характеризующимся гиперпролиферацией иммунокомнетентных клеток (плазматических и В-лим- фоцитов), синтезирующих парапротеины [Зубарева К. М., 1979].
Что провоцирует / Причины Поражений легких при болезнях крови:
Обязательным признаком лейкоза является поражение костного мозга с вытеснением нормальных ростков кроветворения.
По данным В. Atkinson и G. Pietra [В кн.: Fischman А., 1980], специфическая лейкемоидная инфильтрация в легких встречается у 30 % больных, а в терминальных стадиях у 65 % больных присоединяется пневмония.
Патогенез (что происходит?) во время Поражений легких при болезнях крови:
При острых лейкозах легкие поражаются значительно чаще- в 63%: неспецифические воспалительные процессы - в 44%, специфические лейкозные пневмонии-в 16% и лейкемоидная инфильтрация плевры - в 3%. При лимфобластозном лейкозе инфильтрация встречается в 90%, а при миелобластозном - в 62%. Плевра при хроническом лейкозе поражается в 29,4 % случаев. К хроническому миелолейкозу нередко присоединяется гематогенио-диссеминированный туберкулез легких, что способствует быстрому прогрессированию основного заболевания.
Патологическая анатомия. При миелобладтном лейкозе наблюдаются бронхиты, чаще всего катаральные или катарально-гнойные, при лимфобластозном лейкозе - фибринозно-геморрагические. Гистологическое исследование выявляет лейкемоидную инфильтрацию стенок бронха, много фибрина, эритроцитов. Просвет бронхов сужен. При поражении легких макроскопически определяются застойное полнокровие и отек, очаги кровоизлияний; гистологически выявляются гиперплазия и метаплазия эндотелия сосудов. Лей- кемоидные скопления, включающие властные клетки, эритроциты, макрофаги и другие клеточные элементы, чаще располагаются периваскулярно и перибронхиально в виде муфт, иногда заполняют альвеолы и инфильтрируют межальвеолярные перегородки. При присоединении вторичной инфекции пневмонические очаги нагнаиваются исключительно редко, так как зрелые лейкоциты практически отсутствуют. Патоморфологи- ческое исследование выявляет очаги некроза с обширными колониями микробов [Дульцин М. С. и др., 1965; Соболева А. Д., 1964, и др.].
В плевральной полости может накапливаться фибринозно- геморрагический экссудат.
Симптомы Поражений легких при болезнях крови:
Вовлечение в патологический процесс органов дыхания характеризуется появлением кашля, одышки, потением температуры тела. Аускультативная картина разнообразна: жесткое нли ослабленное дыхание, крепитация, сухие, реже влажные хрипы. Обычная бактериальная пневмония на фоне гранулоцитопении из-за отсутствия клеточной инфильтрации в очаге воспаления течет со скудными аускультативными и рентгенологическими проявлениями. На первый план, как правило, выступает симптоматика основного заболевания. Сдавление трахеи и крупных бронхов увеличенными внутригрудными лимфатическими узлами при хроническом лимфолейкозе может вызывать кашель, одышку, ателектаз. Картина крови, миелограмма и прочие лабораторные данные характерны для имеющегося у больного лейкоза.
На рентгенограммах органов грудной клетки выявляются усиление легочного рисунка преимущественно за счет интерстициального компонента, иногда мелко или крупноочаговые затенения.
Лейкемоидные инфильтрации в легких могут клинически не проявляться и определяются только на аутопсии. Пневмонии протекают тяжело, длительно и плохо поддаются лечению сульфаниламидными и антибактериальными препаратами, так как развиваются на фоне сниженного иммунитета. Преобладание в крови незрелых лейкоцитов со сниженной способностью к фагоцитированию резко снижает защитные возможности организма, определяет тяжесть течения пневмоний и устойчивость их к проводимой терапии [Кассирский И. А., Алексеев Г. А., 1970].
В клинической картине миеломной болезни доминируют признаки поражения костей (черепа, грудины, ребер, позвонков и др.), проявляющиеся болевым синдромом, опухолевидными утолщениями, патологическими переломами; признаки поражения кроветворной системы (анемия, увеличенная СОЭ, выявление практически у всех больных плазматических клеток); изменения мочевыделительной системы (протеинурия), нарушение преимущественно белкового и минерального обменов и др. Выраженная парапротеииемия на фоне снижения уровня нормальных у-глобулинов и повышение вследствие этого вязкости крови способствуют застойным явлениям в легких и присоединению вторичной инфекции. Наряду с неспецифическими воспалительными изменениями в бронхах и легких, при этих заболеваниях могут выявляться специфические перивас- кулярные и перибронхиальные лимфоидные и лимфоидно- плазмоцитарные инфильтрации. В межальвеолярных перегородках и стенках кровеносных сосудов иногда выявляются отложения амилоида.
Диагностика Поражений легких при болезнях крови:
Учитывая атипичное клиническое течение пневмоний при лейкозах, рентгенологическое исследование больного является наиболее информативным. Дифференциальная диагностика воспалительных процессов в легких и лейкемоидных инфильтратов затруднена, так как специфические и неспецифические изменения зачастую сочетаются. Особенностями лейкемоидных инфильтратов являются: скудная клиническая симптоматика, прогрессирование ее на фоне антибактериальной терапии, поражение легких, преимущественно двустороннее. В противоположность этому при пневмониях выявляются мелко- и крупноочаговые затенения, чаще односторонние; антибактериальные препараты оказывают определенный эффект.
Развитие в терминальной стадии болезни азотемической уремии с активацией выделительной функции легких способствует отложению парапротеина в межальвеолярных перегородках. Токсическое и аутоаллергическое действие парапротеииов увеличивает сосудистую проницаемость. При миеломной болезни может возникать экссудативный плеврит, чаще двусторонний. Цитологическое исследование экссудата выявляет атипичные плазматические клетки, парапротеины, в том числе белок Бенс-Джонса.
Лечение Поражений легких при болезнях крови:
Лечение состоит в основном в терапии лейкоза существующими методами. При присоединении вторичной инфекции назначают антибактериальные и противовоспалительные препараты. Поражение легких при лейкозах способствует прогрессированию основного заболевания, всегда ухудшает прогноз, часто является непосредственной причиной смертельного исхода.
Лечение миеломной болезни включает назначение цитоста- тических и гормональных препаратов, гемостимулирующих средств.
Прогноз. Заболевание характеризуется неуклонно прогрессирующим течением. Средняя продолжительность жизни 2- 5 лет.
Поражения плевры опасны и при болезни Вальденстрема. Накопление жидкости в плевральной полости при этом заболевании частично обусловлено гипоальбуминемией. Жидкость в плевральной полости плохо рассасывается и быстро накапливается после эвакуации [Зубарева К. М., 1979]. Вовлечение в процесс бронхолегочного аппарата ухудшает прогноз основного заболевания.
К каким докторам следует обращаться если у Вас Поражение легких при болезнях крови:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Поражений легких при болезнях крови, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


