Лекарственная устойчивость микобактерий туберкулеза воробьева

Микобактериями туберкулеза в ходе эволюционного развития были выработаны механизмы защиты от факторов внешней среды, такие как толстая клеточная стенка, богатые метаболические возможности, которые способны обезвреживать многие клеточные токсины и вещества (альдегиды, перекиси), повреждающие клеточную стенку, также можно упомянуть способность к трансформации(переход в L-форму, образование доминантных клеток) [8].
Выделяют несколько классификаций лекарственной устойчивости микобактерии туберкулеза:
I. По чувствительности к противотуберкулезным препаратам [6, 8]
Истинная генетическая устойчивость – это видовой признак микроорганизмов, который связан с отсутствием точки приложения антибиотика с МБТ, ее недоступностью из-за плохой проницаемости клеточной стенки или разрушения ферментами.
МБТ обладают истинной генетической устойчивостью ко многим неспецифическим антимикробным препаратам, относящимся к семействам пенициллинов, β-лактамов, макролидов, карбапенемов, цефалоспоринов, тетрациклинов. Однако чувствительны к аминогликозидам (стрептомицин, канамицин, амикацин), полипептидам (капреомицин), рифампицинам (рифампицин, рифабутин) и фторхинолонам (ципрофлоксацин, ломефлоксацин, офлоксацин, левофлоксацин, моксифлоксацин, спарфлоксацин) [5].
Приобретенная лекарственная устойчивость МБТ проявляется в возможности размножаться при воздействии на них противотуберкулезных препаратов по средствам развития точечных мутаций [7] в хромосомах и формировании новых генов, контролирующих синтез новых белков-ферментов, разрушающих или инактивирующие конкретные противотуберкулезные препараты. Приобретенную лекарственную устойчивость подразделяют на первичную и вторичную. Первичная ЛУ определяется у больных, заразившихся лекарственно-устойчивыми МБТ. Эти пациенты ранее не принимали противотуберкулезные препараты [6]. Вторичная ЛУ развивается в процессе самого лечения больного туберкулезом. Устойчивость МБТ развивается через 3-6 месяцев с начала лечения [6].
II. По спонтанности возникновения мутаций (спонтанные и индуцированные)
В большой и активно размножающейся микобактериальной популяции всегда имеется небольшое количество лекарственно-устойчивых спонтанных мутантов в соотношениях:
1 клетка-мутант на 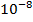
устойчивых к рифампицину;
1 клетка-мутант на 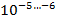
устойчивых к изониазиду, этамбутолу, стрептомицину, канамицину, фторхинолонам;
1 клетка-мутант на 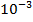
устойчивых к пиразинамиду, этионамиду, капреомицину и циклосерину.
С учётом того что в каверне величина микобактериальной популяции составляет 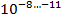
, там имеются мутанты ко всем противотуберкулезным препаратам; в очагах и осумкованных казеозных фокусах эта величина составляет 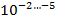
. Спонтанные мутации устойчивы только к одному препарату (спонтанная или эндогенная ЛУ) [6].
При экзогенной (индуцированной) ЛУ происходит естественный отбор в пользу мутантов с естественной ЛУ к противотуберкулезным препаратам. В дальнейшем это приводит к изменению в геноме, что приводит к увеличению бактериальной популяции с лекарственно-устойчивыми микобактериями. Этому способствует проведение неадекватной химиотерапии, при этом пациенту назначается неправильный режим, несбалансированное сочетание и дозы противотуберкулезных лекарственных средств [6].
По эпидемиологической классификации ВОЗ (2008) МБТ могут быть:
- монорезистентными (МР) – к одному противотуберкулезному препарату;
- полирезистентными (ПР) – к двум и более противотуберкулезным препаратам, но не к сочетанию изониазида и рифампицина;
- множественно лекарственно-устойчивыми (МЛУ) – как минимум к сочетанию изониазида и рифампицина. Такие больные обладают высокой эпидемиологической опасностью вследствие высокой вирулентности и контагиозности, длительного периода бактериовыделения. К группам повышенного риска относятся ВИЧ-инфицированные больные и ранее неправильно лечившиеся пациенты с туберкулезом [4]. При анализе заболеваемости туберкулёзом среди ВИЧ-инфицированных г. Краснокамска была выявлена МЛУ у 60% больных с впервые выявленным туберкулезом [1].
- широко лекарственно-устойчивыми (ШЛУ) – как минимум к сочетанию изониазида, рифампицина, фторхинолонов и инъекционных препаратов (канамицина, амикацина, капреомицина). Так как ШЛУ проявляет ЛУ к препаратам I ряда, а противотуберкулезные препараты II ряда не обладают выраженным антибактериальным действием, то можно утверждать, что такие штаммы опасны для жизни пациентов [4].
Генетические основы резистентности ко многим антибиотикам изучены недостаточно хорошо. По имеющимся данным в приобретении лекарственно-устойчивого фенотипа МБТ плазмиды и траспозоны особой роли не играют. Причиной возникновения лекарственно-устойчивых штаммов являются точечные мутации [7] и небольшие инсерции/делеции в геноме микроорганизма [2, 3].
Выделяют следующие механизмы лекарственной устойчивости микобактерий туберкулёза [8]: инактивация антибиотика ферментами, (например, β-лактамазами); изменение мишени (в результате мутации соответствующего участка генома происходит модификация белковой структуры); избыточное образование мишени, которое приводит к нарушению соотношения агент-мишень, в результате чего высвобождаются белки, необходимые для жизнедеятельности бактерии; выведение лекарственного вещества из бактериальной клетки (эффлюкс) по средствам включения стрессорных механизмов защиты; уменьшение проницаемости клеточной стенки, вследствие чего антибиотик не может проникнуть внутрь бактерии; появление дополнительного (обходного) пути обмена веществ.
Помимо прямого воздействия на метаболизм микробных клеток многие антибактериальные препараты (бензилпенициллин. стрептомицин, рифампицин) и другие неблагоприятные факторы (биоциды иммунной системы) приводят к появлению изменённых форм микобактерий (протопласты, L-формы), а также переводят клетки в дормантное состояние: интенсивность обмена клетки снижается и бактерия становится невосприимчивой к действию антибиотика [8].
Выделяют основные противотуберкулезные препараты I ряда: рифампицин, изониазид, этамбутол, стрептомицин, пиразинамид. Препараты II ряда являются резервными и используются для лечения полирезистентного туберкулеза, к ним относятся: этионамид, циклосерин, канамицин, виомицин, амикацин и др. [3, 5]
Механизм рифампицина основан на взаимодействии с β-субъединицей РНК-полимеразы (ген rpoB), в результате чего происходит ингибирование инициации транскрипции. МБТ устойчивы к рифампицину благодаря мутации в фрагменте β-субъединицы (27 кодонов – 507-533) этого фермента (более 95%штаммов). При мутации в кодонах 526 (36%) и 531 (43%) [3, 10] обнаруживают высокий уровень резистентности к антибиотику, в то время как, в кодонах 511, 516, 518 и 522 – низкий. У 4%штаммов механизм резистентности неизвестен, так как они не несут мутаций в данном гене [3, 6].
Изониазид является пролекарством. Молекула препарата активируется внутри микробной клетки под действием фермента каталазы-пероксидазы (ген katG). Мутации в гене katG (в положении 315) приводят к снижению активности фермента примерно на 50%. Также ферменты, участвующие в метаболизме миколевой кислоты (основной компонент клеточной стенки МБТ), являются мишенями для активированного изониазида: ацетилированный белок-носитель (ген acpM), синтетаза (ген kasA) и редуктаза (ген inhA) белка-носителя. Мутации, возникшие в этих генах, вызывают устойчивость, связанную с гиперпродукцией мишеней. Уровень устойчивости при этом ниже, чем при мутации в гене katG [3, 10].
О механизмах действия пиразинамида известно мало. Он также является пролекарством. Пиразинамид по средствам пассивной диффузии проникает в бактериальную клетку, где под действием фермента пиразинамидазы переходит в активную форму – пиразиноевую кислоту (ген pncA), которая блокирует ферменты биосинтеза жирных кислот. 72% изолятов, устойчивых к пиразинамиду, имеют мутации в гене pncA. У пиразинамидустойчивых МБТ выявляют также отсутствие АТФ-зависимого транспорта этого препарата в клетку [3, 6].
Стрептомицин приводит к ингибированию синтеза белка, связываясь с 16S рРНК (rrs). Мутации, ассоциированные с устойчивостью к стрептомицину, идентифицированы в генах, кодирующих 16S РНК (rrs) и белок малой рибосомной субъединицы 12S (rpsL). Есть данные о мутации, которая ведет к повышению устойчивости МБТ к стрептомицину – эти штаммы плохо растут, пока в их питательную среду не добавить данный антибиотик (стрептомицинзависимые штаммы) [6].
Этамбутол осуществляет свое влияние через белок embB (арабинозилотрансфераза), принимающий участие в синтезе структурных элементов клеточной стенки МБТ. Устойчивость к этому препарату появляется вследствие точечной мутации в 306-м кодоне [10].
Этионамид (протионамид) также способствует появлению мутаций в гене inhA, поэтому резистентность к этионамиду иногда возникает вместе с резистентностью к изониазиду, так как эти препараты имеют общего предшественника – никотинамид. Этионамид является пролекарством и для его активирования необходим фермент, который в настоящее время еще не установлен [3, 6].
Канамицин (амикацин) вызывает мутации в 16S рРНК (1400 позиция) – замена аденина на гуанин [6].
Фторхинолоны вызывают мутации в генах gyrA и gyrB ДНК-гиразы. Вследствие этого нарушается процесс репликации ДНК [9].
Представленная информация призвана способствовать формированию целенаправленной деятельности для контроля лекарственной устойчивости в интересах совершенствования лечебно-профилактических мероприятий у больных туберкулезом.
Лекарственная устойчивость микобактерий туберкулёза (МБТ)
Лекарственная устойчивость микобактерий туберкулёза (МБТ) – одна из самых главных причин неэффективности химиотерапии.
Основным фактором риска развития лекарственной устойчивости микобактерий туберкулёза - является неэффективное лечение, особенно прерванное или незаконченное.
Лекарственную устойчивость подразделяют на:
— первичную устойчивость, отмечающуюся у больных, ранее не принимавших химиопрепараты или принимавших в течение месяца или менее;
— приобретенную устойчивость, развившуюся во время лечения, наблюдается у больных, имевших в начале лечения чувствительные МБТ и ставшие устойчивыми через 6 месяцев.
Лекарственная устойчивость микобактерий туберкулёза может быть:
монорезистентной – устойчивость к одному из противотуберкулёзных препаратов (при комплексной терапии встречается редко);
полирезистентной – устойчивость к двум и более препаратам, например: одновременную устойчивость к изониазиду и рифампицину следует трактовать как полирезистентность (или множественную лекарственную устойчивость).
В последние годы в связи с ухудшением эпидемической ситуации существенно увеличилось число больных, выделяющих штаммы МБТ, устойчивые к основным противотуберкулёзным препаратам.
Прием экстракта личинок восковой моли помогает подавить лекарственную устойчивость микобактерий туберкулёза к различным противотуберкулёзным препаратам ( в том числе и полирезистентную/множественную ).
Экстракт личинок восковой моли повышает эффективность химиотерапии и тем самым позволяет уменьшить лекарственную нагрузку на больного.
Режимы химиотерапии туберкулёза
В связи с разным состоянием бактериальной популяции на разных этапах течения болезни в процессе химиотерапии весь период лечения химиопрепаратами делят на два этапа (или фазы).
Первый этап характеризуется проведением интенсивной насыщенной химиотерапии четырьмя-пятью противотуберкулёзными препаратами. Его назначение заключается в подавлении размножающейся бактериальной популяции и уменьшении ее количества.
Второй этап — менее интенсивная химиотерапия. Ее назначение состоит в воздействии на оставшуюся бактериальную популяцию, в большинстве своем находящуюся внутриклеточно в виде персистирующих форм микобактерий. На этом этапе главными задачами являются предупреждение размножения оставшихся микобактерий, в том числе резистентных штаммов микобактерий.
Приказ Минздрава РФ № 109 от 21 марта 2003 года, утверждает несколько стандартных схем лечения туберкулёза: I, IIа, IIб, III и IV. Согласно этому приказу лечение подразделяется на две фазы: интенсивную и пролонгированную фазу лечения.
- больные с впервые выявленным бациллярным туберкулёзом легких разной протяженности;
- больные распространенными формами впервые выявленного туберкулёза легких, но без деструкции и бактериовыделения (милиарным туберкулёзом, диссеминированным туберкулёзом легких, полисерозитом, экссудативным плевритом) ;
- больные тяжелыми формами внелегочного туберкулёза (менингитом, осложненным туберкулёзом позвоночника, осложненным туберкулёзом костей и суставов, распространенным и/или осложненным туберкулёзом мочеполовой системы, распространенным и/или осложненным туберкулёзом женских гениталий, распространенным и/или осложненным абдоминальным туберкулёзом, осложненным туберкулёзным перикардитом, туберкулёзом надпочечников с гормональной недостаточностью) ;
- больные с сочетанием активного внелегочного туберкулёза любой локализации и туберкулёза органов дыхания любой активности.
В фазе интенсивной терапии назначают четыре основных препарата: изониазид, рифампицин, пиразинамид и стрептомицин или этамбутол. Интенсивную фазу химиотерапии продолжают не менее двух месяцев. За этот срок больной должен принять 60 доз комбинации из четырех основных препаратов. В случае пропуска приема полных доз длительность фазы интенсивной терапии увеличивают до 60 доз.
Через 2 месяца от начала лечения вопрос о переходе ко второму этапу решает экспертная комиссия на основании данных рентгенологического и микробиологического исследований.
При сохраняющемся после двух месяцев химиотерапии бактериовыделении фазу интенсивной терапии можно продолжить еще на месяц (30 доз) до получения данных о лекарственной чувствительности возбудителя. В зависимости от результата проводят коррекцию химиотерапии и продолжают фазу интенсивной терапии. При невозможности исследования лекарственной чувствительности и/или при отрицательной клинико-рентгенологической динамике процесса после трех месяцев химиотерапии больного направляют в вышестоящее учреждение для исследования лекарственной чувствительности и определения дальнейшей тактики лечения. В ожидании результатов лечение проводят в соответствии с интенсивной фазой терапии.
При тяжелом и осложненном течении туберкулёза любой локализации продолжительность фазы интенсивной терапии может быть увеличена.
При отрицательных результатах микроскопии мокроты после двух месяцев химиотерапии и положительной клинико-рентгенологической динамике переходят к фазе продолжения химиотерапии.
В фазе продолжения терапии назначают два основных препарата изониазид и рифампицин — в течение 4 месяцев (при туберкулёзе органов дыхании) или в течение 6 месяцев (при внелегочном туберкулёзе) ежедневно или в интермиттируюшем режиме (3 раза в неделю).
Во второй фазе лечения применяют изониазид и рифампицин в течение 4 месяцев ежедневно или интермиттирующим методом 3 раза в неделю. Как альтернативная комбинация в фазе долечивания может использоваться сочетание изониазида и этамбутола при их ежедневном приеме в течение 6 мес.
Интерминирующий режим назначают больным при амбулаторном проведении фазы продолжения терапии, при хронической почечной и печеночной недостаточности, больным с токсическими реакциями и неудовлетворительной переносимостью лечения, преклонного возраста.
IIa режим химиотерапии назначают при повторном курсе химиотерапии после перерыва в лечении или по поводу рецидива при невысоком риске лекарственной устойчивости микобактерий туберкулёза.
В фазе интенсивной терапии назначают 5 основных препаратов: изониазид, рифампицин, пиразинамид, этамбутол и стрептомицин. Через 2 месяца (60 принятых суточных доз) терапию продолжают четырьмя препаратами (изониазидом, рифампицином, пиразинамидом, этамбутолом) в течение еще одного месяца (30 доз). Общая длительность интенсивной фазы — не менее трех месяцев (90 суточных доз комбинации лекарств). В случае пропуска приема полных доз длительность интенсивной фазы увеличивают до приема 90 доз.
Через 3 месяца от начала фазы интенсивной терапии, вопрос о переходе ко второму этапу лечения решает комиссия на основании данных клинико-рентгенологического и микробиологического исследований.
При отрицательных результатах микроскопии мокроты через 3 месяца химиотерапии и положительной клинико-рентгенологической динамике приступают к фазе продолжения химиотерапии. К этому сроку, как правило, получают данные о лекарственной чувствительности микобактерий туберкулёза, которые могут потребовать коррекции химиотерапии.
При сохранении бактериовыделения и невозможности исследования лекарственной чувствительности микобактерий туберкулёза и/или при отрицательной клинико-рентгенологической динамике процесса через 3 месяца больного направляют в вышестоящее учреждение для исследования лекарственной чувствительности и определения дальнейшей тактики ведения. До получения результатов лечение проводят как в интенсивной фазе терапии.
При чувствительности микобактерий туберкулёза к основным химиопрепаратам в фазу продолжения терапии еще в течение 5 месяцев назначают изониазид, рифампицин и этамбутол ежедневно в интермиттирующем режиме (3 раза в неделю). Общая продолжительность терапии 8 месяцев.
IIб режим химиотерапии назначают больным с высоким риском лекарственной устойчивости микобактерий до получения результатов микробиологического исследования.
К 2б категории относятся:
- больные, у которых отсутствует эффект от химиотерапии либо обострен или прогрессирует процесс на фоне лечения;
- больные, не получавшие ранее противотуберкулёзные препараты, но у которых имеются веские основания для предположений о лекарственной устойчивости по анамнестическим и/или клиническим данным (контакт с больными, выделяющими микобактерий туберкулёза с множественной лекарственной устойчивостью, остропрогрессирующее течение) .
В фазе интенсивной терапии в течение 3 месяца назначают комбинацию из четырех основных препаратов (изониазида, рифампицина/рифабутина, пиразинамида, этамбутола) и двух-трех резервных (в зависимости от данных о лекарственной устойчивости по региону).
Дальнейшее лечение корректируют на основании данных о лекарственной чувствительности микобактерий туберкулёза и проводят в соответствии с режимами I, IIа или IV.
III режим химиотерапии назначают:
- впервые выявленным больным без бактериовыделения;
- больным с малыми (ограниченными) и неосложненными формами туберкулёза;
- больным с туберкулёзом внутригрудных лимфатических узлов (поражение одной-двух групп лимфатических узлов) , ограниченным плевритом при отсутствии кислотоустойчивых бактерий при микроскопии мазка мокроты или иного диагностического материала;
- больным менее тяжелыми формами внелегочного туберкулёза (неосложненным туберкулёзом позвоночника, костей и суставов, мочеполовой системы, ограниченным и неосложненным туберкулёзом женских гениталий, туберкулёзом периферических лимфатических узлов, ограниченным и неосложненным абдоминальным туберкулёзом, туберкулёзом кожи, глаз, ограниченным и неосложненным туберкулёзным перикардитом, туберкулёзом надпочечников без явлений гормональной недостаточности) .
В фазе интенсивной терапии назначают четыре основных препарата: изониазид, рифампицин, пиразинамид, этамбутол. Интенсивную фазу продолжают 2 месяца. За этот срок больной должен принять 60 доз комбинации из четырех (у детей из трех) основных препаратов. В случае пропуска приема полных доз длительность фазы интенсивной терапии увеличивают до приема 60 доз.
Через 2 месяца от начала интенсивной фазы терапии вопрос о переходе ко второму этапу лечения решает комиссия на основании данных исследований.
При появлении бактериовыделения и в случае отрицательной клинико-ренттенологической динамики процесса после двух месяцев лечения необходимы определение лекарственной чувствительности микобактерий туберкулёза и соответствующая коррекция химиотерапии. В ожидании результатов лечение не меняют в течение месяца. При невозможности исследования лекарственной чувствительности больного направляют в вышестоящее учреждение. Режим дальнейшего лечения определяют с учетом лекарственной чувствительности возбудителя.
В фазе продолжения терапии назначают два основных препарата - изониазид и рифампицин - 4 месяца ежедневно или в интермиттирующем режиме (3 раза в неделю). Другим режимом в фазе продолжения может быть прием изониазида и этамбутола в течение 6 месяцев.
IV режим химиотерапии назначают больным с выделением микобактерий, устойчивых к изониазиду и рифампицину одновременно.
В фазе интенсивной терапии назначают комбинацию как минимум из пяти противотуберкулёзных препаратов, чувствительность к которым сохранена, например: пиразинамид, препарат из группы фторхинолонов, канамицин/амикацин или капреомицин, протионамид/этионамид и этамбутол. Назначение препаратов резервного ряда зависит отданных исследования лекарственной чувствительности выделяемых больным микобактерий туберкулёза, причем необходимо также учитывать данные о лекарственной устойчивости микобактерий по региону.
При положительной клинико-ренттенологической динамике и отрицательных результатах культурального исследования мокроты после 6 месяцев химиотерапии переходят к фазе продолжения.
В фазе продолжения назначают не менее трех препаратов из числа тех, чувствительность к которым сохранена. Длительность фазы продолжения - не менее 12 мес.
Применение продуктов на основе личинок восковой моли для лечения туберкулёза
Экстракт, гомогенат и настойка личинок восковой моли, а также настойка ПЖВМ и мёд с гомогенатом личинок восковой моли оказывают губительное влияние на микобактерии туберкулёза, разрушая их восковые оболочки.
В экстракте, настойке и гомогенате ЛВМ, а также в настойке ПЖВМ и мёде с гомогенатом личинок восковой содержится специфический пищеварительный фермент личинок восковой моли - фермент цераза ( химически синтезированного аналога фермента цераза - НЕТ ), который способствует рассасыванию очаговых изменений и препятствует их дальнейшему распространению в организме.
Под воздействием фермента цераза увеличивается проницаемость клеток микобактерий туберкулёза для противотуберкулёзных препаратов всех видов, что помогает подавить лекарственную устойчивость микобактерий.
Применение гомогената, экстракта, настойки личинок восковой моли, а также настойки ПЖВМ и мёда с гомогенатом личинок восковой моли в комплексной терапии туберкулёза позволяет значительно снизить лекарственную нагрузку на организм, оказать разноплановое лечебное воздействие и повысить эффективность химиотерапии (сократив срок приема противотуберкулёзных препаратов).
Продукты пчеловодства на основе личинок восковой моли является мощными природными иммуностимуляторами.
Прием продуктов на основе личинок восковой моли значительно усиливает процесс фагоцитоза.
Фагоцитоз - процесс, при котором специально предназначенные для этого клетки иммунной системы организма - фагоциты защищают организм путем поглощения вредных чужеродных частиц, бактерий, мертвых /погибающих клеток. Осуществляется двумя разновидностями клеток: циркулирующими в крови зернистыми лейкоцитами (гранулоцитами) и тканевыми макрофагами.
В продуктах на основе личинок восковой моли присутствуют незаменимые природные компоненты (аланин, лейцин, треонин, валин, изолейцин, гистидин и др.), стимулирующие сопротивляемость организма, рост и размножение клеток.
Продукты пчеловодства на основе личинок восковой моли увеличиваут сопротивляемость ткани к туберкулёзной инфекции и способствуют заживлению туберкулёзных каверн в легких.
По мере затихания туберкулёзного процесса величина бактериальной популяции уменьшается вследствие подавления размножения микобактерий. В условиях продолжающейся химиотерапии и снижения бактериальной популяции в организме больного сохраняется часть микобактерий, которые находятся в состоянии персистирования. Персистируюшие микобактерий часто называют спящими или дремлющими. На этом этапе, когда интенсивное размножение бактериальной популяции сменяется состоянием персистирования оставшейся ее части, микобактерий находятся, главным образом, внутриклеточно (внутри фагоцитов - клеток иммунной системы).
Противотуберкулёзными препаратами очень трудно оказать воздействие действие на микобактерии расположенные внутриклеточно.
Применение продуктов на основе личинок восковой моли позволяет подавить жизнедеятельность внутриклеточно локализованных микобактерий.
Высокую лечебную эффективность продукты пчеловодства на основе личинок восковой моли проявляют и при лечении внелегочной туберкулёзной патологии и других органов человеческого организма: лимфатической и пищеварительной системы, костей и суставов, мочеполовых органов, кишечника, кожи, глаз, центральной нервной системы и мозговых оболочек.
Продукты на основе личинок восковой моли эффективны и против грибковых заболеваний легких (и прочих побочных реакций организма), являющихся частыми осложнениями химиотерапевтических курсов лечения туберкулёза.
Содержащаяся в продуктах на основе личинок восковой моли аспарагиновая кислота помогает печени выводить из организма остаточные продукты лекарств после курсов химиотерапии.
В течение десятилетий в обывательской и медицинской среде, существует мнение, что прием спиртосодержащих экстрактов и настоек и антибиотиков несовместимы, т. к. при этом снижается эффективность антибиотиков, и возникают различные побочные эффекты.
Однако анализ существующих научных исследований показывает, что в большей части это выдуманный миф, не имеющий за собой никаких доказательств.
Британские исследователи считают, что миф возник во время второй мировой войны, когда производство антибиотика пенициллина было трудоемким и дорого стоило. Поэтому пенициллин повторно извлекали из мочи раненых и больных военнослужащих. Для того чтобы уменьшить объем мочи и ускорить выделение пенициллина, им было запрещено принимать пиво, входящее в ежедневное довольствие.
Последние исследования, в которых определялось влияние алкоголя (до 30мг чистого этанола) на некоторые фармокинетические показатели различных антибиотиков, показывающих распределение их по организму, не выявили их изменений либо они были незначительны.
Небольшие дозы алкоголя (до 15мг чистого этанола) не влияют на фармокинетику большинства ( включая все противотуберкулёзные препараты ) антибиотиков в организме.
15мг чистого этанола – это, например, 44мл 40% алкоголя.
При туберкулёзе предпочтительней принимать 25% экстракт личинок восковой моли или 50% гомогенат личинок восковой моли (при нормальной переносимости - настойку продуктов жизнедеятельности личинок восковой моли, причем концентрация фермента цераза в 20% настойке ПЖВМ выше, чем в настойке, 25% экстракте личинок восковой моли и даже чем в 50% гомогенате личинок восковой моли! ), т. к. они имеет большую концентрацию полезных веществ при меньшем содержании этанола (спирта) в конечной дозе ( при полной непереносимости или неприятия спиртосодержащих продуктов подойдет мёд с гомогенатом личинок восковой моли).
Содержание этанола (спирта) в разовой дозе 25% экстракта личинок восковой моли (на 1 прием) - не изменит эндогенную концентрацию этанола в организме (эндогенное - естественное содержание алкоголя в крови – в норме составляет до 0,3 промилле).
Максимальная разовая доза 25% экстракта личинок восковой моли для человека любого веса и дозировки - поднимает концентрацию алкоголя в крови на 0,098 промилле (т. к. в формуле расчета концентрации, также учитывается вес).
В среднем эндогенная (естественная и постоянно присутствующая) концентрация этанола в организме составляет - 0,18 промилле. Непосредственно после приема экстракта личинок восковой моли концентрация увеличится до 0,278 промилле, что является допустимой нормой - можно управлять автомобилем, принимать при кодировке от алкоголизма и совместно с любым дисульфирамом (Антабус, Тетурам, Эспераль и др.).
Через 30 минут после приема 25% экстракта личинок восковой моли 0,098 промилле будут полностью переработаны организмом и концентрация придет к изначальному значению.
Практически во всех (95%), известных нам за 8 лет случаях приема экстракта личинок восковой моли для лечения туберкулёза, больные принимали экстракт личинок восковой моли одновременно с курсом противотуберкулёзных препаратов (в том числе и по рекомендации лечащих врачей). Случаев возникновения побочных реакций (аллергий и пр.) не было.
При правильном систематическом приеме – результат применения экстракта личинок восковой моли удивлял даже опытных врачей-фтизиатров!
Способность бактерий туберкулеза быстро развивать устойчивость к лекарственным препаратам – одна из причин широкого распространения инфекции, снижения эффективности и удорожания лечения.

Когда у пациента диагностируется лекарственно-устойчивый туберкулез, то это означает, что лечение предстоит долгое, затратное и без гарантий эффективности. Чаще эта форма выявляется у пациентов с длительным анамнезом заболевания. Но иногда туберкулез, устойчивый к препаратам, диагностируется у здоровых, ранее не лечившихся людей.
Почему туберкулезная палочка приобретает устойчивость?
Лекарственно-устойчивый туберкулез формируется тогда, когда из-за спонтанных мутаций появляются бактерии, нечувствительные к лекарству, или когда не удается поддерживать необходимую концентрацию препарата в крови. В результате гибнут не все возбудители, менее чувствительные выживают. Если применяется несколько антибиотиков, то устойчивые бактерии могут быть уничтожены ими.
При монотерапии или при неправильно подобранной схеме выжившие палочки размножаются, и их потомки наследуют свойство резистентности к данному лекарству. Невосприимчивость туберкулезной палочки закрепляется генетически. Так формируется лекарственная устойчивость микобактерий туберкулеза.
Формированию устойчивости способствуют некоторые клинические ситуации. Знание этих условий необходимо для предотвращения перехода заболевания в устойчивую форму:
- недостаточная продолжительность курса лечения,
- пропуски в приеме препаратов,

использование дозы лекарства, ниже рекомендованной,- использование некачественных лекарственных средств,
- назначение сочетаний химиопрепаратов без проверки чувствительности к ним (если один из препаратов неэффективен, вероятность формирования резистентности к другому велика),
- назначение нерациональных схем,
- использование противотуберкулезных антибиотиков с широким спектром антимикробной активности (фторхинолонов) для лечения других бактериальных инфекций (например, пневмонии) с нераспознанным туберкулезом,
- перекрестная резистентность – если появляется резистентность к одному химиопрепарату может возникнуть резистентность и к другому из того же класса.
Стоит помнить, что одна из основных причин развития лекарственно-устойчивого туберкулеза – недостаточная приверженность терапии.
Больные, достигая положительных результатов терапии, часто перестают адекватно оценивать серьезность ситуации и начинают пропускать прием лекарств, а то и вовсе бросают лечение. Если к этому моменту не наступило выздоровление, через некоторое время заболевание снова начинает прогрессировать, но уже в виде устойчивой формы туберкулеза. Есть и другие причины формирования устойчивости (врачебные ошибки, недочеты в организации лечебного процесса, отсутствие лекарств).
Особую значимость в появлении лекарственно устойчивого туберкулеза имеет заболеваемость в местах лишения свободы. В появлении и распространении форм туберкулеза, устойчивого к лечению, среди лиц из МЛС участвуют следующие факторы:

высокая скученность зараженных людей,- пребывание социально неадаптированных лиц с высоким уровнем заболеваемости совместно с относительно благополучными заключенными,
- недостаточное обеспечение медикаментами,
- отсутствие преемственности в лечении (некоторая часть туберкулезных больных не обращаются в диспансеры после освобождения и не лечится).
Эта группа людей служит постоянным источником устойчивых штаммов возбудителя. В результате, излечение вновь заразившихся больных становится все более проблематичным, растет уровень заболеваемости, количество тяжелых форм и летальных исходов.
Важно! Заражение человека микобактерией, устойчивой к препаратам, ведет к заболеванию первично резистентным туберкулезом, который даже при выявлении на ранних стадиях очень плохо поддается лечению.
Виды лекарственно устойчивого туберкулеза и их терапия
Туберкулезная палочка может приобретать резистентность к нескольким химиопрепаратам. Чем более устойчива палочка, тем сложнее подобрать схему лечения. В зависимости от того, к каким препаратам возбудитель нечувствителен, выделяется 3 формы лекарственно-устойчивого туберкулеза:

Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ). Эта форма диагностируется при устойчивости микобактерии к двум самым сильным противотуберкулезным химиопрепаратам первой линии – Изониазиду и Рифампицину, независимо от наличия или отсутствия устойчивости к другим препаратам этой группы.- Туберкулез с широкой лекарственной устойчивостью (ШЛУ-ТБ). Она диагностируется при устойчивости к Изониазиду, Рифампицину и другим препаратам – любому из фторхинолонов и любому из инъекционных антибиотиков третьей линии (Канамицину, Амикацину или Капреомицину).
- Абсолютно устойчивый туберкулез. Этот термин не является официально признанным медицинским сообществом, но он хорошо отражает ситуацию – микобактерия резистентна ко всем химиопрепаратам, тестирование на лекарственную чувствительность (ТЛЧ) к которым проводилось.
Кроме этого, различают первичную, когда больной изначально инфицирован устойчивой бактерией, и приобретенную устойчивость, появившуюся минимум после месяца лечения, монорезистентность (к одному из препаратов) и полирезистентность (к нескольким лекарственным средствам). Выделение туберкулеза МЛУ производится для стандартизации стратегий лечения этих больных.
Клинически эта форма болезни в момент постановки диагноза ничем не отличается, разница – в ответе на лечение. Заподозрить лекарственно-устойчивый туберкулез можно при отсутствии эффекта от терапии в течение 4–6 месяцев, при прогрессировании процесса на фоне приема лекарств, при продолжающемся бактериовыделении свыше 4 месяцев.
В идеале, тестирование на лекарственную чувствительность должно проводиться всем больным при установлении диагноза, по крайней мере, к основным химиопрепаратам. Организационно это не всегда возможно, поэтому определение чувствительности должно проводиться как минимум больным из групп риска:

больным, ранее получавшим лечение по поводу туберкулеза,- ВИЧ-инфицированным,
- работникам медицинских учреждений,
- пациентам, бывшим в контакте с больными устойчивыми формами или с умершим от МЛУ-ТБ,
- больным, продолжающим выделять микобактерию после 4 месяцев лечения,
- освободившиеся из МЛС.
Лечение больных с МЛУ–ТБ проводится в соответствии со стандартными схемами. В разработке стратегии лечения должны учитываться не только аспекты подбора препаратов и режима дозирования.
Важно! Для успешного лечения необходимо уделять внимание мотивации больных к соблюдению режима приема лекарств и выдерживанию необходимой продолжительности курса.
Основные принципы терапии лекарственно устойчивого туберкулеза:
- назначается одновременно 5 химиопрепаратов с доказанной чувствительностью к выделенному штамму, а при эмпирическом лечении или при тяжелых формах поражения – и более пяти препаратов,
- применяют максимальные дозы,
инъекционные антибиотики продолжают вводить еще 6 месяцев после прекращения бактериовыделения,- после получения отрицательного посева мокроты лечение продолжается еще 18 месяцев, общая продолжительность составляет около 2 лет,
- прием лекарств производится под контролем медицинского персонала 6 дней в неделю 2–3 раза (в зависимости от схемы) в день,
- обязательно получение информированного согласия на лечение,
- учет этих больных в единой базе данных.
Количество больных туберкулезом во всем мире постоянно увеличивается, в том числе и из-за роста числа больных, инфицированных устойчивыми штаммами. Кроме того, заболеваемость туберкулезом имеет довольно выраженный социальный характер. Ему подвержены в большей степени как раз именно те люди, лечение которых сложнее контролировать. Знание этих фактов, понимание механизмов развития устойчивости и строгое следование рекомендациям, разработанным научным сообществом – инструменты, дающие надежду на обретение контроля над этой болезнью.
Читайте также:


