Ложноположительный тест мокроты на туберкулез какова вероятность
Мокрота как биоматериал – что это?
В здоровом организме бронхи вырабатывают слизь без цвета и запаха, которая необходима для того, чтобы очищать дыхательные пути от попадающих туда микроскопических частичек пыли, вдыхаемого мусора и микробов. Механизм очищения органов дыхания очень прост: реснички эпителия, устилающего их, поднимают слизь наверх вместе с чужеродными частицами. В норме такой мокроты вырабатывается очень мало, поэтому здоровый человек не замечает ее отделения, и она проглатывается вместе со слюной.
Но на фоне любого воспалительного процесса, сопровождающего, какое-либо заболевание дыхательных путей, в том числе и туберкулеза, количество продуцируемой бронхами мокроты значительно возрастает. Это связано, в первую очередь, с раздражением бокаловидных клеток, а также, при присоединении воспалительного процесса, когда клетки иммунной системы организма начинают поглощать патогенные микроорганизмы, образуются гнойные массы. Они также формируют отделяемое в виде мокроты при заболеваниях дыхательных путей. С помощью кашля организм выводит эту жидкость – именно с помощью нее диагностируются многие бронхо — легочные патологии и выявляется степень и характер течения воспалительного процесса.
Количество выделяемой при влажном кашле мокроты также указывает на некоторые особенности течения заболевания. При этом она может, не выводится посредством кашля совсем (трудноотделяемая мокрота) или, наоборот, биоматериал можно собрать без каких-либо трудностей. Два самых распространённых исследования этого отделяемого – это бактериоскопия и посев: именно эти два этапа позволяют провести точную диагностику заболевания, вызвавшего повышенное отделение мокроты и как следствие, влажный кашель с рядом сопутствующих симптомов.
Как собирается мокрота для анализа
- Для начала необходимо позаботиться о контейнере – его можно купить в любой аптеке. Это специализированная емкость для сбора мокроты: она стерильна, с широким горлышком и крышкой. Также контейнер могут выдать в медицинском учреждении. Необходимый объем биоматериала для исследования – 5мл, поэтому емкость должна быть соответствующая.
- Самым подходящим временем для сбора мокроты являются утренние часы, поскольку за время ночного сна скапливается достаточное количество и собрать ее гораздо легче. Однако бывают такие обстоятельства, когда мокрота забирается в любое время суток.
- Перед тем, как приступить к сбору мокроты на анализ, тщательно прополоскать ротовую полость, при этом чистить зубы перед этим нельзя.
- Биоматериал для анализа собирается следующим образом: сделав максимально глубокий вдох, задержать дыхание, после чего медленно выдохнуть – повторить еще раз. Сделав третий глубокий вдох, резко выдохнуть, как бы выталкивая воздух из лёгких, и как следует откашляться. Во время этого рот должен быть прикрыт марлевой повязкой.
- Контейнер необходимо придерживать у нижней губы — сплюнуть в него все содержимое, которое получилось откашлять и плотно закрыть стерильную баночку крышкой.
- Если после одного раза мокроты отошло очень мало, то процедуру следует повторить, для того чтобы собрать необходимое для исследования количество(5-7 мл.)
Для начала можно попробовать поменять положение тела при откашливании: облегчают отхождение мокроты наклоны вниз, положения, лежа на боку или на животе.
Если такие меры не привели к положительному результату, то можно принять отхаркивающие средства или сделать ингаляцию. Отхаркивающие препараты назначает лечащий врач, и начинать принимать их необходимо за сутки до сбора мокроты (бромгексин, амбробене и другие традиционные препараты). Совместно с приемом таких препаратов необходимо употреблять достаточно большое количество жидкости для облегчения отхождения мокроты.
Ингаляцию для этой цели делают на основе раствора соды и соли. Вдыхать такую смесь следует через небулайзер 10-15 минут(40-60 мл.). Если начинается усиленное слюноотделение, то ее нужно сплюнуть, только потом собирать мокроту.
Если не удается собрать мокроту всеми вышеперечисленными способами, то пациенту назначается процедура бронхоскопии. Еще такое исследование проводится в случаях, когда необходимо собрать секрет мокроты с бронхов, без примесей слюны и носоглоточной микрофлоры.
Процедура проводится посредством двух методик:
- В бронхи вводится 100-200 мл. физ. раствора через вставленный катетер, после чего полученная жидкость посредством аспирации выводится обратно.
- В просветы бронхиального дерева вводят катетер для прямой аспирации слизи.
Пациенту необходимо пройти подготовку к этой процедуре: не употреблять пищу и жидкость в течение 6 часов, как правило, она назначается на утреннее время, чтобы пациенту было легче выдержать такой интервал времени. А после нее не употреблять аспириносодержащие препараты, которые обладают способностью разжижать кровь.
И промывные воды, и непосредственно мокрота, полученные таким способом, используются для всех видов исследований на данном биоматериале.
Если сдача мокроты проводится в условиях стационара, то медицинский работник предоставляет пациенту специально оборудованную процедурную, консультирует по поводу процедуры сдачи и контролирует весь процесс. Также медработник подписывает контейнер с биоматериалом и отправляет его на исследование.
Показания для сдачи мокроты на анализ
Анализ мокроты на туберкулез позволяет выявить легочный тип развития заболевания. Основными показаниями для его проведения являются:
- Кашель затяжного характера (влажный или сухой);
- Выявленные затемнения на снимках рентгена;
- Повышенная температура тела.
Для постановки диагноза туберкулез легких, анализ мокроты является обязательным в спектре исследований, проводимых при подозрении на данное заболевание. Обязательным исследование на инфицирование туберкулезом считается в тех случаях, когда больной больше трех месяцев страдает от сухого кашля, который не поддается никаким видам лечения.
В связи с тем, что биоматериал для исследования на микобактерии берется не только при помощи непосредственного отхаркивания, но и путем бронхоскопии, данное исследование имеет противопоказания. При процедуре бронхоскопии вводится трубка в верхние органы дыхания под общей или местной анестезией. Поэтому, такая методика забора анализа противопоказана:
- пациентам, страдающим аллергией на обезболивающие медикаменты;
- людям с тяжелой дыхательной недостаточностью;
- с нарушениями свертываемости крови;
- пациентам, в ближайшие пол года перенесшим инфаркт миокарда или инсульт;
- с такими заболеваниями, как эпилепсия и шизофрения.
Детям до 18 лет процедура бронхоскопии назначается и делается только с согласия родителей. Сама процедура является безопасной и осложнения вызывает крайне редко, но препараты, предназначенные для общей и местной анестезии, могут вызывать непереносимость и аллергические реакции. Этот вопрос необходимо обязательно обсудить перед процедурой с лечащим врачом.
Самым весомым плюсом этого анализа является стопроцентная точность диагностики и возможность выявления туберкулеза на ранних этапах заражения. Тест включает в себя забор нескольких проб, которые способны однозначно указать присутствие или отсутствие возбудителя в легких пациента.
Сам анализ вариативен, и проводить его можно удобным для пациента способом; данная методика выполняется в короткие сроки, и доставляет минимум дискомфорта пациенту.
Такой метод сбора анализа на микобактерии не имеет побочных воздействий на организм пациента. Нет необходимости вводить медицинские препараты или сдавать анализы крови, мочи. По сути, сбор анализа на микобактерии происходит естественно, без особых трудностей и дискомфорта для пациента. Часто это становится актуально, когда речь идет о малолетних детях, которые весьма негативно переносят такие диагностические процедуры.
С помощью такого информативного метода, как бронхоскопия, медики имеют возможность выявить и другие патологии небактериального характера на ранних сроках (бронхиальная астма, рак легких и т.д.). Расширенное исследование качественного состава мокроты позволяет произвести диагностику на любом этапе развития заболевания . Таким образом, анализ может не только подтвердить или опровергнуть диагноз туберкулез, но и установить причину возникновения тревожной симптоматики.
К минусам можно отнести достаточно долгое ожидание результата анализа. На это есть две главные причины: многостороннее обследование биоматериала, включающее в себя бактериологический анализ и посев мокроты на питательные типы сред, который и является самым долгосрочным видом исследования. Время ожидания может растянуться от 3 недель до двух месяцев.
К отрицательной стороне также можно отнести многократное проведение бронхоскопии при подозрении на заражение туберкулезом, при отсутствии главного симптома – кашля.
Методы исследования мокроты на микобактерии туберкулеза
После того как биоматериал поступил на исследование в лабораторию, специалист в первую очередь, занимается его визуальной оценкой. При тяжелых формах туберкулеза, например, в мокроте наблюдаются вкрапления крови или кровяные сгустки. Но такое отделяемое не является стопроцентным показателем заражения туберкулезом – наличие крови в мокроте может говорить и о крупозной пневмонии, и об опухолевых процессах, о бронхоэктатической болезни.
Если все же речь идет о туберкулезном заражении, то при дальнейшем исследовании в мокроте будут обнаружены микобактерии. В современной медицине используются две основных проверенных временем методики лабораторного исследования мокроты: бактериоскопическая и культуральная (биологическая).
Бактериоскопия применяется в диагностике туберкулеза уже более ста лет. Она включает в себя макроскопическое описание, микроскопическое исследование – при нем выявляются эритроциты, волокна легочной ткани, коралловидные, спириллы Куршмана и т.д. В мокроте зараженного туберкулезом пациента обнаруживаются, помимо микобактерий, темные фрагменты (зерна) – это частицы старых, распадающихся очагов.
Этот метод используется не только для выявления и диагностики такого коварного заболевания, как туберкулез, также он помогает в выборе рациональных схем химиотерапии и оценке их клинической эффективности.
Бактериологическая диагностика проводится в таком порядке:
- Обработка материала, поступившего в лабораторию.
- Микроскопическое исследование мокроты.
- Посев мокроты на туберкулез.
- Идентификация микроорганизма при помощи бактериологического и биохимического тестирования.
- Определение лекарственной чувствительности туберкулезной палочки.
Проводится исследование мокроты на туберкулез с помощью двух методов: обычная (простая) бактериоскопия и метод флорации. Простой метод включает в себя приготовление мазков из комочков мокроты – их помещают между двумя предметными стеклами. Затем одна часть биоматериала окрашивается по Грамму на общую флору, а другая – на микобактерии туберкулеза.

С начала 90-х годов многие современные лаборатории стали использовать в диагностике туберкулеза флюоресцентную микроскопию, основанную на кислотоустойчивости микобактерии. Под воздействием ультрафиолетового излучения туберкулезные палочки проявляются в ярко-желтом цвете на черном фоне.
Культуральный метод включает в себя такие диагностические процедуры:
- Удаление белковых масс путем обработки мазка разжижающими веществами.
- Удаление сопутствующей бактериальной формы с помощью деконтаминации образца.
- Встряхивание.
- Отстаивание смеси.
- Помещение в холодную центрифугу.
- После этого содержимое пробирки отбирается на посев:
- агаровой среды,
- плотной яичной среды,
- бульонного культивирования автоматизированного типа.
Культуральный посев мокроты повышает точность исследования в разы — при более легких степенях развития заболевания, при которых бактериологический метод может показать отрицательный результат. Однако работа таким методом требует хорошо оснащенных, современных лабораторий, которых, к сожалению, не имеют многие небольшие города и поселки городского типа.
Самыми быстрыми и точными видами анализов на обнаружение туберкулезной палочки являются молекулярно-генетические методы диагностики. Это современные комплексы анализов, включающие в себя расшифровку генома микобактерии туберкулеза. Такие молекулярно-диагностические методы открыли в современной медицине хорошие перспективы на последующее развитие эффективных методик борьбы с этим коварным заболеванием. Наиболее часто используется способ полимеразной цепной реакции – это тест предназначен для выявления микобактерии в мокроте или установления вида бактерий в культуральных средах.
Что имеет первостепенное значение в постановке диагноза — это время: вместе с обработкой материала, идентификация туберкулезной палочки занимает всего 5-6 часов. Кроме того, реакция ПЦР обладает высокой чувствительностью и специфичностью, что является залогом стопроцентно точного результата.

Анализ мокроты на туберкулез: отрицательный и положительный.
Туберкулез и пути распространения инфекции.
Туберкулез – инфекционное заболевание, которое вызывается микобактериями туберкулеза, кислотоустойчивыми грамположительными палочками.
В наше время эта болезнь настолько распространена, что приобрела характер эпидемии.
Туберкулез – это болезнь, которая поражает не только органы дыхания, как мы привыкли думать, под прицелом микобактерий также могут оказаться почки, кости, кишечник, мозг.
Пути заражения и передачи туберкулеза
Заболеваемость среди людей, которые имели непосредственный длительный контакт с бактериовыделителями, в 3-5 раз больше, чем среди людей, у которых таких контактов не наблюдалось.
Также большая заболеваемость обнаруживается среди детей, которые имели постоянные контакты с бактериовыделителями.
Как известно, основной путь передачи возбудителей туберкулеза — аэрогенный, что составляет 95-97% всех заражений туберкулезом.
То есть, микобактерии от больного человека могут распространяться с его слюной во время разговора, чиханья, кашля.
Но не стоит бояться таких людей, нет необходимости ездить в общественном транспорте в марлевой маске и избегать любых контактов, ведь вероятность заражения зависит от формы туберкулеза, а также количества возбудителей в единице объема воздуха и восприимчивости вашего организма.
Ведь наш иммунитет для того и существует, чтобы быть на страже и уничтожать всех патогенных микробов, которые атакуют организм.
К тому же попадание возбудителя в организм обуславливает заражение, но не во всех случаях вызывает заболевание.
Как известно, для передачи инфекции необходимо, чтобы туберкулезный больной выделял заразные частички в воздух, это возможно, как правило, при туберкулезе органов дыхания.
Но не все больные одинаковой мерой могут распространять болезнь.
Прежде всего это будет зависеть от количества микобактерий в бронхиальном секрете больного.
Причем существует прямая корреляция между количеством микобактерий туберкулеза в мокроте и контагиозностью, то есть, степенью заражения.
Анализ мокроты больного туберкулезом
Мокрота больного – это смесь бронхиального секрета, слюны, а также некротизированной легочной ткани.
Для получения адекватных результатов анализа, необходимо правильно собрать мокроту.
Обычно она собирается утром, после полоскания рта, путем откашливания содержимого верхних дыхательных путей в стерильную емкость. Если мокроты мало, ее собирают на протяжении дня.
Начинают анализ мокроты с макроскопического исследования, то есть, оценивают ее количество, характер (слизистый, гнойный, слизисто-гнойный, кровянистый), запах, гомогенность.
У туберкулезных больных мокрота обычно слизистая, без запаха и патологических примесей.
После макроскопического анализа, проводят микроскопический анализ мокроты.
Каким же методом можно определить наличие или отсутствие возбудителей туберкулеза в мокроте больного?
Прежде всего это бактериоскопическое исследование. Готовят мазок мокроты больного, проводят окрашивание по Цилю-Нильсену, высушивают и исследуют под микроскопом.
Этот метод помогает выявить микобактерии при том условии, что в 1 мл мокроты содержится от 5000 до 10000 бактерий.
При незначительном содержании микробов, этот метод не является достаточно эффективным.
Бактериоскопию проводят на протяжении трех дней, после чего применяют метод флотации.
Данный метод основывается на том, что готовят суспензию углеводородов (ксилол, бензол) и мокроты больного.
Таким образом, на поверхности оказывается пена с микобактериями, ее снимают и наносят на предметное стекло около 5-6 раз, затем окрашивают по Цилю-Нильсену и исследуют под микроскопом.
Этот способ увеличивает чувствительность метода бактериоскопии на 10-13%.
Большей эффективностью обладает метод люминисцентной бактериоскопии, суть которого состоит в том, что микобактерии окрашивают специальными красителями — флюорохромами, после чего первые приобретают способность светиться в ультрафиолетовом свете.
Методы анализа мокроты на туберкулез
Такой метод, как фазово-контрастная микроскопия, позволяет обнаруживать и исследовать палочки туберкулеза и их формы в нативном состоянии.
Для выполнения этого исследования необходимо специальное фазово-контрастное оборудование.
Цитологический метод исследования делает возможным выявление в мокроте нейтрофилов, мононуклеаров, казеозного некроза и гигантских клеток Лангханса, которые свидетельствуют о специфическом типе воспаления в легочной ткани.
В случае недостаточного количества мокроты, или ее отсутствия, больному показаны раздражающие ингаляции 15 %-ного раствора хлорида натрия в 1%-ном растворе соды, либо смыв с бронхов.
В последнем случае больному выполняют анестезию корня языка и задней стенки глотки раствором анестетика, затем шприцем вливают в трахею 10-15 мл 0,9%-ного раствора хлорида натрия.
У больного рефлекторно начинается кашель, и он выкашливает изотонический раствор в чашку Петри.
Затем проводят бактериоскопию и дальнейшее изучение биоматериала.
Следующий метод, который используют для анализа мокроты – бактериологический.
Его суть состоит в посеве исследуемого материала на питательные среды с дальнейшей дифференциацией микобактерий, определением чувствительности выделенных микробов к противотуберкулезным препаратам.
Его недостаток состоит в том, что первые колонии на питательной среде могут появиться лишь спустя 2-3 месяца, что значительно затрудняет диагностический поиск.
Как бактериоскопический, так и бактериологический анализ мокроты проводят трехкратно (3 дня подряд) до начала противотуберкулезной терапии.
Еще одним методом анализа является биологический метод. При этом патологический материал от больного прививается лабораторным животным, например в брюшную полость.
Если в материале присутствовали микобактерии, животные заболевают туберкулезом и гибнут через несколько месяцев.
Современные методы анализа биоматериала
К более быстрым методам определения возбудителей туберкулеза в исследуемого материале является метод индикаторной пробирки BBL MGIT (Micobacteria Growth Indicator Tube).
Такие пробирки содержат питательный бульон и флюоресцентное вещество, микобактерии поглощают кислород с бульона, соединение реагирует на уровень кислорода в пробирке и наблюдается явление флюоресценции.
Изначальный уровень кислорода в пробирке свечения не вызывает.
Сегодня достаточно эффективными являются методы молекулярной диагностики, такие как ПЦР-диагностика и метод ДНК-зондов.
Основаны на выявлении мельчайших частиц ДНК возбудителей в исследуемом материале. Эти методы имеют наибольшую чувствительность и позволяют выявить микроорганизмы в течение короткого времени (от 2 часов до 2 суток).
Так же в стадии исследований сейчас находятся методы выявления возбудителей туберкулеза с помощью моноклональных антител, что так же является более быстрым способом, чем тот же бактериологический метод.
На сегодняшний день методы, позволяющие определять наличие микобактерий в организме человека, постоянно разрабатываются и совершенствуются, что в скором времени приведет к улучшению диагностики, а таким образом и лечения туберкулеза.
Видео по теме
Туберкулез — это опасное инфекционное заболевание. Эффективность лечения зависит от правильного и своевременного диагностирования. Сложность выявления в том, что симптоматика на ранних периодах развития во многом схожа с другими заболеваниями.
Для того что бы выявить присутствие палочки Коха в организме необходимо сдать анализ на туберкулёз.
Основные признаки туберкулеза у взрослых и детей
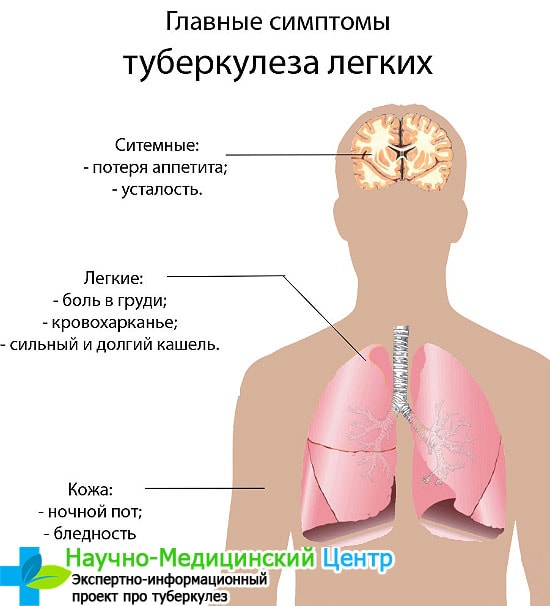
Палочка Кохи передается воздушно-капельным путем.
При попадании в организм она заражает все внутренние органы человека, но сначала воздействию подвергаются легкие и лимфатические узлы. Нередко инфицируется и кишечник.
Опасность болезни — это длительное не проявление симптомов. Микроорганизмы возбудителя могут находиться в гортани на протяжении года, и при этом не проявлять никаких признаков. Больше всего инфицированию подвержены дети, по этой причине в школах, в детских садах регулярно проводятся медосмотры и делаются реакции на манту.
Симптоматика заболевания у взрослых и детей схожа. Это повышение температуры тела в вечернее время.
Состояние больного постепенно ухудшается, пропадает аппетит, уменьшается резко масса тела. Кожа приобретает бледноватый оттенок, постоянное ощущение слабости, снижение работоспособности, горло может болеть. Сердечный ритм повышается, происходит обильное потоотделение. Такие симптомы характерны и для пневмонии.
Важно, что у взрослых пациентов признаки не так сильно выражены, как у малышей. В большинстве случаев их можно спутать с другими болезнями.
Основные симптомы туберкулезной инфекции:
- кашель любой формы, может быть с мокротой или без, сухой;
- отдышка — работа легочной системы нарушена, и туберкулезник постоянно ощущает нехватку кислорода;
- увеличение лимфатических узлов;
- хриплость — во время обследования, при прослушивании легких, врач слышит хрипы. Дыхательная система полностью меняется;
- активное уменьшение массы тела — при необъяснимых причинах больной за короткий промежуток времени теряет в весе около 10 кг;
- температура — на первых этапах развития заболевания данный симптом может отсутствовать, или повышаться только в вечернее время до 37 градусов. На последней стадии, температура поднимается до 40С.
Когда необходимо делать анализ
Множество людей уверено в том, что туберкулезом страдают низшие слои населения. Но, это не соответствует действительности. На инфицирование не влияет ни статус, ни финансовое благополучие. Заразиться палочкой Коха может любой человек, у которого ослаблена иммунная система.
В физиатрии много случаев, когда с заболеванием обращаются бизнесмены, медицинские работники, полицейские.
Лечение туберкулеза довольно длительный процесс, а в запущенной форме приводит к легочному кровотечению. Так как микроорганизмы быстро теряют чувствительность к антибиотикам. Ученым требуется постоянно усовершенствовать препараты. По этой причине легче предотвратить развитие инфекционного заболевания.
Детям и подросткам до 18 лет обязательно несколько раз в год делается проба на реакцию. С детства всем знакомая пуговка, помогает медикам вовремя диагностировать заболевание. После достижения совершеннолетия людям необходимо два раза в год делать флюорографию.
Эта диагностика позволяет снизить риски развития заболевания среди населения.
При первых признаках наличии инфекционных бактерий в организме необходимо обратиться к врачу. Он назначит полное и комплексное обследование, которые помогут выявить наличие заболевания.
Какие бывают виды анализов на туберкулез
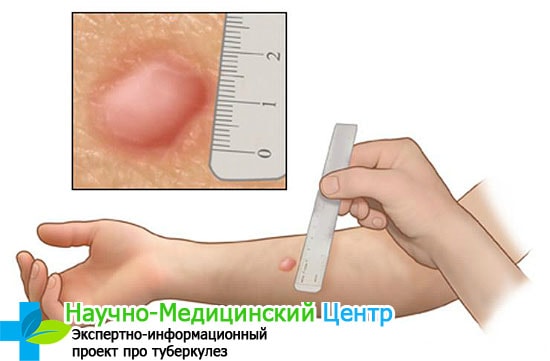
Диагностируется палочка Коха несколькими способами.
В детском возрасте инфицирование проверяется с помощью туберкулиновой пробы. Процесс развития микроорганизмов у ребенка значительно выше, по этой причине тестирование позволяет выявить наличие вируса.
Реакция определяется по размерам папулы, еще ее можно называть пуговкой. Расшифровку проводит медицинский работник. Когда диаметр превышает 5 мм, то есть вероятность, что ребенок болен. Положительная реакция на манту не всегда свидетельствует о заражения. Но временить нельзя, и для подтверждения требуется пройти разные варианты диагностики.
Взрослым для обнаружения палочки необходимо сделать флюорографию, а также гемотест с помощью которых можно обнаружить признаки инфекции в легких. Когда у врача присутствуют сомнения в правильности диагноза или требуется определить стадию болезни, то проводится расширенное обследование легочной системы — рентгенография.
Для установления точного диагноза и выявления чувствительности бактерий к препаратам назначаются лабораторный анализ крови на туберкулёз, также необходимо сдать на исследование мочу.
Анализ крови

Сдача анализа носит в значительной степени информативный характер диагностирования. По нему можно определять содержание в крове СОЭ. При инфицировании этот показатель высок, но по мере лечения он снижается, и клиническая картина изменяется.
При кровяном диагностировании используется несколько методов лабораторного исследования, в том числе и gemotest. У беременных женщин анализ крови не показывает наличие палочки Коха.
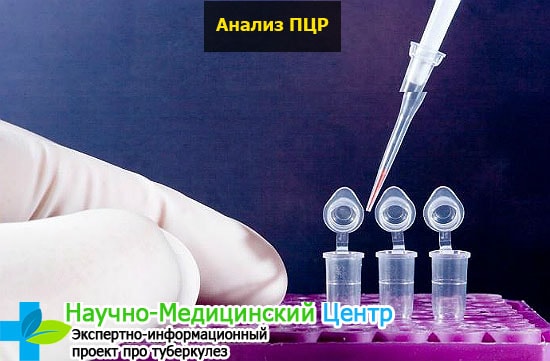
Пцр при обследовании на туберкулёз — это полимеразная цепная реакция организма на возбудитель. Этот вид диагностики крови позволяет более точно определить инфицирование больного. Метод используется при исследовании мочи, мокроты, мазка.
Преимущества способа:
- быстрый полимерный результат, проводится в течение 4 часов и выдается бланк готовых анализов;
- находит днк бактерий в организме;
- возможно выделение молекулы бациллы;
- определение чувствительности палочки Коха к антибиотикам.
ПЦР исследование с высокой степенью эффективности позволяет выявить возбудителя инфекционного заболевания. PCR используются для контроля над терапевтическим лечением, а также для диагностирования случаев повторного заражения.
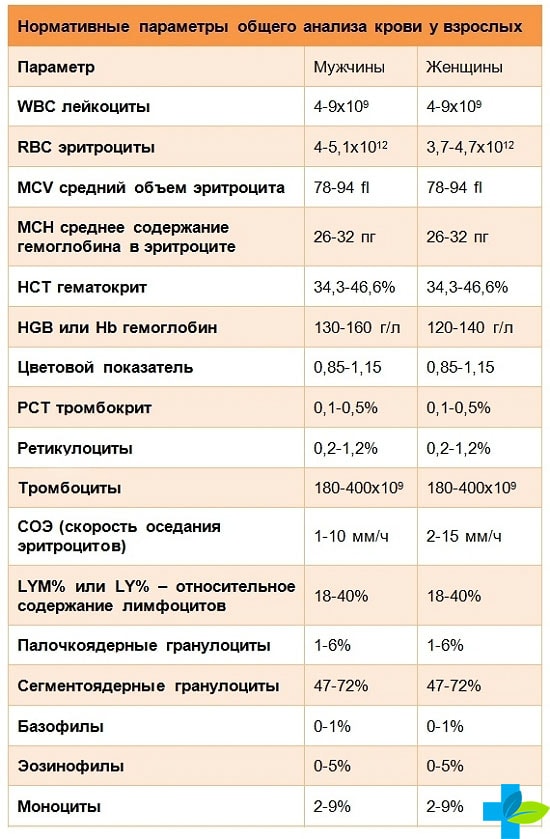
Это исследование помогает выявить общее состояние здоровья. Назначается при положительной реакции манту. Выявляется туберкулез по следующим показателям:
Эозинофилы. При туберкулезе их уровень в организме повышается. У детей анализ может быть увеличение нормы на 8%, а у взрослых пациентов на 5%;
СОЭ. Так называется скорость оседания эритроцитов. Показатели анализа крови на СОЭ при туберкулезе увеличиваются на 50 мм/ч. А норма при этом 20 мм/ч. Важно, что эритроциты повышаются у женщин при беременности и при других заболеваниях. Поэтому для подтверждения необходимо провести другие виды анализов
Диагностировать болезнь с помощью биохимического лабораторного исследования затруднительно. Он помогает в комплексе с другими методами диагностики поставить точный диагноз, выявить изменения в составе белка.
Чаще всего биохимия используется для контроля за терапией, или для обнаружения побочных эффектов от принимаемых антибиотиков.
ИФА — это анализ на антитела. Такой способ помогает установить присутствие иммуноглобулина по отношению к полочке Коха. Нередко используется в качестве альтернативного исследования на реакцию Манту.
Иммуноферментный анализ неспособен выявить степень развития заболевания. Кроме того, антитела к туберкулезу находящиеся в организме не во всех случаях свидетельствуют, что пациент заражен. Этот метод позволяет диагностировать туберкулез суставов.
Название SРOT обозначает пятно, а буква Т подразумевает иммунные клетки. При обследовании с помощью t-spot анализа медики могут подсчитать количество пятен, которые образуются в иммунных клетках. Метод позволяет с достоверностью в 97% выявить заболевание, и может делаться вместо Манту.
Преимущество Спот, что он не имеет никаких противопоказаний. а также его делают пациентам с хроническими заболеваниями. Это могут быть следующие патологии — сахарный диабет, ВИЧ. Тест не дает ложноположительного результата, по этой причине его можно назвать самым эффективным методом диагностики.

Для анализа больному необходимо самостоятельно собрать мокроту. При отсутствии отхаркивания нужно принимать микстуру. Исследуемый материал в лаборатории помещается на специальное стекло, после чего при помощи реагента его окрашивают и изучают под микроскопом.
Считается одним из самых доступных и недорогих по цене исследований.
Такой анализ слизи позволяет врачу в течении двух часов получить информативность о состоянии здоровья пациента, и может заменить ОАК. У такого обследования есть недостаток — это невозможность определить заболевание у людей, страдающих ВИЧ. Погрешность выявления инфильтративного туберкулеза составляет порядком 40%.
Культуральный способ назначается после того, как в анализе микроскопии были выявлены бактерии. Мазок помещается в специальную среду, где установлен нужный температурный режим, там бактерии начинают активно расти.
Этот метод позволяет выявить вредные микроорганизмы и установить их вид.
Применяется для окрашивания в лаборатории слюны. Такой способ помогает выявить возбудителей полочки. Начальный образец обрабатывается фуксином и нагревается горелкой. Процедура повторяется несколько раз, после чего излишки раствора смываются водой.
Далее мазок при помощи серной кислоты обесцвечивается. На последнем этапе происходит окрашивание метиленовым синим цветом. К этому раствору чувствительны все микроорганизмы кроме туберкулезных.
Анализ мочи сдается в утреннее время натощак. В лаборатории проводится проверка на наличие признаков амилоидоза. При туберкулезе нарушается работа почек. Поэтому присутствие микробактерий можно обнаруживать в мочевыводящих путях.
Методика позволяет наблюдать за бактериями, а также их изменениями в живом состоянии. Для обследования используется специальный фазово-контрастный аппарат. При этом человек не получает излучения.
Когда у больного отсутствует мокрота, врач прописывает микстуры и препараты, которые раздражают слизистую. Также для исследования берется смыв из бронхов.

При окрашивании пораженных мест, под ультрафиолетовыми лучами бактерии начинают светиться. За короткое время доктор обследует большой участок. Что повышает возможность с точностью определить стадию заболевания в позвоночнике.
По отзывам большинства врачей, лечение туберкулеза занимает много времени, а также дорого по стоимости. По этому, не забывайте проходить плановое комплексное обследование, чтобы выявить заболевание на раннем сроке. А детям рекомендуется делать противотуберкулезную прививку.
Читайте также:


