Новорожденный контактировал с больным туберкулезом
Как проявляется туберкулез у грудничков?
Некоторые родители осознанно отказываются от прививки, которая позволяет снизить риски данного заболевания, а в дальнейшем не реагируют на проявляющиеся симптомы и не говорят о состоянии ребенка врачу. Все это приводит к усугублению ситуации, когда болезнь выявляется на запущенной стадии.
Нужно знать причины, из-за которых развивается туберкулез у детей раннего возраста, основные пути инфицирования и признаки болезни, характерные для малышей. Это поможет сократить количество случаев обращения к специалисту на позднем этапе развития болезни.
Симптомы туберкулеза у детей младенческого возраста отличаются выраженностью. По ним можно догадаться, что у ребенка что-то не так, как нужно, если быть внимательным к его поведению. К числу первых признаков болезни, которые проявляются у малыша, не достигшего годовалого возраста, можно отнести:
- повышение температуры;
- слабый аппетит;
- чрезмерная сонливость;

тяжелое дыхание;- медленное прибавление веса или полное отсутствие роста данного показателя;
- вялость;
- активность почти отсутствует, ребенок демонстрирует признаки усталости;
- повышенная утомляемость;
- беспокойный сон;
- преобладание нервного и разраженного настроения;
- бледный цвет кожи.
Отдельный признак не означает, что у ребенка развивается туберкулез. Но если малышу присущи почти все перечисленные симптомы, родителям следует насторожиться, поскольку это явно свидетельствует о патологии.
Если на указанные выше особенности родители не обратили внимания, то туберкулез у детей до года может усугубиться еще больше, и тогда к названным присоединятся такие симптомы, как:
- высокая температура ночью, сопровождаемая лихорадкой и повышенным потоотделением;
- преобразование сухого кашля в мокрый (сохраняется дольше 3 недель);
- начинает отходить мокрота, в которой при особенно тяжелых случаях наблюдаются примеси крови (данное явление требует немедленного обращения за помощью).
Также выделяют признаки, которыми характеризуется хронический туберкулез. Это:
- уменьшение веса;
замедленное физическое развитие;- незначительное повышение температуры на протяжении долгого времени;
- обильное потение;
- общая слабость, вялость;
- бледность кожных покровов при наличии ярко-розовых щек;
- сильно блестящие глаза;
- увеличение печени.
Однако даже если у ребенка проявляются все перечисленные симптомы, это не означает, что он болен именно туберкулезом. Поэтому недопустимо предпринимать какие-либо меры медицинского вмешательства без качественной диагностики.
Причины развития и способы диагностики
Среди основных причин, из-за которых носителем туберкулеза становится грудничок, можно выделить следующие:

ослабленный иммунитет;- неэффективная прививка;
- предрасположенность к заболеванию;
- чувствительность к негативным воздействиям;
- неблагоприятные условия жизни.
Выявление причин заболевания играет важную роль в дальнейшем лечении. Высоких результатов будет трудно достичь, если не избавиться от негативного влияния травмирующего фактора. Из-за него у маленького пациента будут постоянно возникать рецидивы, и повлиять на болезнь не получится.
Существует несколько путей, по которым новорожденный может заразиться. Это:
- внутриутробное инфицирование;
- инфицирование во время родов;
- от больной матери (или другого близкого родственника) в активной форме;
- соприкосновение с инфекцией в любом другом месте при отказе от прививки БЦЖ или отсутствии ее эффективности.
Отсутствие своевременного лечения способно привести к серьезным осложнениям. Одним из них называют легочное кровотечение, при котором сосуды, направляющие кровь к легким, могут лопнуть, из-за чего бронхи и легкие заполняются сгустками крови. Из-за этого малышу трудно дышать, и при отсутствии медицинской помощи он может умереть.
Другая проблема, которая может возникнуть из-за туберкулеза – это спонтанный пневмоторакс. Это отклонение характеризуется изменением целостности висцеральной плевры. В сочетании с ним нередко возникают проблемы с артериальным давлением, а также нарушается деятельность сердца.
Самый главный риск, который связан с туберкулезом, заключается в угрозе жизни ребенка. Если его не лечить, ребенок может погибнуть.
Диагностические процедуры должен подобрать специалист. Однако перед этим он должен осмотреть малыша и выявить, какие симптомы были замечены родителями. Лишь после этого выбираются методы диагностики. Основными из них можно назвать:
Рентгенологическое обследование. Данный способ диагностики для детей в возрасте до года используется редко, чтобы не подвергать их облучению УФ-лучей. Тем не менее, его считают одним из наиболее эффективных, поэтому при необходимости врач может использовать его. Выделяют следующие разновидности данного метода:
- рентгенография;
- рентгеноскопия;
- компьютерная томография;
- магнитно-резонансная томография.

Туберкулинодиагностика. Этот метод является наиболее простым для определения реакции организма на бактерии, провоцирующие туберкулез. Выделяют два типа такой диагностики: пробу Манту и Диаскинтест. И то, и другое в отношении детей младенческого возраста не используется. Пробу Манту впервые делают спустя год после проведения вакцинации БЦЖ, чтобы выявить, сформирован ли иммунитет к туберкулезу.
- общий анализ крови;
- ИФА;
- ПЦР.
Наиболее эффективным для поставленной цели является ПЦР.
Чаще всего врач назначает несколько методов диагностики, с помощью которых можно не только подтвердить диагноз, но и установить основные особенности болезни.
Терапия и профилактика
Особенности терапевтического воздействия тесно связаны с тем, насколько серьезна стадия заболевания. Это означает, что чем раньше будет обнаружен туберкулез, тем меньшими усилиями его удастся перевести из активной в пассивную форму.
Обычно требуется помещение малыша в стационар, для того, чтобы обеспечить выполнение всех необходимых мер. При начальной стадии туберкулеза необходимость в больничном лечении отпадает, и ребенок может лечиться дома, принимая назначенные врачом лекарства.
Родителям следует четко соблюдать график приема лекарственных средств и следить за самочувствием больного малыша, чтобы своевременно сообщать специалисту обо всех изменениях.

При обнаружении любой негативной реакции на используемые препараты необходимо проконсультироваться с врачом, чтобы не допустить возникновения ухудшений. Самостоятельное прекращение лечебного курса недопустимо, равно как и начало лечения с помощью других медикаментов без распоряжения врача.
После курса лечения в стационаре или в амбулаторных условиях желательно пройти оздоровление в санатории. Наиболее оптимальная пора для этого – лето. В это время находиться в городе больному туберкулезом ребенку нежелательно, поэтому матери или отцу следует поехать с ним на море или в регион, где много лесов. Это позволит маленькому пациенту оздоровиться. После этого малыша ставят на учет в туберкулезном диспансере. Родители должны приводить его на плановые осмотры и обследования, чтобы убедиться в том, что болезнь не активировалась.
Для детей такого возраста, особенно при ранней стадии развития туберкулеза, для предотвращения дальнейшего развития, очень важна профилактика. Поскольку сами малыши не в состоянии выполнять профилактические мероприятия, об этом должны позаботиться их родители. Основные меры профилактики заключаются в следующем:
- Соблюдение правил гигиены.
- Ежедневное проветривание помещений.
- Избегание больших скоплений людей.

Укрепление детского организма (через прием витаминов, правильно организованное питание).- Предоставление возможностей для отдыха.
- Полноценный сон.
- Ограничение количества времени, проводимого на солнце.
- Избегание холода.
- Недопущение физического переутомления.
- Выполнение лишь посильных нагрузок.
- Исключение нервных потрясений.
- Полноценное лечение инфекционных и вирусных заболеваний.
При туберкулезе у маленьких детей очень важен индивидуальный подход и своевременное обнаружение болезни. Лишь в этом случае терапия окажется эффективной и полезной, а ребенок сможет успешно контактировать с другими детьми, не испытывая значительных трудностей.

Туберкулез – весьма опасная и заразная болезнь. В связи широкой распространенностью этого заболевания по всему миру у людей возникает вполне резонный вопрос: каким образом происходит заражение, и высок ли риск инфицирования при контакте с больным человеком? Для того, чтобы ответить на этот вопрос, важно разобраться в том, что такое инфицирование, а что такое активное заболевание.
Попадая в организм человека, микобактерия туберкулеза приводит к тому, что происходит заражение (чаще всего это случается в детском возрасте), и в дыхательных путях начинается воспалительный процесс. Однако в большинстве случаев он проходит незаметно и, благодаря высокой активности иммунной системы, наступает выздоровление. Человек узнает о том, что палочка Коха попала в его организм, только после того, как сделает пробу Манту.
О носительстве и заразности
Несмотря на то, что иммунитет сумел справиться с воспалительным процессом, остатки микобактерии туберкулеза полностью не выводятся из организма, а оседают в лимфатических узлах. При сбое в работе иммунной системы деятельность микобактерии может быть активизирована, хотя активная форма туберкулеза развивается лишь у 5% носителей. Поэтому так важно понимать, что заражение не приравнивается к заболеванию. Не менее значимо и то, что люди-носители палочки Коха не являются её распространителями. Опасными для окружающих они становятся лишь в том случае, когда болезнь приобретает открытую форму. В слюне, мокроте и иных выделениях таких людей обнаруживается активная микобактерия туберкулеза, способная проникать в организм здорового человека.
Следует учитывать и то, что не всегда люди в состоянии самостоятельно определить, перешла ли их болезнь в активную фазу, ведь часто начало развития туберкулеза можно спутать с обычной ОРВИ. Оставаясь неизолированными от общества, заболевшие люди распространяют болезнь, заражая все большее количество окружающих.
О контактах с больными туберкулезом
О том, насколько высока вероятность заражения, можно судить исходя из характера контактов с бактерионосителем. Логично предположить, что чем меньше по времени будет продолжаться контакт и чем менее тесным он будет, тем ниже риск инфицирования. Однако нельзя быть уверенными в том, что во время пользования общественным транспортом, при прогулке по улице или визите в многолюдное заведение нельзя заразиться туберкулезом. Для того, чтобы снизить риск инфицирования, необходимо вести здоровый образ жизни, правильно питаться и избегать вредных привычек. Ежегодные обследования, такие, как проба Манту и флюорография – обязательные мероприятия, которые не следует игнорировать.
Риск того, что у человека разовьется активная форма болезни, значительно возрастает в том случае, если он постоянно и плотно контактирует с больным туберкулезом. Это может быть совместное проживание, регулярное общение на работе или в нерабочее время. Если выяснилось, что у знакомого или родственника имеется эта болезнь, важно как можно скорее проконсультироваться с фтизиатром и пройти необходимые обследования. Чаще всего, они включают в себя пробу Манту, рентген грудной клетки, исследование мокроты, крови и мочи. Взрослым из группы риска необходимо проходить подобные исследования не менее 1 раза в полгода, а детям в два раза чаще. Если человек проживает совместно с бактерионосителем, то могут быть назначены специальные противотуберкулезные препараты, принимаемые в минимальных дозах.
Нужно полностью исключить любые контакты с человеком, имеющим открытую форму туберкулеза. Больной должен быть немедленно госпитализирован, где ему назначат соответствующее лечение. Находиться в стационаре такой человек будет до того момента, пока исследования не покажут, что в его выделениях отсутствует опасная микобактерия. Родственникам и самому больному не стоит впадать в панику, ведь даже открытая форма туберкулеза при развитости современной медицины и своевременном обращении – это не приговор. Чаще всего, бывает достаточно 2 месяцев терапии, и человек сможет вернуться в общество, так как станет неопасным для окружающих.
О группах риска
К группе риска по заболеваемости туберкулезом относятся дети, так как их иммунная система ещё не до конца сформирована. Если в семье появляется человек с туберкулезом, протекающим в любой форме, важно полностью ограничить общение ребенка с ним. К тому же, необходимо поставить малыша на учет к фтизиатру. Если заражения не обнаруживается, или оно является первичным, но протекает в неактивной форме, то такие дети не представляют угрозы для окружающих и могут продолжать обычную жизнь, посещать ДОУ и школу. Иногда им бывает показана профилактика специальными препаратами.
Беременность не является дополнительным фактором риска инфицирования и заболевания. Если существует подозрение на то, что микобактерия могла попасть в организм женщины, вынашивающей плод, то ей показаны все те же исследования, что и обычному человеку, за исключением рентгена грудной клетки. Контакт с больным туберкулезом – не повод для прерывания беременности.
Контакт с людьми, сидящими в тюрьме или ранее отбывавшими заключение в местах лишения свободы – это риск заразиться активным штаммом туберкулеза. Поэтому если выяснилось, что человек болен, а его посещение невозможно отменить, важно соблюдать серьезные меры предосторожности: ношение специальной маски, платка для волос, одежды из материалов, устойчивых к обработке дезинфицирующими средствами.
Автор статьи: Макарова Евгения Владимировна, врач-пульмонолог
Туберкулез – это инфекционное заболевание, которое может иметь как приобретенный, так и врожденный характер. От него не застрахован никто, в том числе и дети первого года жизни. У новорожденных патология протекает особенно тяжело и требует немедленного лечения, но признаки туберкулеза у детей до года часто неспецифические и проявляются постепенно, что затрудняет диагностику.
Способы инфицирования новорожденных
У новорожденных детей еще не полностью сформирован иммунитет, поэтому они весьма восприимчивы к вирусам и инфекциям.
Приобретенный туберкулез может передаваться следующими способами:
- воздушно-капельным;
- алиментарным;
- контактным.

Контактный путь передачи
Также может реализовываться трансплацентарный путь передачи, в этом случае развивается врожденный туберкулез. Передача микобактерий возможна при поражении плаценты, когда мать болеет туберкулезом в активной фазе или инфицировалась во время беременности. Если имеется туберкулезное поражение мочеполовых органов, возможно заражение во время родов при аспирации инфицированной амниотической жидкости.
Воздушно-капельный путь встречается в большинстве случаев. Для этого ребенок должен контактировать с больным открытой формой туберкулеза. Микобактерии выделяются со слизью во время разговора, кашля, чихания. При попадании бактериальных частиц на слизистую оболочку носа ребенок может заболеть.
Алиментарный путь передачи у грудничков встречается крайне редко. Такое заражение возможно при употреблении инфицированных продуктов. Контактный путь передач у младенцев также встречается редко.
Основная причина, по которой развивается туберкулез у грудничков, – попадание микобактерии в организм ребенка. Это возможно несколькими способами, чаще всего трансплацентарным и воздушно-капельным. Заражению способствуют следующие факторы:
- Контакт ребенка с больным открытой формой туберкулеза. Особенно те случаи, когда бактериовыделителем является член семьи, с которым младенец часто контактирует.
- Инфицирование матери. В этом случае возникает высокий риск инфицирования плаценты и развития у ребенка врожденного туберкулеза. Особенно часто к передаче заболевания приводит диссеминированная или милиарная форма болезни. Фактором значительного риска является также туберкулезное поражение родовых путей у матери.
- Отсутствие вакцинации. В норме прививку делают всем детям на 3-5 сутки жизни. Исключением является наличие противопоказаний у новорожденного. К противопоказаниям относят внутриутробное инфицирование, септические состояния, низкий вес. После выздоровление или набора веса дети подлежат вакцинации. У невакцинированных детей чаще развиваются генерализованные варианты туберкулеза.

Эти факторы способствуют инфицированию, однако не во всех случаях приводят к развитию болезни.
Виды патологии
Все виды туберкулеза у грудничков разделяются на врожденные и приобретенные. Врожденный туберкулез развивается при внутриутробном инфицировании или передаче инфекции через родовые пути. Врожденный вид характеризуется хроническим течением.
Приобретенный вид у младенцев характеризуется развитием преимущественно первичных форм туберкулеза. К первичным формам относятся:
- Туберкулезная интоксикация.
- Туберкулез внутригрудных лимфатических узлов.
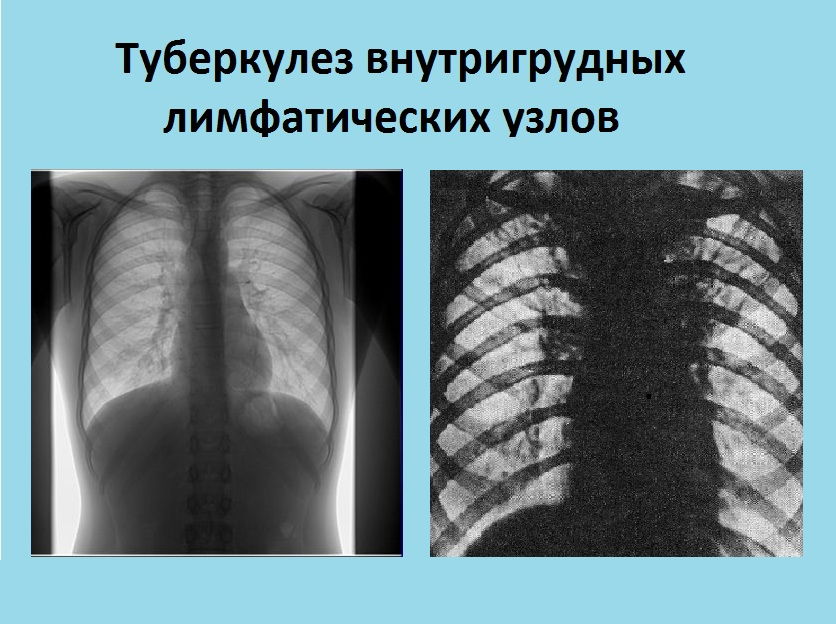
Туберкулез внутригрудных лимфоузлов
Реже развиваются другие формы заболевания. Их возникновение часто связано с угнетением иммунитета и генерализацией инфекции. К таким формам относятся:
- Туберкулезный менингит.
- Туберкулез легких.
- Милиарный туберкулез.

Симптоматика
Клинические признаки зависят от вида патологии. Нередко развивается врожденный туберкулез у детей до года, симптомы которого отличаются от приобретенных форм. Однако ранние признаки довольно неспецифические и являются общими для обоих видов болезни.
Первые признаки болезни у грудничков похожи на проявления других заболеваний, поставить диагноз только по клинической картине невозможно. К ранним признакам болезни относится:
-
Повышение температуры тела. У младенцев температура повышается до субфебрильных или фебрильных цифр. Лихорадка сохраняется длительное время, преимущественно в вечернее время.
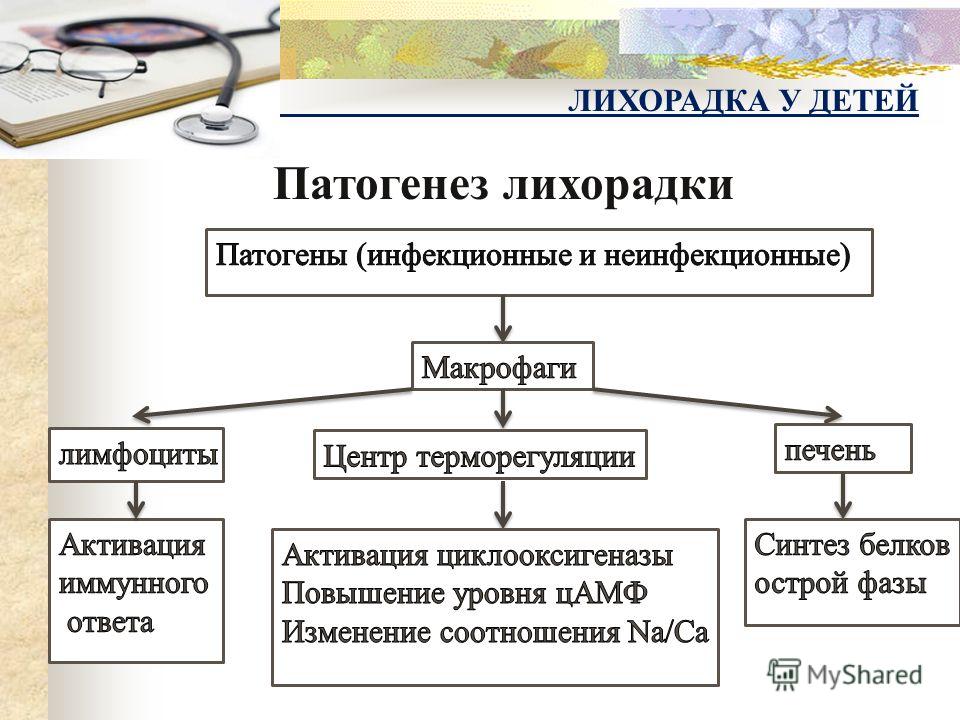
Лихорадка у детей
Эти симптомы должны насторожить родителей, их наличие является показанием к дальнейшему обследованию младенца. Однако заподозрить конкретное заболевание по этим неспецифическим признакам очень трудно.
Острое течение наблюдается при приобретенном туберкулезе. Симптомы возникают резко, что приводит к нарушению самочувствия и поведения ребенка. Клинические признаки при остром течении зависят от формы заболевания.
Для первичных форм (туберкулезная интоксикация, поражение внутригрудных лимфоузлов) характерны следующие симптомы:
- Повышение температуры тела. У младенцев может наблюдаться как лихорадка, так и незначительное повышение температуры до субфебрильных цифр. Обычно температура повышается к вечеру, сохраняется на протяжении длительного времени.
- Интоксикационный синдром. Ребенок становится вялым, заторможенным или, наоборот, легко возбудимым.

Нередко развивается поражение центральной нервной системы в виде менингита. Для туберкулезного менингита характерны следующие симптомы:
- Лихорадка. Температура обычно выше 38°C.
- Громкий плач. Ребенок беспокойный, кричит, плачет, его трудно успокоить.
- Рвота. Наблюдается одноразовая рвота, которая не связана с кормлением.
- Положительные менингеальные симптомы.
Хроническое течение заболевания у пациентов до 1 года более характерно для врожденной формы. Симптомы возникают постепенно, характерные клинические признаки развиваются не сразу, а только через 2-3 недели после рождения. Для хронического течения болезни характерны следующие проявления:
- Лихорадка. Повышение температуры происходит постепенно, цифры колеблются от 37 до 39°С. Лихорадка влияет и на общее самочувствие грудного ребенка. Он становится вялым, слабым, сонливым, легко возбудимым.
- Увеличение лимфатических узлов. Увеличиваются сразу несколько групп лимфоузлов. Чаще всего поражаются подмышечные, надключичные, подключичные и торакальный. Лимфоузлы на ощупь мягкие, безболезненные.
- Увеличение размеров печени и селезенки. Гепатоспленомегалия определяется при помощи объективного обследования (пальпации и перкуссии). Поражение печени может сопровождаться желтухой.

При обнаружении этих признаков нужно обратиться к педиатру для дальнейшего обследования ребенка.
Диагностика
Выявление вышеперечисленных симптомов является показанием к обращению за медицинской помощью. Чем раньше проведена диагностика и назначено лечение, тем выше вероятность благоприятного исхода.
Врач проводит физикальное обследование:
- при аускультации легких могут определяться сухие и влажные хрипы;
- пальпация и перкуссия печени, селезенки позволяет выявить увеличение их размера (при хроническом течении);
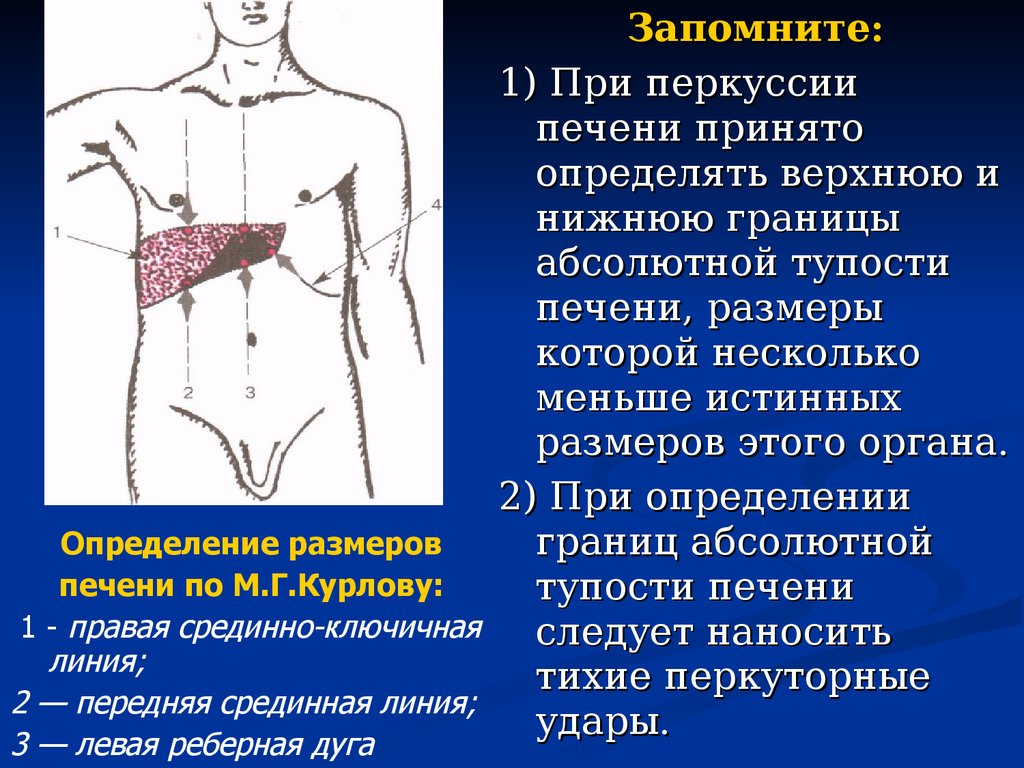
После физикального обследования назначаются дополнительные исследования лабораторного и инструментального характера. К ним относятся следующие методы:
- Рентгенография органов грудной клетки.
- Проба Манту.
- Диаскинтест.
- Ультразвуковое исследование печени.
Также используются методы, которые направлены на выделение микобактерии. К ним относятся бактериоскопические и бактериологические анализы. Материалом для исследования служит кровь, спинномозговая жидкость, моча.
Однако в раннем периоде не всегда получается выделить возбудителя, поэтому отрицательные результаты анализов не говорят об отсутствии болезни.

Лечение и реабилитация после болезни
Лечение болезни у грудного ребенка включает в себя применение медикаментов этиотропного действия, иммунотерапии, кислородотерапии, поддерживающих препаратов. Основной компонент схемы лечения болезни – применение противотуберкулезных средств. Используются препараты 1-го ряда:
Дозировка подбирается индивидуально и рассчитывается по массе тела ребенка. Активная фаза лечения продолжается в среднем 2 месяца. Используются сразу несколько препаратов (в зависимости от выявления резистентности). В дальнейшем количество препаратов и их дозировка уменьшается, такая терапия длится еще 6-8 месяцев.
Противотуберкулезные препараты обладают токсичностью и нередко приводят к развитию побочных эффектов. Поэтому при их применении необходимо использовать гепатопротекторы, витамины и антиоксиданты.

Питание грудничков должно соответствовать возрасту. До 5 месяцев ребенка достаточно кормить только грудным молоком. При необходимости подбирается молочная смесь.
После перенесенного туберкулеза ребенок наблюдается в противотуберкулезном диспансере. Также нужна консультация узких специалистов: невропатолога, отоларинголога, пульмонолога.
Исход заболевания зависит от своевременности постановки диагноза и начала терапии, состояния иммунной системы, степени выраженности инфекционного процесса. При раннем начале лечения прогноз в большинстве случаев благоприятный. Поэтому так важно обращать внимание на первые симптомы болезни. Особое внимание нужно уделять профилактике у новорожденных – вакцинации.


Рассказывает главный детский фтизиатр, заведующая отделом туберкулёза Национального исследовательского центра фтизиопульмонологии и инфекционных заболеваний Минздрава России, доктор медицинских наук, профессор Валентина Аксёнова.
Чахотка отступает
Валентина Аксёнова: Это усреднённые общемировые данные. В нашей стране ситуация более благополучная. Заболеваемость у детей в прошлом году снизилась на 15%. Сегодня в России зарегистрированы 3 тысячи детей, больных туберкулёзом. В 2017 году умерли 5 малышей. В основном это дети с врождённым туберкулёзом или ВИЧ-инфекцией, для которых микобактерия смертельно опасна.
Однако это не повод почивать на лаврах. В мире 67 млн детей инфицированы туберкулёзом, у которых есть риск заболеть в будущем. По данным ВОЗ, у нас выявляется лишь один из трёх случаев детского туберкулёза.
– В последнее время часто говорят о том, что вакцинация от туберкулёза бесполезна. Иначе как можно объяснить тот факт, что чахоткой заболевают дети, которых вакцинировали ещё в роддоме?
– Во‑первых, заболевают в основном невакцинированные дети. Во‑вторых, вакцина БЦЖ не защищает от туберкулёза. Цель прививки – не допустить осложнений, если ребёнок заболеет. У детей микобактерия попадает не в лёгкие, как у взрослых, а в лимфатическую систему и далее в кровь, где она мгновенно размножается. Поэтому непривитый ребёнок быстро заболевает и умирает. Вакцинация отсекает мибактерию от лимфатической системы и не пропускает её в кровь. Благодаря вакцинации у нас почти нет менингитов, костного туберкулёза и тяжёлых случаев болезни. К сожалению, в последние годы идёт катастрофичное уменьшение охвата вакцинацией новорождённых. В 2017 году был привит только 81% малышей, в то время как должны прививаться не менее 95%.
Справка обязательна!
– Где чаще всего инфицируются дети?
– Там, где болеют взрослые, заражаются и дети. Неслучайно фтизиатры рекомендуют перед родами пройти флюорографию всем членам семьи, которые будут контактировать с ребёнком.
Ещё одно, но уже обязательное требование – все дети, поступающие в образовательные учреждения (к которым относятся и детские сады), должны пройти иммунодиагностику. В противном случае ребёнок не допускается до их посещения. Оно появилось неслучайно. Один ребёнок с активной формой туберкулёза, допущенный до занятий по недосмотру, может заразить половину класса.

– Туберкулёз чаще протекает бессимптомно. Симптомы появляются, когда начинает разрушаться лёгкое, на запущенной стадии болезни. Для своевременного выявления недуга был разработан стандарт диагностики, который должен проводиться ежегодно. Малыши до 7 лет проходят реакцию Манту. Если она оказывается положительной, ставится диаскинтест (проба с аллергеном туберкулёзным рекомбинантным). Если он оказывается положительным, ребёнок направляется к фтизиатру для дальнейшего обследования (компьютерной томографии грудной клетки). Однако если есть клинические симптомы болезни (кашель, при котором не помогают лекарства, ночная потливость, температура) – это показания для внепланового обследования на туберкулёз.
Рентген или КТ?
– Раньше золотым стандартом обследования на туберкулёз считалась флюорография, которая не даёт такого облучения, как компьютерная томография…
– Флюорография показывает распространённый туберкулёз, но не видит малые (менее 1 см) очаги болезни. Особенность детского туберкулёза в том, что организм сам может справиться с инфекцией. В таких случаях микроочаг туберкулёза отсекается (кальцинируется). Но ребёнок становится носителем спящей инфекции, которая в любой момент может запустить активный процесс. Особенно опасно, когда активизация туберкулёза происходит у подростков: у них болезнь протекает крайне тяжело, вплоть до развития скоротечных форм. Компьютерная томография позволяет выявлять микроочаги туберкулёза, которые ранее ускользали от внимания врачей.
– У этих видов диагностики разные задачи. Цель реакции Манту – отбор на прививку (сегодня ревакцинация проводится детям в 7 лет). Повторная вакцинация показана только тем детям, у которых реакция Манту отрицательная. Диаскинтест – метод ранней диагностики туберкулёза с высокой степенью точности. Недавний пример. В колледже был выявлен подросток с активным туберкулёзом, которого приняли без справки о состоянии здоровья. Были обследованы 26 его однокурсников. Флюорография выявила туберкулёз у одного, после применения диаскинтеста активный туберкулёз на ранней стадии нашли у 19 человек.
С первого чиха?
– Если на ребёнка кашлянул больной туберкулёзом, значит ли это, что малыш заболеет?
– После первого контакта никто не заболевает. Туберкулёз – это болезнь слабых и незащищённых. Но если ребёнок простужен, ослаблен, шансов заболеть у него больше. Поэтому тесный контакт с носителем туберкулёза (например, дома или в школе) – очень тревожная ситуация. Группой риска считаются часто болеющие дети, малыши и подростки, страдающие ожирением, получающие иммуносупрессивную терапию (которая назначается при аутоиммунных заболеваниях), дети с врождённой ВИЧ-инфекцией.

– Здоровый образ жизни – хорошее подспорье в борьбе с инфекцией. Однако считать его 100%-ной защитой нельзя. Ни одна страна ещё не объявила себя зоной, свободной от туберкулёза. Микобактерия – очень умная инфекция, которая умеет приспосабливаться к любым условиям жизни. Забывать об этом нельзя!
5 советов главного фтизиатра
Как защитить ребёнка от туберкулёза
- Пройти вакцинацию от туберкулёза нужно в роддоме, пока малыш не попал в очаг инфекции.
- Домочадцам необходимо обследоваться на туберкулёз до возвращения малыша из роддома: восприимчивость новорождённых детей к туберкулёзу – 100%.
- Проходите обследование на туберкулёз своевременно. Если появились клинические симптомы туберкулёза – внепланово и незамедлительно.
- Помните: инфицирование – не приговор. Курс профлечения малыми дозами препаратов защищает ребёнка от туберкулёза на 7–10 лет.
- Если в окружении есть больной туберкулёзом – исключите его контакт с ребёнком, пока он не преодолеет активную форму туберкулёза.
Читайте также:


