Новые препараты млу туберкулеза
Несмотря на то, что в медицине сегодня наблюдается прорыв и появляются всё новые препараты, врачам не удается вылечить полностью МЛУ туберкулез, так как он обладает устойчивостью ко множеству лекарственных препаратов. Обычно его лечение производится консервативными методами. Такое заболевание стоит на втором месте по смертности среди пациентов. Также со временем проявляются и новые его виды. Такие типы отличаются тем, что у них есть устойчивость практически ко всем препаратам, которые существуют на сегодняшний день и предназначены для борьбы с туберкулезом.

МЛУ – что это такое
Лечить туберкулез сегодня можно только при использовании современных препаратов, которые оказывают сильное воздействие на организм. Но при появлении таких средств очаговый туберкулез легких также стал к ним приспосабливаться и обретать устойчивость. Эта форма и получила название множественная лекарственная устойчивость туберкулеза.
Для того, чтобы избавиться от такого туберкулеза, есть много лекарств. Одним из таких является Рифампицин. Также используют и другие средства, которые относятся уже ко второй группе. Это Циклосерин или Протионамид и прочие.

В зависимости от невосприимчивости заболевания к определенным видам лекарств его стали делить на такие группы:
- устойчивое заболевание к одному типу лекарств;
- устойчивость к двум и более типам препаратов. Эта форма распространена у 80% больных;
- патология устойчивая ко всем типам лекарств, которые используются сегодня.
Возникновение МЛУ заболевания
Сегодня еще нет полной информации о том, сколько больных имеют очаговый туберкулез легких. В прошлые годы насчитывалось порядка 500000 человек, которые страдают им. Выглядит оно так же, как и обычный туберкулез, но при этом практически неизлечимо. Единицам повезло вылечиться от этой формы туберкулеза. Вылеченному при этом пациенту приходится всё равно сидеть на таблетках, чтобы не развилось усугубление симптоматики. Большинство больных данной формой живут в Индии и России.
Так как диагностировать на начальном этапе очаговый туберкулез легких достаточно тяжело, то и случаев выздоровления мало. Таких пациентов большое количество, а потому ученые продолжают искать другие способы, чтобы излечить эту тяжелую форму заболевания.
Также отмечается, что для возникновения такого типа есть несколько причин, которые относятся как к социальным, так и к медицинским:
- определение заболевания на поздней его стадии. Это дает возможность развиваться туберкулезу долго и заражать окружающих;
- некачественное проведение анализов в лабораториях;
- нерегулярный прием лекарственных препаратов;
- неправильно определенная терапия;
- качество лечения на низком уровне (использование просроченных медикаментов, неправильная дозировка);
- плохая адаптация лекарств организмом больного;
- незаконченный курс лечения.
Так как наблюдается всплеск инфецирований такой формой, то и лечить ее становится сложнее. Возбудитель инфекции постоянно мутирует, а потому и выявить его сложнее. Кроме того, тяжело правильно изначально подобрать нужные препараты для своевременного лечения. Отмечено, что передаваться заболевание может воздушно-капельным путем с уже имеющейся устойчивостью к тем или иным лекарствам.
Врачи говорят, что очаговый туберкулез легких не является критическим для пациента. Излечение от него возможно. Успех устранения зависит от многих моментов. В первую очередь это правильно подобранные препараты.

Тут важно сразу начать использовать более агрессивные медикаменты, действие которых можно приравнять к химиотерапии. Несмотря на то, что они способны вызывать множество побочных эффектов и стоят дороже обычных средств, они эффективны. Но, так как не каждый организм может переносить побочные проявления, и не каждый человек способен купить такое дорогое лекарство, то и пользуются им редко.
Признаки заболевания и его развитие
Симптоматика МЛУ туберкулеза почти не отличается от обычной:
- быстрая утомляемость организма;
- большая температура;
- кашель с выделениями;
- потливость;
- снижение веса;
- одышка;
- тяжесть в области грудной клетки.
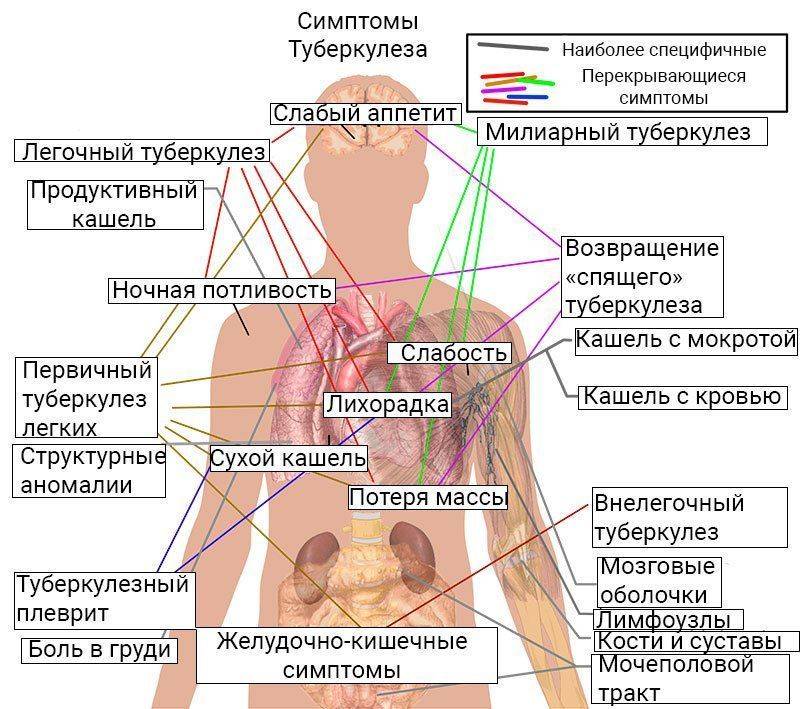
Но такие симптомы не всегда могут указывать на туберкулез. Они просто должны стать причиной того, чтобы обратиться к доктору и пройти тестирование. Потребуется сдать анализы в лаборатории, чтобы определить вид инфекции. О наличии МЛУ заболевания есть возможность судить по следующим моментам:
- анализы долго остаются положительными после проведения лечения;
- состояние пациента постоянно ухудшается, несмотря на проведение терапии;
- снимки рентгена подтверждают развитие патологии.
Также причиной проявления МЛУ может стать неправильно проведенная начальная терапия. При тестировании делается анализ на устойчивость заболевания к определенным препаратам. Такая диагностика проводится не быстро и может занять порядка 6-7 дней.
Группы риска
Статистика подтверждает, что этот тип сложно поддается лечению во многих странах мира. Если в организм человека попадает палочка Коха, то, насколько она быстро начнет развиваться, зависит от иммунитета и общего состояния здоровья. Также важную роль играет и окружение.
Опасности заразиться МЛУ туберкулезом подвергаются такие категории людей (те, кто):
- много контактирует с такими больными, особенно в закрытой комнате;
- проживает с ВИЧ инфицированными;
- находится в тюрьме или больнице;
- у кого наблюдаются проблемы с желудком;
- болен туберкулезом и не прошел полностью лечение.
Лечение и особенности
Больные данной формой должны осознавать, что лечение в некоторых случаях может быть продолжительным и тяжелым. На это может потребоваться два года и более. В такой период важно неукоснительно соблюдать все предписания и рекомендации врача.
Терапию важно проводить только в стационаре. Но это определяется врачом в каждом случае индивидуально. После проведения обязательного тестирования человеку назначается персональная схема терапии. Ее составляют на основе типа возбудителя и наличия других болезней в организме.
Интенсивное лечение может длиться 6 месяцев. В такой период больной будет получать уколы и принимать медикаменты. Потом схема терапии меняется. Следующая стадия лечения уже может продлиться порядка полутора лет.
Тут также стоит помнить, что препараты, которые принимаются для лечения данного заболевания, токсичны, а потому могут оказывать на организм серьезные побочные воздействия. Некоторые медикаменты могут быть вообще неприятными для пациента и опасными для его жизни. Больной вылечится от такой патологии только в том случае, если будет беспрекословно выполнять все требования доктора.
Профилактика
Для профилактики любой формы заболевания важно придерживаться таких моментов:
- отказаться от вредных привычек;
- правильно питаться;
- поддерживать свой иммунитет на должном уровне;
- часто бывать на свежем воздухе;
- регулярно заниматься спортом.
Чтобы МЛУ туберкулез не развивался, стоит полностью пройти лечение на начальной стадии. Для этого нужно вовремя обратиться к доктору и соблюдать все его рекомендации, принимая нужные средства. В лечении нельзя допускать промежутков. А также важно довести его полностью до конца.
Если какие-то средства, которые прописал врач, не дают ожидаемого результата, то об этом важно сразу сказать доктору. Чем раньше он сможет пересмотреть терапию, тем будет лучше результат от лечения. Это также не даст возможности развиваться заболеванию.

Противотуберкулезные препараты – это химиотерапевтические средства, с помощью которых лечат туберкулез. Кроме того, они предназначены для профилактики такого заболевания. Медикаменты разделяются на препараты первого и второго ряда, а также на резервные и комбинированные. Кроме того, проводят терапию с помощью АСД, туберкулез после использования такой фракции нередко полностью вылечивается. Какие средства назначить, решает только врач.
Классификация препаратов
Противотуберкулезные средства классификацию имеют следующую:
- Представители первого ряда – это препараты, которые характеризуются достаточной эффективностью и низкой токсичностью. Они предотвращают развитие и размножение возбудителя туберкулеза и неплохо переносятся организмом.
- Представители второго ряда – основные компоненты препарата не так активны в отношении палочки Коха и могут причинить вред организму человека. Поэтому назначают их только в том случае, если медикаменты первой линии оказались неэффективными.
- Резервные препараты – применяют их при устойчивости палочки Коха к медикаментам первой и второй линии.
- Комбинированные средства – представлены препаратами, в состав которых входят активные компоненты первого и второго ряда. Это повышает эффективность медикаментов при туберкулезе легких.
Отдельно выделяют лекарства для дополнительного патогенетического лечения. Все противотуберкулезные средства негативно влияют на печень, поэтому назначают гепатопротекторы, помогающие восстановить печеночные клетки и нормализовать их функциональное состояние. Кроме того, некоторые пациенты прибегают к методам нетрадиционной медицины, используя АСД при туберкулезе.
Препараты первого ряда
Медикаменты первого ряда назначают пациентам, у которых впервые выявлен туберкулез. Такие препараты также применяют для того, чтобы не допустить повторного развития болезни и с целью профилактики лицам, часто контактирующим с туберкулезными больными. Список лекарственных средств первого ряда:
Лечение туберкулеза легких у взрослых чаще всего длится не меньше 6 месяцев.
Это препарат полусинтетического происхождения, обладающий антибактериальным воздействием. Медикамент относится к ПТП 1 ряда, который характеризуется бактерицидным качеством. Проявляется активность в отношении атипичных микобактерий, кокков, микобактерий туберкулеза.
Начинает действовать через 2-4 часа.
Такое лекарство от туберкулеза способно проходить через плацентарный барьер и проникать в грудное молоко. К противопоказаниям относят тяжелые болезни печени и индивидуальную непереносимость средства. Применяют таблетки и для профилактики болезни. К его аналогам относят: Реф, Фарбутин, Римпин.
Механизм действия препарата основан на угнетении синтеза миколевой кислоты в стенке туберкулезной клетки. Медикамент проявляет высокую активность против палочки Коха и воздействует на бациллы внутриклеточно и внеклеточно. Лекарство подавляет рост микобактерий и не позволяет им размножаться. Применяют препарат для лечения внелегочного и легочного туберкулеза, а также для профилактики заболевания у лиц, которые часто контактируют с инфицированными больными.
Во время использования медикамента могут развиться такие побочные явления:
- боль в животе, тошнота, ухудшение аппетита;
- атрофирование зрительного нерва, психозы, периодические судороги, ухудшение чувствительности, нервный тик;
- бессонница, ухудшение памяти, нарушение мочеиспускания, панические атаки;
- высыпания на коже, лихорадка.
При передозировке таблеток от туберкулеза Изониазид возникает рвота, тошнота, ухудшение слуха, зрения. Иногда развиваются судороги. К аналогам препарата относят: Тубазид, Фтивазид, Метазид.
Такое лекарственное средство редко применяют при монотерапии заболевания, т. к. палочка Коха быстро вырабатывает устойчивость к его основному компоненту. Чаще всего этот препарат сочетают с медикаментами 1 ряда: Рифампицином и Изониазидом. Выводится почками, поэтому с осторожностью его должны принимать люди с нарушением работы этих органов. К побочным эффектам относят: лихорадку, сыпь, гиперчувствительность кожного покрова, головокружение.
Средства второго ряда
Такие медикаменты при своевременном назначении показывают высокую эффективность. Они более токсичны и подавляют рост и размножение возбудителя заболевания. Назначают их, если лечение препаратами первого ряда не принесло должного результата.
При их приеме у 70% больных наблюдается улучшение самочувствия.
Однако, чтобы добиться терапевтического эффекта, потребуется 1 год лечения. Препараты (классификация второго ряда) бывают следующими: Амикацин, Офлоксацин, Этионамид, Ципрофлоксацин, Левофлоксацин.
Это полусинтетический антибиотик, который эффективно подавляет размножение микобактерий. Такое средство оказывает мощное бактериостатическое и бактерицидное действие. Концентрация препарата в крови наблюдается в течение 12 часов. Амикацин при туберкулезе вводят внутривенно и внутримышечно. Если через неделю лечения состояние больного не улучшается, медикамент отменяют. Антибиотик может вызывать следующие побочные эффекты: нарушение сна, мигрень, онемение конечностей, ухудшение слуха вплоть до временной глухоты, тошнота, рвота, аллергические высыпания.
Это антибиотик класса фторхинолонов, который применяют для лечения мультирезистентного туберкулеза в составе комплексной терапии. Механизм действия препарата основан на блокаде фермента ДНК-гиразы, в результате чего происходит дестабилизация цепей ДНК МБТ и их гибель. Противопоказано средство, если поражена ЦНС со снижением судорожного порога (эпилепсия, воспалительные процессы, инсульт, черепно-мозговая травма).
Это лекарство от туберкулеза легких, которое обладает бактериостатическим действием, т. к. подавляет процесс синтеза пептидов МБТ, подавляет их размножение и рост, усиливает фагоцитоз в воспалительном очаге. Выводится из организма с мочой и желчью. Препарат противопоказан при хроническом алкоголизме, сахарном диабете, печеночной недостаточности. С осторожностью рекомендуется принимать его при эпилепсии и желудочно-кишечных заболеваниях.
Это антибиотик, который предназначен для лечения бактериальных инфекций. Медикамент не позволяет микобактериям расти и размножаться. Такие таблетки от туберкулеза назначают крайне редко, т. к. они обладают большим количеством опасных побочных эффектов. В некоторых случаях прием препарата считается не менее опасным, чем само заболевание. Поэтому применяют его, если нет возможности использовать более безопасные лекарственные средства.
Это синтетический антибиотик широко спектра действия. Он губительно воздействует на палочку Коха. Резистентность препарата формируется редко и достаточно медленно. Лечение Левофлоксацином при туберкулезе назначают пациентам старше 18 лет, т. к. в противном случае действие медикамента негативно отражается на состоянии суставов. Переносится лекарство хорошо. Противотуберкулезный препарат побочные действия имеет следующие: сонливость, слабость, головокружение, головная боль.
Резервные
Лечение туберкулеза легких у взрослых может проводиться резервными медикаментами. Однако назначают их редко, потому что они недостаточно эффективны в отношении возбудителя заболевания и оказывают на организм человека сильное токсическое воздействие. Применяют их, если у микобактерии сформировалась резистентность к препаратам первого и второго ряда, или они плохо переносятся больным. К лекарственным препаратам от туберкулеза из группы резерва относят Тиоацетазон и Паск.
Это синтетический туберкулостатик, который эффективно справляется с палочкой Коха. Назначают его при устойчивости микобактерий к другим препаратам. Его основное назначение – туберкулез серозных и слизистых оболочек, специфические свищи, скрофулодерма, лимфадениты.
Во время лечения медикаментом необходимо контролировать состояние периферической крови, почек и печени.
Это токсичное средство, которое может привести к развитию дерматитов, гемолитической анемии, тромбоцитопении, альбуминурии, гепатитов.
Чтобы вылечить туберкулез, врач может назначить парааминосалициловую кислоту (ПАСК). Это средство оказывает воздействие на палочку Коха, которая активно размножается в организме. При этом оно не затрагивает бациллы, которые находятся в состоянии покоя. Медикамент всасывается хорошо, но может спровоцировать раздражение слизистой ЖКТ. Выводится с мочой. Во время лечения могут развиться такие побочные эффекты, как тошнота, рвота, боль в животе, диарея, нарушение работы печени, аллергическая сыпь.
Комбинированные
К комбинированным средствам относятся многокомпонентные лекарственные формы, которые имеют фиксированную дозу отдельных веществ:
- изониазид и рифампицин (Тибинекс, Рифинаг);
- изониазид с витамином B6 и этамбутолом (Рифакомб);
- рифампицин с изониазидом, этамбутолом, пиразинамидом и витамином B6 (Изокомб).
Использование таких препаратов для лечения туберкулеза имеет следующие положительные моменты:
- удобно принимать;
- низкая вероятность развития передозировки.
К недостаткам относят ограниченный выбор препаратов в случае индивидуальной непереносимости какого-либо компонента. С осторожностью комбинированные медикаменты следует принимать людям пожилого возраста, с сахарным диабетом, подагрой, болезнями печени. Во время лечения нужно держать под контролем работу печени, зрение, уровень мочевой кислоты в крови.
Лечение фракцией АСД
При развитии устойчивости к препаратам первого и второго ряда некоторые больные прибегают к средствам нетрадиционной медицины. В этом случае проводится лечение туберкулеза фракцией АСД 2 – это стимулятор и антисептик. Чтобы получить средство, выполняют сухую перегонку продуктов животноводства. Основная субстанция фракции – адаптогены, которые повышают сопротивляемость организма, благодаря чему он эффективно противостоит заболеванию.
После использования АСД туберкулез начинает быстро отступать, т. к. улучшается работа легких, восстанавливается проницаемость мембран клеток и повышается количество ферментов. Под действием препарата в тканях больных легких происходит активизация метаболизма. Лекарственное средство обладает неприятным запахом, поэтому перед тем, как начать лечиться, его смешивают с кефиром или соком.
Кроме того, фармакология предлагает новые противотуберкулезные препараты. С их помощью эффективно избавляются от палочки Коха. Такие медикаменты прошли клинические испытания и в несколько раз уменьшают продолжительность терапии. SQ109 – новое лекарство от туберкулеза, которое за 6 месяцев полностью останавливает выделение микобактерии в окружающую среду. К другим препаратам относят:
Такие средства можно использовать и для профилактики туберкулеза легких.

1944 года туберкулез можно лечить с помощью антибиотиков, но вскоре бактерии стали нечувствительными к антибиотикам.
Содержание:
Причины лекарственно-устойчивого туберкулеза
ТБ с лекарственной устойчивостью может возникать в случае, если:
- Люди не проходят полный курс лечения туберкулеза
- Врачи предписывают неправильное лечение (неправильная доза или продолжительность времени)
- Препараты для правильного лечения недоступны
- Принимаются лекарства низкого качества
Туберкулез с лекарственной устойчивостью чаще встречается у людей, которые
- не принимают свои противотуберкулезные препараты регулярно;
- не принимают все свои противотуберкулезные препараты;
- повторно заболели после пройденного курса лечения;
- приехали из районов мира, где распространен туберкулез с лекарственной устойчивостью;
- проводили время с больным лекарственно-устойчивой формой туберкулеза.
Типы лекарственно-устойчивого туберкулеза, поддающиеся лечению в Европе

Туберкулез с множественной лекарственной устойчивостью (МЛУ ТБ)
ТБ с множественной лекарственной устойчивостью (МЛУ ТБ) вызывается бактериями ТБ, которые устойчивы по меньшей мере к изониазиду и рифампину, двум наиболее мощным противотуберкулезным препаратам. Эти лекарства используются для лечения туберкулеза в Европе у всех инфицированных больных.
Туберкулез с широкой лекарственной устойчивостью (ШЛУ ТБ)
Туберкулез с широкой лекарственной устойчивостью (ШЛУ ТБ) – редкий тип МЛУ-ТБ, он проявляет устойчивость к изониазиду и рифампину, а также к любому фторхинолону и, по меньшей мере, к одному из трех инъекционных препаратов второго ряда (например, амикацину, канамицину или капреомицину).
Поскольку ШЛУ ТБ устойчив к наиболее сильным противотуберкулезным препаратам, пациенты остаются с вариантами лечения, которые гораздо менее эффективны.
ШЛУ ТБ вызывает особую озабоченность у людей с ВИЧ-инфекцией или другими состояниями, которые могут ослабить иммунную систему. Эти люди с большей вероятностью заболевают туберкулезом, как только они заразятся, а также имеют более высокий риск смерти, когда они заболеют туберкулезом.
Лечение лекарственно-устойчивого туберкулеза в Бельгии

Лечение лекарственно-устойчивого туберкулеза в Европе – процесс сложный, но в большинстве случаев он приводит к выздоровлению. Игнорирование проблемы неминуемо ведет к смерти пациента.
Туберкулез с множественной лекарственной устойчивостью или МЛУ-ТБ – один из самых смертоносных видов туберкулеза и один из самых тяжелых для терапии. В 2013 году болезнь затронула около 480 000 человек во всем мире, более половины из которых – в Индии, Китае и Российской Федерации.
Лечение лекарственно-устойчивого туберкулеза в Бельгии проходит под тщательным контролем эксперта по этой болезни. Особое внимание уделяется своевременному и высокоинформативному тестированию, позволяющему определить наличие болезни и восприимчивость имеющегося штамма микобактерий к тому или иному препарату.
План лечения подбирается строго индивидуально. Поскольку МЛУ-ТБ устойчив к наиболее сильным противотуберкулезным препаратам, пациенты остаются с вариантами лечения, которые гораздо менее эффективны.
Бельгийские специалисты ведут непрекращающийся поиск новых средств лечения. В частности, с непосредственным их участием совсем недавно был открыт новый препарат, помогающий справиться с МЛУ-ТБ у взрослых. Этот препарат в настоящее время находится на рынке в нескольких странах и недавно был включен в Список основных лекарственных средств ВОЗ, рекомендованных для комплексного лечения устойчивых форм туберкулеза в Европе.
Для получения более подробной информации по противотуберкулезной терапии для МЛУ-ТБ в Бельгии свяжитесь с нами любым удобным вам способом!
Ориентирован на лечение туберкулеза легких с широкой или множественной лекарственной устойчивостью.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило претоманид (pretomanid) — новейший препарат, предназначенный для лечения взрослых пациентов с туберкулезом легких, характеризующимся высокой невосприимчивостью к терапии. Претоманид показан для применения в составе комбинированной схемы, включающей бедаквилин (bedaquiline) и линезолид (linezolid), при туберкулезе с широкой лекарственной устойчивостью (XDR-TB) либо же сопровождающемся лекарственной непереносимостью или отсутствием ответа на существующую терапию туберкулезе со множественной лекарственной устойчивостью (MDR-TB).
Претоманид не используется в случае:
- лекарственно чувствительного туберкулеза;
- латентной инфекции Mycobacterium tuberculosis;
- внелегочной инфекции M. tuberculosis;
- туберкулез со множественной лекарственной устойчивостью, не сопровождающийся лекарственной непереносимостью или отсутствием ответа на стандартную терапию.
Первичная резистентность туберкулеза к лечению случается при инфицировании устойчивым штаммом M. tuberculosis, тогда как вторичная (приобретенная) может развиться в ходе терапии при изначально чувствительной M. tuberculosis, когда лечение осуществляется неправильно, пациент не следует предписаниям по приему препаратов или использует низкокачественные таковые. Лекарственно устойчивый туберкулез является серьезной проблемой для многих развивающихся стран, так как требует куда более продолжительной, зачастую весьма токсичной терапии и назначения дорогостоящих медикаментов. Под MDR-TB понимают резистентность к двум самым эффективным препаратам первой линии: рифампицину и изониазиду. Под XDR-TB подразумевают резистентность к не менее чем четырем из шести классов препаратов второй линии: помимо рифампицина и изониазида заболевание не отвечает на фторхинолоны, такие как левофлоксацин и моксифлоксацин, и на какой-либо инъекционный препарат — амикацин, капреомицин или канамицин.

В 2017 году туберкулезом заболели приблизительно 10 млн человек, из которых скончались 1,6 млн. В 558 тыс. случаев фиксировалась форма болезни, резистентная к рифампицину, причем 82% пациентов из этого числа получили диагноз MDR-TB. Бремя туберкулеза со множественной лекарственной устойчивостью легло главным образом на три страны — Индию, Китай и Россию, которые совокупно охватили почти половину всех случаев такового. Где-то 8,5% диагнозов MDR-TB пришлось на XDR-TB. Кроме того, 1,7 млрд человек на планете, или 23% мировой популяции, заражены туберкулезом, который находится в латентном состоянии, но может активизироваться в течение жизни.
Проверка безопасности и эффективности претоманида носила ограниченный характер и была осуществлена в опорных клинических испытаниях Nix-TB (NCT02333799) фазы III (нерандомизированных, открытых, многоцентровых), охвативших пациентов (n=109) в возрасте 14 лет и старше с туберкулезом легких, характеризующимся вышеуказанными особенностями невосприимчивости к стандартному лечению. Участники получали сочетание претоманида с бедаквилином и линезолидом (схема BPaL) на протяжении 6 месяцев с последующим 24-месячным наблюдением.
Среди критериев включения в исследования:
- XDR-TB: резистентность к изониазиду, рифамицинам, фторхинолону и какому-либо инъекционному препарату;
- MDR-TB: отсутствие ответа на лучшую из доступных противотуберкулезных схем в течение минимум шести месяцев либо невозможность продолжать прием препаратов второй линии ввиду непереносимости таких лекарственных средств, как пара-аминосалициловая кислота, этионамид, аминогликозиды или фторхинолоны.
По итогам успех лечения был засвидетельствован для 89% пациентов (n=95/107); данная частота излечения существенно превзошла 34- и 55-процентную историческую, описанную в литературе для XDR-TB и MDR-TB соответственно.
Для остальных 11% больных (n=12/107) терапия оказалась безуспешной. Провал лечения был определен как случай бактериологической неудачи: повторное инфицирование (конверсия культуры в положительный статус с другим штаммом M. tuberculosis), бактериологический рецидив (конверсия культуры в положительный статус с таким же штаммом M. tuberculosis) или клинический провал (в течение периода до 6 месяцев после завершения терапии).

Профиль безопасности схемы BPaL характеризуется следующими самыми частыми (у ≥ 20% пациентов) побочными реакциями: периферическая нейропатия (81%), акне (39%), анемия (37%), тошнота (37%), рвота (34%), мышечно-скелетная боль (29%), головная боль (28%), рост трансаминаз (28%), диспепсия (24%), снижение аппетита (22%), сыпь (21%), зуд (20%).
Пероральный антимикобактериальный претоманид (pretomanid, PA-824), ставший третьим противотуберкулезным лекарственным средством, одобренным FDA за минувшие четыре десятка лет, относится к классу нитроимидазооксазинов. Претоманид, будучи пролекарством, располагает очень сложным механизмом действия. Он уничтожает равно как активно реплицирующуюся M. tuberculosis путем ингибирования биосинтеза миколовой кислоты (блокадой окисления гидроксимиколата до кетомиколата), тем самым препятствуя созданию клеточной стенки, так и гипоксическую, нереплицирующуюся M. tuberculosis, выступая своего рода респираторным ядом за счет высвобождения реактивных форм азота.
Появление претоманида действительно снимает многие вопросы, ведь нынешняя терапия туберкулеза с высокой лекарственной устойчивостью предполагает прием до восьми антибиотиков на протяжении минимум 18 месяцев, включая какой-либо инъекционный, и выдержать такое под силу далеко не каждому пациенту.
В целом перед TB Alliance стоит серьезная задача, предполагающая прорыв в лечении туберкулеза. Необходимо создать качественно новую схему, универсально подходящую для всех больных. Подход должен характеризоваться максимально коротким курсом лечения, быть простым в применении и доступным каждому по цене. Для реализации подобной универсальной схемы, гарантированно излечивающей все формы туберкулеза, следует разработать мультилекарственный комплекс из совершенно новых противотуберкулезных препаратов. Изменение существующей парадигмы ведения туберкулеза поможет справиться с его пандемией, спасет миллионы жизни, сэкономит миллиарды долларов.
Читайте также:


