Обследование после родов на туберкулез

Туберкулез и беременность – явление достаточно распространенное. У женщины в таком положении организм подвергается гормональным перестройкам и различным нагрузкам. Из-за этого происходит ослабление иммунной системы, в результате чего палочка Коха, являющаяся возбудителем заболевания, может легко проникнуть в организм и начать развиваться. Чтобы болезнь не навредила развивающемуся плоду, необходимо избавляться от такой патологии. Однако иногда наблюдается врожденный туберкулез у ребенка.
Беременность после туберкулеза
Если женщина после туберкулеза легких хочет выносить здорового ребенка, то беременеть ей противопоказано в течение 2 лет после выздоровления, т.к. беременность – это сильная нагрузка на организм. Поэтому на этапе планирования она должна посетить гинеколога и фтизиатра. Специалисты оценят состояние организма и порекомендуют, в какие сроки можно приступать к зачатию.
Если беременность после туберкулеза стала неожиданностью, необходимо срочно обратиться к фтизиатру. Он определит, в каком состоянии находится организм будущей мамы и вместе с гинекологом составит индивидуальный прогноз. В случае положительного исхода беременность прерывать не будут.
Туберкулез при беременности
Туберкулез у беременных наблюдается достаточно часто. Заболеть могут женщины, входящие в группу риска. К ним относят:
- переболевших это патологией, если после выздоровления прошло меньше 2 лет;
- имеющих хронические нарушения, угнетающие работу иммунной системы;
- живущих в местах, где много туберкулезных больных;
- контактирующих дома или на работе с людьми, имеющими открытую форму туберкулеза.
Во время беременности при туберкулезе легких около 20% женщин имеют опасные проблемы со здоровьем. Примерно 50% будущих мам являются активными носителями палочки Коха, из-за чего они крайне опасны для окружающих в плане заражения. Кроме того, болезнь нередко приводит к развитию острой дыхательной недостаточности.
Это опасно как для женщины, так и развивающегося плода.
Если заболевание не имеет опасного для жизни течения, то все равно может привести к развитию различных осложнений:
- токсикоз, сопровождаемый недомоганием, тошнотой, снижением массы тела;
- плацентарная недостаточность;
- гестоз во второй половине беременности;
- сильная анемия, которая имеет плохой прогноз лечения;
- проблемы с околоплодными водами;
- задержка внутриутробного развития плода;
- хроническая гипоксия плода.
У многих женщин беременность может протекать без отклонений.
Клинические рекомендации при вынашивании плода на фоне туберкулеза следующие:
- женщина должна весь срок гестации стоять на учете у фтизиатра;
- лечение начинает проводиться только со второго триместра;
- вместе с туберкулезными препаратами будущая мама должна принимать гепатопротекторы и витамины группы B;
- рожать она должна в специальном родильном отделении;
- роды могут проходить естественным путем.
Туберкулез при беременности симптомы имеет такие же, как и у других людей. Наблюдается общая интоксикация, которая вызывается продуктами метаболизма палочки Коха. Проявляется она общим недомоганием, апатией, слабостью. Может повыситься температура до субфебрильных цифр, при этом возникает кашель, понижается аппетит, постепенно снижается масса тела.
Если женщина больна открытой формой, то кашлевой рефлекс сначала сухой, потом становится влажным, появляется желтоватая или зеленоватая мокрота. В дальнейшем возникает кровохарканье, кровавые прожилки в мокроте, боль в груди при глубоком вдохе, одышка, чрезмерное потоотделение по ночам.
Кроме того, выделяют внелегочный туберкулез. При этом бактерии распространяются из первичного инфекционного очага в область половых органов, на глаза, в костные ткани, органы ЖКТ, на кожные покровы. Происходит это в результате снижения иммунитета, стресса, имеющихся хронических болезней, неполноценного питания. При этом возникают симптомы, напоминающие признаки интоксикации организма.
Рекомендованные методы исследования беременной женщины на наличие туберкулеза:
- Туберкулиновая проба. Такой метод информативный и безопасный. При индурации более 10 мм в том месте, где был внутрикожно введен препарат, врач ставит диагноз туберкулез.
- Микробиологическое исследование. Чтобы обнаружить в промывных водах и мокроте бронхов палочку Коха, проводят культуральный посев и микроскопию. После забора материала проводят бактериологический и бактериоскопический анализы. Процедуру выполняют 3 дня подряд. При подозрении на туберкулез почек изучают мочу.
- ПЦР-исследование мокроты. Такой метод позволяет выявить в биологическом материале фрагменты ДНК и единичные клетки микобактерии. Если возникает такая необходимость, исследуют биоптаты, промывные воды бронхов, другие среды, в которых может содержаться палочка Коха.
- Рентгенография легких. Проводят исследование в прямой проекции, в результате чего лучевая нагрузка на плод снижается в 10 раз. При этом используют прорезиненный защитный фартук.
Косвенно подтвердить диагноз может общий анализ крови, в котором наблюдается ускорение СОЭ, снижение уровня лимфоцитов, сдвиг лейкоцитарной формулы влево, увеличение количества нейтрофилов, а также уменьшение активности иммуноглобулинов и повышенная концентрация белка. Чтобы исключить внелегочный туберкулез, проводят УЗИ, МРТ, инвазивные эндоскопические исследования с получением биоптата.
Лечение туберкулеза при беременности предусматривает плановую госпитализацию в стационар 3 раза – до 12 недель, на 30-35 неделях и за 1-3 недели до родов. В остальное время наблюдение и лечение беременной женщины проводится в туберкулезном диспансере. Терапия заболевания позволяет:
- купировать инфекционный процесс;
- предупредить легочное кровотечение;
- предотвратить бактериовыделение;
- избежать акушерских осложнений и развития дыхательной недостаточности.
Пациенткам рекомендована фитотерапия, оздоровление в профильных санаториях, употребление пищи, богатой белком.
Лечение медицинскими препаратами проводится в 2 этапа:
- бактерицидный – длится 2 месяца;
- стерилизующий – продолжается 4 месяца.
Препараты для лечения туберкулеза во время беременности ограничены. Врач назначает такие медикаменты, которые оказывают на плод минимальное воздействие. Будущим матерям показаны средства первого ряда:
- Изониазид. Такой препарат оказывает на организм матери и плода наименьший вред. Однако он может вызвать у ребенка различные пороки развития, поэтому применяют его под строгим контролем врача.
- Этамбутол, Пиразинамид, Протионамид. Такие средства не оказывают на плод негативного влияния, но они менее эффективны при лечении туберкулеза.
Роды у беременных, которые больны туберкулезом, осуществляются в отдельном родильном боксе. Проходят они через естественные родовые пути. Кесарево сечение и родоразрешающие операции (наложение акушерских щипцов и вакуум-экстрактора) проводят только по медицинским показаниям. Это преждевременная отслойка или предлежание плаценты, клинически узкий таз, гипоксия плода, его поперечное положение. Течение родов не должно нарушаться введением наркотических анальгетиков для обезболивания, т. к. они способствуют угнетению дыхательного центра.
В качестве обезболивания применяют эпидуральную анестезию. Если проводится кесарево сечение, рекомендуется избегать использования общей анестезии, потому что это повышает вероятность развития осложнений.
При ведении родов медицинский персонал должен быть в масках, а анестезиолог при интубации обязательно надевает респиратор с угольным фильтром.
Сразу после родов новорожденного изолируют от матери, при этом немедленно проводят прививку БЦЖ. Отлучение от матери длится 8-10 недель. В доме, где будет жить грудничок, осуществляют тщательную дезинфекцию. Мать этот период должна проходить лечение в противотуберкулезном диспансере.
Если беременная женщина своевременно получит необходимую медикаментозную помощь, то инфекция практически не передается ребенку. В 85% случаев дети рождаются здоровыми. В некоторых случаях у них может наблюдаться замедленный рост и недостаток массы тела. Эти последствия хорошо корректируются.
Врожденный туберкулез у ребенка встречается редко. Выявляют такую патологию в первые месяцы жизни грудничка. Заражается он через плаценту во время внутриутробного развития. Кроме того, ребенок может инфицироваться во время прохождения по родовым путям, если мать болеет генитальным туберкулезом.
Врожденная форма заболевания имеет различные симптомы. Если инфицирование произошло на раннем сроке беременности, чаще всего случается выкидыш. На поздних сроках у плода поражаются внутренние органы, что приводит к его гибели. Если женщина смогла сохранить беременность, то ребенок может родиться раньше срока с выраженной внутриутробной гипоксией.
Туберкулез у ребенка может иметь следующие симптомы:
- отказ от груди, снижение аппетита;
- повышение температуры тела;
- вялые рефлексы;
- сонливость, апатия;
- потеря веса или недостаточная прибавка массы тела;
- одышка;
- цианоз;
- желтушность или бледность кожи;
- увеличение селезенки и печени;
- увеличение лимфатических узлов.
При врожденной форме заболевания в легких возникают множественные очаги различных размеров, которые могут сливаться между собой. При этом может наблюдаться поражение головного мозга и развитие очаговой симптоматики.
Туберкулез и материнство – такое сочетание требует особого внимания, т. к. заболевание нередко вредит будущему ребенку. Поэтому прежде чем забеременеть, нужно вылечить такую патологию Если беременность все-таки наступила, женщина обязательно должна пройти лечение, чтобы снизить к минимуму развитие у плода различных патологий. Болезнь может быть полностью излечима только после рождения ребенка, т. к. будут использованы мощные антибактериальные средства.
Еще недавно туберкулез считался достаточно серьезным показанием для аборта или искусственных родов. Однако благодаря появлению новых методов лечения и диагностики на сегодняшний день можно сохранить плод и поддержать здоровье матери. Женщина обязательно должна находиться на учете у пульмонолога либо у другого подходящего специалиста.
Туберкулез и беременность

Проведение комплексного осмотра является обязательной процедурой для будущих мам, ведь благодаря ему обнаруживаются заболевания, которые в дальнейшем становятся опасными для малыша. Общее состояние женщины оценивается благодаря анализу крови, а флюорографическое обследование родных и мужа помогут определить, входит ли роженица в группу риска по развитию легочного заболевания или нет. Такие мероприятия в первую очередь направлены на профилактику туберкулеза. Это очень опасное заболевание, которое может очутиться у любого человека, в независимости от его социального статуса и рода деятельности. Многие являются носителями недуга и не догадываться об этом, так как даже анализ крови не выявляет его. Инфекция чаще всего находится годами в спящем состоянии и активизируется в момент снижения иммунитета.
У беременных физиологически уменьшены все защитные функции, и они в большей степени подвержены влиянию вирусов.
Необходимо помнить, что беременность при туберкулезе легких является опасным состоянием, так как на фоне такого недуга начинаются серьезные осложнения и патологии, а также может произойти выкидыш. Риск передачи заболевания ребенку от матери минимальный, но исключить его полностью невозможно.
Классификация
Существуют определенные критерии, по которым делится эта болезнь:
- активный и неактивный;
- легочная форма или внелегочная;
- первичный и вторичный, а также более редкий – врожденный.
В тот момент, когда на ранних сроках у будущей матери был выявлен туберкулез, то ведением роженицы должен заниматься не только акушер-гинеколог, но и фтизиатр.
Считается, что если болезнь локализуется в грудной клетке, то риск для плода будет минимальным в отличие от внелегочной формы. Чаще всего такая беременность оканчивается преждевременными родами, детки появляются слабыми и получают минимальный балл по шкале Апгар.
Симптомы
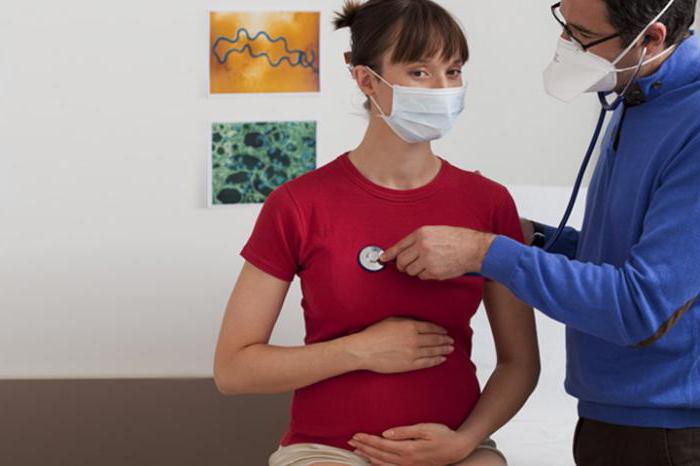
Если недуг поражает пациентку в 1-м триместре, то этот процесс практически не обладает никакими клиническими показателями. Болезненное состояние объясняется токсикозом, что считается основной причиной несвоевременного диагностирования.
Чаще всего патология проявляется как:
- ухудшение аппетита;
- обширная слабость;
- уменьшение массы тела.
Туберкулез при беременности, симптомы которого во 2-м триместре протекают без особых изменений, достаточно опасен, так как в организме уже начинают распространяться инфильтративные и деструктивные процессы.
Причины
В момент вынашивания плода эндокринная система сопровождается перестройкой функционирования.
- в метаболических процессах;
- иммунной и кроветворной системе.
Организм получает значительную нагрузку, связанную в первую очередь с наличием в нем продуктов обмена плода. В результате зачастую увеличивается количество факторов риска. Из-за этого возможно развитие заболевания за счет первичного инфицирования микроорганизмами.
Чаще всего туберкулез во время беременности поражает в 1-м триместре, хотя им заболеть можно в любое время. В группе риска находятся женщины в первые 6 месяцев после родов. В этот период начинается активная лактация и ребенок продолжает получать из матери все необходимые компоненты для своего роста, поэтому организм не перестает быть ослабленным.
К кому обратиться?

Туберкулез и беременность требуют участия нескольких докторов. Если девушка заметила у себя подозрительные симптомы, то необходимо непременно обратиться к своему гинекологу. Он будет задавать вопросы, благодаря которым можно предположить наличие заболевания.
1. Имеется токсикоз?
2. Как давно происходят проблемы с дыхательными путями?
3. Были ли перенесены грипп и ОРВИ в последние месяцы?
4. Ухудшилось состояние здоровья или нет?
Если лечащий врач заподозрил недомогание, то далее пациенткой начинают заниматься фтизиатр, пульмонолог, оториноларинголог и хирург. У женщин с туберкулезом зачастую рождаются здоровые дети, так как внутриутробное поражение встречается достаточно редко. Вскармливание грудью разрешено только тем пациенткам, у которых наблюдается неактивная форма недуга.
Влияние

Как утверждают статистические данные, если присутствует туберкулезный процесс, то в организме будущей матери отмечается увеличение частоты анемий. А также заболевание приводит к поздним и ранним гестозам и излитию околоплодных вод. При этом у 46 % рожениц отсутствуют осложнения при туберкулезе легких. Преждевременные роды наступают лишь в 6 % случаев. Послеродовая картина у таких женщин протекает благоприятно.
Диагностика
Рентгенологические обследования, так же как и флюорография, очень нежелательны в момент беременности. Но в некоторых случаях врачи все-таки могут назначить такие процедуры. Опытный доктор обязательно расспросит женщину о вероятных контактах с больными и о перенесенных ранее болезнях, так как беременность после туберкулеза и в момент его может быть чревата негативными последствиями. Если у врача будут основания предположить наличие данного заболевания, то в обязательном порядке требуется провести рентгенологическое исследование, независимо от срока. На таком этапе это будет считаться оправданным риском, так как запоздалая диагностика приводит к усугублению ситуации и к необратимым результатам. В момент обследования используются специальные защитные средства, чтобы уберечь плод от влияния излучения.
При анализе крови заподозрить наличие недуга практически невозможно, так как повышенный уровень лейкоцитов, СОЭ и сниженный гемоглобин являются полностью характерными для беременных, так же как и для этого заболевания.
Распознавание такого недуга проблемно из-за стертых симптомов, достаточно часто он диагностируется лишь перед выпиской из роддома. Беременность при туберкулезе лимфоузлов опасна, так как это заболевание трудно подается выявлению и его часто можно спутать с другими вирусами, такими как мононуклеоз.
Лечение

Остальные лекарственные средства хоть и проникают через плаценту, но не оказывают такого влияния на плод.
Лечение туберкулеза при беременности проводится зачастую препаратами:
Эти лекарства считаются самыми безопасными для женщин, которые собираются родить ребенка, они проверены известными мировыми лабораториями. Вместе с ними чаще всего назначают витамин В6, так как он отлично дополняет терапевтический эффект.
Доктор распишет необходимую схему согласно всем инструкциям препарата и требованиям. Нужно понимать, что болезнь, которая не лечится, намного опаснее для ребенка и матери, чем синтетические компоненты. Конечно, туберкулез и беременность - это всегда сложно, поэтому в момент ношения женщина обязана быть под постоянным присмотром у акушера-гинеколога и фтизиатра. Все дополнительные лекарства должны назначаться с осторожностью.
Чаще всего пациенток, которым был поставлен такой диагноз, госпитализируют в плановом порядке три раза за весь срок.
Опасность для плода
Беременность после туберкулеза легких и в момент этого заболевания не является опасной для ребенка в утробе матери. Считается, что сам плацентарный барьер непробиваем для микроорганизмов, поэтому заражение чаще всего происходит в момент родов. Бывают и исключения, когда ребенок рождается уже с пораженными органами. У матери, у которой выявлена активная форма болезни, забирают малыша и изолируют его до момента полного выздоровления.
Прерывание
На сегодняшний день сохранение беременности является возможным у большого количества женщин, зараженных туберкулезом, если систематически лечиться и наблюдаться у специалистов. Своевременное распознавание и прохождение всех терапевтических процедур позволяет сохранить ребенка у больных с ограниченными фиброзно-очаговыми образованиями, свежевыявленными мелкоочаговыми процессами, а также гематогенно-диссеминированным туберкулезом легких.
Но все-таки прерывание показано:
- при заболевании позвоночника в активной форме с появлением каверны;
- травме таза с образованием фистулы или абсцесса;
- фиброзно-кавернозном туберкулезе легких, возникшим как следствие любой формы недуга;
- при инфицировании коленного, тазобедренного и голеностопного суставов.
При присутствии показаний к прерыванию беременности этот процесс нужно проводить на ранних сроках (до 12 недель). Аборт в последующий период является нецелесообразным, так как чаще всего способствует прогрессированию и обострению заболевания.

Женщины, у которых присутствует активная форма, намного труднее рожают, чем здоровые. В момент интоксикации часто встречаются слабые потуги и большие кровопотери. Сам процесс занимает меньшее количество времени. При таком заболевании малыш выходит естественным путем. Использование щипцов и кесарево сечение рекомендуется только по медицинским показаниям. Появление на свет малыша обязательно должно проходить в специальном роддоме. Если в городе такого не существует, то персонал больницы заранее должен быть оповещен о приезде подобной пациентки. Женщина обязательно надевает защитную маску, чтобы не распространять вирус.
В момент появления малыша требуется выполнять дыхательную гимнастику. Но также доктора зачастую применяют спазмолитические и обезболивающие препараты.
Если лечение было предоставлено пациентке своевременно и она находилась под постоянным наблюдением у специалистов, то угрозы для ее жизни и малыша в момент родового процесса сводятся к минимуму.
Беременность после лечения туберкулеза
Каждая женщина, которая перенесла такое заболевание и планирует рождение малыша, должна уделять особое внимание своему здоровью. Сама болезнь является серьезным препятствием к успешному вынашиванию, так как имеется огромная вероятность внутриутробного развития пороков. Поэтому очень важно посетить фтизиатра и гинеколога и получить от них консультацию, перед тем как зачать ребенка. Заниматься планированием можно не ранее чем через два года после прохождения курса лечения. Это объясняется тем, что организм должен восстановиться и набраться сил. Если не соблюдать рекомендаций доктора, то недуг зачастую возвращается в момент вынашивания плода, так как снижается иммунитет. В случае выявления явных симптомов рекомендуется пройти флюорографию.
Беременность после туберкулеза легких возможна и чаще всего заканчивается положительным исходом, но каждый случай является уникальным, и терапевтические меры принимаются врачами индивидуально.
При самом позитивном раскладе после полного излечения недуга рождение малыша протекает без осложнений и последствия былой болезни не отражаются на здоровье и самочувствии ребенка. Вот почему необходимо своевременно проходить все анализы и полное обследование.
Прогноз
Ранняя диагностика и вовремя начатое лечение обеспечивают благоприятный исход развития плода и дальнейших родов. Чаще всего дети у больной матери рождаются здоровыми, исключением является заражение из-за патологических проблем с плацентой, а также в момент самих потуг. Зачастую инфицирование случается после родового процесса от матери, которая имеет туберкулез при беременности. Последствия не очень благоприятны, но, по мнению экспертов, не стоит отлучать дитя от матери. Исключением являются случаи, когда женщиной переносятся самые тяжелые и безнадежные виды недуга. Если у роженицы не наблюдается бацилловыделения, то ребенка вакцинируют БЦЖ и разрешается грудное вскармливание. После выписки из роддома мать с новоиспеченным членом общества должна находиться под постоянным наблюдением женской и детской консультации и туберкулезного диспансера.
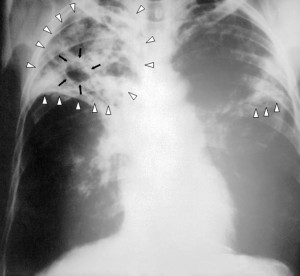
Туберкулез – это специфическое инфекционное заболевание, вызываемое микобактериями туберкулеза с преимущественным поражением легочной ткани. Как протекают беременность и роды на фоне туберкулеза?
Причины
Возбудителем туберкулеза являются микобактерии (Mycobacterium tuberculosis). Микроорганизм широко распространен в почве и воде, циркулирует среди людей и животных. Заболевание передается от человека к человеку воздушно-капельным и контактно-бытовым путем. Известны случаи заражения через продукты питания.
Факторы риска развития туберкулеза:
- врожденный иммунодефицит;
- приобретенный иммунодефицит (в том числе ВИЧ-инфекция);
- низкий социально-экономический уровень жизни;
- плохое питание;
- вредные привычки (пристрастие к алкоголю, курение);
- возраст до 14 лет.
Туберкулез – это медленно развивающаяся бактериальная инфекция. Более трети населения всего земного шара инфицированы микобактериями туберкулеза. Это означает, что в настоящий момент эти люди не больны, но могут заболеть в любой момент. Активация скрытой инфекции происходит на фоне значительного снижения иммунитета, в стрессовой ситуации и при ухудшении общего качества жизни.
Туберкулез распространен повсеместно. Максимум заболевших встречается в странах Юго-Восточной Азии. Риск инфицирования для каждого отдельного человека составляет около 10% в течение жизни. Беременные женщины в связи с физиологическим снижением иммунитета находятся в группе высокого риска по развитию этой патологии. Нередко это заболевание сочетается с другими инфекциями (ВИЧ, гепатиты, сифилис).
Туберкулез легких
Различают туберкулез легких и внелегочный туберкулез. Каждая из форм заболевания имеет свои отличительные особенности.
Легочный туберкулез может быть первичным и вторичным. Первичный туберкулез возникает при проникновении микобактерий в дыхательные пути. Обычно инфицирование происходит в детском и подростковом возрасте. Из легких микобактерии попадают в кровь и лимфу и разносятся во внутренние органы. Во многих случаях организм успешно справляется с этой инфекцией самостоятельно. Заболевание не развивается, а человек приобретает специфический иммунитет против микобактерий туберкулеза.
Вторичный туберкулез легких возникает при попадании возбудителя из других органов. Распространение микобактерий идет преимущественно по лимфатическим сосудам. Такая форма патологии чаще встречается у взрослых людей.
Симптомы туберкулеза легких:
- признаки общей интоксикации организма: слабость, вялость, апатия, упадок сил;
- умеренное повышение температуры тела;
- потеря веса;
- снижение аппетита;
- сухой, а затем влажный кашель с прожилками зеленоватой или желтой мокроты;
- появление в мокроте примесей крови;
- боль в груди во время глубокого вдоха;
- одышка;
- ночная потливость.
Выраженность симптомов зависит от общей реактивности организма. У части женщин туберкулез протекает без каких-либо значимых проявлений. Зачастую болезнь обнаруживает себя только на поздних стадиях при развитии осложнений.
Формы туберкулеза легких:
- диссеминированный туберкулез (образование множества очагов в легочной ткани);
- острый милиарный туберкулез (распространение очагов заболевания гематогенным путем из легких в другие органы);
- очаговый туберкулез (образование очагов в одном или двух сегментах легких);
- инфильтративный туберкулез (появление в легких воспалительных очагов с участками некроза, подверженными распаду);
- туберкулома легких (инкапсулированное образование в легких);
- кавернозная пневмония (острое воспаление легочной ткани с ее быстрым распадом);
- кавернозный туберкулез (образование каверны – полости распада легочной ткани);
- цирротический туберкулез (разрастание в легких соединительной ткани и потеря функции органа).
Внелегочный туберкулез
Среди внелегочных форм особого внимания в акушерстве заслуживает генитальный туберкулез. Такая форма заболевания является вторичной и возникает при попадании микобактерий в половые органы из первичного очага. Распространению инфекции способствует снижение иммунитета на фоне обострения хронических заболеваний, стресса, плохого питания или иных факторов.
Симптомы генитального туберкулеза неспецифичны. Болезнь долгое время может никак не заявлять о себе. Нередко единственным проявлением туберкулеза становится бесплодие. У части женщин происходит нарушение менструальной функции:
- аменорея (полное отсутствие менструаций);
- олигоменорея (редкие менструации);
- нерегулярный цикл;
- болезненные менструации;
- кровотечения из половых путей.
При длительном течении генитального туберкулеза в полости малого таза образуются спайки. Возникают хронические боли внизу живота, в области крестца и поясницы. Все симптомы появляются на фоне общей слабости и других неспецифических признаков интоксикации организма.
Течение туберкулеза при беременности
Туберкулез у будущих мам имеет свои отличительные особенности:
- У большинства женщин происходит одностороннее поражение легких.
- Инфильтративная форма туберкулеза преобладает над всеми остальными.
- У пятой части беременных женщин туберкулез обнаруживается в стадии распада.
- Более половины беременных женщин становятся активными выделителями микобактерий и потенциальным источником инфекции для окружающих людей.
- Внелегочные формы туберкулеза во время беременности встречаются редко.
- Туберкулез у беременных часто сочетается с другими инфекционными заболеваниями (вирусные гепатиты, сифилис, ВИЧ-инфекция).
Клинически значимым является массивное поражение легочной ткани у беременных женщин. На этом фоне быстро развиваются признаки дыхательной недостаточности, происходит нарушение работы других внутренних органов. Сохранить беременность при тяжелой форме туберкулеза достаточно сложно.
Осложнения беременности
При активном туберкулезном процессе характерно появление таких осложнений:
- анемия;
- токсикоз на ранних сроках беременности;
- гестоз;
- плацентарная недостаточность;
- хроническая гипкосия плода;
- задержка развития плода;
- патология околоплодных вод.
Все эти осложнения неспецифичны и могут встречаться при самых различных инфекционных заболеваниях. У половины женщин беременность протекает без особых отклонений.
Туберкулез практически не оказывает влияния на течение родов. Преждевременное появление малыша на свет происходит не более чем в 5% случаев и обычно связано с тяжелым течением болезни, а также развитием сопутствующих осложнений. Послеродовый период обычно протекает без особенностей.
Последствия для плода
От женщин, страдающих туберкулезом, в 80% случаев рождаются практически здоровые дети. Из осложнений следует выделить такие состояния:
- дефицит массы тела;
- замедление роста;
- родовые травмы.
Дефицит массы тела и роста у новорожденных хорошо корригируется в течение первых месяцев жизни. В дальнейшем такие дети не слишком отличаются от своих сверстников и быстро догоняют их в развитии.
Врожденный туберкулез встречается достаточно редко. Такая патология выявляется в первые месяцы жизни младенца. Заражение происходит через плаценту в процессе внутриутробного развития. Инфицирование ребенка также может произойти в родах, в том числе при наличии генитального туберкулеза у матери.
Случаи врожденного туберкулеза возникают при диссеминированных формах заболевания и распространении микобактерий за пределы легочной ткани. Заражение плода чаще всего происходит у женщин, не получивших прививку от туберкулеза в детском и подростковом возрасте.
Симптомы врожденного туберкулеза достаточно разнообразны. При инфицировании на ранних сроках беременности в большинстве случаев происходит выкидыш. На поздних сроках тяжелое поражение внутренних органов плода может привести к его гибели. Если беременность сохраняется, то дети часто рождаются раньше срока с выраженными признаками внутриутробной гипоксии.
Симптомы врожденного туберкулеза:
- повышение температуры тела;
- снижение аппетита, отказ от груди;
- низкие прибавки массы тела или потеря веса;
- апатия, сонливость;
- вялые рефлексы;
- бледность или желтушность кожных покровов;
- цианоз;
- одышка;
- увеличение всех групп лимфатических узлов;
- увеличение печени и селезенки.
При врожденном туберкулезе в легких формируются множественные очаги разных размеров, нередко сливающиеся между собой. Характерно двухстороннее поражение легочной ткани. На фоне легочного туберкулеза часто присоединяется поражение нервной системы и головного мозга с развитием очаговой симптоматики.
Диагностика
Всех женщин, встающих на учет по беременности, врач просит принести результат ФОГ (флюорографии легких). Во время беременности это обследование не проводится, поэтому будущей маме нужно найти и показать врачу самые последние результаты теста. С помощью ФОГ можно обнаружить туберкулез на разных стадиях его развития. Такое простое исследование позволяет вовремя выявить болезнь и принять меры по защите малыша от опасной инфекции.
Для прицельной диагностики туберкулеза при наличии влажного кашля берется анализ мокроты. Полученный материал высеивается на питательные среды. При выявлении микобактерий в мокроте обязательно проводится определение их чувствительности к антибиотикам.
Обнаружить микобактерии туберкулеза можно и при заборе мазка из ротовой полости. В данном случае микобактерии выявляются с помощью ПЦР (полимеразная цепная реакция, позволяющая обнаружить ДНК возбудителя в собранном материале). Такой метод диагностики используется при отсутствии явных признаков туберкулеза.
Методы лечения
Лечением туберкулеза занимается врач-фтизиатр. Для терапии используются специфические препараты, прицельно воздействующие на микобактерии туберкулеза. Большинство известных средств безопасны для беременной женщины и плода. Исключение составляют стрептомицин, канамицин, этамбутол и некоторые другие препараты, влияющие на развитие малыша в утробе матери. Прием любых лекарств при туберкулезе возможен только по согласованию с врачом.
Курс терапии длительный и проходит в два этапа. По возможности врачи стараются назначать противотуберкулезные средства после 14 недель беременности. Вопрос о проведении терапии на ранних сроках беременности решается индивидуально в каждом конкретном случае.
Прерывание беременности при туберкулезе показано в таких ситуациях:
- фиброзно-кавернозный туберкулез легких;
- активная форма туберкулеза суставов и костей;
- двустороннее поражение почек при туберкулезе.
В остальных ситуациях возможно пролонгирование беременности и рождение ребенка в срок. Окончательное решение о сохранении или прерывании беременности остается за женщиной. Искусственный аборт проводится на сроке до 12 недель (до 22 недель – по решению экспертной комиссии).
Хирургическое лечение туберкулеза во время беременности не практикуется. Операция проводится только по жизненным показаниям. После хирургической коррекции назначается сохраняющая терапия, и принимаются все меры по продлению беременности до положенного срока.
Профилактика
Лучшей специфической профилактикой туберкулеза считается вакцинация. Вакцина БЦЖ вводится всем детям в родильном доме на 3-7 сутки после рождения. Ревакцинация проводится в возрасте 7 и 14 лет детям, имеющим отрицательную реакцию при проведении пробы Манту.
При выявлении активной формы туберкулеза у роженицы новорожденного изолируют от матери сразу после его рождения. В случае неактивного туберкулеза малыш остается с матерью. Грудное вскармливание разрешается только в неактивную фазу болезни. После выписки женщина и ребенок попадают под наблюдение врача-фтизиатра.
Читайте также:


