Рентгенологическое обследование при туберкулезе

Своевременное установление диагноза туберкулёза является очень важным для осуществления адекватного лечения и спасения жизни больного, в то-же время процесс диагностики осложняется многообразием клинических проявлений и форм туберкулёза. Процесс диагностики туберкулёза состоит из нескольких этапов.
Этапы и методы диагностики туберкулеза:
Диагностика туберкулеза проводится на разных этапах медицинского обслуживания. В первую очередь больные с туберкулезом обращаются к участковому врачу, задачей которого является осуществить первый шаг диагностики, выяснить :
- болел ранее пациент туберкулёзом
- есть родственникии больные туберкулёзом
- не было контакта с больным туберкулёзом
- был пациент в заключении
Первый шаг диагностики туберкулеза состоит в выявлении основных симптомов болезни: длительный кашель, кровохарканье, длительное повышение температуры, ночные поты и пр. Также на этом этапе врач выясняет характеристики эволюции болезни и факт контакта пациента с больным туберкулезом.
Второй шаг диагностики туберкулеза заключается в клиническом осмотре больного. При осмотре больного врач обращает внимание на похудание, наличие увеличенных лимфатических узлов, нарушение движения грудной клетки во время дыхания.
Первые два шага диагностики, конечно, являются малоинформативными и абсолютно недостаточными для установления или опровержения диагноза туберкулеза, однако уже на этом этапе врач может предположить о какой именно болезни идет речь и направить больного на дальнейшее обследование для уточнения диагноза.
Третий шаг диагностика туберкулеза проводится в случае сохранения подозрения на туберкулез после первых двух шагов диагностики. В таком случае больного направляют в специализированное медицинское учреждение, занимающееся диагностикой и лечением туберкулеза. Для подтверждения диагноза туберкулеза проводят микроскопическое исследование мокроты (мазки) на наличие Кислотоустойчивых Микобактерий (КУМ) – которые и являются возбудителями туберкулеза (необходимо исследовать минимум три мазка). Также проводится рентгенологическое обследование грудной клетки. В случае если оба метода исследования дают положительный результат (то есть в мокроте определяются возбудители туберкулеза, а рентгенологическое исследование легких показывает наличие очагов воспаления) больного направляют на повторное обследование, суть которого состоит в окончательном подтверждении диагноза туберкулеза, определении специфических особенностей болезни (форма туберкулеза, чувствительность туберкулезных палочек по отношению к антибиотикам и пр.), после чего больному назначают лечения.
Рентгенологическая диагностика туберкулеза
Рентгенологическое исследование легких не может ни подтвердить, ни опровергнуть диагноз туберкулеза, однако наличие определенных изменений на рентгеновских снимках легких больного позволяет врачам предположить туберкулез с большой степенью точности.
Проба манту также используется для диагностики туберкулеза. Проба манту часто используется для диагностики туберкулеза у детей. 
Суть пробы состоит во введении в кожу больного антигенов возбудителя туберкулеза, что в свою очередь вызывает определенную реакцию со стороны организма. Характер это реакции (диаметр и структура) воспаления позволяют судить о состоянии противотуберкулезного иммунитета. Во время туберкулеза выраженность реакции манту увеличивается (пятно больших размеров).
Основные причины диагностических ошибок туберкулеза легких в лечебных учреждениях:
- неполно собранный фтизиатрический анамнез, связанный с недостаточной настороженностью в отношении туберкулеза;
- неправильная оценка клинических проявлений туберкулеза легких;
- неправильная трактовка рентгенологических изменений в легких и отсутствие повторного рентгенологического обследования через 7–9 дней лечения пневмонии;
- отсутствие или однократное исследование мазков мокроты на микобактерии туберкулеза;
- обзорная бронхоскопия без взятия биопсийного материала;
- тяжелая сопутствующая патология.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Внедрение рентгенологических методов исследования органов грудной клетки с диагностической целью стало важным моментом в изучении структуры туберкулёзной инфекции у человека, а также в совершенствовании её диагностики. Но, в результате многочисленных специальных исследований, было доказано, что абсолютно специфичной рентгенологической картины туберкулёза не существует. При различных заболеваниях лёгких можно наблюдать изображения, подобные картине лёгочного туберкулёза. К тому же, поражения лёгких при туберкулёзе способны проявляться множеством разнообразных рентгенологических изменений. Однако, результаты данных исследований органов грудной клетки, без сомнений, играют важную роль в определении локализации патологических процессов. В настоящее время рентген лёгких является одним из обязательных методов в диагностике туберкулёза. Несмотря ни на что, в некоторых случаях диагноз можно поставить, опираясь, главным образом, на правильно проведённое исследование лёгких рентгенологическим путём.
Методы рентгенологического исследования при туберкулезе легких
Наиболее часто при диагностике туберкулёза используются следующие методы рентгенологического исследования органов грудной клетки:
- Рентгеноскопия
- Рентгенография
- Томография
- Флюорография
Рентгеноскопия (просвечивание) – представляет собой самый дешёвый и наиболее часто используемый метод применения рентгеновских лучей с целью диагностики. Изображение лёгких изучается рентгенологом на экране прямо во время облучения рентгеновскими лучами. Несмотря на лёгкую методику выполнения данного метода, у него есть и некоторые недостатки, например, отсутствие объективной документации исследования, неспособность выявления мелких патологических изменений в лёгких, а именно тонкие тяжи и очаги размером 2 - 3 мм. Исходя из этого, рентгеноскопию при туберкулёзе лёгкого применяют для ориентировочного обследования и постановки предварительного диагноза. Кроме того, рентгеноскопия широко используется при выявлении скопления жидкости в плевральной полости, различных патологических образованиях в органах грудной клетки, которые невозможно разглядеть на рентгенограмме.
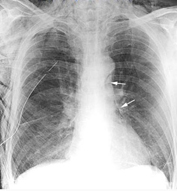
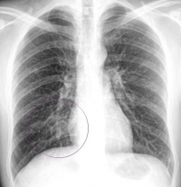
Рентгенография – заключается в проекции теней, исходящих от человеческого тела, на рентгеновскую плёнку. Является главным из обязательных методов, применяемых для диагностики туберкулёза лёгких. Данный метод более тщательно отображает патологические изменения в лёгких. Всем пациентам делается обзорная прямая рентгенограмма и правая или левая профильная (в зависимости от предполагаемого места расположения очага поражения). Рентгеновские лучи, при прохождении через человеческое тело, способны ослабляться пропорционально плотности тканей и органов. Этот неоднородный пучок лучей проектируется на плёнку, содержащую специальное вещество (бромистое серебро), благодаря которому меняются её свойства. Сразу же после проявления серебро плёнки начинает восстанавливаться. В местах, где восстановилось больше серебра, плёнка приобретает более тёмный цвет. Там, где на пути лучей были плотные образования (кости, кальцинаты), количество восстановленного серебра намного меньше, поэтому данные участки на плёнке остались прозрачными. В этом заключается механизм образования негативного изображения, при котором все более освещённые элементы получаются темнее. Из этого следует, что все кости, опухоли, скопление жидкости на плёнке получаются почти прозрачными, а грудная клетка, наполненная воздухом (при повреждении плевры) почти чёрная. Во время болезни рекомендуется проводить серии рентгенограмм для динамического наблюдения за протеканием процесса в лёгких.
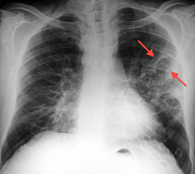
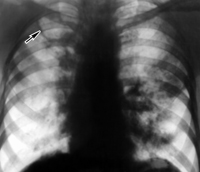
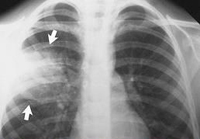
Томография – основана на регистрации послойных снимков при помощи специальных приборов, приспособленных к рентгеновскому аппарату. Преимущество рентгенотомографии органов грудной клетки заключается в возможности получения снимков органов без наложения их отображений друг на друга. Данный метод применяют для конкретизации характера того или иного патологического процесса, его точной локализации и исследования деталей (границы и объём) в очаге поражения лёгкого.
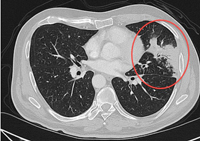
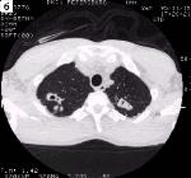
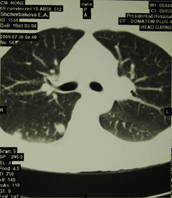
Флюорография – в основе метода лежит фотографирование рентгеновское изображение с флюоресцирующего экрана. Выделяют несколько видов флюорограмм: мелкокадровые, крупнокадровые и электронные. В большинстве случаев флюорография применяется для массового рентгенологического профилактического обследования населения, преследуя цель выявления скрыто протекающих заболеваний лёгких (тубёркулёза, опухолей).
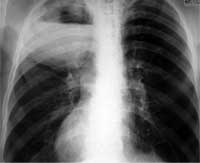
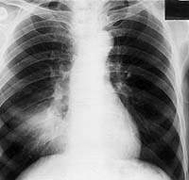
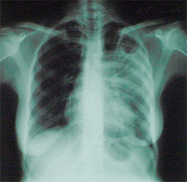
Рентгенологические отображения при туберкулёзе лёгких
На рентгенологических снимках туберкулёзные поражения лёгких проецируются как уплотнения и затемнения в виде теней. При описании данных теней стоит обращать внимание на:
- Количество – единичные, множественные
- Величину – мелкие, средние, крупные
- Форму – округлые, овальные, линейные, полигональные, неправильные
- Контур – чёткий, нечёткий
- Интенсивность – слабая, средняя, большая
- Структуру – однородная, неоднородная
- Локализацию – доля, сегмент лёгкого
Патологические изменения легочного рисунка могут быть сетчатого или тяжистого характера. Тяжи на рентгенограмме отображаются как, идущие параллельно или веерообразно, линейные тени. Сетчатость заметна в виде линейных тяжей, переплетающихся между собой, образуя мелкие и крупные петли. Ширина этих теней может варьировать от 1 до 6 мм. Тени способны сливаться в широкие полосы с четкими или размытыми контурами.
Сетчатость и тяжистость
Встречаются на рентгенограмме при развитии в лёгком воспалительных процессов, рубцов, фиброзных образований в лимфатических сосудах. При воспалительных процессах образуются тени большой ширины с нечёткими контурами и средней интенсивностью. Для рубцов и фиброза характерны тонкие линейные тени высокой интенсивности с чёткими контурами.
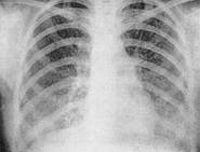
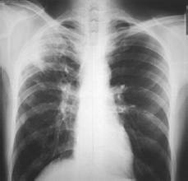
Очаговые тени
Самый частый вид проявления туберкулёза лёгких. Они выявляются в виде пятен от совершенно незначительных размеров (2 – 3 мм) до хорошо видимых на рентгенограмме (1 см). Очаговые тени могут быть как единичными, так и множественными. Форма очагов может варьировать от случая к случаю. По структуре очаги бывают однородные и неоднородные.
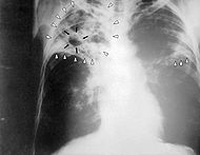
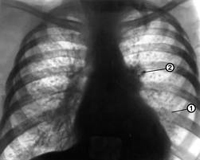
Инфильтраты
Представляют собой тени диаметром более 1,5 см. можно выделить мелкие инфильтраты 2 см, средние – 2 – 3 см, крупные от 4 см. Такие тени образуются при слиянии очаговых теней друг с другом. В большинстве случаев инфильтраты единичные, имеют различную форму, чёткие контуры, среднюю или большую интенсивность и однородную структуру.
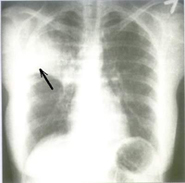
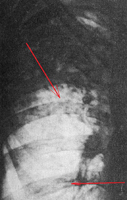
Каверны
Образования, характеризующиеся наличием замкнутой кольцевидной тени различной величины и формы внутри очага повреждения. Внутренний и наружный контуры каверн всегда разные. Выделяют три вида каверн: формирующиеся, свежие и старые.
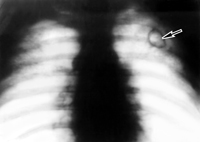
Артефакты или дефекты
Это тени или просветления, появившиеся на рентгенограммах в связи с техническими погрешностями. Белые линейные полосы на снимке могут оказаться простыми царапинами, прозрачные круглые или овальные пятна образуются при прикосновении закрепителем к непроявленной плёнке, ветвящиеся или сетчатые чёрные тени – в результате трения плёнок друг о друга.
симптом

Значение рентгенологического метода исследования в выявлении и характеристике туберкулезного заболевания, как в выраженных случаях, так и в начальных его проявлениях огромно.
Диагностика основных форм этого заболевания основывается не только на анамнестических, клинико-функциональных, физикальных, лабораторных и биологических данных, но во многом и на результатах рентгенологического исследования.
Массовые групповые профилактические обследования детских коллективов и учащихся, помимо биологического метода, базируются на хорошо себя зарекомендовавшем рентгеноскопическом методе, который в настоящее время успешно заменяется флюорографией больших групп населения. Выбор и учет эффективности различного рода терапевтических и хирургических вмешательств не мыслится также без использования как обычных, так и более углубленных способов рентгенологического исследования.
Наконец, контроль результатов наших широко проводимых профилактических и социально-гигиенических мероприятий также во многом зависит от правильной трактовки данных этого метода исследования.
Поэтому врач должен ясно представлять, какими основными особенностями характеризуется этот клинический способ исследования и какими возможностями выявления и заключений он располагает.
Следует согласиться с тем, что рентгенологический метод, основанный на теневом отображении морфологических изменений, является прежде всего связующим звеном между клиникой и патологической анатомией. Рентгенология — не только метод выявления и определения того, что обнаруживается в момент исследования в статистической или функциональной форме, но и ценный способ динамического наблюдения.
К настоящему времени можно считать установленным, что, хотя рентгенологическую норму нельзя всегда отождествлять с анатомической, все же тщательно проведенное рентгенологическое исследование дает возможность выявить выраженные морфологические изменения и обнаружить даже чрезвычайно тонкие формирования. На основании громадного материала, накопленного клиницистами, рентгенологами и патологоанатомами, сейчас создана более или менее определенная рентгенологическая симптоматология для отдельных морфологических изменений при различных формах и фазах туберкулезного заболевания.
Однако обычно в повседневной практике вскрываемые рентгенологическими исследованиями морфологические изменения являются все же довольно поздними проявлениями. Ранние, действительно начальные морфологические изменения, возникающие непосредственно за внедрением и в течение рассеивания туберкулезной инфекции в организме, пока не находят своего определенного ясного отображения и не улавливаются известными нам методиками рентгенологического исследования. Лишь с периода фиксации инфекции и при развитии уже ясно выраженного патологического процесса рентгенологически становится доступным обнаружение тех или иных морфологических изменений.
Но для правильного истолкования патологической сущности выявленных теневых образований недостаточно только, даже очень хорошего, усвоения и знания довольно полно к настоящему времени разработанной рентгенологической симптоматики туберкулезных поражений. Этому также не всегда способствует использование всего богатого арсенала различных способов рентгенологического метода исследования, как и чрезвычайно ценная методика динамического наблюдения. Во избежание диагностических ошибок при дифференциации различными нетуберкулезными заболеваниями, которые нередко обнаруживают очень сходные с туберкулезными рентгенологические картины, необходим всесторонний клинико-функциональный анализ заболевания.
Просвечивание больного должно проводиться рентгенологом в присутствии лечащего врача, а в ряде случаев лично им. Последний знакомит рентгенолога с деталями заболевания, дает дополнительные разъяснения, обращает внимание рентгенолога на интересующие его вопросы, т. е. врач-фтизиатр активно участвует при рентгенологическом обследовании; рентгенолог, давая свое заключение, является его консультантом. При расхождении в диагнозе между клиницистом и рентгенологом случай должен выноситься на консультацию, обязательно с предъявлением объективной документации рентгенологического исследования в виде рентгеновского снимка. Для успешной работы рентгеновского кабинета рентгенолог обязан принимать живейшее участие в общеклинической работе, участвуя во всех клинических консультациях и патологоанатомических разборах отдельных случаев.
Методика рентгенологического исследования при туберкулезе
Рентгенологический метод исследования грудной клетки был введен в 1896 г. после открытия в 1895 г. Рентгеном X-лучей.
Рентгенологическое исследование больного начинается с рентгеноскопии. Просвечивание можно производить в положении больного стоя — ортоскопия, в горизонтальном положении больного — трохоскопия и в положении больного на боку — латероскопия.
В положении лежа исследуют преимуществено тяжелобольных. Латероскопию используют с целью уточнения величины полости в легком или остаточной плевральной полости, а также для определения жидкости в плевральной полости. Во всех остальных случаях рекомендуется исследовать больного в положении стоя.
При ортоскопии никогда нельзя органичиваться исследованием больного в одном положении. Необходимо поворачивать и наклонять больного в различных направлениях с целью выявления очагов, скрытых за тенью ребер и ключицы, корней легких, сердца или диафрагмы.
При просвечивании больной находится за экраном, расположенным приблизительно на расстоянии 70 см от фокуса трубки аппарата. При исследовании в положении стоя больной находится позади с несколько приподнятой головой и согнутыми в локтях руками. Тыльная сторона кистей рук больного фиксируется на гребешках подвздошных костей, локти выдвигаются несколько вперед. Это положение способствует отведению лопаток. Исследование грудной клетки начинают при широко раскрытой диафрагме аппарата с определения формы грудной клетки и общего обзора легких, сердца, сосудов, диафрагмы, плевры. Затем, суживая диафрагму аппарата, производят обзор диафрагмы, определяют положение, контуры и подвижность последней, состояние синусов: реберно-диафрагмального, переднего и заднего, наружного и сердечно-диафрагмального. Задний синус хорошо виден, когда больной стоит спиной к врачу, наклонившись вперед. Затем переходят к детальному исследованию легочных полей, начиная с верхушек. При этом пользуются также суженной диафрагмой аппарата; сравнивают верхушки правого и левого легких, постепенно осматривают нижележащие легочные поля. Исследование производят при различных фазах дыхания и при поворотах больного. После осмотра больного спереди (вентродорсальное положение) поворачивают его спиной к врачу (дорсовентральное положение). Больного исследуют также при поворотах в косые положения. Затем определяют корни легкого; при этом изучают положение и структуру их.
Рентгенография. На рентгенограмме грудной клетки получается плоскостное изображение органов грудной клетки. Снимки производят в прямой и боковой проекциях, а в некоторых случаях и в косых проекциях. Прямые снимки могут быть передними и задними в зависимости от того, передней или задней поверхностью грудной клетки стоял больной к кассете. Технически правильно произведенная рентгенограмма грудной клетки должна отвечать определенным требованиям:
- 1) положение больного должно быть правильное, т. е. с отведенными лопатками и строго прямо;
- 2) на рентгенограмме грудной клетки должны быть отображены все отделы грудной клетки;
- 3) снимки должны быть четкие и резкие.
Снимки производят обычно на высоте вдоха. На рис. 6 представлена рентгенограма грудной клетки, где отсутствуют патологические изменения.

При производстве боковых снимков больной становится боком к кассете, руки скрещены на голове, голова приподнята вверх.
Прицельные снимки дополняют результаты рентгеноскопии и рентгенографии. Для прицельного снимка выбирают такое положение больного, при котором исследуемый участок освобождается от наслаивающихся тканей. На этот участок направляют узкий пучок рентгеновских лучей. Cупеp-экспонированные снимки (снимки с увеличенной экспозицией в 2—4 раза против обычных или сделанные лучами повышенной скорости) производят при наличии массивных затемнений.
Томография. Обычный снимок является плоскостным отображением такого объемного органа, как легкое, поэтому существенным недостатком обзорной рентгенограммы является суммация теней, устранение которой достигается методом послойной рентгенографии, т. е. томографии. Томограмма отображает состояние одного исследуемого слоя.
При рентгеноскопии и на снимках устанавливают глубину залегания выявленных изменений. Отсчет слоев ведется от кожи спины до середины патологического процесса, причем каждый следующий слой располагается на расстоянии 1 см кпереди от предыдущего. Если необходимо более детально изучить структуру патологических изменений, следует сделать снимки нескольких слоев с шагом томографирования не 1 см, а 0,5 см.
Часто применяют прицельные томограммы, когда исследуется тот участок легкого, где обнаружены патологические изменения. Томографическое исследование позволяет выявить скрытые полости распада, не определяемые обычными методами рентгенологического исследования, дополнительные очаги, отложение солей извести и другие изменения в лимфатических узлах, не отображенные на обычных рентгенограммах.
Флюорография. Фотографирование теневого рентгеновского изображения с флюоресцирующего экрана используется при обследовании больших групп населения.
При выявлении туберкулеза основным преимуществом флюорографии перед рентгеноскопией являются более высокая разрешающая способность ее и значительная пропускная способность метода. Качество изображения на флюорограмме тем выше, чем больше ее размер. Имеются мелкокадровые флюорографы с размером кадра 24X22 мм и крупнокадровые с размером кадра 62X62 см. Преимущество крупного кадра заключается в его большой разрешающей способности.
Электрорентгенография. Метод электрорентгенографии, или ксерорадиографии, основан на фотопроводимости полупроводников; при этом изображение записывается на обычной писчей бумаге.
Попытка применить электрорентгенографический метод в медицине была сделана в 1954 г. для диагностики костно-суставной патологии. На электрорентгенограмме (ЭРГ) отчетливо выявлялись структура костей и мягких тканей конечностей, контуры и структура патологических образований.
Изготовление высокочувствительной селеновой пластины позволило провести широкие ЭРГ-исследования в клинике внутренних болезней: при заболеваниях сердечно-сосудистой системы, почек, легких и, в частности, при хронической пневмонии [Палеев Н. Р., 1968]. Метод по сравнению с рентгенографией отличается более высокой разрешающей способностью. К числу достоинств метода также относятся: быстрота изготовления снимка (2,5—3 мин), высокая экономичность. При электрорентгенографии отпадает необходимость в фотолаборатории. Упрощаются условия хранения снимков.
Высокая оценка диагностических и других возможностей электрорентгенографии явилась основанием для апробации ее во фтизиатрии.
Основное отличие ЭРГ-метода от рентгенографии состоит в том, что носителем записи является электростатически заряженный слой аморфного селена, нанесенного на заземленную проводящую подложку (алюминий); при рентгенографии запись осуществляется на рентгеновскую пленку.
Особенностью электрорентгенографического изображения нормальных легких является то, что в отличие от рентгенографии на пленке фиксируется подчеркнутый и более насыщенный деталями легочный рисунок. Фон сетчатый со множественными очаговыми тенями, обусловленными в основном ортопроекцией кровеносных сосудов (рис.7).

На боковой ЭРГ более отчетливо дифференцируются все элементы, составляющие корень, трахею, сердце, косто- и кардиодиафрагмальные синусы, а также ткани костного скелета, Весь ЭРГ-рисунок производит впечатление объемности.
Легочный рисунок на ЭРГ выявляется ярче; видна структура туберкулезного очага, что обусловлено особенностями метода: краевым эффектом, большой разрешающей способностью селеновых пластин. Эти же особенности способствуют более отчетливому выявлению склеротических процессов в легких.
В диагностике хронических форм гематогенно-диссеминированного туберкулеза легких метод ЭРГ, дополненный элек-трорентгенотомограммой (ЭРТГ), позволяет получить большую информацию о состоянии легочной паренхимы, чем рентгенограмма.
На ЭРГ и РЭТГ выявляется значительно больше изменений в легких, подтверждающих хронический процесс. Кровеносные сосуды кажутся объемными. Тени инфильтративно-пневмонического характера, подтверждающие туберкулез, на ЭРГ, особенно на ЭРТГ, фрагментируются на множественные очаги различных размеров, группирующихся в конгломераты.
Своеобразна электрорентгенографическая картина туберкулом. По данным ЭРГ, это округлой или овальной формы образования, с четкими наружными контурами (рис. 8).

Ясно видны капсула туберкуломы, полостные образования и включения в ней. Одиночные или множественные туберкуломы располагаются на фоне склеротически измененного легочного рисунка и уменьшенной в объеме доли или сегмента.
Бронхография. Бронхография применяется с целью выявления патологических изменений в легочной ткани и в бронхах и заключается во введении в бронхи контрастного вещества с последующей рентгенографией. Для анестезии слизистой оболочки трахео-бронхиального дерева применяется 0,5% раствор дикаина в количестве 5—7 мл с добавлением 8—10 мл 5% раствора новокаина. За 30 мин до начала анестезии больной получает 0,1 г люминала для уменьшения токсичности действия дикаина.
Для анестезии трахеобронхиального дерева у детей используется смесь дикаина с новокаином в пропорции: на 10 мл 5% раствора новокаина 0,005 г дикаина. Анестезирующее вещество вводят в нос при помощи пипетки небольшими порциями во время глубокого вдоха. Анестезия производится в течение 15—20 мин.
После аспирации 5—7 мл дикаина наступает хорошая анестезия слизистой оболочки носа, носоглотки и гортани. Для дополнительной анестезии бифуркации трахеи и соответствующего главного бронха вводят 5—7 мл раствора 5% новокаина.
В качестве контрастного вещества применяют йодолипол (30% раствор йода в подсолнечном масле) с добавлением сульфаниламидных препаратов для повышения вязкости препарата, чтобы воспрепятствовать его быстрому попаданию в альвеолы. Для этого к 30 мл йодолипола добавляют 7—11 г порошкообразного некристаллического норсульфазола и смесь растирают до получения однородной массы. Приготовленный таким образом сульфойодол вводят в бронхи в количестве 10—12 мл.
По распространению контрастного вещества и скоплениям его в легких и бронхах можно составить представление о локализации патологического процесса и его характере (рис.9).

Бронхография противопоказана при тяжелом состоянии больного, остром воспалении верхних дыхательных путей, легочном кровотечении, а также в период вспышки обострения хронического туберкулезного процесса.

Рентгенологические методы диагностики туберкулеза
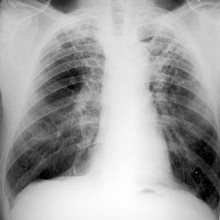
При диагностике туберкулеза легких наиболее часто применяются следующие рентгенологические методы обследования:
- рентгеноскопия;
- рентгенография;
- томография;
- флюорография.
Недостаток этого метода состоит в том, что он не дает объективной документации обследования, плохо выявляет мелкие патологические образования, в частности, очаги размером 2—3 мм и тонкую тяжистость. Поэтому при туберкулезе легких рентгеноскопия применяется для предварительного, ориентировочного обследования.
Вместе с тем этот метод полезен для выявления экссудата в плевральной полости, патологических образований, скрывающихся на рентгенограммах за тенью средостения, диафрагмы, позвоночника, а также для уточнения локализации процесса.
Рентгенография более полно отображает детали патологического процесса в легких. Стандартная рентгенограмма — это проекция теней человеческого тела на рентгеновскую пленку.
При прохождении через тело пучок рентгеновских лучей неоднородно ослабляется пропорционально плотности органов и тканей. Этот измененный пучок попадает на пленку, содержащую бромистое серебро, и свойство пленки меняется. После проявления и фиксации мы видим картину восстановления серебра пленки.
Там, где экспозиция пленки была сильнее, восстановилось больше серебра — участок пленки становится темнее. Там, где лучи были затенены плотными образованиями, костями, кальцинатами и т.п., восстановлено меньше серебра, и пленка более прозрачна. Таков механизм образования негатива, на котором все более освещенное темнее.
Поэтому опухоль, инфильтрат, кости почти прозрачны на пленке, а грудная клетка с воздухом в плевральной полости при спонтанном пневмотораксе почти черная.
Жесткость рентгеновского снимка оценивается по тени позвоночника. На мягком снимке грудной отдел позвоночника представлен в виде сплошной тени. На жестком снимке хорошо виден каждый позвонок. На оптимальном по жесткости снимке просматриваются первые 3—4 грудных позвонка. Другие тени на рентгенограмме грудной клетки в прямой проекции не имеют решающего значения при оценке жесткости.
Серии рентгенограмм, сделанные во время болезни, позволяют проводить динамическое наблюдение за течением процесса в легких.
Рентгенография — основной метод, применяющийся в настоящее время для диагностики туберкулеза легких. Принято делать прямую (обзорную) и левую или правую профильные рентгенограммы в зависимости от предполагаемой локализации поражения.
Томография — получение послойных снимков при помощи специальных приспособлений к рентгеновскому аппарату.
Рентгенотомография грудной клетки дает возможность получения снимков без наложения отображений органов друг на друга. Размазывание мешающих тканей достигается путем движения трубки и кассеты в противоположных направлениях. Применяется для уточнения характера процесса, его топографии и изучения деталей в очаге поражения — глубинный распад, более четко выявляемые границы и объем поражения.
Флюорография — фотографирование рентгеновского изображения с флюоресцирующего экрана. Флюорограммы бывают мелкокадровые (размер кадра 34×34 мм), крупнокадровые (размер кадра 70×70 мм и 100×100 мм) и электронные.
Электронные флюорограммы производятся с помощью специальных флюорографов, оснащенных ЭВМ. Флюорография в основном применяется для массового профилактического рентгенологического обследования населения с целью выявления скрытопротекающих заболеваний легких, в первую очередь туберкулеза и опухолей.
Рентгенологические отображения при туберкулезе легких
На рентгенограмме туберкулезные поражения паренхимы, стромы легкого выявляются в виде теней (уплотнений, затемнений). При описании теней следует учитывать:
- количество;
- величину;
- форму;
- контуры;
- интенсивность;
- структуру;
- локализацию.
По количеству тени могут быть единичные или множественные; по величине — мелкие, средние, крупные; по форме — округлые, овальные, полигональные, линейные, неправильные.
Контуры теней могут быть четкие и нечеткие; интенсивность теней — слабая, средняя, большая; структура — однородная или неоднородная.
Локализация теней указывается в соответствии с долями или сегментами легких. Изменения легочного рисунка бывают тяжистого или сетчатого характера. Тяжи заметны в виде линейных теней, идущих параллельно или веерообразно.
Сетчатость определяется переплетающимися линейными тенями. Эти тени могут быть различной ширины — от 1—2 до 5—6 мм. Нередко они сливаются в широкие полосы, особенно в прикорневой области. Контуры их четкие или размытые. Интенсивность средняя или резкая. При сетчатом расположении теней образуются мелкие или крупные петли.
Тяжистость и сетчатость легочного рисунка являются отражением воспалительных процессов, рубцовых и фиброзных изменений в лимфатических сосудах или в междольковой соединительной ткани.
Обычно для воспалительного процесса (лимфангита) характерны большая ширина, нечеткость контуров и средняя интенсивность линейных теней, для фиброза и рубцов — небольшая ширина, четкость контуров, высокая интенсивность. Но это необязательные признаки.
Поэтому нередко отличить свежие изменения от старых в соединительной ткани легкого удается лишь при повторных рентгенологических исследованиях. Свежие изменения уменьшаются или увеличиваются в зависимости от течения процесса (затихание или прогрессирование), а старые остаются стабильными.
Очаговые тени — наиболее частое проявление туберкулеза. Они определяются в виде пятен величиной от 2—3 мм до 1,0 см в диаметре. Они могут быть единичными, но чаще встречаются множественные.
По величине делятся на три группы: мелкие — 2-4 мм, средней величины — до 5-9 мм и крупные — до 1-1,2 см. Форма очагов — круглая, полигональная, неправильная. Контуры четкие или размытые. Нередко видны линейные тени — тяжи, отходящие от контура очага в окружающую его паренхиму легкого.
Интенсивность очагов бывает слабой, когда она соответствует интенсивности продольной тени сосуда, средней — соответствующей интенсивности поперечной тени сосуда, и большой, когда она соответствует интенсивности тени ребра или средостения.
Структура очагов может быть однородной и неоднородной. Неоднородная структура наблюдается обычно при их неравномерном уплотнении и кальцинации, а также при наличии распада.
При неравномерном уплотнении и кальцинации очага интенсивность тени его будет различной в отдельных ее частях; интенсивность средней степени располагается в непосредственной близости от участка большой интенсивности. Распад определяется в виде просветления с четким контуром внутри тени очага.
Инфильтраты (инфильтративные фокусы) — это тени размером более 1,5 см в диаметре. Различают фокусы мелкие — 2 см, средней величины — до 3 см и крупные — 4 см и более. Фокусы обычно образуются при слиянии очагов или мелких и средних фокусов.
В основном фокусы единичные. Форма их круглая, овальная, неправильная. Крупные фокусы, занимающие сегменты или долю, обычно повторяют форму пораженного участка. Контуры чаще четкие, интенсивность средняя или большая, структура, как правило, однородная.
Каверны из практических соображений делят на три вида:
Рентгенодиагностика всех видов каверн основывается на обнаружении двух признаков:
- наличии внутри очага поражения замкнутой кольцевидной тени различной формы и величины;
- внутренний контур каверны никогда не повторяет ее наружного контура.
Свежая (формирующаяся) каверна определяется в виде просветления неправильной формы, с четким неровным (бухтообразным) контуром (в очаге или фокусе). Формирующаяся каверна (в зоне казеоза) располагается в центре или вне центра.
Свежая каверна имеет вид круглой кольцевидной тени с четкой, гладкой стенкой, формирующейся более медленно, чем окружающие инфильтративные изменения. Ширина стенки каверны различная, чаще 5-10 мм. Могут быть свежие каверны одиночные или множественные, с очень тонкой, почти незаметной стенкой — так называемые штампованные каверны.
Если свежая каверна возникает среди старых туберкулезных изменений (рубцов, плотных очагов), то ее форма может быть вытянутой и даже неправильной. Характерным признаком свежей каверны является наличие двух широких парных полосок, идущих от нижнего ее полюса к корню легкого. Это воспалительно-уплотненные стенки дренирующего бронха.
Старая каверна определяется в виде кольцевидной тени овальной или неправильной формы с четкими внутренними и наружными контурами, сформировавшимися в результате хронического процесса. Ширина ее обычно достигает нескольких миллиметров, интенсивность большая.
Вокруг тени каверны часто заметны множественные линейные и сетчатые тяжи фиброза. Нередко видны стенки дренирующего бронха, но тени стенок тоньше и интенсивнее, чем у свежей каверны.
Описанные признаки отдельных видов каверны относительные. Они встречаются в значительном проценте случаев, но необязательно все. Поэтому окончательный вывод о свежести или давности каверны часто приходится делать лишь после динамического наблюдения.
Статистически более часто вторичный туберкулез легких локализуется в I, II, VI и иногда в X сегментах. Верхние и дорсальные отделы, подключичная область являются наиболее частыми областями расположения свежих туберкулезных элементов, в надключичных областях и верхушках легких часто определяются старые специфические изменения.
Артефактами или дефектами на рентгенограммах называют тени или просветления, вызванные техническими погрешностями и не связанные с тенями тканей тела человека. Линейные белые полосы могут быть просто царапинами, круглые прозрачные пятна или подтеки — следствием попадания на непроявленную пленку фиксажа (или закрепителя).
Ветвящиеся или похожие на рисунок молнии черные тени возникают при электростатических разрядах, возникающих в результате трения пленок одна о другую.
Методика описания рентгенологических изменений в легких. При изучении рентгенологических изменений в легких описывать их следует в определенной последовательности:
- Положение (локализация процесса). Указать распределение по долям и сегментам.
- Число, количество теней. Указать: тени единичные, множественные.
- Форма. Указать: округлые, овальные, полигональные, линейные, неправильные.
- Размер, величина тени. Указать: мелкие, средние, крупные.
- Интенсивность. Указать: слабая, средняя, большая (резкая).
- Рисунок. Указать структуру рисунка: пятнистая или линейная, однородная или неоднородная.
- Контуры. Указать: четкие и нечеткие (размытые).
- Смещаемость. Указать: отклонение структур легких от их местоположения в норме.
- 9. Состояние окружающей легочной ткани.
Рентгенологическая классификация туберкулезных поражений легких
Чтобы иметь общее представление о степени и распространенности туберкулезных поражений в легких, разработана классификация, используемая главным образом в английской литературе.
Распространенность легочных повреждений:
- 1. Минимальная. Небольшие повреждения без очевидных признаков распада, ограниченных небольшими размерами, в одном или обоих легких. Полный объем повреждений, независимо от расположения, не должен превышать эквивалент объема легкого, который ограничивается уровнем второго костально-грудинного соединения и выше или уровнем четвертого или пятого грудного позвонка и выше в одном легком.
- 2. Умеренно выраженная. Одно или оба легких могут быть вовлечены в процесс, но полная степень повреждений не должна превышать следующие лимиты.
- 2.1. Небольшие распространенные изменения, которые могут занимать не более объема одного легкого или эквивалента этого в обоих легких.
- 2.2. Плотные и сливные изменения, которые могут занимать объем легких не более трети объема одного легкого.
- 2.3. Любые проявления в пределах вышеупомянутых объемов.
- 2.4. Полный диаметр каверн, если они имеются, не должен превышать 4 см.
- 3. Далеко зашедшие (выраженные). Повреждения более обширные, чем описанные выше.
Читайте также:


