Самой распространенной формой туберкулеза кожи является

Инфекции туберкулеза наиболее подвержены дыхательные пути.
Именно в органах дыхания возбудители находят самую благоприятную среду для своего развития, в отличии от эпидермиса, обладающего очень высокими защитными свойствами.
По этой причине поражения кожи не являются распространенным проявлением туберкулеза.
Обычно это заболевание появляется на фоне уже существующего заражения, открытой или скрытой форм туберкулеза во внутренних органах, иногда болезнь может передаваться через травматические поражения кожи при прямом контакте с больным человеком, зараженными веществами, или предметами – с источником инфекции.
Кроме того, вы находитесь в зоне риска, если испытываете недостаток солнечного света (витамина D), имеете неблагоприятные условия проживания (плохая экология, антисанитария), плохо питаетесь или работаете на вредных производствах, особенно – в химической промышленности.
Формы туберкулеза кожи

- индуративная эритема;
- туберкулезная волчанка;
- бородавчатый туберкулез;
- апулонекротический туберкулез;
- колликвативный туберкулез (или скрофулодерма).
Симптомы туберкулеза кожи

Является самой распространенной формой туберкулеза кожи, поражающего эпидермис.
Обычно она проявляется у женщин, детей и подростков. Чаще всего поражается лицо, иногда – ягодицы, руки, ноги.
Если болезнь вовремя не вылечить, она может привести к распаду ушных хрящей или хрящей переносицы.
В редких случаях она приводит даже к раку и даже летальному исходу.

В основном этой форме болезни подвержены женщины, чаще всего проявляется в шейной области.
- Сперва на коже появляются почти незаметные безболезненные узелки, со временем они разрастаются в один плотный узел.
- Если вовремя не лечить болезнь, кожа начинает приобретать синий оттенок, плотный узел понемногу размягчается и выходит наружу, при этом выделяется гной.
- После этого на месте язвы возникает глубокий рубец.

Также обычно проявляется у женщин молодого возраста.
- Сперва появляются маленькие твердые на ощупь папулы, потом на их поверхности появляется корочка.
- Если её удалить, на поверхности кожи образуются небольшие язвочки круглой формы.
- На коже остаются вдавленные рубцы.

Чаще всего болезнь поражает молодых женщин в области голени, на которой появляются глубокие и очень плотные сине-красные узлы, которые иногда прорываются наружу (образовавшиеся язвы в таком случае заживают очень долго).
Этот вид кожного туберкулеза имеет большую склонность к рецидивам.

Обычно заражение происходит через травмированную кожу, так что наиболее распространён среди медперсонала.
Болезнь образуется на руках (кисти) и на стопах.
Сначала образуются красные узелки, которые потом разрастаются в бородавчатые гнойнички, покрытые омертвевшими остатками кожи.
На коже в месте пораженного участка остаются рубцы.
Диагностика туберкулеза кожи
Как уже было сказано, подавляющее большинство проявлений и форм туберкулеза кожи возникают из-за наличия инфекции внутри организма, так что для профилактики появления и развития болезни является диагностика и профилактика (особенно флюрография и пробы Манту).
Лечение туберкулеза кожи
Стандартный курс лечения туберкулеза кожи длится около года, но есть вероятность рецидивов, так что в течение последующих трех лет необходимо проводить лечебные процедуры не менее двух раз в год.
С учета же пациент может быть снят только через пять лет.
Туберкулез кожи в 80% случаев диагностируется поздно. Заболевание всегда протекает длительно и тяжело поддается лечению. Признаки и симптомы туберкулеза кожи ярко выражены. Кожные покровы со временем обезображиваются рубцовой тканью. Разнообразные формы заболевания имеют свои симптомы и проявления (в статье имеются многочисленные фото туберкулеза кожи). В недалеком прошлом туберкулезная волчанка была самой распространенной формой туберкулеза кожи. Сегодня чаще регистрируются диссеминированные формы.
Рис. 1. Волчанка кожи носа.
Туберкулез кожи включает в себя целую группу разнообразных по клинике и морфологии кожных заболеваний, которые вызываются микобактериями туберкулеза (МБТ). Возбудители при этом воздействуют на кожу либо напрямую, либо опосредовано. Каждое из заболеваний есть не что иное, как местное проявление туберкулезного поражения всего организма.
Туберкулез всегда развивается в ответ на угнетение иммунитета, а точнее его клеточного звена — Т-лимфоцитов. Этому способствует:
- тяжелые травмы,
- повреждения кожных покровов,
- инфекционные заболевания,
- сбои в работе нервной и эндокринной систем,
- неполноценное питание,
- длительный прием кортикостероидов,
- цитостатическая терапия.
При развитии туберкулеза имеет место:
- количество МБТ,
- поражающее воздействие возбудителей (вирулентность),
- наследственная предрасположенность.
Этиология заболевания
- Возбудителем туберкулеза кожи является микобактерия туберкулеза, которую в 1882 году впервые открыл Р. Кох.
- Туберкулезная палочка принадлежит к семейству лучистых грибов, роду микобактерий, куда, кроме нее, относятся возбудители проказы, склеромы и более 150 видов атипичных микобактерий.
- Размножаются микобактерии путем деления и почкования. Процесс этот длится 24 часа.
- МБТ проявляют значительную устойчивость во внешней среде. Их невозможно выморозить. До 15-и минут они сохраняет жизнеспособность в кипящей воде. В навозе живут до 15-и лет, до 1-го года – в сточных водах. В высушенном состоянии возбудитель сохраняет жизнеспособность в течение 3-х лет.
- Микобактерии устойчивы к фагоцитозу (макрофаги не могут уничтожить микобактерию, хотя начинают с ней борьбу – незавершенный фагоцитоз).
- Существует человеческий, бычий и промежуточный типы МБТ.
- Возбудитель имеет вид вытянутой палочки довольно сложного строения: трехслойная клеточная стенка и внутриклеточная мембрана содержат полисахариды, липопротеиновые комплексы и белки. Белки отвечают за антигенные свойства (туберкулин). Полисахариды играют роль при обнаружении антител. Липидные фракции помогают МБТ противостоять кислотам и щелочам.
Рис. 2. Микобактерии туберкулеза.
Пути распространения туберкулеза кожи
Рис. 3. На фото туберкулез кожи лица и шеи.
Патоморфология
При туберкулезе вокруг внедрившихся туберкулезных палочек возникает бугорок (туберкулюм), компонентами которого являются:
- внутри бугорка явления казеозного некроза (повреждения) тканей и микобактерии туберкулеза (компонент присущ только туберкулезу);
- окружены МБТ клетками, специфичными для любого грануломатозного заболевания – лимфоциты, эпителиоидные клетки и клетки Пирогова-Лангханса (клеточная пролиферация);
- наружный слой (экссудативный компонент) представлен клетками макрофагами, нейтрофилами, эозинофилами (неспецифический компонент).
Рис. 4. Гистологический препарат туберкулезного бугорка.
При туберкулезном поражении кожи чаще встречаются бугорковые структуры с неспецифическим воспалительным инфильтратом (в бугорке мало МБТ или они отсутствуют). Туберкулезные гранулемы характерны для туберкулезной волчанки. При аллергических васкулитах, возникающих в ответ на воздействие микобактерий и продуктов их распада возникают рассеянные формы туберкулеза кожи. В данном случае поражаются сосуды кожи и подкожной клетчатки.
Первичный туберкулез кожи
Данная форма заболевания встречается чрезвычайно редко. Болезнь развивается в период развития первичного туберкулеза. Чаще болеют дети в возрасте до 10-и лет. Вначале появляется папула красновато-коричневатого цвета. Далее в центре папулы появляется язва (туберкулезный шанкр). Периферические лимфоузлы увеличиваются в размерах. Часто изъязвляются. Язвы заживают длительно. На их месте появляются тонкие рубцы. При ослабленном иммунитете заболевание вновь возвращается, обезображивая тело рубцами и шрамами.
Вторичный туберкулез кожи
Заболевание представлено разнообразием локализованных и диссеминированных форм, которые появляются у ранее инфицированных людей. До 75% всех случае занимает туберкулезная волчанка.
В недалеком прошлом туберкулезная волчанка была самой распространенной формой туберкулеза кожи. Сегодня чаще регистрируются диссеминированные формы. МБТ проникают в кожу из региональных лимфоузлов по лимфатическим путям и гематогенно (с током крови). Зачастую болезнь возникает в детском возрасте, протекает длительно, с периодическими обострениями, распространяется медленно.
При болезни поражаются кожные покровы носа, лица, шеи, красной каймы губ, слизистые оболочки полости рта и глаз. Кожа конечностей поражается редко. Туберкулезные бугорки сливаются и образуют люпомы. Их цвет желтовато-ржавый. Размер – до 0,75 мм. Вначале люпомы располагаются глубоко, а потом начинают выступать над кожей.
Рис. 5. Фото люпомы.
Рис. 7. Lupus vulgaris.
Рис. 8. Последствия Lupus vulgaris.
Самая тяжелая форма Lupus vulgaris. При заболевании поражаются слизистые оболочки носа, глаз и полости рта. Вначале на них появляются красно-желтые образования (бляшки). Их поверхность имеет зернистый вид, напоминающий рыбную икру. Со временем процесс поражает хрящи носа и ушей. Далее наступает самопроизвольное отторжение поврежденных мертвых тканей, которое заканчивается стойким обезображиванием лица.
Рис. 9. На фото поражение языка при туберкулезной волчанке.
Рис. 10. Поражение слизистой оболочки полости рта.
Туберкулезные бугорки сливаются, образуя опухолевидное образование до 3-х см в диаметре. При прогрессировании процесса появляется распад подлежащих тканей, сопровождающийся повреждением хрящей и лимфоузлов.
Рис. 11. На фото опухолевая форма туберкулезной волчанки.
Туберкулезные очаги сливаются, но участок поражения не выступает над уровнем кожных покровов. При прогрессировании заболевания появляются язвочки, у которых неровные края и зернистое дно.
Рис. 12. Плоская форма Lupus vulgaris.
Туберкулезные очаги сливаются. Поверхность повреждения покрывается множеством мелких чешуек.
Рис. 13. Псориатическая форма Lupus vulgaris.
Рис. 14. Псориатическая форма Lupus vulgaris.
Туберкулезные очаги сливаются. Поверхность повреждения покрывается множеством крупных чешуек белесоватого цвета, которые плотно прилегают к подлежащим тканям. Внешний вид поражения напоминает бабочку.
Рис. 15. Эксфолиативная (чешуйчатая) форма Lupus vulgaris.
Рис. 16. Эксфолиативная (чешуйчатая) форма туберкулезной волчанки.
Рис. 17. Эксфолиативная (чешуйчатая) форма туберкулезной волчанки.
Сливаясь, туберкулезные очаги образуют опухолевидные образования красноватого цвета – люпус-карциномы. Процесс склонен к озлокачествлению.
Туберкулез кожи колликвативный (скрофулодерма)
После туберкулезной волчанки эта форма туберкулеза кожи стоит на втором месте по частоте заболевания. Свое название она получила от латинского scrofulae — набухшие лимфатические узлы шеи и colliquescere — растопляться. МБТ попадают в кожу из пораженных инфекцией лимфоузлов по лимфатическим путям. Над областью увеличенных лимфоузлов появляются трещины и изъязвления. Процесс локализуется на боковых частях шеи, груди и ключиц. Преимущественно заболевают молодые женщины.
Вначале заболевания появляются плотные безболезненные узелки, которые быстро увеличиваются в размере, образуя, плотно спаянные с подлежащими тканями узлы. Их размеры от 3-х до 5 см. Кожные покровы над лимфатическими узлами приобретают синюшный оттенок. Со временем узел становится мягкой консистенции и вскрывается. Образуется холодный абсцесс (нагноение без каких либо проявлений воспалительной реакции). Из свищевых ходов начинает выделяться гной с кровяными сгустками и кусочками разрушенных (некротизированных) тканей. Язва имеет мягкие края. Дно язвы покрыто желтоватым налетом. Видны многочисленные грануляции. При заживлении язвы появляются рубцы неправильной формы, которые соединяются между собой перемычками и мостиками. Сверху рубцы покрыты сосочковыми выростами.
Рис. 18. Скрофулодерма.
Рис. 19. Скрофулодерма.
Рис. 20. Скрофулодерма.
Язвенный туберкулез кожи (Tuberculosis cutis ulcerosa)
Болезнь чаще поражает мужчин, у которых уже имелся туберкулез внутренних органов. Туберкулезные палочки попадают на кожу из мочи, кала или мокроты самого больного, поражая области естественных наружных отверстий: кожу вокруг ануса, головки полового члена, носа, области вокруг рта, слизистая языка.
Сливаясь, туберкулезные бугорки образуют небольшого размера узелки желтоватого цвета. Со временем узелки нагнаиваются и вскрываются с образованием болезненных язв, затрудняющих естественные акты.
Рис. 21. Язвенный туберкулез.
Бородавчатый туберкулез кожи (Tuberculosis cutis verrucosa)
Бородавчатый туберкулез кожи возникает у ветеринаров и рабочие боен, контактирующих с трупами животных, больных туберкулезом. Данная форма заболевания встречается редко. Поражаются кожные покровы тыла кисти или стоп. Кожные покровы поражаются туберкулезом у больных от постоянного контакта с инфицированной мокротой.
Вначале появляются бугорки, кожа над которыми приобретает синюшный цвет. Постепенно бугорки сливаются друг с другом, образуя плотные инфильтраты синюшного цвета. Со временем сверху они покрываются бородавчатыми разрастаниями, плотными чешуйками и трещинами. Окружает очаг поражения синевато-красный вал, за которым идет зона блестящей кожи. В процессе излечения роговые массы отторгаются, а на месте инфильтрата появляются рубцы. Течение болезни многолетнее.
Рис. 22. На фото бородавчатый туберкулез кожи (Tuberculosis cutis verrucosa).
Рис. 23. На фото бородавчатый туберкулез кожи (Tuberculosis cutis verrucosa).
Рис. 24. На фото бородавчатый туберкулез кожи (Tuberculosis cutis verrucosa).
Папулонекротический туберкулез кожи (tuberculosis cutis papulo-nectrotica)
Папулонекротический туберкулез кожи чаще регистрируется у молодых людей. Болезнь проявляется появлением папул, размер которых не превышает 3 см в диаметре. Поражается кожа ягодиц, живота, разгибательных поверхностей конечностей и грудной клетки. Кожа над папулами становится розовато-синюшного цвета. Со временем папулы изъязвляются. На месте язв появляется корочка серовато-белого цвета, которая замещается белесым рубчиком.
Рис. 25. Tuberculosis cutis papulo-nectroticа. Множественные синюшно-багровые инфильтраты и узлы на голенях.
Рис. 26. Папулонекротический туберкулез кожи голеней. Множественные синюшно-багровые инфильтраты и узлы на голенях.
Диссеминированный милиарный туберкулез кожи лица
Заболевание поражает детей раннего возраста и грудничков. Сегодня во фтизиатрической практике почти не встречается. Чаще поражается кожа лица и шеи. Заболевание отличается от вульгарной волчанки тем, что бугорки не сливаются, а казеоз менее выражен. Желтовато-красные папулы напоминают обычные угри, но гной при надавливании не выделяется. На месте бугорков при заживлении образуются рубчики и пигментные пятна.
Розацеоподобный туберкулез Левандовского
Данная форма заболевания протекает по типу аллергического васкулита. На кожных покровах лица появляются эритемы (покраснения) и телеангиоэктазии (многочисленные расширенные мелкие сосуды). Постепенно кожа приобретает синюшно-красноватый оттенок. Высыпания (туберкулиды) представляют собой плотные образования до полусантиметра в диаметре, без некротических элементов. При заживлении на месте туберкулидов образуются атрофические рубчики.
Рис. 27. На фото розацеоподобный туберкулез Левандовского.
Лихеноидный туберкулез кожи (Tuberculosis cutis lichenoides seu lichen scrofulosorum)
Лихеноидный туберкулез кожи чаще развивается у ослабленных детей, реже — у взрослых, больных туберкулезом. Болезнь проявляется появлением бугорков, которые покрыты светло-серыми чешуйками. Бугорки располагаются симметрично, чаще на коже живота и конечностей. После излечения на месте высыпаний остается пигментация или небольшие рубчики.
Рис. 28. На фото лихеноидный туберкулез кожи.
Индуративный туберкулез кожи (уплотненная эритема)
Данная форма заболевания проявляется в 2-х разновидностях — узловатой эритемы Базена и язвенной эритемы Гетчинсона. Болезнь часто поражает больных с туберкулезом внутренних органов.
Заболевание чаще регистрируется у женщин в возрасте от 16 до 40 лет. Плотные узлы или плоские обширные инфильтраты, которые появляются на кожных покровах голеней, бедер, ягодиц и верхних конечностей, имеют синюшно-красную окраску. Размер уплотнений 3 – 8 см. Уплотнения и инфильтраты расположены часто симметрично, в глубоких слоях кожи и подкожной жировой клетчатки. При регрессии туберкулезных элементов остаются кольцевидные атрофические участки и пигментация.
Иногда очаги сливаются, образуя обширное поражение с изъязвлениями в центре и грязно-серыми грануляциями. Эта форма названа по имени английского врача дерматолога, который впервые ее описал — язвенная эритема Гетчинсона. Без лечения протекает длительно, иногда даже годами. После излечения остаются западающие пигментированные рубцы.
Рис. 29. На фото индуративный туберкулез кожи (уплотненная эритема Базена).
Рис. 30. Язвенная эритема Гетчинсона.
Диагностика туберкулёза кожи
Рис. 31. Вид микобактерий туберкулеза в свете люминесцентного микроскопа.
Процесс диагностики складывается из следующих компонентов:
- Бактериологическая диагностика (обнаружение МБТ в отделяемом из язв, и пунктатов лимфоузлов).
- Диагностическая биопсия с последующим гистологическим исследованием, которая позволяет выявить морфологические компоненты туберкулезного бугорка.
- Выявление заболевания туберкулезом внутренних органов.
- Обнаружение рубцов на коже, как следствие перенесенного ранее туберкулезного поражения.
- Туберкулинодиагностика.
- Пробное лечение.
Диагностическая биопсия вместе с бактериологическим исследованием является самым значимым методом при постановке диагноза туберкулеза.
Выявлять туберкулез кожи предписано врачам дерматологам. Знание групп риска, куда входят больные данной категории, ранних симптомов заболевания и методик диагностики помогает врачам своевременно выявлять болезнь.
На начальных этапах развития туберкулез кожи протекает под маской инфекционных и паразитарных заболеваний, пиодермий, розовых угрей, инфекционно-аллергических васкулитов, поражений кожи при саркоидозе и коллагенозах, инфильтративных поражений слизистой рта и носоглотки, мигрирующих одонтогенных гранулем лица, флебитов и трофических язв нижних конечностей.
Выявление возбудителя на ранних стадиях развития заболевания позволит успешно излечить больного.
Лечение туберкулеза кожи и профилактика
Туберкулезный процесс трудно поддается лечению. От больного требуется большое терпение и самодисциплина. При заболевании страдает не только пораженный орган, но и весь организм в целом. Лечение проводится в противотуберкулезных учреждениях.
Стратегия лечебного процесса заключается в максимально быстром подавлении популяции микобактерий и регрессии патологических изменений, вызванных инфекцией.
Лечение туберкулеза должно быть комплексным с учетом возраста больного и сопутствующей патологии:
- воздействие на инфекцию;
- воздействие на больной организм в целом (иммунный статус) и на происходящие в нем патологические процессы (патогенетическое лечение);
- снижение уровня и ликвидация проявлений симптомов заболевания;
- местное лечение.
Лечение туберкулеза на современном этапе является важным компонентом в борьбе за предупреждение распространение инфекции. Снижение числа бацилловыделителей поможет снизить число инфицированных туберкулезом и предупредить появление новых случаев заболевания. Основу борьбы с туберкулезом составляет:
- Проведение вакцинации.
- Своевременное выявление туберкулеза у взрослых и детей.
- Изоляция ребенка из очага.
- Выявление и лечение контактов.
- Адекватное лечение туберкулеза.
- Укрепление иммунитета.
Туберкулез кожи многолик. В недалеком прошлом туберкулезная волчанка была самой распространенной формой туберкулеза кожи. Сегодня чаще регистрируются диссеминированные формы. Каждое из заболеваний есть не что иное, как местное проявление туберкулезного поражения всего организма. При появлении на кожных покровах изменений разного характера необходимо обратиться к специалисту.
Обычно диагноз туберкулез кожи ставится запоздно. Развивается инфекция долго, как и лечится. Заболевание возникает, когда в подкожной клетчатке и в тканях кожи заселяются микробактерии. Туберкулез кожи имеет различные формы, которые сопровождаются разными симптомами. Поэтому необходимо точно знать, как выглядит туберкулез разных форм. В случае проявления хоть одного симптома, нужно сразу провести диагностику. Лечится болезнь противотуберкулезными препаратами и средствами для восстановления иммунитета.
Бактерии могут проникнуть в кожные ткани из внешней среды либо из сформированных колоний в других органах человеческого организма. Наличие микробактерий определяется путем поиска белка туберкулина. Такой туберкулез проявляется настолько медлительно, что не каждый дерматолог может выявить инфекцию раньше, чем через 5 лет после заражения. Позднее диагностирование делает лечение сложным, результаты которого не всегда сразу эффективные. Узнав все возможные симптомы проявления туберкулеза, нужно как можно скорее проводить лечение.
Пути заражения туберкулезом кожи

Существует три основных способа, как микробактерии могут попасть в организм. Каждый способ заражения имеет свои особенности, поэтому профилактика должна быть разносторонней.
Наиболее редкими являются случаи попадания бактерий из внешней среды. У детей и подростков возможны нарушения защитных свойств кожи, а если организм ослаблен, возбудитель с легкостью попадает в организм. Такое инфицирование вызывает первичный или бородавчатый туберкулез.
Если очаг бактерий находится в других органах человека, они могут попасть к кожным тканям, путем выделения продуктов, содержащих инфекцию. Туберкулез легких может вывести инфекцию к подкожным тканям с выделением мокроты. Туберкулез кишечника – с калом. Такое заражение возможно при активном протекании другого туберкулеза, когда зараженные продукты организма имеют контакт с кожей.
Естественное распространение по организму. Для того, чтобы бактерии из других органов попали на кожу не обязательно должны быть выделения, которые соприкасаются с внешним слоем кожи. Заражение может происходить изнутри. Лимфоузлы, суставы, кости находятся близко к коже, таким образом, зараженные участки передают инфекцию на подкожную клетчатку. Также инфекция может распространиться кровеносными сосудами.
На развитие и распространение микробактерий сильно влияет их количество и болезнетворность, а также иммунитет человека. Кожа должна быть достаточно снабжена кислородом и естественной кислотной средой. Такие особенности создают неблагоприятные условия для развития микробов.
Факторы, влияющие на развитие инфекции
Болезнь протекает быстро и разрушительно, если организм ослаблен и имеет разные патологии. Развитию туберкулеза кожи способствует:
- пониженный иммунитет;
- наличие аллергических заболеваний;
- ослабление организма после вирусных и инфекционных заболеваний;
- сосудистые и соматические заболевания;
- эндокринные заболевания;
- неполноценное питание;
- масштабные психологические травмы;
- физические травмы;
- ослабление организма после цитостатической или кортикостероидной терапии;
- неблагоприятные условия внешней среды.
Клинические формы туберкулеза кожи
Форма заболевания зависит от развития патологии вслед иммунных реакций. Каждый организм имеет свою чувствительность к раздражителю. Также форма зависит от способа заражения. В зависимости от пути попадания микробов в кожные ткани, выделяют две формы туберкулеза:
Каждая из форм имеет свои группы, которые имеют свои симптомы и способ лечения. Также форма зависит от индивидуальных и возрастных особенностей организма:
- Дети обычно склонны к заражению волчанкой.
- Мужчины обычно склонны к бородавчатой форме.
- Женщины обычно склонны к эритеме Базена.
Первичный туберкулез

Такая форма встречается нечасто. Связанно это с вакцинацией при рождении. Редко болезнь можно заметить у детей до 10 лет. Заметить первичную форму легко, но только, когда она сопровождается язвами. Это происходит спустя месяц после заражения. Такая язва называется туберкулезным шанкром. Вокруг нее образуется светло-коричневая папула. В таком случае увеличиваются лимфоузлы. Заживление шанкров – длительный процесс, который сопровождается рецидивами. На месте заживленных язв образуются рубцы и шрамы. Первичная форма может вызвать диссеминированный туберкулез кожи, а также вторичную форму.
К такой форму склонны люди, которые ранее заражены туберкулезной палочкой. Вторичная форма может иметь локализированный или диссеминированный вид. Последнее время все чаще встречается диссеминированная форма. Наиболее распространенным типом болезни является волчанка. То есть, вторичный туберкулез являет собой последствия непрямого заражения микробактериями, которые вызывают воспаление подкожных и кожных клеток. Поэтому лечение болезни должно проводиться разносторонне.
Обычная вульгарная волчанка

Совсем недавно самой распространенной формой кожного туберкулеза была волчанка. Сейчас более активно развиваются диссеминированные формы. Бактерии транспортируются к коже из лимфатических узлов с потоком крови и лимфы. Глубоко под кожей образуются люпомы, которые медленно поднимаются вверх и образуют выступы на коже. Люпомы имеют склонность сливаться. Их легко отличить от других воспалений, их поверхность гладкая и блестит. Вульгарная волчанка также имеет разные формы развития:
- волчанка слизистых оболочек;
- опухолевая волчанка;
- плоская волчанка;
- псориатическая волчанка;
- чешуйчатая волчанка (эксфолиативная);
- саркоидоподобная волчанка.
Колликвативный туберкулез
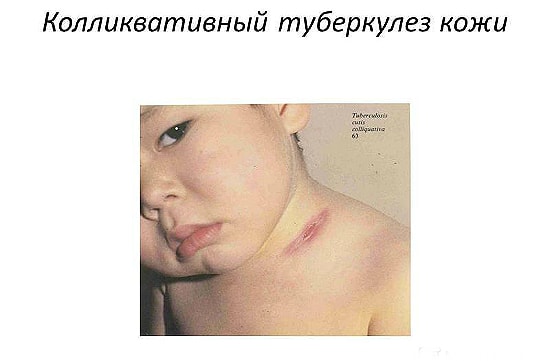
Другое название заболевания – скрофулодерма. Инфекции больше подвержены женщины. Проявление локализированное, наиболее часто образуется в области шеи. Развитие начинается с района лимфоузлов, поскольку МБТ (микробактерии туберкулеза) поступают к коже эндогенно с потоком лимфы.
Первым проявлением инфекции являются безболезненные узелки на коже. Они быстро срастаются в один крупный и твердый узел. Когда болезнь уже набрала оборотов, узел размягчается, и начинается обильное гноевыделение. Кожа в области шеи обрела синюшность. После лечения, на месте узла остается глубокий и заметный рубец. Шрам не сплошной и гладкий, а с множеством перетяжек. Кожный колликвативный туберкулез – опасное заболевание, ведь поражает тонкую кожу шеи, особенно в районе лимфоузлов, что может повредить работу органов и кровеносных путей в области.
Бородавчатый туберкулез
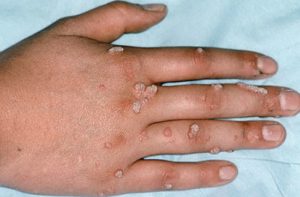
К такой форме более склонны дети и мужчины. Чаще всего заражение происходит при контакте и зараженными людьми или животными. Особенно, если пострадавший уже подвергся заражению инфекцией ранее. Первым признаком является бугорок, размером как горошина или даже больше. Первая локализация – кисти и пальцы, нижняя часть голени, места сгиба стоп и пальцы. Цвет может быть от сине-красного до бурого.
Бугорок распространяется медленно, наращивая массивные наслоения поврежденной кожи и мелкие бородавки. Когда туберкулез полностью развился, можно определить каждую из зон поражения:
Милиарно-язвенный туберкулез
Форма является несильно распространенной, из-за особенностей появления. Возникает патология у ослабленного организма на фоне заражения кишечника, легких или почек. Инфекция попадает на кожу в биологических продуктах выделения организма: мокрота, слюна, моча, кал. В связи с этим, повреждение имеет локальный характер в местах выделения веществ.
Признаками являются небольшие красные бугорки. Они быстро соединяются и формируют целые очаги пораженных участков кожи.
Также существует острый милиарный туберкулез. Форма является также эндогенной. Высыпи темно-красных узелков и папул могут быть как на конечностях, так и на туловище.
Лихеноидный туберкулез
Дети, организм которых ослаблен, могут подвергаться такой форме, как лихеноидный туберкулез кожи. Симметрично расположенные бугорки на туловище или конечностях, являются не грубыми, но площадь высыпи немалая.
Слой чешуйки бугорков тонкий, серо-розового цвета. Такой тип заболевания также называют золотушный лишай. Высыпь похожа на красный лишай, поэтому важно сразу обратиться к врачу. После заживления остаются небольшие рубцы с пигментацией кожи, но не всегда.
Развитие лишая имеет долгий хронический характер. Его течение является доброкачественным, из неудобств может быть только несильный зуд. Папулы и пустулы лучше не сдирать, так инфекция распространится быстрее, и увеличится шанс проявления шрамов после выздоровления.
Папулонекротический туберкулез
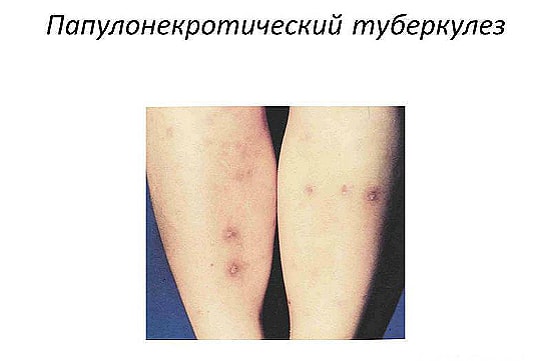
Патология может возникнуть у женщин с низким иммунитетом. Кожа поражается обычно в нижней части тела от ягодиц до голени. Иногда может проявляться на локтях.
Ранки появляются в виде твердых папул, размером до 2 мм. Поверхность папул сначала гладкая, ровная полушарием. Затем на вершине появляется корочка. Удалив корочку, можно наблюдать мелкие язвочки. После заживления остаются округлые углубленные шрамы.
Эритема Базена
Заболевание является довольно проблем, из-за размера отростков. На формирование и развитие значительной мерой влияют аллергические реакции организма. Чаще всего возникает у девушек подросткового и немного старше возрастов.
Твердоватые узелки расположены глубоко в коже. Размер узла может быть несколько сантиметров. Наиболее распространенным является их появление на голени. В редких случаях, из узелков могут образоваться язвочки.
Туберкулез Левандовского
Розацеоподобный туберкулез клеток кожи развивается подобно аллергическому васкулиту. Локальное действие патологии проявляется на лице. Форма является нераспространенной, из-за чего опыт лечения небольшой, но успешный.
Эритемы могут быть ширинок 5 мм. Кожа становится немного синюшной, а места повреждения красными. После заживления, вместо эритем образуются рубцы атрофического характера.
Диагностика и лечение кожного туберкулеза

Для полной диагностики необходимо пройти несколько обследований. Диагноз ставится на основании данных:
- анамнеза (данные с расспроса пациента);
- общего обследования пациента;
- анализа для определения отдельных форм болезни.
Когда у врача есть подозрения на кожный туберкулез, он проводит ряд исследований, на определение формы болезни:
- микроскопический анализ мазка с образования на коже;
- бак посев выделяемых жидкостей;
- тестирование бактерий на чувствительность к противотуберкулезным препаратам (туберкулиновый тест);
- при необходимости гистологический анализ.
Сам туберкулез кожи и его симптомы проявляются не сразу. Зараженные бактерии могут находиться в организме длительное время, не повреждая кожных тканей. Поэтому при первых признаках важно срочно обратиться к врачу. Процесс лечения поэтапный и длится много времени. Лекарства являются сильного действия, поэтому лечение разбито на этапы, чтобы не проявлялась невосприимчивость к элементам препаратов.
Курс лечения начинается с препаратов типа изониазид или рифампицин. Второй этап включает в себя прием препаратов типа таблеток этамбунол, пиразинамид или других. Также может применяться локальное лечение покраснений и язв. Для этого используются препараты наружного применения типа натриевой соли и других. Вместе с приемом медикаментов нужно проходить специальные терапии, которые восстанавливают иммунитет, физиотерапию и назначается диета.
Курс лечения может иметь длительность до 1 года в зависимости от формы и степени поражения. Но МБТ могут проявиться со временем опять, поэтому после лечения проводится еще длительный курс предотвращения рецидива болезни. Следующие 3 года после выздоровления необходимо также проходить процедуры. Примерно через 5 лет после постановления на учет в диспансере проводится окончательный анализ. Гистологические исследования подтверждают отсутствие возбудителей. В таком случае проводится снятие с учета, и человек считается здоровым.
Читайте также:


