Скрофулодерма что это такое
Скрофулодерма
Скрофулодерма, колликвативный туберкулез кожи — форма туберкулеза кожи, возникающая в детском и юношеском возрасте. Различают первичную и вторичную скрофулодерму. Первичная скрофулодерма может появиться на любом участке кожного покрова. Она чаще представляет собой одиночное поражение и заносится в кожу с током крови из пораженного туберкулезным процессом органа. Вторичная скрофулодерма встречается чаще, она возникает с пораженных туберкулезным процессом лимфатических узлов, реже — костей и суставов.
Скрофулодерма Этиология и патогенез. Скрофулодерма обычно располагается на боковых поверхностях шеи, около ушных раковин, в области челюсти, над и под ключицей, в подмышечных впадинах и вокруг суставов. Достаточно часто скрофулодерма сочетается с туберкулезом костей, суставов, легких, глаз и другими формами патологических поражений кожи (волчанка, бородавчатый туберкулез).
Клиническая картина. Вначале плотный узел шаровидной формы (один или несколько), исходящий из глубоких слоев кожи, подкожной клетчатки или лимфатического узла, обычно медленно растущий, спаянный с кожей; в центре узла рано появляется размягчение вследствие творожистого распада; кожа над узлом становится синюшно-красной, истончается и прорывается в нескольких местах в виде свищей с необильным выделением гнойно-кровянистой жидкости. Образующаяся язва имеет неправильную форму, мягкие, нависающие, подрытые края красно-синюшного цвета, сероватое, бугристое, легко кровоточащее дно. Иногда образуется несколько язв, соединенных фистулезными ходами. Язвы имеют наклонность к заживлению, при этом возникают своеобразные рубцы с сосочками и мостиками. Излюбленная локализация: область над лимфатическими узлами шеи, чаще всего под нижней челюстью, на щеке впереди уха, над ключицей, в области грудной кости, ребер и др. Течение хроническое, вялое, постепенное рубцевание; наблюдаются рецидивы. Нередко сочетание с другими формами туберкулеза кожи.
Скрофулодерма Диагноз. По типичной клинической симптоматике и результатам клинико-рентгенологического и гистологического исследований. У детей старшего возраста резко положительная реакция Манту, а у детей младшего возраста результаты реакции Манту могут быть различными. Скрофулодерму следует дифференцировать с сифилитическими гуммами, гуммозно-узловатой формой актиномикоза, хронической язвенной пиодермией и уплотненной эритемой Базена.
Сифилитические гуммы распадаются только по центру, после распада образуются язвы в форме кратера, окруженного валом плотного инфильтрата. Процесс протекает на фоне положительных серологических реакций, его исчезновение происходит при лечении бийохинолом. При актиномикозе в виде гуммозно-узловатой формы образуются крупные узлы полушаровидной формы, очень плотные, после их слияния между собой появляется сплошной деревянистой плотности инфильтрат.
В центре инфильтрата возникают размягчения с формированием свищей, из которых выделяется жидкий гной с желтоватыми крошковидными друзами. Хроническая язвенная пиодермия чаще бывает у взрослых. Она характеризуется появлением разнообразных поверхностных и глубоких гнойных воспалительных очагов, которые не имеют склонности располагаться у лимфатических узлов.
Первичную скрофулодерму (при расположении ее на голенях) дифференцируют с уплотненной эритемой Базена, которая имеет симметричное расположение в виде плоской инфильтрации, меньше изъязвляется, часто встречается у девушек в период полового созревания.
Скрофулодерма Лечение. проводится специфическими противотуберкулезными средствами. Назначают фтивазид (до 100-200 г на курс), изониазид, салюзид по 0,75-1 г в сутки (на курс до 100 г), ПАСК-натрий, Бепаск 8-12 г в сутки (на курс 600- 800 г), фитин, фосфрен. Эффективно лечение ультрафиолетовыми лучами. Местное лечение заключается в назначении примочек лактата этакридина, калия перманганата, 10%-ной йодоформной эмульсии. Легкие случаи излечиваются успешно. Заболевание обычно длится годами с ремиссиями. Если патология зашла далеко, до язвенного процесса, то прогноз менее благоприятный.
Син. Колликвативный туберкулез.
Этиология. Развивается при попадании в кожу микобактерий туберкулеза гематогенным или лимфогенным путем.
Патогенез. В результате попадания в кожу бактерий возникает первичная скрофулодерма. При распространении туберкулезного процесса с пораженных лимфатических узлов, костей или суставов на ткани кожи может развиться вторичная скрофулодерма. Первичная чаще у детей дошкольного возраста, вторичная – у школьников, подростков, иногда у лиц среднего возраста.
Клиника. Зависит от стадии процесса. Сначала глубоко в коже образуются плотноватые инфильтраты или в подкожной клетчатке возникают узлы величиной с большую горошину и крупнее. Узлы выступают над поверхностью кожи. Они сначала отграничены от окружающих тканей, но затем, постепенно увеличиваясь, теряют четкость границ. Центр их размягчается, при пальпации в нем отмечается зыбление. К этому времени кожа спаивается с узлом, приобретает синюшно-багровый цвет, истончается, а затем изъязвляется. Образовавшиеся язвы имеют неправильные очертания, края их мягкие, истонченные, нависающие над дном. Дно покрыто бледно-розовыми вялыми грануляциями, негустым гнойным экссудатом, иногда с примесью крови. Язвы могут соединяться подкожными ходами. При вторичной скрофулодерме язвы более глубокие. Заживление их происходит очень медленно и заканчивается образованием неровных мостикообразных сосочковых рубцов. первичная скрофулодерма может возникнуть на любом участке кожи. Вторичная – в подчелюстной, в над- и подключичных областях, вблизи ушных раковин, грудины, локтевых суставов, в подколенной ямке, пахово-бедренных складках.
Диагностика. Основывается на данных клинической характеристики, наличии очагов туберкулезной инфекции в анамнезе или активном состоянии, положительных кожных тестов типа пробы Пирке, Манту и накожной пробы Моро. Дифференциальный диагноз проводиться с сифилитическими гуммами, которые отличаются большой плотностью, быстро вскрываются с образованием кратерообразных язв, окруженных плотных инфильтратом. Рубцы после гумм отличаются звездчатостью. Положительные серологические реакции РИФ и РИБТ являются подтверждением специфического процесса. Гуммозно-узловатая форма актиномикоза отличается плотностью инфильтрата, характером жидкого гноя, содержащего крошковатые желтые друзы (элементы лучистого грибы).
Лечение. Проводиться аналогично больных вульгарной волчанкой и другими формами туберкулеза кожи (вопрос 71). Раннее выявление и лечение начальных стадий скрофулодермы избавляет больных от уродующих мостикообразных, фиброматозных, бахромчатых рубцов.
Профилактика. Аналогична таковой при туберкулезной волчанке (вопрос 71).
Папуло-некротический туберкулез кожи. Этиология, патогенез, клиника, диагностика, лечение, профилактика. ВТЭ.
Этиология. Micobacterium tuberculosis.
Патогенез. Бациллы заносятся в кожу гемотогенным путем из очагов в легких, ЛУ, костях, сутствах, где процессы в большинстве случаев протекают благоприятно.
Клиника. Высыпания чаще всего локализуются за заднебоковых повнрхностях предплечий и плеч, тыльной поверхности кистей и стоп, на задней поверхности бедер, разгибательной поверхности голеней, локтевых и коленных суставов, ягодицах, на ушных раковинах и т. д. Заболевание начинается средилиц молодого возраста (17-22 года), особенно среди девушек.
Диагностика. Основывается на данных клинической симптоматики и данных туберкулезной этиологии.
Лечение. Проводится теми же средствами и в таких же дозах, как и терапия вульгарной пузырчатки, а также других форм туберкулеза кожи.
Профилактика. Раннее выявление и лечение висцерального и костно-суставного туберкулеза.
ВТЭ. При первом курсе лечения, который проводиться в стационаре (3-4 месяца) больные временно нетрудоспособны. В период ремиссии больным разрешается работать в условиях, исключающих контакт с раздражающими и загрязняющими кожу веществами, производственными аллергенами, пылью. Если прежняя работа противопоказана и трудоуствойство без снижения квалификации невозможно, может устанавливаться группа инвалидности.
Дата добавления: 2018-02-18 ; просмотров: 387 ;
МКБ-10
Общие сведения

Причины
Причина заболевания – кислотоустойчивая микобактерия Коха, открытая в 1882 году. Является аэробной палочкой, не имеющей капсулы и не образующей спор. Под микроскопом определяется только при окраске по Цилю-Нильсену. Существует два пути заражения колликвативным туберкулёзом кожи:
- Гематогенный. Первично инфекция попадает в организм воздушно-капельным путём и поражает внутренние органы, из которых микобактерии с током крови заносятся в кожу.
- Лимфогенный. Инфицирование кожи возникает вторично на фоне длительно существующего туберкулёза внутренних органов с поражением лимфатических узлов и лимфогенной миграцией микобактерии из патогенных лимфоузлов в кожу.
Патогенез
Механизм развития колликвативного туберкулёза кожи заключается в образовании туберкулёзной гранулёмы. Быстрота формирования первичного элемента зависит от количества проникших в кожу микобактерий, их вирулентности и состояния иммунной системы пациента. Туберкулёзное воспаление при колликвативном туберкулёзе кожи – это классический пример аутоиммунного процесса.
Классификация
В клинической дерматологии принято выделять два варианта скрофулодермы, имеющие разные пути возникновения:
- Первичный гематогенный колликвативный туберкулёз кожи. Возникает у пациентов, ранее не болевших туберкулёзом, при попадании микобактерий в кожу с током крови.
- Вторичный лимфогенный колликвативный туберкулёз кожи. Развивается у больных, давно страдающих туберкулёзом. Гранулёма формируется в результате вторичного обсеменения кожи микобактериями из поражённых инфекцией лимфатических узлов.
Симптомы
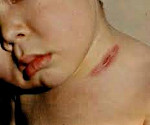
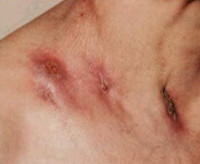
Очаги лимфогенного колликвативного туберкулёза кожи возникают в области шейных и подчелюстных лимфатических узлов. Характеризуются появлением в дерме и подкожной жировой клетчатке плотноватых первичных бугорковых элементов красновато-лилового цвета, имеющих тенденцию к медленному росту, слиянию между собой и образованию конгломератов, которые, абсцедируясь, вскрываются на поверхности в виде свищей и язв. Обычно такие образования неглубокие, с гладкими тестообразными краями и творожистым секретом на дне. Рубцуются медленно, первоначально опутывая всю поверхность кожного дефекта паутиной из мостообразных перемычек, а затем заполняя оставшиеся промежутки грануляциями. После заживления образуется обезображивающий рубец.
Диагностика
Диагноз скрофулодермы ставят на основании анамнеза, клинической картины и результатов рентгенологического исследования, которое проводят с целью установления первичного очага туберкулёзного поражения. При постановке диагноза учитывают типичную локализацию процесса. При затруднениях в процессе дифференциальной диагностики колликвативного туберкулёза кожи выполняют гистологическое исследование. Морфологические изменения при обеих формах колликвативного туберкулёза кожи идентичны и сводятся к формированию неспецифического инфильтрата с очагами некробиоза, инфильтрированного мононуклеарными клетками. Микобактерии располагаются в верхних слоях поражённого участка кожи, что облегчает диагностику скрофулодермы.
Результаты туберкулиновых проб могут различаться в разных возрастных категориях. Дети старшего возраста дают резко положительную реакцию Манту, пациенты младших возрастных групп отвечают неспецифично. Колликвативный туберкулёз кожи дифференцируют с другими локальными формами туберкулёза кожи, сифилитическими гуммами, пиодермией, актиномикозом, эритемой Базена, вульгарной эктимой и гидраденитом. В сомнительных случаях проводится исследование крови in vitro: Т- СПОТ.ТБ или квантифероновый тест. Наряду с дерматологом, пациента консультирует фтизиатр.
Лечение колликвативного туберкулёза кожи
Терапию проводят в стационарах закрытого типа с учётом контагиозности пациентов. Назначают специфические противотуберкулёзные препараты по индивидуальным схемам с расчётом курсовой дозы на килограмм веса больного (ПАСК, бензоиламиносалицилат кальция). Местно применяют УФО, перевязки с мирамистином, этакридина лактатом, раствором перманганата калия и йодоформом.
При легком течении заболевания прогноз благоприятен. При изъязвлении колликвативный туберкулёз кожи приобретает хронический характер, плохо поддаётся терапии, рецидивирует, длится годами.
У детей и подростков нередко встречается скрофулодерма – туберкулезное поражение кожи с кровянисто-гнойными выделениями. Заболевание развивается на фоне имеющегося туберкулеза либо поражаются непосредственно ткани кожи при внесении инфекции в организм. Недуг считается крайне заразным, а его лечение осуществляется стационарно в лечебных заведениях закрытого типа.
Специфика заболевания
В самом начале недуг напоминает пиодермию, поэтому важно вовремя классифицировать скрофулодерму и изолировать больного от окружающих. К сожалению, при поздней диагностике избавиться от высыпаний полностью не удается. На теле человека остаются рубцы, которые сохраняются до конца жизни.

Колликвативный туберкулез является одним распространенных заболеваний среди туберкулезных патологий дермы. Возбудитель – бактерия Коха, которая попадает в организм воздушно-капельным путем либо заносится в кожу из внутренних органов при существующем туберкулезе. В связи с этим выделяют две формы заболевания:
- гематогенная – первичное заражение, которое возникает при попадании бактерий в дерму с током крови;
- лимфогенная – развивается у больных туберкулезом. Подразумевает вторичное заражение в результате инфицирования кожи.
Скорость развития заболевания обусловлена количеством бактерий, попавших в дерму. При сильной иммунной защите заболевание протекает менее остро, но при отсутствии адекватной терапии скрофулодерма стремительно прогрессирует.
Как протекает колликвативный туберкулез
При попадании в кожу микробактерий образуются туберкулезные гранулемы. Воспалительный процесс может охватывать большие площади кожи. Когда патогенных микроорганизмов становится слишком много, происходит их внедрение в клетки кожи. Деструктивные процессы стремительно прогрессируют. Развивается вялотекущее воспаление, которое усиливается при повышении концентрации микробов в организме.
Частицы бактерий и инфицированные клетки кожи, с которыми не способна справиться иммунная система, являются плодородной почвой для последующего нагноения. В основании гранулемы образуется гнойный инфильтрат, содержащий погибшие бактерии и иммунные клетки. Подобным образом формируется флуктуирующей узел – главный компонент скрофулодермы.

Если вовремя купировать болезнь, то удается полностью избавиться от недуга. В большинстве случаев заболевания длится годами с возможными рецидивами. Колликвативный туберкулез подрывает иммунитет и становится причиной ряда других проблем дерматологического характера.
Признаки скрофулодермы
Симптоматика незначительно варьируется, в зависимости от формы заболевания. При гематогенной форме поражаются конечности, шея и лицо. Образуются овальные узлы размером до 5 см в диаметре. Они залегают глубоко и имеют плотную структуру. Первичные элементы часто вскрываются, а на их месте образуются глубокие язвы. При появлении эрозийного процесса отмечаются гнойно-некротические элементы. Заживление протекает плохо, на месте язв остаются неровные рубцы.
Скрофулодерма лимфогенного характера локализуется преимущественно в месте расположения лимфатических узлов. При этом в дерме формируются плотные образования. Кожа в зоне воспаления имеет лиловый оттенок. Со временем узлы увеличиваются в размерах и сливаются между собой. При вскрытии появляются свищи и язвы. Если не остановить процесс, то количество образований может быть огромно. Язвы неглубокие, но кровянисто гнойные. Рубцуются слабо, а после полного заживления остается рваный рубец.
Выявить первичный очаг удается с помощью рентгенологического исследования. Для определения возбудителя назначают гистологическое исследование. Микробактерии располагаются в поверхностных слоях кожи, что облегчает процесс диагностики и взятия туберкулиновых проб. Диагностировать заболевания у детей младшего возраста удается быстрее за счет резко положительной реакции Манту.
Лечение заболевания

- ультрафиолетовое облучение;
- обработку раствором марганцовки и йодформом;
- перевязки с мирамистином.
Положительных результатов дает лечение скрофулодермы, не достигшей формы изъязвления. После вскрытия гнойников заболевание приобретает хроническую форму и плохо поддается лечению. Обычно колликвативный туберкулез протекает вяло с частыми рецидивами и слабым заживлением кожных покровов.
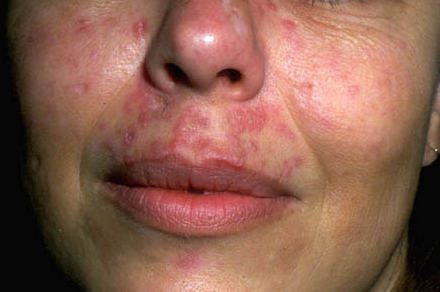
Туберкулёзная волчанка (обыкновенная волчанка, туберкулёз кожи люпоидный) является одной из наиболее часто встречающихся форм туберкулёза кожи. В большинстве случаев возникает в детском или юношеском возрасте, чаще у лиц женского пола. Возбудитель попадает в кожу преимущественно лимфо- или гематогенно из других очагов туберкулёзной инфекции в организме. Первичным элементом является бугорок (люпома) небольших размеров (2-5 мм), мягкой тестоватой консистенции, желтовато-красного цвета, округлой формы. Бугорок легко раним, при надавливании на него зондом проваливается (симптом зонда Поспелова). При наложении предметного стекла и надавливании (диаскопии) бугорки приобретают буровато-желтый цвет, как у яблочного желе (симптом яблочного желе). Бугорки склонны к сиянию в сплошные инфильтраты, которые могут подвергаться некрозу с образованием поверхностных изъязвлений, имеющих неровные фестончатые края и мелкозернистое болезненное дно с небольшим количеством серозного отделяемого. Высыпания локализуются обычно на лице, но могут быть также на туловище и конечностях.
Нередко поражается слизистая оболочка полости носа, твёрдого и мягкого нёба, губ, дёсен. Процесс отличается медленным течением, длится много лет. На месте бугорков формируется в дальнейшем нежный поверхностный белесоватый атрофический рубец, напоминающий складки папиросной бумаги; на его поверхности могут возникать новые люпомы. В зависимости от внешнего вида высыпаний, обусловленных реакциями эпидермиса (акантоз, паракератоз, гиперкератоз), выделяют плоскую, язвенную, туберозную, опухолевидную, верру-козную, папилломатозную, псориазиформную, мутилирующую, диссеминированную формы люпоидного туберкулёза. Наиболее тяжёлым осложнением туберкулёзной волчанки, развивающимся в большинстве случаев в результате нерационального лечения (особенно лучевого), является люпус-карцинома, которая протекает более тяжело, чем обычный плоскоклеточный рак.
Скрофулодерма возникает при переходе процесса на кожу с подлежащих лимфатических узлов per continuitatem или вследствие образования свищей при костно-суставном туберкулёзе. Локализуется чаще в подчелюстной области и подмышечных впадинах. Первичный элемент - узел (несколько сантиметров в диаметре) мягкой консистенции, слегка выступающий над уровнем кожи, болезненный, синюшно-красного цвета; спаян с окружающими тканями; вскрываясь, образует язвы неправильной формы с подрытыми лоскутообразными мягкими краями и вялогранулирующим дном. Заживают узлы неправильными мохнатыми рубцами, имеющими мостики и перемычки.
Колликвативный туберкулез кожи (первичная (гематогенная) скрофулодерма) развивается вследствие гематогенной диссеминации микобактерий из первичного очага при сниженной сопротивляемости организма, как правило, у детей и пожилых людей. Характеризуется появлением в подкожной клетчатке, преимущественно в области конечностей, небольших подвижных округлых узлов плотноватой консистенции, безболезненных при пальпации. Покрывающая узлы кожа вначале не изменена, затем приобретает синюшно-красную окраску. Постепенно они увеличиваются в размерах, спаиваются с окружающими тканями, затем вскрываются с образованием торпидных, вяло гранулирующих язв неправильных очертаний, нередко со свищевыми ходами, с серозно-геморрагическим отделяемым. После заживления язв остаются неровные бахромчатые, мостикообразные звёздчатые рубцы. Индуративный туберкулез кожи (уплотненная эритема Базена) представляет собой дермо-гиподермальный аллергический васкулит, вызванный повышенной чувствительностью к микобактериям, которые попадают в кожу преимущественно гематогенно. Некоторые зарубежные авторы эту форму причисляют к туберкулидам, отечественные относят к истинному туберкулёзу.
Индуративный туберкулёз чаще всего развивается у девушек; преимущественно в осенне-зимний период. Процесс локализуется на голенях, бёдрах, верхних конечностях, животе. Первичный элемент - умеренно плотный малоболезненный узел от 1 до 5 см в диаметре, залегающий в дерме и гиподерме и не выступающий над застойно-гиперемированной кожей. Возможно возникновение лимфангиита, обнаруживаемого при пальпации в виде уплотнённых тяжей, отходящих от узла. Узлы регрессируют, оставляя после себя участки рубцовой атрофии различной степени выраженности. Иногда узел размягчается и изъязвляется (тип Гетчинсона), образуя неглубокую язву неправильной формы с желтовато-красным налётом на дне и серозно-геморрагическим отделяемым. Течение болезни торпидное, волнообразное.
Острый милиарный диссеминированный туберкулёз кожи - редко встречающееся проявление общего милиарного туберкулёза. Как правило, возникает у ослабленных детей раннего возраста. Кожные изменения полиморфны: мелкие симметричные красновато-буроватые или синюшные пятнисто-папулёзные высыпания, пустулёзные, везикулёзные, геморрагические элементы, нодулярные образования, расположенные на туловище и конечностях. Часть элементов эрозируется и покрывается геморрагическими корочками. Прогноз определяется течением сопутствующих поражений внутренних органов.
Люпозный милиарный диссеминированный туберкулёз кожи лица (милиарная диссеминированная волчанка лица) - редкая разновидность туберкулёза кожи. Характеризуется появлением на лице изолированных милиарных безболезненных мягких полушаровидных папул желтовато-красноватого или красновато-коричневого цвета с пустулоподобным центром, дающих при диаскопии феномен яблочного желе. После регрессирования элементов могут оставаться рубчики. Течение заболевания хроническое волнообразное. Разновидностью диссеминированной милиарной волчанки лица считают так называемый розацеаподобный туберкулид Левандовского, хотя некоторые авторы рассматривают его как люпоидный вариант розацеа или периорального розацеаподобного дерматита. При этой форме заболевания на фоне розацеаподобных изменений кожи лица (эритема, телеангиэктазии) расположены розовато-коричневые узелки, иногда с пустулами в центре, подсыхающие в корочку, после отторжения которой остаётся рубчик.
Язвенный периофициальный туберкулез кожи и слизистых оболочек встречается крайне редко, развиваясь вследствие аутоинокуляции при тяжелых формах туберкулеза легких и желудочно-кишечного тракта на фоне сниженной иммунной реактивности. Клинически эта форма туберкулёза характеризуется появлением на слизистой полости рта или в аногенитальной области множественных мелких бугорков розового или бледно-красного цвета, которые быстро распадаются с образованием поверхностных небольших округлых болезненных язв с мягкими подрытыми краями, серозногнойным отделяемым, неровным зернистым (за счёт милиарных бугорков желто-серого цвета -зерен Треля) дном, окаймлённых гиперемированным венчиком. При слиянии язвочек могут формироваться обширные язвенные поверхности с фестончатыми краями без тенденции к спонтанному заживлению. Регионарные лимфоузлы увеличены и болезненны. Появление этой формы туберкулёза - неблагоприятный прогностический признак, однако при своевременно начатом лечении кожный процесс может разрешиться.
Лихеноидный туберкулез кожи (лишай золотушных) часто сопровождает активный процесс внутренних органов. Возникает за счёт гематогенной диссеминации у лиц с повышенной чувствительностью к микобактериям. Первичный элемент - папулы желтовато-коричневого или цвета нормальной кожи, плоские и конические, приуроченные к фолликулу, мелкие, мягкой консистенции, располагаются изолированно или группами на боковых поверхностях туловища, бедрах, предплечьях. При регрессировании элементов могут оставаться поверхностные рубчики. Течение болезни хроническое; высыпания развиваются приступообразно, чаще осенью и весной. Прогноз благоприятный за счёт склонности к самопроизвольному регрессированию в течение нескольких недель или быстрого эффекта от лечения.
В основе папулонекротического туберкулеза кожи лежит аллергический васкулит, развивающийся вследствие сенсибилизации микобактериями туберкулёза или их продуктами, чаще у подростков и молодых женщин. Возникает преимущественно при хроническом течении первичного туберкулёза за счёт периодической гематогенной диссеминации небольшого количества микобактерий. Характеризуется приступообразным появлением безболезненных плотноватой консистенции бугорков коричневато-красноватого цвета, не склонных к слиянию, располагающихся на коже лица, ушных раковин, разгибательных поверхностей конечностей, ягодиц и оставляющих после себя штампованный рубчик, так как в результате некроза в центре элемента образуется язвочка, покрытая корочкой. Течение болезни хроническое, с обострением в осенне-зимний период.
Туберкулез кожи в медицине принято относить к отдельной нозологической единице, имеющей повсеместное распространение. Возбудителями в данном случае являются туберкулезные микробактерии, проникающие под клетчатку кожи. Наиболее опасны разновидности бычьего и человеческого туберкулеза (в медицине называется палочкой Коха). Встретиться с подобным заболеванием можно в любой точке мира.
При первичном туберкулезе кожи начальные симптомы начинают проявляться только спустя месяц. На месте поражения появляется папула красно-коричневого цвета, имеющая плотную структуру и преобразовывающаяся впоследствии в поверхностную язву. Данная разновидность заболевания поражается чаще всего маленьких детей. Примерно через три недели начинает проявляться лимфаденит или лимфангит. Уже к концу третьего месяца пораженной участок кожи заживает или наоборот, происходит генерализация процесса.
Причины появления
Четкой и определенной причины появления туберкулеза кожи на сегодняшний день не существует, но целый ряд провоцирующих факторов все же имеется. Для начала нужно обратить внимание, что для здоровой кожи нужны определенные условия для появления заболевания, так как она является неблагоприятной средой для микробактерий туберкулеза. В зоне риска находятся люди, имеющие следующие проблемы:
- Нарушения функций эндокринной системы
- Нарушения нервной системы
- Расстройства минерального и водного обмена
- Застойные явления сосудистого генеза
Большую роль также играют социальные факторы: условия проживания, экологические факторы и питание. Не менее важны климатические условия – отсутствие солнечного света и сырость могут стать провоцирующими факторами в развитии болезни.
Туберкулёз кожи фото
Разновидности туберкулеза кожи
На сегодняшний день различают две формы туберкулеза кожи – дессеминированный и очаговый. Каждая из них отличается течением, причинами возникновения и методами лечения.
Скрофулодерма наблюдается только в детском или юношеском возрасте. Прогноз на выздоровление благоприятный при условии, что развитие заболевания не дошло до язвенного процесса. В противном случае прогноз может быть неутешительным. Для лечения используют специальные противотуберкулезные препараты и ультрафиолетовые лучи.
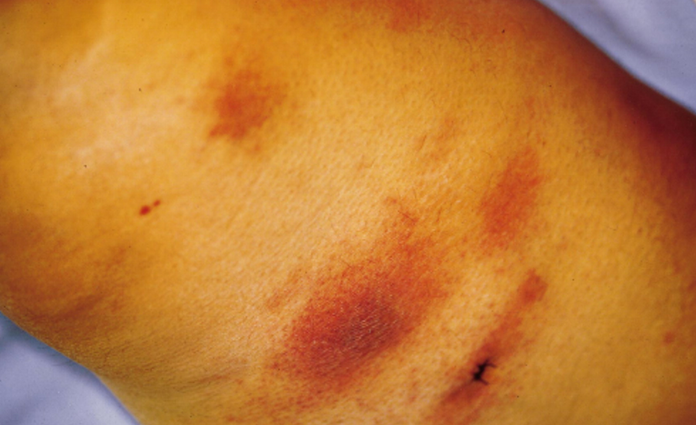
Появляется на фоне уже имеющегося туберкулеза печени, легких или кишечника. С калом, мокротой или мочой бактерии проникают под кожу и поражают слизистые оболочки. Очаги поражения данной формы локализуются в области сфинктера, носа, и рта появляется чаще всего у женщин. Для него характерно появление небольших шарообразных уплотнений (папул), сливающихся в единые очаги поражения и переходящих в кровоточащие язвы. Язвы сопровождаются сильными болезненными ощущениями (особенно в случаях, когда они локализуются в районе ануса или половых органов).
В связи с успешным лечением в последние годы всех форм туберкулеза — язвенная встречается очень редко. Прогноз благоприятный, а лечение основано, в первую очередь, на лечении общего туберкулеза. Применяется рентгенотерапия, очаги поражения обрабатываются раствором молочной кислоты. В единичных случаях может быть применено хирургическое удаление главного очага.
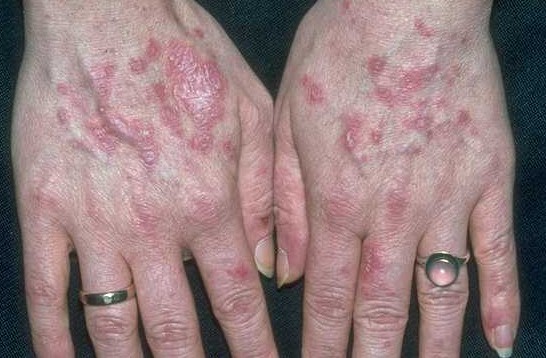
Данная форма туберкулеза кожи считается самой распространенной. Характерной особенностью считается хроническое течение с медленным прогрессированием. Часто встречаются случаи, когда заболевание начиналось в детском возрасте и продолжалось всю жизнь. В большинстве случаев очаги поражения локализуются на лице: нос, щеки, губы. Также встречаются поражения туловища, конечностей и слизистых оболочек. Первыми признаками люпоидного туберкулеза кожи – маленькие высыпания коричнево-красного цвета. На ощупь они мягкие и гладкие и лишь в дальнейшем начинают шелушиться. Люпомы чаще всего локализуются группами в отдалении друг от друг и лишь с течением заболевания могут сливаться. В случае надавливания на группу люпом из них сочиться кровь, а пустые отверстия имеют желтоватый оттенок.
В некоторых случаях туберкулезная волчанка может выглядеть как опухоль, особенно когда локализуется на кончике носа или в области ушных раковин. В момент распада люпом на их месте могут образоваться большие язвы. Болезнь может развиваться в течение многих лет с еле заметным прогрессированием. Очень часто туберкулезная волчанка может осложниться раком кожи и рожистым воспалением.
Лечение данной формы очень специфическое и многое зависит от клинической картины больного, начиная от светолечения и заканчивая облучением рентгеновскими лучами. В особо тяжелых случаях могут быть применено хирургическое удаление очагов поражения, но чаще всего используют или жидкий азот или раствор молочной кислоты (когда очаги поражения располагаются на слизистых оболочках).
Прогноз на туберкулезную волчанку в большинстве случаев положительный и во многом зависит от сопротивляемости организма больного, своевременно начатом лечении и соблюдении диеты. Но нужно не забывать, что заболеванию характерно медленное развитие и отсутствие прогрессирования даже в отсутствие специализированного лечения.
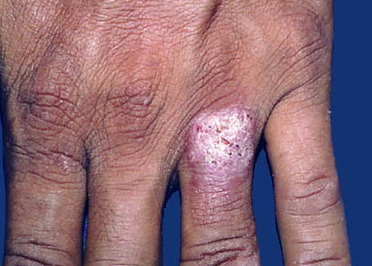
Данная форма чаще всего встречается у взрослых преимущественно у лиц мужского пола. В зоне риска находятся люди со специфической профессией:
- Работники скотобоен
- Патологоанатомы
- Ветеринары
- Мясники
- Работники медицинских учреждений, где есть непосредственный контакт с больными, имеющими активные фазы туберкулеза.
Характерной особенностью бородавчатого туберкулеза считаются высыпания в виде бугорка сине-красного цвета размером с горошину. Очаги поражения локализуются в тылу костей и на пальцах рук, в редких случаях на стопах. В некоторых случаях вокруг главного очага могут возникать новые бляшки с бородавчатыми образованиями, из которых выделяются капельки гноя.
Диагностика требует определенных навыков, так как клиническая картина может быть спутана с вегетирующей пиодермией, бластомикозом и простыми бородавками. Большое внимание уделяется очагам поражения, которые имеют три особенности: фиолетово-красную каемку, бородавчатые образования и атрофический участок кожи с бугристым дном. Лечение проводится противотуберкулезными препаратами, облучением рентгеновскими лучами, вычищением очагов поражения острой ложечкой и прижиганием.
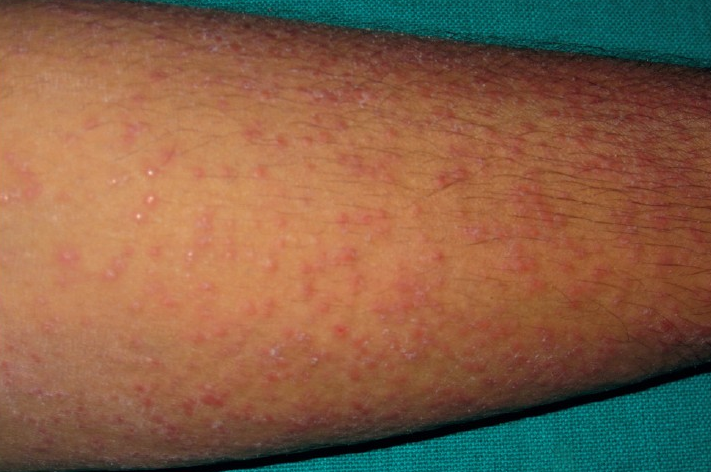
Чаще всего наблюдается у ослабленных детей, страдающих от активного туберкулеза легких и лимфатических узлов. Может также развиваться в следствие лечения туберкулезной волчанки. Данная форма проявляется в виде высыпаний серо-красноватого оттенка по форме фолликул или папул на боковых частях тела, лице, ягодицах и в редких случаях на слизистых оболочках губ. Когда высыпания локализуются группой, их можно спутать с себорейной экземой. Отмечается спонтанное появление и исчезание. Не сопровождаются болезненными ощущениями, на ощупь шероховатые.
После полного излечения туберкулеза внутренних органов пропадают практически все высыпания на коже, в редких случаях оставляя после себя мелкие рубцы в местах очагов поражения. Туберкулиновые пробы положительные, благодаря чему диагностирование не вызывает никаких осложнений. Прогноз благоприятный, лечение такое же как и при других формах туберкулеза.
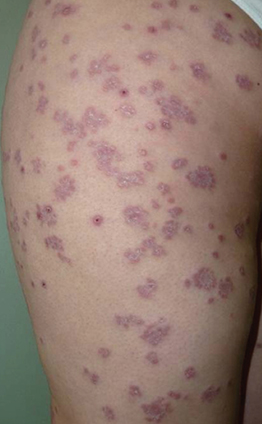
Данная форма чаще всего встречается в детском или юношеском возрасте, поражая преимущественно кожу туловища, лица и поверхности разгибательных конечностей. Характеризуется появлением большого количества фиолетовых узелков, плотно расположенных друг к другу. С течением заболевания образовываются язвочки, результатом которых становятся рубчики с фиолетовым окаймлением. Весь процесс от появления первичных симптомов и до полного выздоровления занимает от 4-8 недель.
Диагностируется папулонекротическая форма туберкулеза кожи с помощью гистологического исследования и на основе клинических проявлений. Лечение проводится ультрафиолетовым излучением и с помощью приема противотуберкулезных препаратов. Прогноз, при условии отсутствия поражения туберкулезным процессом внутренних органов, благоприятный.
Напоследок хотелось бы обратить внимание, что самыми главными условиями для успешного полного излечения от любой формы туберкулеза кожи считаются: своевременное выявление заболевания на ранних стадиях, квалифицированное лечение, улучшение условий жизни и труда и правильное сбалансированное питание.
Читайте также:


