Смывы с бронхов при туберкулезе
Туберкулез как основное заболевание легких
Туберкулез – многим известное и опасное заболевание, в простонародье именуемое как чахотка. В первую очередь, это инфекция, поражающая большое количество людей и имеющая особенность быстро развиваться. С таким страшным смертельным заболеванием проживает около восьми миллионов людей на планете, 40 % из них умирает. Среди больных много детей. Несмотря на то, что больше туберкулезом болеют жители азиатских, тропических стран, в России больных туберкулезом тоже немало.
Вообще в период кризиса, который возможен в любом государстве, когда страдает система здравоохранения, резко возрастает заболеваемость туберкулезом и смертность от него, поэтому борьба с туберкулезом является актуальной. Важно, чтобы как можно больше специалистов, помимо решения социальных вопросов, вопросов оказания помощи больным, были знакомы с методами лечения и диагностики туберкулеза.
При подозрении на туберкулез важно выявить болезнь вовремя, поэтому нужна точная и быстрая диагностика. Для того, чтобы поставить точный диагноз, требуется диагностика и лечение в комплексе. Ни для кого не секрет, как проверяют на туберкулез: флюорография обязательна при диспансеризации населения. Существует и множество других инструментальных методов лечения, но бронхоскопия несет больше информации.

Бронхоскопия как метод диагностики
Бронхоскопия – исследование, при котором специалист изучает внутреннюю часть дыхательных путей – трахеи и бронхов, используя при этом специальный прибор – бронхоскоп. Это своеобразный прибор, имеющий видеокамеру. При этом современные возможности этого аппарата достаточно велики: можно сделать видеозапись и позже изучить слизистую бронхов более тщательно. При проведении бронхоскопии могут выполняться биопсия (взятие материала на анализ) и лечебные процедуры. Бронхоскопия легких дает почти стопроцентную точность исследования.
В современной медицине существует два вида бронхоскопии:
- Ригидная бронхоскопия (жесткая), которая проводится с помощью металлических трубок и дополняется аппаратом искусственной вентиляции легких, а также инструментами для проведения биопсии: различными щипцами, иглами и катетерами;
- Фибробронхоскопия, имеет гибкий корпус со светопроводником и канал для ввода лекарств и проведения других лечебных манипуляций.
Первая проводится под внутривенным (общим) наркозом, вторая – под местной анестезией. Поэтому накануне процедуры в первом случае обязательна консультация анестезиолога.
Бронхоскопию легких можно проводить как в стационаре, так и в амбулаторных условиях.

Тип анестезии и препаратов зависит и от следующих факторов:
- Общее и эмоциональное состояние исследуемого: при наличии у пациента тревожного состояния, рекомендуется накануне принять успокоительные препараты или отдать предпочтение бронхоскопии под общим наркозом;
- Оценивается работа сердечно-сосудистой системы;
- Если планируется кратковременный осмотр, достаточно местного обезболивания, но для долгого и более подробного исследования используется общий наркоз.
Что выявляет процедура бронхоскопии при туберкулезе
Бронхоскопию легких необходимо проводить всем больным туберкулезом, независимо от формы тяжести болезни, для оценки состояния органов дыхания, чтобы понять, на какой стадии процесс заболевания.
Ни кому не секрет, что туберкулез можно проверить на флюорографии, эта процедура достаточно доступна и проста, однако, недостаточно информативна. Туберкулез на рентгенограмме можно не отличить от других патологий легких, таких как бронхопневпония, эндобронхиальный рак легких, пневмосклероза или эмфиземы, опухолей бронхов и легких, различных форм воспалительных заболеваний.
Бронхоскопия при туберкулезе легких не только контролирует эффективность хирургического вмешательства. При проведении процедуры врач может сделать забор материала (биопсию) для гистологического исследования, удалить инородные тела, ввести лекарственные препараты, расширить просвет бронхов, удалить гной и слизь.

Обязательными показаниями к процедуре являются:
- Подозрение на туберкулез легких;
- Подозрение на неспецифическое воспаление трахеи и бронхов;
- Кровохарканье или легочное кровотечение;
- Предстоящее хирургическое вмешательство;
- Уточнение диагноза заболевания;
- Инородные тела в бронхах.
Бронхоскопия легких у детей: делать или нет
По некоторым показаниям бронхоскопию проводят также и детям. Приведем наиболее частые причины проведения бронхоскопии легких детям:
Чаще всего дети глотают:
- Колоски, травинки;
- Мелкие детали игрушек;
- Пуговицы монеты, винтики, бусинки, шурупы и так далее.

Очень опасно, когда родители не замечают, что их малыш что-либо проглотил, а на рентгеновском снимке видны только плотные металлические предметы, при этом состояние ребенка часто напоминает тяжелую пневмонию. Именно с помощью бронхоскопии можно обнаружить и удалить инородное тело.
Если инородное тело из дыхательных путей не удалить вовремя, то могут возникнуть такие осложнения, как удушение, воспаление бронха, воспаление легкого, сепсис.
К сожалению, туберкулезом заражаются и дети. Заболевший ребенок становится вялым, раздражительным, не контролирует свои эмоции, плохо ест. Причем первые признаки у детей определить непросто, потому что они похожи на ОРВИ и грипп, к слову, происходит увеличение лимфатических узлов, наблюдается лихорадка.
У детей диагноз туберкулез бронхов ставится только после проведения бронхоскопии легких (выявляются изменения в бронхе). С помощью этой процедуры у маленьких пациентов берут мокроту или смыв с бронхов на исследование, при легочных кровотечениях — коагулируют кровотечение; при неправильно развитой бронхо-легочной системе и при муковисцидозе разжижают и вымывают сгустки мокроты.
Бронхоскопии в детском возрасте:
- Чаще проводится под общим наркозом;
- Используют специальные детские гибкие бронхоскопы;
- При проведении процедуры маленький ребенок лежит на спине;
- Заранее необходимо подготовить искусственную вентиляцию легких, так как у детей существует риск развития отека и спазма бронхов;
- После процедуры необходима антибиотикотерапия.

После проведения бронхоскопии легких могут возникнуть следующие осложнения:
- Спазм и отек гортани, бронхов;
- Кровотечение;
- Рвота, аспирация рвотными массами;
- Попадание инфекции;
- Реакция на наркоз или анестезию (ребенок может перестать дышать или у него остановится сердце, резко снизится артериальное давление, начнутся судороги и прочее);
- Аллергия на введенные лекарства.
Вышеперечисленные осложнения от бронхоскопии развиваются не так часто. К тому же большинство из них устраняют еще в операционной. Умирают от данного исследования крайне редко. Риск развития осложнений от самой болезни намного выше, чем от проведенной процедуры.
При диагностике и лечении любого заболевания важно комплексное использование различных процедур. Рентген легких и бронхоскопия при туберкулезе не единственные методы диагностики, существует и множество других вариантов (это и иммунологические тесты, и туберкулиновые пробы, и компьютерная и магнитно-резонансная томографии, и бактериологические анализы). У каждого метода свои плюсы и минусы.
Бронхоскопия легких при туберкулезе среди всех вышеперечисленных методов исследований считается одной из малоприятной, но является самой эффективной среди диагностики различных заболеваний дыхательных путей.
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
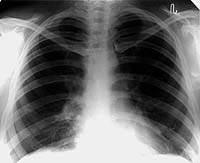 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
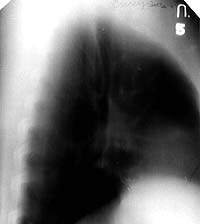 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
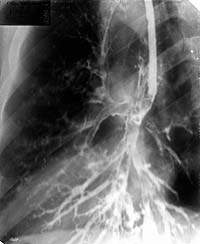 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
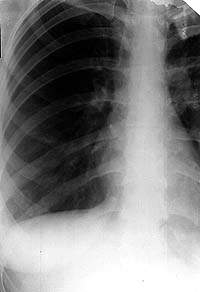 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
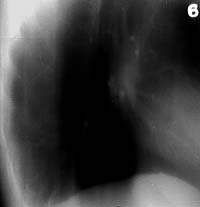 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
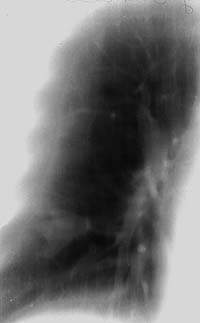 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
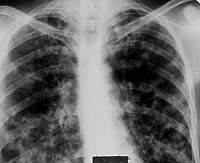 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
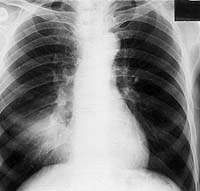 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).

Туберкулез бронхов – это особая клиническая форма патологии, которая характеризуется воспалительным поражением бронхиальной стенки. В большинстве случаев эта форма заболевания сочетается с поражением микобактериями внутригрудных лимфоузлов.
Инфицирование палочкой Коха бронхов и трахеи требует комплексного лечения. При позднем начале терапии хроническое воспаление может стать причиной стеноза и других осложнений, требующих оперативного вмешательства.
Причины
Туберкулез крайне заразен. В организм человека он наиболее часто попадает воздушно-капельным путем при контакте с больным, страдающим открытой формой данного заболевания. Крайне редко встречается самостоятельное поражение трахеи и бронхов.
Таким образом, инфицирование почти всегда носит вторичный характер, то есть микобактерии распространяются с имеющихся очагов в легкие. Развитие туберкулеза бронхов, трахеи и верхних дыхательных путей часто диагностируется у людей с иммунодефицитом, у которых заболевание протекает в агрессивной форме.
В организме человека от органа к органу инфекция передается контактным, лимфогенным, бронхогенными и гематогенным путем.
Контактное распространение микобактерий происходит, когда очаг грануляции в легких прорастает в толщу бронха. Лимфогенный перенос инфекции часто происходит у пациентов, у которых присутствуют проявления поражения глоточных лимфоузлов.
Бронхиальный тип заражения возможен при прохождении инфицированной мокроты через бронхи во время откашливания. Гематогенным путем микобактерии наиболее часто переносятся при милиарном и внелегочном туберкулезе.
Симптомы
При туберкулезе бронхов симптомы зависят от формы течения патологии, локализации и распространенности очага воспаления, присутствия поражения тканей легких и осложнений, а также общего состояния организма. Первые признаки поражения микобактериями тканей бронхов в большинстве случаев выражены приступами сильного кашля, которые не могут быть купированы противокашлевыми препаратами. Кашель может беспокоить больного и днем, и ночью. К характерным симптомам туберкулезного бронхита можно отнести следующие симптомы:
- отделение прозрачной мокроты без запаха;
- одышка;
- кровохарканье;
- свистящий хрип при дыхании;
- жжение и боль между лопатками;
- повышенная потливость;
- повышение температуры тела;
- общая слабость;
- снижение веса и т. д.
При некоторых формах патологии клиническая картина напоминает ту, что наблюдается при попадании в дыхательные пути инородного предмета. При инфильтрирующей разновидности туберкулезного бронхита никаких явных симптомов может не наблюдаться.
Виды и формы
В зависимости от особенностей поражения тканей выделяются 3 вида туберкулеза бронхов, в том числе язвенный, инфильтративный и свищевой. Каждый вариант имеет отличия в клинической картине.
Данная форма течения патологии характеризуется поражением небольшого участка бронхов микобактериями. Эта область воспаляется, что приводит к ее утолщению и отеку. В большинстве случаев гиперемия имеет удлиненную или округлую форму. Несмотря на то что диаметр просвета бронхов не изменяется, бронхиальный рисунок не может быть дифференцирован. Выделение бактерий не происходит.
Данный вид патологии сопровождается воспалительным поражением долевых и сегментарных бронхов. Возникают язвенные дефекты с четкими краями. Их дно покрыто грануляцией. Если воспалительный процесс носит выраженный характер, может отделяться некротизированная ткань и экссудат. Часто открываются кровотечения из язв. В дальнейшем по мере усугубления процесса язвы могут становиться глубокими. Их дно покрывается серым налетом.
Данный вид туберкулеза развивается при формировании отверстия, соединяющего инфицированный лимфоузел и стенку бронха. Этот дефект имеет воронкообразную форму. При нажатии на данную область начинают выделяться казеозные массы желтого цвета. Через свищ в бронхи могут проникать кристаллы кальция. Формирующиеся камни способны закупоривать мелкие бронхи. Данный процесс может становиться причиной развития ателектаза легких.
Диагностика
В большинстве случаев поражение бронхов микобактериями наблюдается у людей, которые уже длительное время стоят на учете фтизиатра. Таким образом, диагностика начинается с того, что врач внимательно изучает историю болезни пациента и выявляет сопутствующие патологии, которые могли негативно отразиться на иммунитете и поспособствовать ухудшению течения туберкулеза. В редких случаях поражение данного органа дыхательной системы выявляется случайно при прохождении человеком плановой флюорографии. Чтобы уточнить диагноз, проводятся следующие исследования:
- рентгенография;
- КТ;
- бронхография;
- пункция лимфатических узлов;
- биопсия;
- фибробронхоскопия;
- бактериологическое исследование мокроты;
- общий и биохимический анализы крови.
Для подтверждения выделения инфекции назначается бронхоальвеолярный лаваж. Промывные воды бронхов в дальнейшем исследуются на наличие микобактерий. Анализ смыва с бронхов является крайне показательным. В случае, если человек не стоит на учете фтизиатра, может быть назначена проба на туберкулез.
Дифференциальная диагностика данного патологического состояния требует исключения таких заболеваний, как саркоидоз Бека, сифилис, злокачественная опухоль, трахеобронхит и т. д.
Методы лечения
После подтверждения туберкулеза бронхов лечение подбирается с учетом тяжести течения патологии и степени вирулентности микобактерий. В первую очередь подбираются лекарственные средства для подавления патогенной микрофлоры. Хороший эффект дает аэрозольная терапия. Дополнительно назначаются физиотерапевтические процедуры. При осложненном течении патологии может потребоваться хирургическое лечение.
Для быстрого устранения туберкулеза пациенту необходимо выполнять все клинические рекомендации врача и принимать по расписанию подобранные им медикаменты. К противотуберкулезным препаратам, применяющимся при терапии, относятся:
- Стрептомицин.
- Этамбутол.
- Пиразинамид.
- Рифампицин.
- Изониазид.
- ПАКС.
- Фтивазид и т. д.
В большинстве случаев для подавления инфекции назначаются сразу 3 препарата. Схема медикаментозного лечения дополняется препаратами, способствующими активизации работы иммунной системы. Нередко назначаются синтетические аналоги гормонов коры надпочечников. Часто больным прописывается иммунокорригирующие средства, в т. ч. Т-активин. Для подавления воспалительного процесса назначаются НПВС. Кроме того, нередко при терапии туберкула назначаются антигипоксанты и антиоксиданты. Дополнительно назначаются биогенные стимуляторы и витамины группы В.
Начиная с 4 дня лечения, назначается аэрозольная терапия с применением противотуберкулезных препаратов. При приготовлении растворов, предназначенных для проведения ингаляции, используются также бронхолитические средства, способствующие проникновению активных веществ в глубокие ткани бронхов. Аэрозольная терапия туберкулеза выполняется растворами таких препаратов, как:
- Канамицин.
- Стрептомицина сульфат.
- Изониазид.
Если в процессе диагностики были выявлены признаки стеноза, в состав растворов для ингаляции вводятся протеолитические ферменты, в т. ч. Трипсин, Лидаза, Химотрипсин.
Применение аэрозольной терапии приводит к быстрому снижению количества микобактерий в мокроте, вплоть до полного их исчезновения. Однако данный эффект не является поводом для прекращения терапии.
Оперативное вмешательство при терапии туберкулеза выступает вспомогательным методом лечения. Оно назначается при ряде осложнений и состояний, опасных для жизни пациента. Кроме того, нередко проведение операции позволяет улучшить качество жизни пациента. При стенозе гортани рекомендовано наложение трахеостомы.
Этот метод позволяет улучшить дыхательную функцию.
Другим распространенным методом хирургического вмешательства является термопластика. Эта процедура предполагает прижигание областей грануляции и язв. Если была выявлена дырка в легких или бронхе, может выполняться открытая операция для закрытия свища.
Осложнения и прогнозы
Данное заболевание нередко осложняется бронхопневмонией. Кроме того, возможен стеноз трахеи и бронхов. Это осложнение приводит к нарушению дыхательной функции. В особо тяжелых случаях течение патологии осложняется инфарктом легкого.
Прогноз туберкулеза бронхов зависит от формы течения патологии и общего состояния здоровья больного. Примерно в 80% случаев при комплексном лечении удается добиться выздоровления пациента.
Читайте также:


