Туберкулез в гайморовых пазухах

Туберкулез – инфекционная болезнь, склонная к хронизации, вызываемая микобактериями туберкулеза (бацилла Коха, открытая в 1882 г.). По данным ВОЗ, во всем мире 1,7 миллиарда человек инфицированы микобактериями туберкулеза. Из них 20 миллионов болеют различными формами туберкулеза. Ежегодно регистрируются до 8 миллионов случаев впервые выявленного туберкулеза. Около 3 миллионов человек ежегодно умирают от этого заболевания. Заболеваемость внелегочными формами туберкулеза составляет 15–20 % от общего числа случаев заболевания [1].
Внелегочный туберкулез может поражать любой орган, включая плевру, кости и суставы, центральную нервную систему, желудочно-кишечный тракт, мочеполовую систему, область головы и шеи. Если врач не учитывает возможность появления туберкулеза вышеописанной локализации, то постановка диагноза может быть затруднена, что приводит к неадекватной терапии. В челюстно-лицевой области туберкулез встречается редко и может наблюдаться в глотке, в полости носа и околоносовых пазухах в различные возрастные периоды. Как правило, туберкулез в челюстно-лицевой области и глотке бывает вторичным и регистрируется при деструктивных и диссеминированных формах заболевания. Крайне редко туберкулез может носить изолированный характер.
Сообщения о туберкулезном поражении челюстно-лицевой области встречаются достаточно редко как в отечественной, так и в зарубежной литературе [6–8]. В зарубежной литературе до 1933 года было описано 26 случаев туберкулеза околоносовых пазух [9]. Д. Мейерсон наблюдал одного пациента, страдающего данной патологией в течение 5 лет [10]. На сегодняшний день в литературе описано 38 случаев синусита туберкулезного генеза [11]. Двадцать из этих случаев были описаны Д.В. Глейтсманом в обзоре еще в 1907 г. Он отметил, что в большинстве случаев туберкулезный синусит является вторичным, происходящим из легочного или дополнительного внелегочного источника и может распространяться либо непосредственно через дыхательные пути, либо через лимфу или кровеносные сосуды. Только в трех случаях, описанных Д.В. Глейтсманом, туберкулезный процесс изолированно регистрировался в верхнечелюстной пазухе без признаков туберкулеза в других органах. Считается, что туберкулезом может поражаться любая околоносовая пазуха, но чаще верхнечелюстная. Первичный туберкулез одной верхнечелюстной пазухи также описал В.В. Абрамов в 1939 году [10].
Симптомы туберкулезного поражения околоносовых пазух не специфичны и нередко могут быть схожи с риносинуситами другой этиологии [1–5]. Больные с туберкулезным поражением верхнечелюстной пазухи чаще всего предъявляют жалобы, характерные для хронического воспаления [10]. В наблюдении В.П. Шилова [7] пациентка жаловалась на постоянные гнойные выделения из правой половины носа со зловонным запахом, головную боль, преимущественно справа, ощущение распирания правой половины лица. Риноскопически: носовые ходы широкие, слизистая оболочка бледная, атрофичная, в нижнем носовом ходе покрыта корками. Носовые раковины атрофированы, под средней носовой раковиной определяется гной. По данным Page и Jash [8], у больной с туберкулезом носа и левой верхнечелюстной пазухи при передней риноскопии была выявлена полипозно-измененная слизистая оболочка в обеих половинах носа. При наличии деструкции стенок пораженного туберкулезом синуса он может симулировать новообразование [1].
Ввиду редкости такого проявления изолированного туберкулеза приводим собственное наблюдение поражения верхнечелюстного синуса.
Больная М., 27 лет поступила в ЛОР отделение Национального госпиталя 29.09.2016 г. с жалобами на затруднение носового дыхания и слизисто-гнойное отделяемое через левую половину носа, припухлость щеки слева. При риноскопии в полости носа, на фоне слизисто-гнойного отделяемого визуализируются бледного цвета патологические изменения по типу грануляционной ткани. Латеральная стенка полости носа слева, частично не прослеживается, а частично выбухает в полость носа в виде полуовала. Отмечается припухлость и болезненность при пальпации мягких тканей щеки слева. Носоглотка, ротоглотка и уши без особенностей. На рентгенограмме органов грудной клетки и средостения очаговых и инфильтративно-воспалительных изменений не выявлено. Со стороны лабораторных данных без патологических изменений.
29.09.2016 г. была произведена мультисрезовая спиральная компьютерная томография челюстно-лицевой области. В верхнечелюстной пазухе, передних, средних клетках решетчатого лабиринта и лобной пазухе слева определяется гетерогенное патологическое содержимое, КТ-плотностью от +21,7 ед.Н. до +39,0 ед.Н., с четкими контурами, максимальным размером до 62,0х48,0 мм в поперечнике, на фоне которого визуализируются очажки кальцинации, а также неполностью лизированные костные фрагменты. Определяется остеодеструкция нижних отделов всех стенок верхнечелюстной пазухи, клеток решетчатой кости, а также передних отделов медиальной стенки орбиты слева. Остеодеструкция носит смешанный характер за счет инфильтративного остеолизиса и атрофии от давления. Частично сохранные стенки верхнечелюстной пазухи слева утолщены, в сравнении с контрлатеральной стороной (остеопериостоз). Через вышеперечисленные костные дефекты патологическое содержимое распространяется в одноименную полость носа, мягкие ткани щечной области, ретромаксилярное пространство, а также в передне-медиальные отделы орбиты. Носовая перегородка искривлена вправо. Носоглотка и другие околоносовые пазухи без особенностей.
Заключение: КТ-данные за гетерогенное остеодеструктивное объемное образование околоносовых пазух слева с интраорбитальным распространением (новообразование?). Описанные изменения представлены на рис. 1–2.
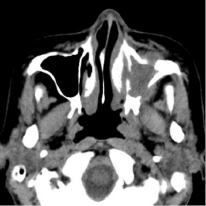
Рис. 1. На аксиальном КТ-срезе определяется объемное образование, вызывающее остеодеструкцию по смешанному типу всех стенок верхнечелюстной пазухи слева
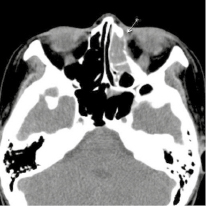
Рис. 2. На аксиальном КТ-срезе выявляется патологическое содержимое в клетках решетчатого лабиринта слева с остеодеструкцией передних отделов медиальной стенки орбиты слева
21.10.2016 г. под эндотрахеальным наркозом была произведена левосторонняя гаймороэтмоидотомия. Объем левой верхнечелюстной пазухи составляет 12–14 см. Пазуха выполнена неоднородным патологическим содержимым. Медиальная стенка верхнечелюстной пазухи частично отсутствует, сообщается с полостью носа. В углах верхнечелюстной пазухи визуализируется умеренное количество ткани белесовато-серого цвета, творожистой консистенции, легко отделяется костной ложкой от стенок. Все патологическое содержимое удалено до здоровой кости. В полости носа также определяется патологическая ткань по типу инфекционной гранулемы. Вскрыты клетки решетчатой кости, которые также очищены от патологического содержимого. Весь удаленный во время операции материал отправлен на патоморфологическую верификацию. Произведена левосторонняя тампонада носа. Тампоны удалены на 2 сутки.
Микропрепарат: при гистологическим исследовании удаленного во время операции материала определяются множественные фрагменты некротических тканей с кровоизлияниями. Среди них обнаружены элементы слизистой оболочки, а также отёчной фиброзной ткани с формированием классических туберкулезных гигантоклеточных гранулём: в центре такой гранулёмы имеется очаг казеозного некроза, окруженный по периферии валом из эпителиоидных клеток и лимфоцитов с примесью макрофагов. Между эпителиоидными клетками и лимфоцитами располагаются гигантские клетки Пирогова – Лангханса. Также имеются эпителиоидноклеточные специфические гранулёмы. Заключение: полученная картина соответствует туберкулезу (рис. 3).
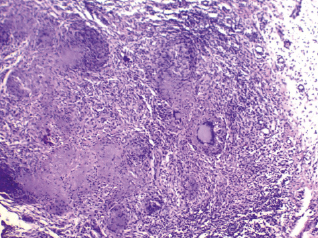
Рис. 3. Микроскопическая картина туберкулеза верхнечелюстного синуса. Окраска гематоксилином и эозином. Ув. 100
Консультация фтизиатра: учитывая данные гистологического исследования, пациента необходимо перевести в специализированную клинику для получения специфической терапии. Дальнейшее наблюдение и лечение проводилось в Национальном центре фтизиатрии. Пациент получала специфическое лечение в интенсивной фазе: изониазид, рифампицин, паразиамид этамбутол продолжительностью 3 месяца. В поддерживающей фазе: изониазид и рифампицин 5 месяцев, согласно рекомендациям ВОЗ для нерезистентных форм микобактерии туберкулеза. После проведенной терапии эндоскопический осмотр показал, что стенки постоперационной полости эпителизированы.
Особенностями данного наблюдения являются:
1) редкая локализация изолированного туберкулеза в околоносовых пазухах;
2) смешанный характер остеодеструкции пораженных стенок пазух с наличием остеопериостоза сохранившихся стенок, что может свидетельствовать о хроническом воспалительном процессе;
3) клинико-томографическую картину туберкулеза легко можно спутать с опухолевым поражением;
Проведенное хирургическое вмешательство по удалению изолированного туберкулеза околоносовых пазух и обеспечение адекватной специфической противотуберкулезной терапии позволило нам добиться излечения больного.
Туберкулез носа — редкое заболевание, которому подвержены больные туберкулезом легких, лимфоузлов или костей. Возникает чаще всего в молодом возрасте. Туберкулезные бактерии попадают на слизистую носа по лимфатической или кровеносной системе. Заражение слизистой оболочки носа случается в основном спутогенно (через мокроту), если имеет место открытая форма туберкулеза.
В редких случаях возможно заражение через лимфу или кровь (лимфогенно или гематогенно).
Клиническая картина
Существуют три формы туберкулеза верхних дыхательных путей:
Инфильтрат — это скопление в субэпителиальной ткани туберкулезных бугорков, вокруг которых располагается соединительная ткань, не подвергающаяся склерозированию, а имеющая склонность к последующему разрастанию. Поражение распространяется диффузно, в том числе на железы.
По мере снижения реактивности местный процесс усугубляется, происходит распад подэпителиально расположенных туберкул, появляются язвы. Далее, процесс уходит вглубь слизистой оболочки носа в особенности при наличии вторичной инфекции.
Симптоматика
На начальной стадии заболевания симптомы проявляются слабо. По мере роста инфильтратов дышать больному становится труднее. Когда инфильтраты распадаются и появляются язвы, отмечается появление специфических выделений — гнойных или слизисто-гнойных, в редких случаях с примесью крови. Когда выделения засыхают, они становятся причиной затруднения носового дыхания и зуда в носу. Удаляя засохшие массы из носа самостоятельно, больной рискует повредить туберкулезную язву и вызвать кровотечение.
Среди симптомов также отмечается нерезкая боль в области носа и сильная заложенность.
Диагностика
Диагностировать заболевание несложно, если имеют место другие туберкулезные очаги. Чтобы отличить туберкулез верхних дыхательных путей от сифилиса, необходимо иметь в виду, что туберкулез поражает исключительно хрящевую ткань носа, а сифилис помимо хряща поражает кость. Кроме того, сифилитические болезни отличает резкий запах, являющийся следствием некроза кости, а также сильные боли в области носа. При туберкулезе же подобных симптомов отмечено не было.

Боли могут проявляться лишь при туберкулезном периостите носовых костей, но это заболевание встречается крайне редко.
Симптоматика туберкулеза носа и рака носовой полости иногда совпадает настолько, что верный диагноз могут поставить только на основании гистологического исследования.
Диагностировать болезнь сложнее, если у больного отсутствуют проявления туберкулезного поражения других органов. Если же подобные симптомы имеются, появляется больше оснований говорить именно об этом диагнозе.
Лечение
Лечение должно быть продолжительным и комплексным и начаться сразу после постановки диагноза. Как и при любой форме туберкулеза, при туберкулезе носа применяется этиотропная терапия. Принимая во внимание распространенность процесса, проводят общую и местную терапию.
Основными препаратами для лечения этого заболевания являются:
- Фтивазид.
- Пара аминосалицилат натрия (ПАСК-натрий).
- Стрептомицин.
Помимо названных препаратов, при лечении заболевания могут использоваться также их аналоги.
С целью прижигания туберкулезных инфильтратов широко применяют кислоты (например, молочную, трихлоруксусную, парахлорфенол). Наиболее высокую эффективность специалисты отмечают при использовании парахлорфенола. Это вещество для лечения туберкулеза впервые применил врач-оториноларинголог, академик Н.П. Симановский.
Назначают также мазь на основе пирогалловой кислоты (10–20%) и йодид калия для внутреннего применения на срок от 4 до 8 недель.
Отдельные туберкулезные очаги могут быть удалены с помощью хирургического вмешательства (иссечение пораженной части носовой перегородки) либо путем электрокоагуляции. Существенный эффект отмечен при облучении слизистой оболочки носа кварцем через тубус. Дефекты лица, появившиеся вследствие туберкулеза носа, можно исправить, прибегнув к пластической хирургии. Делать это следует лишь после окончательного излечения основного заболевания.
Важную роль в лечении туберкулеза носа играют гигиена, климат и диета.
Профилактика
Профилактические мероприятия против туберкулеза верхних дыхательных путей включают в себя:
- Санацию верхних дыхательных путей.
- Отказ от вредных привычек (курения и чрезмерного употребления алкоголя).
- Возможную смену профессиональной деятельности (при неблагоприятных условиях труда).
- Санаторно-курортное лечение.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Различают две формы туберкулез носа: первичную (волчанка и туберкулема) и вторичную (язвенно-казеозный туберкулез носа и костный туберкулез носа). Причина - микобактерии.
Туберкулезная волчанка носа относится к классу внелегочного туберкулеза с поражением кожи и подкожной клетчатки различной локализации.
Туберкулезная волчанка носа чаще болеют женщины (65%). Поражения носа составляют 63%, щек - 58%, ушных раковин и периокулярных поверхностей -14%, в 13% случаев поражается красная кайма губ.
Код по МКБ-10
Патогенез и патологическая анатомия
Туберкулезная волчанка носа возникает в результате распространения МБТ гематогенным и лимфогенным путем из эндогенных очагов в других органах. Иногда, обычно в детском возрасте, наблюдается экзогенное заражение, вызванное массивным инфицированием поврежденной кожи. Различают локализованные и диссеминированные формы туберкулеза кожи. Туберкулезная волчанка носа относится к локализованным формам и поражает кожу носа, его слизистая оболочка с распространением на слизистой оболочки полости рта. Первичным элементом является бугорок (2-3 мм в диаметре) - люпома округлой формы, с четкими границами, мягкоэластической консистенции, буровато-розовой окраски, безболезненная при пальпации. Выделяют плоскую и раннюю инфильтративную формы туберкулезной волчанки носа.
Плоская форма представляет собой инфильтрат, образованный при слиянии люпом, расположенный в дерме и почти не выступающий над уровнем кожи. Инфильтрат имеет четкие фестончатые края, окруженные каймой гиперемии. Его распространение происходит за счет формирования по периферии новых бугорков. Поверхность инфильтрата может быть покрыта серебристо-белыми чешуйками, бородавчатыми разрастаниями, эрозиями и язвами или иметь другие особенности.
Инфильтративная форма туберкулезной волчанки носа характеризуется поражением мягких тканей хрящевой части носа и носогубной области, в результате чего в дерме и подкожной клетчатке образуется инфильтрат с нечеткими границами и шелушением на поверхности. Заживление инфильтрата происходит с образованием глубокого обезображивающего рубца. При длительном существовании волчаночного очага или рубца возможна его малигиизация: появляется плотный болезненный розовато-синюшный инфильтрат с некрозом в центре, часто покрытый черной плотной коркой (lupus-carcinoma).
Клиническое течение и симптомы туберкулеза носа
Клиническое течение туберкулезной волчанки носа носа длительное, продолжающееся многие годы, прерывающееся ремиссиями, иногда спонтанным выздоровлением, но чаще всего сопровождающееся распространением на слизистую облочку соседнинх дыхательных и пищепроводящих путей, лимфоидный аппарат, слуховую трубу, вплоть до среднего уха. Заболевание сопровождается региональным лимфоаденитом.
Особую клиническую форму туберкулезной волчанки носа представляет костный туберкулез пазушно-носовой системы. Эта форма туберкулезной волчанки носа характеризуется возникновением специфического периостита и остеита, вслед за которыми следуют так называемые холодные абсцессы, образующие свищи, казеозно-некротический распад тканей или образование псевдотуморалыюй туберкулемы, локализующейся чаще всего в области верхнего альвеолярного отростка. Больные предъявляют жалобы на боли в области основания пирамиды носа, собачьей ямки и надбровных дуг, в соответствии с тем, какая из воздухоносных систем поражена, - соответственно ячейки решетчатого лабиринта, верхнечелюстная или лобная пазуха.
В начальном периоде наблюдается побледнение кожи над пораженной областью, иногда - поднижнечелюстной лимфоадснит. На слизистой оболочке носа выявляются неизъязвленные туберкулезные узелки и инфильтраты. При эндоскопии верхнечелюстной или лобной пазухи с помощью универсального эндоскопа слизистая оболочка выглядит пятнистой с чередованием участков гиперемии и казеозных желтоватых налетов. Наличие этих изменений слизистой оболочки свидетельствует о переходе воспалительного процесса в зрелую стадию.
Зрелая стадия риносинусной формы волчанки характеризуется казеозно-некротическим распадом мягких и костных тканей пораженной области, образованием свищей и выделением из них гнойных и казеозных масс. Чаще всего поражается верхнечелюстная пазуха в области альвеолярного отростка. Возникающий здесь остеопериостит обладает экстенсивным ростом и сопровождается кровотечениями и невралгией второй ветви тройничного нерва. При лобной локализации волчанки остеит локализуется в области лобно-носового шва или в области решетчатой пластинки. При локализации в решетчатой кости процесс приобретает псевдотуморозную форму с образованием казеозных мае и свищей в области внутреннего угла орбиты или в решетчатой пластинке, что нередко приводит к грозному осложнению - туберкулезному менингиту. Поражение клиновидной пазухи характеризуется теми же изменениями, что и поражение решетчатой кости, в этом случае под угрозой поражения находятся зрительные нервы, пещеристый синус и гипофиз. Поражения околоносовых пазух сопровождаются гнойно-казеозными выделениями из носа.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]





Здравствуйте.
Мужчина, 31 год, рост 181, вес 58
2 мая простыл, симптомы вроде как ОРВИ (сначало першило горло, потом носоглотка, общая слабость, температура в норме - не выше 36.9). 11 мая стало уже легче, 13-го планировал вернуться к работе, однако из-за сильного похолодания снова заболел. На этот раз тяжесть в пазухах, боль в пазухах при наклонах головы вниз, также общая слабость в теле, выделения из носа часто, густые, белые, затем зелёноватые, через пару дней снова белые.
С вечера 15 мая боли при наклонах уже нет, однако лёгкая тяжесть в обычном состоянии в пазухах (по краям от носа и вокруг глаз) осталась, есть не очень сильная тупая боль слева от носа при резких движениях головы. Температура выше 36.9 не поднималась, общая слабость, нос заложен, но дышать можно.
Такое состояние плюс/минус по сей день, после первого промывания выделений из носа значительно меньше, но всё равно они есть, густые (нужно высмаркивать).
16 мая сделал снимок (скан и описание прилагаю, Заключение: R-признаки левостороннего гайморита), 17 приём у ЛОРа. Назначено лечение: цефтриаксон внутримышечно 7 дней, промывание методом перемещения (цефтриаксон и физраствор) - 4 дня, Долфин, Синупрет 2таб 3раза в день 7 дней. 24 мая повторный снимок (также в приложении, заключение: R-признаки двустороннего отёчного гайморита. Ринит). Из осмотра:
| Цитата |
|---|
| (уровень жидкости в левой в/ч пазухи). Перегородка умеренно смещена влево. При передней ригоскопии - слизистая носа слегка гипермирована, отдляемого нет. При фарингоскопии слизистая зева розовая, небные миндалины 1ст - налёта нет. При отоскопии - слуховые проходы свободные. МТ серые, знаки выражены. Диагноз: J32.0 хронический верхнечелюстной синусит Сопутствующие заболевания: J34.2 Смещена носовая перегородка |
От прокола отказался, врач рассказал, что антибиотиками в моей ситуации можно только облегчить симптомы, а гной никуда не денется и при следующем охлаждении организма даст новое обострение.
Назначено: Ринофлуимуцил 2 впрыскивания 3 раза в день 7 дней, УВЧ на в/ч пазухи 5 дней.
Был на приёме у врача в другой клинике, он предложил тот же прокол, и ринофлуимуцил+изофру в качестве альтернативы, или как вариант понаблюдать за ощущениями, так как антибиотик "возможно ещё не закончил действовать". Так же прокол советовал ещё один врач (знакомый).
Предыстория: часто простываю (раз в пару месяцев или чаще), обычно это ОРВИ без высокой температуры. Примерно пару лет (не помню точно, с какого времени) плохо дышит левая ноздря. Ещё год назад сразу два ЛОР-врача независимо друг от друга указали, что у меня искривлённая носовая перегородка и что нужна операция по выпрямлению. В детстве ставили гайморит / риносинусит (помню, что болели пазухи), как минимум с весны 2009 года гайморита не было и по ощущениям, и по снимкам/заключению ЛОРа.
Вопросы:
1) Верный ли диагноз "гайморит"?
2) Обязательна ли пункция? Советуют уже три врача, тогда как я уже давно читаю, что это неэффективно и может только добавить проблем в будущем.
3) ЛОР-врачи указывают на смещение носовой перегородки; визуально это так, но по описаниям снимков - искривления нет. Можно ли что-то сказать по снимкам, и нужна ли операция?
4) Что вообще делать, если не прокол и не операция? Антибиотик явно не помог. Дискомфорт в пазухах и вокгур глаза до сих пор, уровень жидкости по снимку вроде даже увеличился.
Спасибо
Снимок от 16 мая: (в полном размере откроется по клику)

Гайморитами называют воспалительные процессы в верхнечелюстных пазухах носа. Гайморовы пазухи занимают всю полость кости верхней челюсти. Гайморит является одной из разновидностей синуситов - воспалений синусов, т.е. пустых полостей костей, образующих лицо человека. В основе заболевания лежит воспаление слизистой оболочки, покрывающей внутренние стенки пазух, иногда болезнь проникает в костную ткань.
Виды гайморита
В зависимости от причин заболевания, механизма и течения болезни гаймориты делятся на несколько видов или типов.
Острый гайморит - быстроразвивающаяся форма болезни, которая, как правило, является следствием острых респираторных заболеваний: ОРВИ, простуды, обычного насморка, а также воспалений корней передних зубов верхней челюсти. Механизм заболевания одинаков: возбудители болезни через тонкие каналы, которыми синусы соединены с носом, или через костную ткань челюсти проникают в гайморовы пазухи. Организм начинает вырабатывать лимфоциты - особые клетки иммунной системы, которые призваны обезвреживать опасные микроорганизмы. В пазухах скапливается слизь, которая через каналы стекает в нос. Если слизь закупоривает каналы, она скапливается в пазухах, начинает давить на стенки, вызывая еще большее воспаление.
Если слизь без преград покидает места воспаления, болезнь проходит без осложнений. При закупорке каналов начинаются проблемы:
- повышенная температура;
- затрудняется дыхание;
- при прикосновениях болит верхняя челюсть вокруг носа;
- человек плохо спит ночью;
- чувствуется недомогание, усталость;
- снижается работоспособность;
- отекает лицо.
В некоторых случаях воспаление гайморовых пазух принимает хроническую форму: как правило, это происходит после одной или нескольких попыток лечения острого гайморита. Хроническое воспаление придаточных пазух может быть обусловлено наличием других заболеваний, не связанных с органами ЛОР или травмирующими факторами. Симптомы воспаления периодически стихают и обостряются:
- повышается температура тела, не превышающая 38 градусов;
- появляются и пропадают головные боли, возникающие при наклоне головы;
- из носа текут сопли желтого, желто-зеленого оттенков;
- ухудшается обоняние - больной не чувствует запаха пищи;
- постоянно отекает лицо;
- без причины идут слезы и появляется конъюктивит.
Гнойный гайморит - осложнение, вызванное неверным лечением или попыткой самостоятельного лечения острых форм болезни. Причиной заболевания чаще всего являются простуды, инфекционные и вирусные болезни, которые человек недолечил или перенес "на ногах". Гнойный гайморит вызывают скопления болезнетворных бактерий в гайморовых пазухах. Главная опасность этого заболевания - возможность поражения костных тканей лица, это серьезно осложнит лечение и растянет его на неопределенный срок.
Наиболее тяжело протекает и поддается излечению двусторонний гайморит - одновременное воспаление слизистой оболочки в синусах, расположенных с двух сторон от носа. Причиной заболевания наиболее часто являются микроорганизмы, проникшие в синусы из ротовой полости или органов дыхания, пораженные возбудителями - бактериями, грибками и вирусами. Чаще двусторонний гайморит проявляется в острой форме, перетекая в хроническую при неэффективном лечении.
Болезнь легко диагностируется по следующим признакам:
- интоксикацией всего организма: резкое повышение температуры, рвота, боли в суставах и мышцах;
- вялостью, апатией, потерей трудоспособности;
- отечностью лица с двух сторон;
- болезненностью области гайморовых пазух при прощупывании пальцами;
- повышенным слезоотделением;
- выделением большого количества соплей.
Заболеванию аллергическим гайморитом подвержены люди, страдающие от негативной реакции иммунной системы организма на внешние раздражители: цветочную пыльцу, пыль, тополиный пух и даже воду. Аллерген, проникая в придаточные пазухи, вызывает усиленную выработку лейкоцитов, которые, скапливаясь в синусах, закупоривают каналы, и воспаляют слизистую оболочку.
Для аллергического гайморита характерны:
- головные боли;
- слабость и апатия;
- боли в районе глаз и скул;
- повышение температуры;
- непроходимость носа.
Катаральным гайморитом чаще всего болеют дети и подростки. Он возникает после попадания вреднх бактерий в гайморовые пазухи, когда опухают слизистые оболочки носовой полости. При этом сужается канал, через который выводится слизь. Катаральный гайморит - наиболее легкая форма воспаления, которая при своевременном лечении проходит быстро и без последствий. Люди, перенесшие катаральный гайморит, отмечают:
- отсустствие аппетита;
- отечность век, лица;
- изменение цвета соплей;
- повышеную температуру;
- появление головных болей и ощущение давления вокруг носа;
- ломота во всем теле, боль в мышцах.
Полипозный гайморит развивается при появлении в носовых пазухах полипов, перекрывающих каналы для удаления слизи из синусов. Полипы в пазухах - аномальные болезненные разрастания, появляющиеся на слизистой оболочке в результате быстрого деления клеток. Медики не выработали точной причины образования полипов, считая, что они появляются в результате воздействия одного или нескольких негативных факторов: наследственности, травм, перенесенных вирусных или бактериолигоческих заболеваний.
Больные жалуются на признаки, характерные для большинства форм гайморита: повышенную температуру, выделение соплей; ухудшение общего состояния, притупления вкуса и обоняния, заложенность носа.
Болезни зубов влияют на здоровье органов ЛОР, доказательство тому - одонтогенный гайморит, который появляется у людей, не следящих за своими зубами. Корни 4, 5 и 6 зубов в вехней челюсти находятся очень близко к стенкам гайморовых пазух или прорастают внутрь. Зубная болезнь, поражая зубную коронку и корень, заражает слизистую оболочку синусов, "выпуская" гной внутрь пазухи. Слизь, скапливаясь в пазухе, закупоривает канал - развивается гайморит.
Причины возниковения
Гайморовы пазухи - природный барьер против инфекций, возбудителей болезни и других негативных факторов, которые находятся в воздухе, Поэтому основной причиной заболевания гайморитом является попадание на слизистую оболочку инфекций, аллергенов, грибков. Возбудители воспалительных процессов могут попасть в гайморовы пазухи через кровь.
Ухудшить работу слизистых оболочек может ослабление иммунной системы человека: причинами выделения недостаточного количества лейкоцитов являются постоянные заболевания простудой, ОРВИ, ринитами, аллегрические реакции, неправильное лечение болезней.
Человек может быть носителем стафилококка - разновидность вредной бактерии, которая какое-то время может не причинять вреда своему хозяину: с ней успешно справляется иммунитет. Как только иммунная защита слабнет - стафилококк начинает свою губительную работу.
Основными причинами, вызывающими гайморит, можно выделить:
- травмы гайморовых пазух, нарушающие слизистую оболочку;
- неграмотное или неполное излечение насморка или простудного заболевания;
- попадание в носоглотку болезнетворных бактерий, грибков и вирусов;
- ожоги слизистых оболочек синусов вредными химическими веществами;
- недостаточное увлажнение воздуха в закрытых помещениях;
- перенесенные инфекционные заболевания: ОРЗ, грипп;
- неправильное строение органов носоглотки;
- физическая травма перегородки носа;
- появление новообразований (аденоиды, полипы);
- аллергические реакции на различные раздражители;
- заболевания ВИЧ, СПИД, туберкулез;
- некоторые методы лечения (радиационное облучение);
- появление злокачественных и доброкачественных опухолей.
Медицинский факт: одной из основных причин возникновения гайморита является частое использование капель для лечения ринита. В результате чрезмерно частого применение лекарства в синусах образуется большое количество слизи в гайморовых пазухах, вызывающее закупорку каналов в носовую полость.

Симптомы
Появление нескольких тревожных симптомов по отдельности или одновременно должны насторожить больного: запустить развитие гайморита - значит потерять лучшее время для лечения и нажить множество осложнений вплоть до воспаления оболочки головного мозга.
Болевые ощущения чаще всего появляются в районе носа и вогруг него: утром болевые ощущения слабее, к ночи усиливаются. Боль приобретает нарастающий характер: интесивность - разная, от нескольких дней до пары часов. Через какое-то время боли перестают ощущаться в конкретных местах и появляется головная боль.
Повышение температуры - реакция организма на появление возбудителей болезни, которые вызвали такое явление, как общая интоксикация - отравление организма. При острой форме заболевания температура повышается до 38 градусов и выше. Хроническое течение гайморита может не вызывать высокой температуры или ее повышение до 37-37,8 градусов. На показатель температуры влияют состояние иммунной системы, особенности организма и возраст заболевшего, наличие других заболеваний.
Явный признак гайморита - обильное выделение соплей. На разных стадиях заболевания сопли могут менять оттенок:
- на начальной стадии болезни выделяются белые сопли - при попадании инфекции слизистая оболочка активно вырабатывает защитную жидкость - слизь белого или полупрозрачного оттенка;
- развитие воспаления вызывает выделение соплей зеленого цвета, который подскажет врачу, что гайморит находится в острой стадии;
- добавление к зеленому цвету желтого оттенка свидетельствует о появлении гноя и необходимости срочного медицинского вмешательства.
Следы и сгустки крови в соплях - сигнал опасности, свидетельствующий о тяжелой форме гайморита, которая может привести к самым непредсказуемым последствиям, если вовремя не начать лечение. Кровь может появить при травме хайморовых пазух, болезненных изменениях оболочки и костных тканей.
Гайморит развивается на фоне других признаков:
- заложен нос;
- давление в переносице, увеличивающееся, когда человек наклоняет голову;
- утрата трудоспособности;
- апатия и быстрая утомляемость;
- озноб;
- боли в областях вокруг носа, глаз, скул; десен;
- головная боль разной интенсивности;
- отсутствие аппетита;
- утрачивается обоняние и вкус;
- появляется слезотечение;
- неприятный запах изо рта и носа.
Диагностика
Диагностировать гайморит с высокой вероятностью может врач-отоларинголог, при невозможности попасть на консультацию к профильному специалисту нужно записаться на прием к терапевту.
Диагностика заболевания производится при помощи:
- анамнеза: анализа данных, которые сообщил заболевший, записей из истории болезней, наружного осмотра пациента, прощупывания болезненных областей на лице;
- исследования при помощи инструментальных методов - компьютерной и магнитной томографии, рентенограммы, ультразвукового оборудования, биопсии пазух, фиброоптической эндоскопии, диафаноскопии;
- лабораторного исследования анализов: крови, выделений из носа.
Выявить аномалию в придаточных пазухах полволяет диафаноскоп - медицинский инструмент, "просвечивающий" верхнюю челюсть. Конечная часть трубки прибора содержит мощный источник света - очень яркую лампочку. В специальной затемненной комнате врач вводит инструмент в рот пациенту, направляет свет на верхнее небо и просматривает "просветившиеся" гайморовые пазухи.
Фиброоптическая эндоскопия - метод исследования, при котором осмотр носоглотки больного производят через эндоскоп, оптический прибор, позволяющий осмотреть органы с их увеличением. Современные эндоскопы обладают функциями забора тканей и содержимого носа для анализа.
Биопсия - проникновение в носовые пазухи при помощи специальной игы и прием слизи для анализа прямо из места воспаления.
Если диагностика выявит признаки полипозного гайморита, то больному придется проконсультароваться с иммунологом, пульмонологом и аллергологом во избежание возможных осложнений: лечение проводится только хирургическим путем. Консультация аллерголога будет необходима в случае выявления аллергического гайморита.
Для успешного лечения одонтогенной формы заболевания потребуется помощь стоматолога: для устранения главного раздражающего фактора придется залечить или удалить корни пораженных зубов.
Лечение
Залог успешного лечения - своевременное обращение за квалифицированной медицинской помощью. Не надейтесь на то, что "само пройдет", не терпите боль до последнего - запишитесь на прием к врачу. Болеутоляющие препараты, которые можно купить в аптеке, не избавят от болезни - просто ослабят боль.
Лечение острого гайморита заключается в снятии отечности слизистой оболочки пазух и освобождении каналов для прохода слизи: врачом назначаются сосудосуживающие лекарства местного действия, например, нафазолин. Больной принимает препарат не более 5 дней. Для того, чтобы сбить высокую температуру, выписывают различные жаропонижающие средства, если у больного продолжаются ломота и боль в мышцах, другие признаки интоксикации - назначают антибиотики общего или местного действия.
Главной задачей при лечении хронических синуситов является устранение причин: недолеченных ЛОР-заболеваний, болезней зубов, неправильно сросшейся носовой перегородки, аденоидов. Если болезнь обостряюется - обострения снимают сосудосуживающимися лекарствами местного действия.
Для очистки носовых пазух используют промывание, которое медики называют "кукушкой": лежащему на спине пациенту через носовые каналы вводят дезинфицирующий раствор. Свое название процедура получила из-за просьбы проводящего процедуру медика повторять слово "ку-ку" - это делается для того, чтобы раствор не попадал в дыхательные пути. Ощущение от процедуры - как от погружения в воду с медленным "вдыханием" воды.
Физиотерпевтические процедуры назначают пациентам, у которых наметился прогресс в лечении: каналы пазух чисты, температура спала. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Для больных, излечивающихся от гайморита, полезна спелеотерапия - лечение воздухом карстовых или соляных шахт, пещер: в таком воздухе нет микроорганизмов, он насыщен углекислым газом.
Для лечения запущенных форм гайморита, а также для удаления полип и других новообразований применяют хирургические методы лечения.
Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Гайротомия - хирургическая операция по вскрытию придаточных пазух для очистки их от инородных тел, скоплений гноя, расширения канала или создания дополнительного пути отвода слизи. Гайротомию назначают:
- при тяжелых формах гнойных воспалений;
- при обнаружении полипов, разрастаний тканей слизистой оболочки синусов;
- для удаления частей корней зубов, пломб.
При назначении лечения врач, конечно, учитывает пожелания пациента и при малейшей возможности избежать вмешательства назначит консервативное лечение. Однако стоит прислушаться к настойчивому совету специалиста сделать пункцию носовой пазухи. Страх перед проколом чаще всего основывается на рассказах-страшилках друга, знакомого или родственника: "мне делали пять раз", "дырка не зарастала месяц, хотя доктор сказал, что через три дня зарастет".
В большинстве случаев операция по проколу гайморовых пазух происходит без осложнений, а ранка заживает через неделю другую в зависимости от организма человека. Пункция позволит врачу поставить более точный диагноз, быстро и своевременно очистить синус, удалив гной, ускорить излечение.
Для того, чтобы избежать воспаления в придаточных пазухах, нужно выполнять несколько простых правил:
- полностью излечивать насморк, простудные, вирусные и микробные заболевания;
- тщательно следить за гигиеной зубов, своевременно обращаться к стоматологу при появлении кариеса, болезней десен;
- избегать нахождения в пыльных, задымленных помещениях;
- по возможности избегать источников аллергии, посетить аллерголога, принимать антигистаминные препараты, назначенные врачом;
- есть больше свежих овощей и фруктов, купить в аптеке и принимать витаминные комплексы для поддержания естественного иммунитета;
- с этой же целью можно начать закаляться - постепенно, без крайностей вроде обливания холодной водой на зимнем морозе;
- избегать контактов с больными людьми или пользоваться медицинскими масками;
- в случае, если заболел член семьи - выделить ему отдельную посуду, полотенце;
- не злоупотреблять каплями от ринита;
- пить больше воды;
- промывать нос раствором морской солью или при помощи специальных нозальных спреев.
Людям, склонным к заболеванию гайморитам, нужно поменьше бывать на холодном воздухе, избегать купания в бассейнах с хлорированной водой, раздражающей слизистую оболочку носовых пазух.
Если человек уже подхватил насморк, то промывания соляным раствором - хорошее средство предупреждения закупорки каналов придаточных пазух. Пользуйтесь рецептами бабушек: закапывайте в ноздри растворы настоек ромашки, календулы - природных уничтожителей источников заболевания.
Справка: нельзя самостоятельно прогревать придаточные пазухи при остром гайморите: высокая температура только "подстегнет" развитие болезни и осложнит дальнейшее лечение.
Читайте также:


