Туберкулезный бурсит что это
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 10 лет.

Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
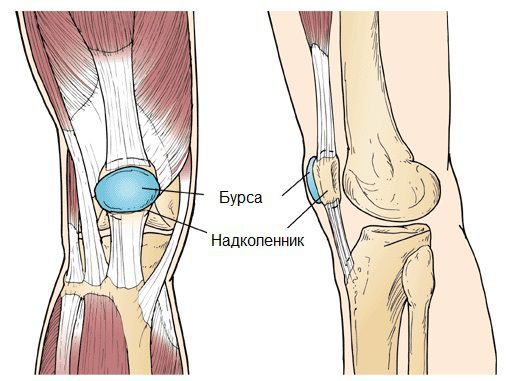
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
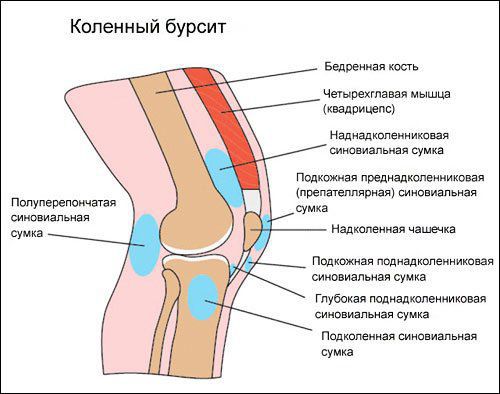
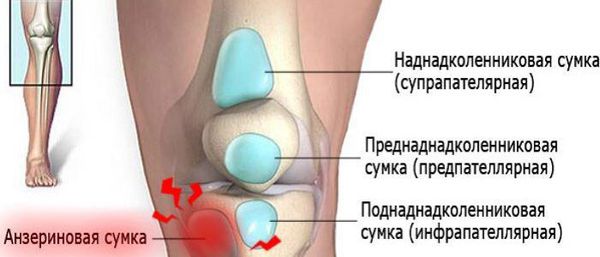
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10] .
Причины возникновения бурсита коленного сустава могут быть различными [5] :
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
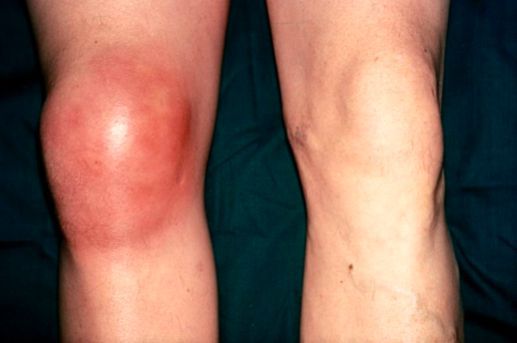
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- гиперемия (при острых бурситах);
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
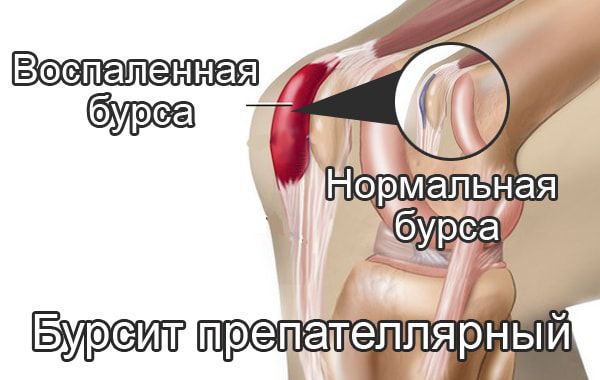
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит "гусиной лапки") — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1] . Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5] [8] . К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
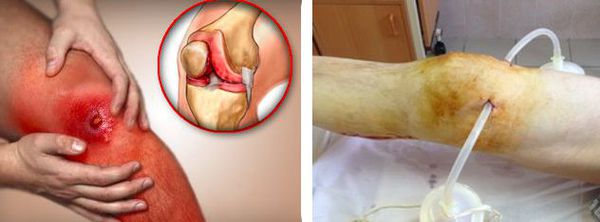
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8] .
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4] [9] .
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
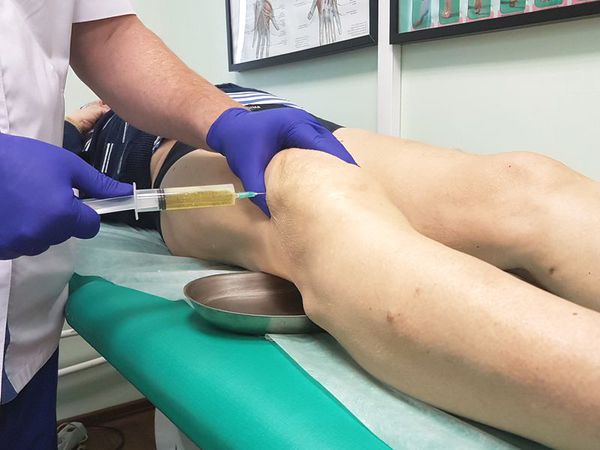
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7] .
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
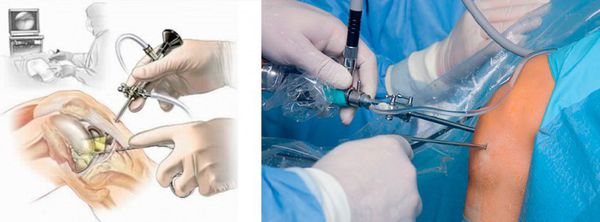
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6] .
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе "осложнения", возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры ( состояние, при котором нога не может быть полностью согнута или разогнута) . В более сложных случаях это может привести к нарушению опорной функции конечности [1] .
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется — гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.

Бурсит (происходит от лат. Bursa – сумка) – это заболевание, при котором происходит воспаление синовиальных сумок, представляющих собой щелевидные полости, сформированные синовиальной оболочкой. Для этого воспалительного заболевания характерно повышенное образование и скопление в щелевидных полостях жидкости, содержащей форменные элементы крови, так называемый экссудат.
По характеру течения болезни принято различать бурсит острый, подострый, хронический, рецидивирующий. В зависимости от причины возникновения воспалительного процесса бурситы классифицируют на специфические (связаны с попаданием патогенных микроорганизмов – гонорейные, туберкулезные, бруцеллезные, сифилитические) и неспецифические. Существует также деление бурситов в зависимости от характера скапливающейся жидкости (экссудата): различают гнойные, серозные, геморрагические.
Чаще всего бурситы возникают в области плечевого, локтевого, коленного и голеностопного суставов. Основная причина возникновения бурсита – постоянное давление, трения кожи, мышц и сухожилий о костные выступы. Поэтому можно говорить о том, что данное заболевание наиболее часто является следствием профессионального занятия отдельными видами спорта.
Причины заболевания
Причины возникновения бурсита весьма разнообразны. Наиболее часто причиной воспалительного процесса синовиальной сумки являются механические травмы: ушибы, ссадины, трещины. Такие травмы, как правило, провоцируют острые бурситы. Кроме того, к дополнительным факторам, сопутствующим возникновению острого течения болезни, относится попадание в синовиальную сумку патогенных микроорганизмов. Из гнойных очагов (фурункулы, карбункулы, пролежни, рожистые поражения) по путям течения лимфы или через кровь происходит инфицирование синовиальных сумок. Гнойную инфекцию можно занести в организм и при травмировании синовиальной сумки внешними факторами, то есть посредствам пореза или ушиба.
На начальной стадии острого бурсита происходит пропитывание тканей серозным экссудатом и скапливанием его в полости сумки. Такой бурсит носит название серозного. Если не начать лечение вовремя, то при наличии патогенной флоры воспаление приобретает гнойный характер – возникает гнойный бурсит. Гнойный бурсит в свою очередь при попадании гнойных образований в полость самого сустава может стать причиной развития гнойного артрита. При повреждении суставов или околосуставных тканей в околосуставных сумках и их карманах происходит скопление геморрагической жидкости, которая представляет собой смесь крови с плазмой. Такое явление характерно для травматического бурсита в острой форме.
Рецидивирующий бурсит возникает вследствие повторного инфицирования или повреждения суставов, после перенесения бурсита в острой или подострой форме. Это связано с тем, что зачастую в стенке синовиальных сумок или их карманах остается некоторые количество экссудата или некротизированных тканей. Поэтому любое повторное повреждение – благоприятная почва для рецидива.
Бурсит может быть не только самостоятельным заболеванием, но и возникать вследствие ряда заболеваний, таких как подагра, артрит, склеродермия. Как следствие таких заболеваний внутри синовиальной сумки того или иного сустава образуются кристаллы, которые и вызывают ее раздражение и набухание.
Основной причиной возникновения хронической формы бурсита является постоянное давление на очаги воспаления вследствие механического воздействия.
Симптомы бурсита
К основным симптомам бурсита относят появление болезненной припухлости округлой формы в месте расположения того или иного сустава. Припухлость имеет достаточно упругую консистенцию, а ее диаметр может быть около 10 см. Клиническая картина:
- общее недомогание;
- повышенная температура тела;
- болезненный отек на месте воспаления;
- нарушается полноценное функционирование сустава.
Симптоматика может отличаться в зависимости от патогенеза заболевания. Так, для гнойных бурситов характерно повышение температуры до 40 о , сильный отек тканей, окружающих синовиальную сумку, гиперемия кожи.
При хроническом бурсите симптомы не так ярко выражены, как при остром течении болезни. На месте расположения поврежденной синовиальной сумки также наблюдается припухлость округлой формы, однако она не столь болезненна и имеет достаточно мягкую консистенцию. Главное отличие хронической формы – отсутствие острых болей и полное сохранение функций сустава. При обострении хронического бурсита увеличивается количество экссудата в полости сумки, а это может привести к формированию заполненной жидкостью кистозной полости.
Особенности различных видов бурсита
Причиной возникновения бурсита локтевого сустава, как правило, является механическое повреждение локтевой синовиальной сумки и ее инфицирование при травмах. В результате повреждения сумка значительно увеличивается, приобретая при этом форму полусферы. В дополнение к механическому повреждению может произойти инфицирование сумки. В этом случае появляется резкая болезненность в области локтевого сустава, кожа в этом месте краснеет, повышается температура тела. Острый бурсит локтевого сустава нередко возникает у профессиональных теннисистов.
Особенность строения плечевого сустава предполагает наиболее частое поражение синовиальных сумок, которые не сообщаются с полостью самого сустава (акромиальная подкожная, поддельтовидная, субакромиальная сумка). При воспалении этих сумок появляется резкие боли при вращении конечностей или отведении их в стороны. Визуально плечевой контур сглажен, наблюдается увеличение мышцы, образуется припухлость по наружной плечевой поверхности. При надавливании на внутренний край бугра плечевой кости отмечается болезненность.
Одним из наиболее тяжелых по своему течению является воспаление подвздошно-гробешковой сумки. Она располагается между суставной капсулой и мышцами. Нередки случаи поражения глубокой и поверхностной сумки большого вертела. Характерные признаки гнойного воспаления таких сумок – резкая болезненность, которая наблюдается при отведении конечности в сторону, а также при вращении бедра. При визуальном осмотре и пальпации определяется болезненная припухлость под паховой связкой на передней поверхности бедра. А вот если припухлость расположена на наружной поверхности бедра, то такая картина больше характерна для гнойного воспаления синовиальной сумки большого вертела.
Особенность бурситов тазобедренных суставов заключается в том, что их достаточно сложно диагностировать. Это связано, прежде всего, со схожей симптоматикой бурситов и такого заболевания, как артрит. Однако существует целый ряд отличий. Для бурсита характерны: болезненность при сгибании и отведении бедра, наличие упругой припухлости под паховой связкой по передней внутренней бедренной поверхности, при нагрузке конечности отсутствует болезненность.
Воспалительный процесс в области коленного сустава чаще всего затрагивает подкожную преднадколенниковую, подсухожильную и подфасцильную сумки. В связи с особенностью строения они не имеют прямого сообщения с коленным суставом и расположены сразу под кожей. Как результат такого поверхностного расположения – наиболее частые (в сравнении с сумками других суставов) повреждения. Основные признаки воспалительного процесса – местный болезненный отек, повышение температуры тела, увеличение лимфатических узлов. Подколенный бурсит встречается не так часто и достаточно сложно диагностируется. Это связано с достаточно глубоким расположением сумки. Воспаление поднадколенниковой сумки характеризуется болью в суставе и незначительным ограничением движения конечности.
Лечение бурситов различного типа
Прежде чем начинать лечение, необходимо правильно поставить диагноз. Сложность диагностирования некоторых типов бурсита заключается в том, что симптоматика бурсита весьма схожа с другими заболеваниями, при которых поражаются суставы, например, с артритом. Необходимо определить также патогенез заболевания, взяв содержимое синовиальных сумок на бактериологическое исследование.
Для лечения специфических (инфекционных) бурситов, прежде всего, назначается антибактериальная терапия (антибиотики).
Для лечения ранней стадии бурсита протекающего в острой форме необходимо провести ряд мероприятий:
- покой;
- фиксирующие, давящие повязки;
- согревающие компрессы;
- противовоспалительные мази.
Хронический бурсит эффективно лечится удалением экссудата с помощью прокола, после чего полость синовиальных сумок промывается антисептическим или антибактериальным раствором.
В качестве лечения травматического бурсита предварительно вводят в полость синовиальных сумок 8-10 мл 2% - раствора новокаина, а затем применяют инъекции гидрокортизона с антибиотиками (25-50 мг до 5 раз).
Гнойные бурситы лечат при помощи пункций. В некоторых сложных случаях возможно применение хирургического вскрытия пораженной сумки для удаления гноя. Минусом такой процедуры является достаточно долгий период восстановления полноценного функционирования сустава.
Один из методов лечения бурсита с помощью грязей описан в статье "Лечение грязями при бурсите". Также при лечении некоторых форм бурсита рекомендуют попробовать глину - "Лечение глиной при бурсите, воспалительных болях".
Меры профилактики
В качестве основных мер профилактики бурсита можно выделить следующие:
- при возможности сведите к нулю постоянные травмы синовиальных сумок;
- при физических нагрузках обязательно применяйте специальные защитные повязки;
- даже при незначительных повреждениях обязательно обрабатывайте раны антисептиками, используйте бактерицидные повязки;
- своевременно лечите любые инфекционные заболевания.

В организме человека есть около 160 синовиальных сумок (бурс) – полостей с жидкостью внутри, которые предназначаются для снижения трения, для амортизации суставов. Они располагаются под фасциями, сухожилиями, мышцами, кожей в зонах костных выступов, но, в любом случае, имеют связь с суставами. Из-за травм и ряда иных причин бурсы могут воспаляться, и тогда возникает неприятная болезнь – бурсит.
Что такое бурсит?
Бурсит – это воспалительный процесс в синовиальной сумке, который протекает в острой и хронической форме. Заболевание сопровождается увеличением объема внутрисуставной жидкости, производством патологического экссудата с воспалительными элементами и клетками крови.
Развитие патологии происходит так:
- по мере воздействия провоцирующих факторов возникает воспаление;
- сосуды становятся проницаемыми, плазма через них выпотевает в бурсу;
- кровяные элементы разлагаются, жидкость превращается в желтоватый экссудат;
- объем суставной сумки увеличивается в диаметре;
- возникает внешне заметная припухлость и прочие признаки бурсита.
Причины бурсита
После травмы часто развивается острый инфекционный бурсит. Это заболевание возникает, когда через ранку, ссадину проникает инфекция: именно поэтому страдает локтевой сустав, ведь защищающая его кожа тонкая, и бурса легко поражается бактериями. Причины инфекционного бурсита могут крыться в общем ослаблении иммунитета, когда из отдаленных очагов микробы переносятся в сустав. 
Это происходит на фоне:
- иммунодефицитов;
- ВИЧ;
- онкоболезней;
- химиотерапии, лучевой терапии;
- рецидивирующих инфекций;
- алкоголизма.
Инфекции могут быть специфическими. Множественное воспаление суставов нередко сопутствует туберкулезу, сифилису, гонорее. Тяжелые формы заболевания способны развиваться при гнойном воспалении бурсы при пролежнях, остеомиелите, фурункуле, роже. Причиной такого типа бурсита обычно становится золотистый стафилококк.
Рискуют заполучить патологию люди, болеющие:
- сахарным диабетом;
- подагрой;
- ревматизмом;
- инфекционным артритом.
Классификация видов бурсита

В зависимости от локализации заболевание бурсит подразделяется на несколько форм.
Патология может охватывать такие суставы:
- плечевой;
- локтевой;
- коленный;
- тазобедренный;
- пяточный;
- голеностопный;
- реже – на пальцах рук, ног.
Инфекционные формы патологии вызваны различными возбудителями, по данному признаку бурсит бывает:
- специфическим (его симптомы спровоцированы микобактериями туберкулеза, гонококками, бледной спирохетой, бруцеллой);
- неспецифическим (причины болезни кроются в инфицировании синовиальных сумок стафилококками, стрептококками и иными видами неспецифических бактерий).
При бурситах в пораженной зоне могут протекать различные процессы, некоторые без должного лечения переходят с одной стадии на другую.
Классификация бурситов по типу воспаления и появившемуся экссудату такова:
- серозный – жидкость в бурсе прозрачная, чаще всего патология носит неинфекционный характер;
- геморрагический – в экссудате есть примеси крови;
- гнойный – самая тяжелая форма, бурса заполняется гноем;
- фибринозный – характерен для специфических форм, внутри синовиальной сумки начинает откладываться белок фибрин;
- известковый – хроническая форма, приводит к отложению кальция в бурсе;
- калькулезный – из-за скапливания кальция формируются камни (кальцинаты).
Симптомы патологии и осложнения
Если имеет место острый бурсит, симптомы яркие, вызывают много неприятных ощущений и не могут остаться незамеченными. Вокруг колена, локтя или иного сустава формируется округлая припухлость, на ощупь довольно твердая, обычно до 10 см в диаметре. 
Прочие признаки патологии:
- покраснение кожи;
- некоторая отечность тканей вокруг припухлости;
- боль – резкая, дергающая, стреляющая, в ночное время – пульсирующая;
- иррадиирование боли в конечность;
- увеличение отека и боли при нахождении в неподвижности состоянии.
Местная температура тела сильно повышается – порой она достигает 40 градусов. Если не вылечить болезнь в серозной форме, бурсит может перейти на стадию нагноения. Симптоматика усиливается: нарушается общее состояние, человек чувствует недомогание, разбитость. Температура может повышаться до 38-39 градусов, увеличиваются лимфоузлы, движения сустава ограничиваются. Есть риск развития гнойной флегмоны. Медикаментозное лечение на этой стадии невозможно, требуется операция. Когда у больного длительно существует хронический бурсит, симптомы менее явные. Припухлость небольшая, покраснения обычно нет, сустав нормально двигается.
Гнойный бурсит без должных мер может вызывать заражение иных органов с развитием свищей, некроза, остеомиелита и даже сепсиса.
Если не лечить хронические формы болезни, они могут осложняться:
- гигромой;
- рубцами и спайками;
- кальцинозом;
- хроническим тендинитом.
Постановка диагноза
Прежде чем проводить лечение бурсита сустава, важно правильно установить диагноз. После осмотра врач может предположить наличие острой формы (при сильной боли, отеке, покраснении), гнойного заболевания – в этом случае бурсит вызывает повышение температуры, резкий болевой синдром. Поскольку патология по проявлениям схожа с иными проблемами суставов (артрит, синовит), важна дифференциальная диагностика.
Назначают такие обследования:
- УЗИ, рентгенографию или КТ;
- пункцию синовиальной жидкости;
- бакпосев экссудата;
- артроскопию (обычно после травмы);
- общий анализ крови.
При хронической форме патологии чаще всего рекомендуется КТ околосуставной сумки, ведь только инструментальная диагностика поможет найти источник хронической боли – спайки, отложения кальция.
Лечение бурсита медикаментами
Как лечить бурсит, зависит от его формы.
Важно знать! "Эффективное и доступное средство от боли в суставах реально помогает. " Читать далее.

При острой патологии кроме медикаментозного лечения осуществляют общие меры:
- частичную иммобилизацию сустава – наложение бандажа, эластичного бинта, шины;
- исключение нагрузок на ногу, покой для снижения трения бурсы;
- ледяные компрессы для уменьшения отека.
Острый бурсит сустава инфекционного характера требует лечения антибактериальными препаратами. Обычно средства подбираются на основе данных анализа синовиальной жидкости. В иных случаях в курс вводят антибиотики широкого спектра действия – Цефтриаксон, Цефалексин и прочие цефалоспорины в таблетках или уколах.
Острые симптомы, сильную боль при бурсите можно снять приемом противовоспалительных препаратов – Ибупрофен, Кетонал, Найз, Мелоксикам и прочие. В крайнем случае, лекарства вводят в уколах. Лечение бурсита может быть и местным: на воспаленную область ставят компрессы с мазью Вишневского для рассасывания отека.
При хроническом бурсите сустава лечение заключается в использовании более мощных противовоспалительных препаратов – кортикостероидов (Дипроспан, Гидрокортизон). Обычно их вводят в бурсу при помощи тонкой иглы под контролем УЗИ. Это устраняет боль, прочие неприятные признаки. От регулярных мышечных спазмов назначают миорелаксанты (Мидокалм, Сирдалуд), против отложения солей антиподагрические средства (Аллопуринол). Важно также стимулировать собственный иммунитет, принимая витаминные комплексы, иммуномодуляторы.
Прочие виды лечения
Физиотерапевтическое лечение бурсита показано при его хронической форме. Обычно назначают массаж и мануальную терапию для активации кровообращения, ликвидации застоя, отека, напряжения мышц.
С той же целью в курс вводят такие процедуры:
- ударно-волновая терапия;
- УФО;
- электрофорез;
- парафин и озокерит;
- лечебные грязи;
- ванны.
После снятия иммобилизирующих приспособлений важно понемногу разрабатывать ногу, руку, для чего назначается лечебная физкультура. Комплекс подбирается индивидуально, причем длительность ЛФК не должна составлять менее 3-6 месяцев. Обязательно рекомендуется диета, которая исключит накопление солей и поможет сбросить вес. Ограничивают потребление соли, острой пищи, бобовых и специй, копченостей и жира. Вреден также крепкий чай, кофе, алкоголь.

Оперативное лечение при бурсите назначают в разных случаях. Скопления кальция убирают в ходе операции, мелкие растворяют и удаляют пункционной иглой. Гнойники вскрывают, проводят полную ревизию бурсы и полости сустава с промыванием антисептиками. Нередко приходится удалять околосуставную сумку, если в ней начался некроз тканей. Более тяжелой операцией считается остеотомия – изменение положения костей, их закрепление штифтами в нужном состоянии.
Народные методы терапии могут служить лишь вспомогательными мерами, отказ от традиционных средств недопустим.
Вот популярные рецепты:
- Смочить бинт настойкой прополиса, разведенной водой 1:1. Приложить в виде компресса к месту поражения на час (при хронической патологии).
- Отбить молоточком лист капусты, прибинтовать к конечности (для снятия отека).
- Отжать сок из лопуха, сделать с ним компресс. Держать 3 часа (от боли).
Профилактика болезни
Чтобы избежать развития заболевания, нужно не допускать травм, а при их наступлении правильно лечить область поражения – дезинфицировать ранки, царапинки, заклеивать и бинтовать конечность. При наличии плоскостопия важно носить специальную обувь, применять стельки. Наличие патологий опорно-двигательной системы тоже может спровоцировать бурсит, поэтому нужно использовать ортезы, бандажи, принимать необходимые медикаменты.
Спортсменам, работникам физического труда надо исключать серьезные перегрузки, носить защитные приспособления. Предотвратить проблемы поможет ЛФК, а также снижение веса, правильно подобранная диета. Для предотвращения хронизации бурсита нужно вовремя избавляться от острых проявлений, в этом случае опасность развития спаек, нагноения будет минимальной.
Читайте также:


