2 источники гриппа парагриппа аденовирусных инфекций
Острые респираторные вирусные инфекции (ОРВИ) — группа острых инфекционных заболеваний, вызываемых РНК- и ДНК-содержащими вирусами и характеризующихся поражением различных отделов дыхательного тракта, интоксикацией, частым присоединением бактериальных осложнений.
ОРВИ — самое распространённое заболевание, в том числе у детей. Даже в неэпидемические годы регистрируемая заболеваемость ОРВИ во много раз превышает заболеваемость всеми основными инфекционными болезнями
Возбудителями ОРВИ могут быть вирусы гриппа (типы А, В, С), парагриппа (4 типа), аденовирус (более 40 серотипов), РСВ (2 серовара), рео- и риновирусы (113 сероваров)
Болеют дети любого возраста.
Источник инфекции — больной человек.
Пути передачи инфекции — воздушно-капельный и контактно-бытовой (реже).
Естественная восприимчивость детей к ОРВИ высокая. Больные наиболее контагиозны в течение первой недели заболевания.
Для ОРВИ характерна сезонность — пик заболеваемости приходится на холодное время года.
После перенесённого заболевания формируется типоспецифический иммунитет. ОРВИ распространены повсеместно. Крупные эпидемии гриппа возникают в среднем 1 раз в 3 года, их обычно вызывают новые штаммы вируса, но возможна рециркуляция сходных по антигенному составу штаммов после нескольких лет их отсутствия. При ОРВИ другой этиологии в основном регистрируют спорадические случаи и небольшие вспышки в детских коллективах, эпидемий практически не бывает.
Патогенез ОРВИ
Все возбудители ОРВИ эпителиотропны. Вирусы адсорбируются (фиксируются) на эпителиальных клетках, проникают в их цитоплазму, где подвергаются ферментативной дезинтеграции.
Последующая репродукция возбудителя приводит к дистрофическим изменениям клеток и воспалительной реакции слизистой оболочки в месте входных ворот.
Каждое заболевание из группы ОРВИ имеет отличительные черты в соответствии с тропностью тех или иных вирусов к определённым отделам дыхательной системы.
Вирусы гриппа, РСВ и аденовирусы могут поражать эпителий как верхних, так и нижних дыхательных путей с развитием бронхита, бронхиолита и синдрома обструкции дыхательных путей, при риновирусной инфекции преимущественно поражается эпителий носовой полости, а при парагриппе — гортани. Кроме того, аденовирусы обладают тропностью к лимфоидной ткани и эпителиальным клеткам слизистой оболочки конъюнктивы.
Через повреждённые эпителиальные барьеры возбудители ОРВИ проникают в кровоток.
Выраженность и продолжительность фазы вирусемии зависит от степени дистрофических изменений эпителия, распространённости процесса, состояния местного и гуморального иммунитета, преморбидного фона и возраста ребёнка, а также от особенностей возбудителя. Продукты распада клеток, поступающие наряду с вирусами в кровь, оказывают токсическое и токсико-аллергическое действия. Токсическое действие в основном направлено на ЦНС и сердечно-сосудистую систему. Из-за нарушений микроциркуляции возникают гемодинамические расстройства в различных органах и системах. При наличии предшествующей сенсибилизации возможно развитие аллергических и аутоаллергических реакций.
Поражение эпителия дыхательных путей приводит к нарушению его барьерной функции и способствует присоединению бактериальной флоры с развитием осложнений.
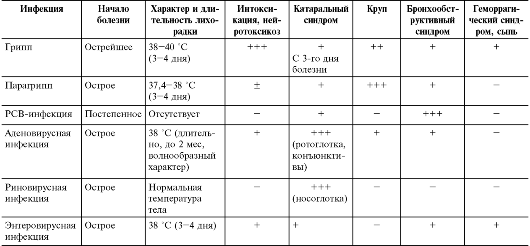
Интоксикация и лихорадка наиболее выражены при гриппе.
Парагрипп протекает с менее выраженной интоксикацией и кратко- временной вирусемией, но опасен, особенно для детей раннего возраста, в связи с частым развитием ложного крупа.
Аденовирусную инфекцию отличает постепенно нисходящее поражение дыхательных путей, репродукция вируса не только в эпителии, но и в лимфоидной ткани, длительная вирусемия, некоторые серотипы вируса (40, 41) могут размножаться в энтероцитах с развитием диареи.
РСВ поражает мелкие бронхи и бронхиолы, что приводит к нарушению вентиляции лёгких и способствует возникновению ателектазов и пневмоний.
Грипп
Продолжительность инкубационного периода составляет от нескольких часов до 1-2 дней.
Особенность начального периода гриппа — преобладание симптомов интоксикации над катаральными.
В типичных случаях заболевание начинается остро, без продромального периода, с повышения температуры тела до 39-40 ?C, озноба, головокружения, общей слабости, ощущения разбитости.
У детей раннего возраста интоксикация проявляется лихорадкой, вялостью, адинамией, ухудшением аппетита. Дети старшего возраста жалуются на головную боль, светобоязнь, боли в глазных яблоках, животе, мышцах, суставах, ощущение разбитости, першение в горле, жжение за грудиной, иногда появляются рвота и менингеальные знаки.
Иногда обнаруживают точечные кровоизлияния на мягком нёбе. Часто наблюдают лёгкую гиперемию лица и инъекцию сосудов склер, реже — носовые кровотечения. Отмечают тахикардию и приглушённость сердечных тонов. При выраженном токсикозе наблюдают транзиторные изменения со стороны мочевыделительной системы (микроальбуминурию, микрогематурию, снижение диуреза).
Состояние больных улучшается с 3-4-го дня болезни: температура тела становится ниже, интоксикация уменьшается, катаральные явления могут сохраняться и даже усиливаться, окончательно они исчезают через 1,5-2 нед.
Характерная черта гриппа — длительная астения в период реконвалесценции, проявляющаяся слабостью, быстрой утомляемостью, потливостью и другими признаками, сохраняющимися несколько дней, иногда недель.
В тяжёлых случаях возможно развитие геморрагического бронхита и пневмонии, возникающих в течение нескольких часов. Иногда в течение 2 сут от начала заболевания наблюдают прогрессивное усиление одышки и цианоза, кровохарканье, развитие отёка лёгких. Так манифестирует молниеносная вирусная или смешанная вирусно-бактериальная пневмония, нередко заканчивающаяся летально.
Показатели общего анализа крови: со 2-3-го дня болезни — лейкопения, нейтропения, лимфоцитоз при нормальной СОЭ.
Парагрипп
Продолжительность инкубационного периода составляет 2-7 дней, в среднем 2-4 дня.
Заболевание начинается остро с умеренного повышения температуры тела, катаральных явлений и незначительной интоксикации. В последующие 3-4 дня все симптомы нарастают. Температура тела обычно не превышает 38-38,5 ?C, редко сохраняясь на таком уровне более 1 нед.
При осмотре больного выявляют гиперемию и отёчность миндалин, нёбных дужек, зернистость слизистой оболочки задней стенки глотки.
Аденовирусная инфекция
Инкубационный период составляет от 2 до 12 дней. Основные клинические формы аденовирусной инфекции у детей — фаринго- конъюнктивальная лихорадка, ринофарингит, ринофаринготонзиллит, конъюнктивит и кератоконъюнктивит, пневмония.
Заболевание начинается остро с повышения температуры тела, кашля, насморка.
Лихорадка в типичных случаях продолжается 6 дней и более, иногда бывает двухволновой.
Интоксикация выражена умеренно. Постоянные симптомы аденовирусной инфекции — выраженные катаральные явления со значительным экссудативным компонентом, ринит с обильным серозно-слизистым отделяемым, гранулёзный фарингит, ринофарингит, ринофаринготонзиллит, тонзиллит с отёком миндалин (часто с фибринозными наложениями), влажный кашель, полилимфаденопатия, реже увеличение печени и селезёнки.
В разгар заболевания наблюдают признаки ларингита, трахеита, бронхита.
Патогномоничный симптом аденовирусной инфекции — конъюнктивит (катаральный, фолликулярный, плёнчатый). В процесс чаще вовлекается конъюнктива одного глаза, в основном нижнего века (рис. 19-1 на вклейке). Через 1-2 дня возникает конъюнктивит другого глаза. У детей раннего возраста (до 2 лет) нередко наблюдают диарею и боли в животе, обусловленные поражением мезентериальных лимфатических узлов.
Аденовирусная инфекция протекает довольно длительно, возможно волнообразное течение, связанное с новой локализацией патологического процесса. Некоторые серотипы аденовирусов, в частности 1-й, 2-й и 5-й, могут длительно сохраняться в миндалинах в латентном состоянии.
Респираторно-синцитиальная инфекция
Инкубационный период составляет от 2 до 7 дней. У детей старшего возраста респираторно-синцитиальная инфекция протекает обычно в виде лёгкого катарального заболевания, реже по типу острого бронхита.
Температура тела субфебрильная, интоксикация не выражена.
Наблюдают ринит и фарингит. У детей раннего возраста, особенно первого года жизни, часто поражаются нижние дыхательные пути — развивается бронхиолит, протекающий с бронхообструктивным синдромом.
Заболевание начинается постепенно с поражения слизистых оболочек носа, появления скудного вязкого отделяемого, умеренной гиперемии зева, нёбных дужек, задней стенки глотки на фоне нормальной или субфебрильной температуры тела.
Отмечают частое чихание.
Затем присоединяется сухой кашель, который становится навязчивым, несколько напоминающим кашель при коклюше; в конце приступа кашля выделяется густая, вязкая мокрота. По мере вовлечения в патологический процесс мелких бронхов и бронхиол нарастают явления дыхательной недостаточности.
Дыхание становится более шумным, усиливается одышка, преимущественно экспираторного характера.
Отмечают втяжение уступчивых мест грудной клетки на вдохе, усиливается цианоз, возможны короткие периоды апноэ. В лёгких выслушивают большое количество рассеянных средне- и мелкопузырчатых хрипов, нарастает эмфизема. В большинстве случаев общая продолжительность заболевания составляет не менее 10-12 дней, у части больных процесс приобретает затяжное течение, сопровождается рецидивами.
В общем анализе крови выраженных изменений обычно не обнаруживают. Содержание лейкоцитов нормальное, может быть небольшой сдвиг лейкоцитарной формулы влево, СОЭ в пределах нормы.
Риновирусная инфекция
Продолжительность инкубационного периода составляет 1-6 дней, в среднем 2-3 дня. Риновирусная инфекция протекает без выраженной интоксикации и повышения температуры тела, сопровождается обильным серозно-слизистым отделяемым из носа. Тяжесть состояния определяется обычно количеством носовых платков, использованных за сутки. Выделения при риновирусной инфекции очень обильные, что приводит к мацерации кожи вокруг носовых ходов. Наряду с ринореей часто наблюдают сухой кашель, гиперемию век, слезотечение. Осложнения развиваются редко.
Осложнения при ОРВИ могут возникнуть на любом сроке заболевания и бывают обусловлены как непосредственным воздействием возбудителя, так и присоединением бактериальной микрофлоры. Наиболее частыми осложнениями ОРВИ считают пневмонии, бронхиты и бронхиолиты. Второе по частоте место занимают гаймориты, отиты, фронтиты и синуситы. К грозным осложнениям, особенно у детей раннего возраста, следует отнести острый стеноз гортани (ложный круп). Реже наблюдают неврологические осложнения — менингиты, менингоэнцефалиты, невриты, полирадикулоневриты. При высокой лихорадке и резко выраженной интоксикации при гриппе возможны общемозговые реакции, протекающие по типу менингеального и судорожного синдромов. Тяжёлые формы гриппа могут сопровождаться появлением геморрагического синдрома (кровоизлияния на коже и слизистых оболочках, повышенная кровоточивость и т.д.). На высоте интоксикационных явлений возможны функциональные нарушения деятельности сердца, иногда развитие миокардита. ОРВИ у детей любого возраста может протекать с такими осложнениями, как инфекция мочевыводящих путей, холангит, панкреатит, септикопиемия, мезаденит.
Диагноз ОРВИ ставят на основании клинической картины заболевания. Учитывают выраженность и динамику появления основных клинических симптомов (лихорадки, интоксикации, катаральных явлений со стороны слизистых оболочек дыхательных путей, физикальных изменений в лёгких) и эпидемиологические данные.

ЛЕЧЕНИЕ
Лечение больных ОРВИ обычно проводят в домашних условиях. Госпитализация показана лишь при тяжёлом или осложнённом течении заболевания.
Объём лечебных мероприятий определяется тяжестью состояния и характером патологии.
Во время периода лихорадки необходимо соблюдать постельный режим.
Традиционно в лечении ОРВИ широко используют симптоматические (обильное тёплое питьё, полноценное питание), десенсибилизирующие (хлоропирамин, клемастин, ципрогептадин) и жаропонижающие (парацетамол, ибупрофен) средства.
Кислота ацетилсалициловая детям противопоказана (риск развития синдрома Рея).
Комплексное лечение больных с тяжёлыми формами ОРВИ, помимо этиотропного, включает обязательное проведение дезинтоксикационной патогенетической терапии. В период реконвалесценции желателен приём адаптогенов и витаминов, повышающих иммунную защиту.
ПРОФИЛАКТИКА
• введение в период эпидемии гриппа ограничительных мер для уменьшения скученности населения (отмена массовых праздничных мероприятий, удлинение школьных каникул, ограничение посещения больных в стационарах и т.д.);
• предупреждение распространения инфекции в детских учреждениях, семьях (ранняя изоляция больного — одна из важнейших мер, направленных на прекращение распространения ОРВИ в коллективе);
В большинстве случаев прогноз благоприятный. Тяжёлые формы (с развитием энцефалопатии, отёка лёгких, крупа III-IV степени) могут представлять угрозу для жизни.
ОРВИ у детей составляют около 60% всех заболеваний детского возраста.
Известно около 450 вирусов.
80% пневмоний развиваются на фоне вирусных инфекций и имеют затяжное
Возбудители вирусных инфекций зачастую сенсибилизируют организм ребёнка.
В первые три месяца жизни дети относительно устойчивы к вирусам.
Увеличение восприимчивости отмечается в возрасте от 6 месяцев до 3 лет жизни.
Фазы патогенеза ОРВИ:
1. репродукция вируса в клетках верхних дыхательных путей
3. токсические или токсико - аллергические реакции различных систем и внутренних органов (печень, сердце, ЖКТ, эндокринные органы)
4. развитие воспалительного состояния дыхательных путей с преимущественной локализацией в зависимости от этиологии в различных отделах дыхательного тракта
5. бактериальные осложнения
6. обратное развитие патологического процесса
Токсическое действие на организм оказывает не только вирус, но и продукты
распада клеток, попадающие в кровь.
Вирусы малостойки во внешней среде, чувствительны к дезсредствам, УФО,
Максимальная заразительность больного приходится на первые три дня
Продолжительность заболеваний в среднем 7 дней, при
АВИ может быть до 25 дней.
Пути передачи - воздушно - капельный, трансплацентарный, при АВИ - энтеральный, через конъюнктиву.
Грипп -
Известно несколько серотипов вируса гриппа (А, В, С).
Вирус выделяет сильный токсин.
Заболевание протекает в виде эпидемий.
Восприимчивы люди любого возраста.
Иммунитет вырабатывается на 1 – 2, максимально на 3 года.
Заражение происходит воздушно - капельным путём.
Источник - больной гриппом человек, который заразен до 4 - 7 дня болезни.
Вирус попадает на клетки слизистой оболочки носа и трахеи, разрушает клетки,
очень быстро репродуцируется, и примерно через 24 часа на месте внедрения
слизистая оболочка полностью нарушена, с кровоизлияниями.
Токсин вируса попадает в кровь, распространяется по всему организму, поражает в первую очередь нервную ткань и сосудистую систему.
Инкубационный период 1 - 2 дня.
На первый план выступают симптомы выраженной интоксикации.
Температура поднимается до 40°, держится 2-3 дня, затем снижается до
Даже субфебрильная температура тела переносится тяжело.
Иногда на 7 - 8 сутки отмечается вторая волна болезни - поднимается
вновь температура тела, которая держится 2 дня (двугорбая лихорадка при
Сильная головная боль, головокружение, сонливость, озноб, рвота, боли в глазных
яблоках, гиперестезии, у более старших детей - мышечные боли, боли в
Склеры инъецированы, ребёнок бледный, на щеках яркий румянец.
На 2 - 3 день развивается заложенность носа, за счёт отёка слизистой носа.
В зеве отмечается яркая разлитая гиперемия задней стенки глотки, зернистость за счёт увеличения фолликул.
Ещё через 1 - 2 дня появляется необильный серозный насморк, могут быть
На слизистой щёк, нёба, на коже лица, верхней части туловища могут появиться единичные геморрагические петехиальные элементы.
Вместе с насморком появляется кашель - сухой, мучительный, надрывный.
Если не развиваются осложнения, то через 4 - 5 дней происходит обратное
развитие болезни, но выписываем ребенка не ранее 10 - го дня.
У новорождённых грипп встречается редко. Болеют дети, начиная с 3 – х месячного
Температура у них субфебрильная или нормальная, вялые, плохо берут
грудь, заложен нос, беспокойно спят, могут быть рвота, жидкий стул.
В анализе крови - лейкопения, после 2 - 3 дня болезни может быть лейкоцитоз,
моноцитоз, увеличение СОЭ.
1. со стороны ЦНС - нейротоксикоз - токсический отёк головного мозга
Проявляется беспокойством, гипервозбудимостью, высокой лихорадкой (до 39 -40°), не поддающейся действию жаропонижающих средств, затем развивается вялость, заторможенность, потеря сознания и судороги, нарушается сердечно - сосудистая деятельность, функция дыхания и может наступить смерть.
2. со стороны органов дыхания - трахеобронхит, бронхит, пневмония
3. со стороны ЛОР – органов - отиты, синуситы
4. со стороны сердечной системы – миокардит
Парагрипп –
Развивается у детей первых трёх лет жизни.
Пик заболеваемости приходится на осень, зиму, весну (октябрь - ноябрь и февраль
Иммунитет типоспецифичен, но более напряжён, чем при гриппе, довольно
стойкий, поэтому дети к 5 - 6 годам имеют антитела к вирусу парагриппа.
Путь передачи - воздушно - капельный.
Вирус селится на слизистой оболочке гортани.
Инкубационный период от 1 до 7 дней, в среднем 3 - 4 дня.
Начало острое - температура тела повышается до 37,5 - 38,5°.
Интоксикация развивается параллельно с катаральными явлениями.
Она менее выражена, чем при гриппе.
Кашель сухой, с лающим оттенком, затем появляется осиплость голоса.
Насморк незначительный - в виде заложенности носа.
При осмотре задней стенки глотки отмечаются гиперемия, отёчность, крупная
Осложнение - ложный круп - это воспаление и отёк слизистой и подслизистой
оболочки гортани (чаще развивается в возрасте от 1 до 5 лет).
Проницаемость слизистой оболочки гортани повышается под действием токсина вируса.
Из сосудов выходит плазма, развивается отёк рыхлой клетчатки в подсвязочном аппарате гортани, происходит сужение просвета и наступает удушье.
Чаще развивается ночью, так как в горизонтальном положении приток крови к гортани больше.
Симптомы зависят от стадии стеноза.
При 1 стадии - компенсации - голос становится хриплым, на вдохе появляется стенотический шум, цианоз носогубного треугольника при волнении и физической нагрузке.
При 2 стадии - декомпенсации - усиливается инспираторная одышка, дыхание шум ное, слышно на расстоянии, в дыхании участвует вспомогательная мускулатура - раздуваются крылья носа, западает яремная область, над и подключичные ямки, втягиваются межрёберные промежутки.
Больной мечется, испуган, покрывается холодным потом.
При осмотре отмечается бледность кожных покровов, синюшный оттенок, цианоз носогубного треугольника.
При 3 стадии - асфиксии - дыхание становится редким и поверхностным, усиливается бледность кожи, ребёнок становится вялым, безучастным, зрачки расширяются, происходит потеря сознания, непроизвольное отхождение мочи и кала, может наступить смерть.
Длится стеноз 2- 3 дня, но может быть до 5 - 7 дней.
Аденовирусная инфекция (фаринго - конъюнктивальная лихорадка).
Источник инфекции - больные, реконвалесценты (до 3 недель), вирусоноситель
контактно - бытовой (через конъюнктиву глаз).
Ранимый возраст - от 6 месяцев до 3 лет.
Сезонность - сырое, холодное время года, чаще зимой, весной, но может встречаться и летом.
Иммунитет видоспецифичен, длится 3 - 4 года.
Вирус размножается на слизистой всех дыхательных путей, от носа до бронхиол, на слизистой конъюнктивы глаз, кишечника, в лимфоидной ткани, в паренхиматозных органах (печени).
Инкубационный период от 7 до 12 дней, чаще 7 дней.
1 вариант - катар верхних дыхательных путей.
Начало острое, температура повышается до 37,8 - 38°, катаральные симптомы
преобладают над интоксикацией.
Интоксикация нарастает по мере появления новых очагов поражения.
Насморк с первых часов заболевания обильный, слизистый.
Кашель с первых часов влажный.
В зеве - яркая гиперемия маленького язычка, задней стенки глотки, крупная
зернистость и мутноватая слизь по задней стенке глотки.
Лицо слегка одутловато, пастозно.
Болезнь развивается постепенно, один симптом следует за другим.
Через 3-4 дня от начала заболевания на слизистой миндалин может появиться
острый воспалительный процесс - отёк, гиперемия, боль при глотании, в области
лакун беловатые рыхлые налёты. Увеличиваются подчелюстные и шейные
2 вариант - начинается с конъюнктивита и интоксикации.
Вначале поражается конъюнктива одного глаза, затем - второго.
Конъюнктива резко гиперемирована, отёк век (мягкие на ощупь), из глаз вначале слизистое, а затем слизисто - гнойное отделяемое.
В углах глаз отмечается белесоватая плёночка - плёнчатый конъюнктивит (только при АВИ).
Температура 38 - 39°, может быть и выше, плохо поддаётся снижению, волнообразная (снижается на 2- 3 часа, затем повышается вновь), может держаться до 10 - 12 - 14 дней, затем литически падает и проходят явления конъюнктивита.
3 вариант - катаральные явления с абдоминальным синдромом.
Вначале болезни появляется рвота, затем разжиженный стул, может быть с примесью слизи, боли в животе, за счёт лимфаденита.
В общем анализе крови - нормальное содержание лейкоцитов или лейкопения, затем -лейкоцитоз, СОЭ в норме или умеренно ускорено.
v вирусологическое обследование (смывы из носоглотки)
Парагрипп — антропонозная ОРВИ. Характеризуется умеренно выраженной общей интоксикацией и поражением верхних дыхательных путей, преиму-щественно гортани; механизм передачи возбудителя — воздушно-капельный.
Этиология.Заболевание вызывается РНК-содержащим вирусом парагриппа, относящимся к роду парамиксовирусов. Главный патоген — вирус парагриппа 3 типа.
Патогенез.Инкубационный период 1–6 дней. Источник заражения — инфицированный человек (с явными проявлениями заболевания или его бессимптомным течением). Больной заразен приблизительно через 24 часа после инфицирования. Входными воротами инфекции являются слизистые оболочки глотки и гортани. Часть вирусов попадает в кровь, вызывая симптомы общей интоксикации.
Клиника. При парагриппе в первую очередь поражается гортань (возникает ларингит или ларинготрахеит), а затем бронхи (бронхит или бронхиолит) и несколько реже - слизистая оболочка носа (ринит). Начинается заболевание с поражения слизистой оболочки верхних дыхательный путей: все больные жалуются на осиплость или охриплость голоса (у некоторых — вплоть до полной афонии), першение или боль в горле, кашель ( вначале сухой, затем переходящий во влажный с выделением серозной мокроты; если присоединяется бактериальная инфекция, начинает выделяться гнойная мокрота). Температура тела при парагриппе невысокая (у взрослых не более 38°, у детей может быть выше) либо нормальная. Во время болезни развивается инфекционный, а после перенесённого заболевания — постинфекционный астенический синдром: слабость, утомляемость, головные и мышечные боли. Продолжительность болезни в среднем 5–7 дней. Кашель может сохраняться до двух недель и больше.
Лечениепарагриппа большей частью симптоматическое. Больным показан приём витаминных комплексов, постельный режим, теплые напитки и ингаляции. По мере необходимости (при выраженной лихорадке выше 38–38,5°) — жаропонижающие средства. При сильном сухом кашле показано применение противокашлевых средств; когда кашель становится влажным, противокашлевые препараты заменяют на отхаркивающие средства. В случае присоединения бактериального бронхита или других осложнений проводится лечение антибиотиками.
Прогноз заболевания благоприятный
Аденовирусная инфекция — разновидность острой респираторной вирусной инфекции (ОРВИ), вызываемая аденовирусом.
Эпидемиология. Источником заражения является больной человек или носитель. После перенесённой болезни человек может выделять вирус до 25 дней. Путь передачи — воздушно-капельный. Восприимчивость высокая, иммунитет типоспецифический. Заболеваемость может быть и в форме эпидемии, и в виде спорадических случаев. Для всех типов аденовирусов характерно наличие общего комплемент связывающего антигена
Клиника. Инкубационный период от 1 дня до 2 недель. Заболевание начинается остро, с подъёма температуры. Характерным является тетрада симптомов: ринит — фарингит — конъюнктивит — лихорадка. Также отмечаются симптомы общей интоксикации — слабость, вялость, головная боль, отсутствие аппетита, сонливость.
Осложнения. Чаще всего встречаются синуситы, отиты, редко пневмонии. Лечение. 1)Глазные капли (0,05 % раствор дезоксирибонуклеазы или 20-30 % раствор сульфацила натрия).1 % гидрокортизоновая или преднизолоновая мазь.
2) Если кашель носит влажный характер с трудно отхаркивающейся мокротой, можно применяют отхаркивающие препараты (бронхолитин, АЦЦ).
3) Витамины, антигистаминные препараты, симптоматические средства.
4) Дезинтоксикационная терапия, внутривенное введение полиионных кристаллоидных и коллоидных растворов при тяжело протекающей аденовирусной инфекции.
Вирусный гепатит С. Исходы, лечение.
Гепати́т C — антропонозное вирусное заболевание с паренте-ральным механизмом заражения, наиболее часто протекающее в виде посттрансфузионного гепатита с преобладанием безжелтуш-ных и склонное к хронизации.
Исходы.Выздоровление наблюдается в 15-25% всех случаев острого гепатита С, а в остальных - переход в вирусоносительство или хронические гепатиты, в подавляющем большинстве случаев с постепенным (в течении многих лет) формированием цирроза печени и крайне редко с развитием первичного рака печени - гепатокарциномы.
Лечение гепатита С. Основным и практически единственным действительно эффективным препаратом для терапии гепатита С является рекомбинантный альфа 2b - интерферон. В ряде случаев испольуются рибавирин , кортикостероиды.
77. Лейшманиозы ( висцеральный и кожный). Лейшманиозы — группа паразитарных природно-очаговых, в основном зоонозных, трансмиссивных заболеваний.
Вызывается паразитирующими простейшими рода лейшмания, которые передаются человеку через укусы москитов. Существует две основные формы этого заболевания: висцеральный лейшманиоз, или кала-азар, при котором поражаются органы ретикуло-эндотелиальной системы и кожный лейшманиоз, при котором поражаются кожа и подкожные ткани. Воротами инфекции является кожа в месте укуса москита, где происходит размножение и накопление лейшманий.
Клиника. Инкубационный период при висцеральном лейшма-ниозепродолжается от 3 нед до 3 лет. Заболевание начинается постепенно. Нарастает общая слабость, появляется лихорадка. Отмечается бледность кожи вследствие анемизации. Больные худеют, нарастают анемия, лейкопения, выявляется значительное увеличение печени (до пупочной линии) и селезенки (до полости малого таза). При исследовании крови - лейкопения, анемия, агранулоцитоз, тромбоцитопения, повышение СОЭ, уменьшение содержания альбуминов и повышение уровня глобулинов. Кожный лейшманиоз. 1) Антропонозный тип характеризуется длительным инкубационным периодом (3-8 мес). На месте внедрения возбудителя образуется небольшой бугорок (диаметром 23 мм), медленно увеличивающийся и через 36 мес покрывающийся чешуйчатой корочкой, под которой обнаруживается язва с подрытыми неровными краями. Рубцевание идет медленно и заканчивается через 1-2 года.
2) Зоонозный тип характеризуется более коротким инкубацион-ным периодом (до 3 нед), бугорок на месте укуса быстро увеличивается, через несколько дней его диаметр достигает 10-15 мм. В центре бугорка происходит некроз и открывается язва с широким инфильтратом и отеком вокруг. Диаметр язвы иногда доходит до 5 см. К 3-му месяцу дно язвы очищается, а через 5 мес заканчивается рубцевание.
Диагностика. Доказательством болезни служит обнаружение лейшманий (материал из бугорка, пунктатов костного мозга, лимфатических узлов). Если лейшманий обнаружить не удается, вспомогательным методом служат серологические реакции. Лечение. Для лечения висцерального лейшманиоза применяют препараты сурьмы- солюсурмин, глюкантим. При отсутствии эффекта от препаратов сурьмы приходится назначать амфотерицин В. При кожном лейшманиозе –солюсурмин. Прогноз. При отсутствии этиотропного лечения висцеральный лейшманиоз и эспундия заканчиваются летально. При кожных формах прогноз благоприятный, могут остаться обезображивающие рубцы. Профилактика. Раннее выявление и лечение больных, борьба с москитамипереносчиками, использование отпугивающих средств. Проводят прививки против кожного лейшманиоза. Прививки делают живыми культурами лейшманий на закрытых участках кожи.
Эпидемический сыпной тиф.
Эпидемический сыпной тиф — инфекционное заболевание, возбудителем которого является риккетсия Провачека . Заболевание является классическим трансмиссивным антропонозом. Источником инфекции обычно служит человек, больной эпидемической или спорадической рецидивной (болезнь Брилля-Цинссера) формой сыпного тифа.
Ведущий механизм заражения — трансмиссивный. Передача возбудителей осуществляется вшами, в основном платяными . Риккетсии проникают в организм человека при втирании инфицированных экскрементов насекомого в поврежденную расчесами кожу или при раздавливании на коже инфицированных вшей, реже при попадании инфицированного материала в конъюнктиву глаз или в дыхательные пути (в лабораторных условиях).
Восприимчивость человека к сыпнотифозной инфекции очень высокая во всех возрастных группах.
Патогенези патологическая анатомия. Механизм развития сыпного тифа схематично может быть представлен следующим образом: 1) внедрение риккетсии в организм и размножение их в эндотелиальных клетках сосудов; 2) разрушение клеток эндотелия и поступление риккетсии в кровь — риккет-семия и токсинемия; 3) функциональные нарушения сосудистого аппарата во всех органах исистемах в виде вазодила-тации, паралитической гиперемии с замедлением тока крови; 4) деструктивно-пролиферативные изменения капилляров с образованием тромбов и специфических гранулем; 5) активация защитных сил организма и специфическая иммунологическая перестройка организма; 6) выздоровление.
Клиника.Инкубационный период колеблется от 6 до 21 дня (чаще 12—14 дней).В клинической симптоматике сыпного тифа выделяют начальный период — от первых признаков до появления сыпи (4—5 дней) и период разгара — до падения температуры тела (длится 4—8 дней с момента появления сыпи).
Лечение.Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы ( тетрациклин), при непереносимости их эффективным оказывается левомицетин (хлорамфеникол). Из патогенетических препаратов назначают витамины, особенно аскорбиновую кислоту и Р-витаминные препараты, которые обладают сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений - гепарин.
Последнее изменение этой страницы: 2016-06-23; Нарушение авторского права страницы
Читайте также:


