Бактериальный вагиноз и вирусы
Бактериальный вагиноз: правда и вымысел
Бактериальный вагиноз — с этим заболеванием хотя бы раз в жизни сталкивались 8 из 10 женщин детородного возраста. Оно также диагностируется в 76% случаев обращений пациенток к гинекологу. Вместе с тем, вокруг бактериального вагиноза, также известного как дисбиоз влагалища или гарднереллез, по-прежнему ходит множество мифов. Попробуем разобраться, где заканчивается правда и начинается вымысел.

Миф № 1: бактериальный вагиноз передается половым путем
На самом деле природу заболевания лучше всего характеризует термин "бактериальный", предусмотрительно вынесенный в название.
Влагалище каждой женщины — это подвижная экосистема, в которой уживаются более 300 видов бактерий. В норме среди них преобладают лактобактерии, защищающие наш организм от вторжения и размножения болезнетворных микробов. Бактериальный вагиноз развивается, когда под действием тех или иных факторов полезные молочно-кислые бактерии уступают место условно-патогенной микрофлоре, вызывающей заболевание только при сниженном иммунитете. Раньше считалось, что ответственность за развитие патологии несет один-единственный вид бактерий — так называемая гарднерелла (Gardnerella vaginalis), однако в настоящее время ученые полагают, что заболевание возникает из-за самого факта нарушения "микробного равновесия".
Спровоцировать бактериальный вагиноз может все что угодно. По словам доктора медицинских наук, профессора кафедры акушерства и гинекологии лечебного факультета МГМСУ Александра Леонидовича Тихомирова, прежде всего это частые половые акты (более 4-5 в неделю), внутриматочная контрацепция, кунилингус, бесконтрольный прием антибиотиков, использование тампонов и синтетического белья, нарушение гигиены или, наоборот, чрезмерно частые спринцевания, которые приводят к вымыванию здоровой влагалищной микрофлоры. Однако, как и любой дисбактериоз, это заболевание не передается половым путем.
Миф № 2: из-за скрытого течения заболевания бактериальный вагиноз может обнаружить только врач
Иногда бактериальный вагиноз действительно протекает практически незаметно, без ярко выраженных симптомов. В таких случаях его диагностирование обычно происходит совершенно случайно, например, во время планового гинекологического осмотра. Однако гораздо чаще заболевание все же проявляет себя. "Основным, а порой и единственным симптомом дисбиоза влагалища являются обильные выделения белого или серого цвета с „рыбным“ запахом, сопровождающие незащищенный половой акт или менструации. При прогрессировании болезни выделения приобретают желтовато-серый оттенок, появляются жалобы на жжение и зуд вульвы, а также болевой синдром при половых отношениях", — описывает клиническую картину Александр Леонидович Тихомиров.
При обнаружении этих симптомов, даже если они не приносят ощутимого дискомфорта, следует сразу же обратиться к врачу.

Миф № 3: если бактериальный вагиноз — всего лишь форма дисбактериоза, то вряд ли он может быть опасным
Вопреки распространенному мнению, бактериальный вагиноз довольно опасен. Практически не доставляя дискомфорта на ранних стадиях, он, тем не менее, увеличивает риск "расцвета" гораздо более серьезных заболеваний: вульвовагинита (воспаления влагалища), эндометрита (воспаления слизистой матки), оофорита (воспаления яичников), сальпингоофорита (воспаления придатков) и других. Кроме того, многочисленными исследованиями установлена связь между дисбиозом влагалища и преждевременными родами, а также возникновением таких осложнений, как хориоамнионит (воспаление оболочек плода) и послеродовой сепсис.
Патология оказывает негативное воздействие и на новорожденных — по наблюдениям акушеров-гинекологов, дети с недостаточным весом чаще всего рождаются у женщин с бактериальным вагинозом.
Миф № 4: бактериальный вагиноз — заболевание женщин от 18 до 50 лет
Несмотря на то, что женщины детородного возраста являются основной группой риска, заболевание регулярно диагностируется и у девочек-подростков, и у тех, кому за 50. У девочек, не живущих половой жизнью, угнетение нормальной микрофлоры влагалища обычно возникает из-за приема антибиотиков и ношения синтетического белья, а женщин в постменопаузе — вследствие резкого ощелачивания влагалищной среды.
Миф № 5: дисбиоз влагалища следует лечить антибиотиками
Не будем еще раз говорить про то, что применять антибиотики без назначения врача не следует в принципе. Отметим лишь, что антибиотики уничтожают абсолютно все бактерии: как болезнетворные, так и полезные. Очевидно, что в этом случае ни о какой нормализации микрофлоры влагалища не может идти и речи.
Лечение бактериального вагиноза проходит в два этапа. Сначала назначаются противомикробные и антисептические препараты, снижающие количество условно-патогенных организмов, а затем пациентка принимает пробиотики — лекарственные средства, содержащие те самые лактобактерии. Второй этап, на котором происходит восстановление микрофлоры после лечения, не только нормализует текущее состояние, но и снижает риск возникновения других заболеваний половой сферы.
Отдельно следует остановиться на лечении бактериального вагиноза у девочек-подростков, не живущих половой жизнью. Бактерийные и биологические препараты для коррекции дисбиоза в этом случае не применяются, а предпочтение отдается оральным пробиотикам.
Во избежание рецидивов болезни крайне важно соблюдать правила личной гигиены:
- Не носите тесное, синтетическое белье. Оно нарушает кровообращение в органах малого таза и плохо вентилируется, создавая в области промежности теплую и влажную среду — идеальные условия для размножения гарднереллы.
- Не злоупотребляйте ношением тампонов и ежедневных прокладок, в особенности содержащих ароматизаторы.
- Грамотно подмывайтесь — не снизу вверх, а спереди назад.
- Используйте средства для интимной гигиены, способствующие восстановлению естественного уровня рН влагалищной среды. Оптимальный вариант — применять комбинацию из специального мыла и геля с Ph от 3,8 до 4,4 (эта информация должна быть указана на упаковке). Кроме того, в числе компонентов ищите молочную кислоту, желательно в комбинации с растительными экстрактами (календулы, ромашки, шалфея), увлажняющими слизистые оболочки.
Благодарим за помощь в подготовке материала Тихомирова Александра Леонидовича, акушера-гинеколога, д.м.н., профессора, и экспертов фармацевтической компании "ЭГИС".
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Бактериальный вагиноз (гарднереллёз) – это инфекционное заболевание женской половой системы. Имеет полиморфное происхождение, но суть патологии – изменение микрофлоры влагалища. Развивается на фоне сниженных защитных свойств организма. Заболевание протекает в скрытой форме, не характеризуется выраженной симптоматикой. Отличие от вагинита заключается в отсутствии признаков воспалительного процесса. Преобладающий симптом – обильные выделения из половых путей. Лечением патологии занимается гинеколог, к которому женщине следует обратиться до развития осложнений.
Что это такое

Развитию гарднереллёза подвержены женщины репродуктивного возраста. Поэтому причину развития заболевания нередко связывают с половым путём передачи. Физиологическая среда влагалища – кислая. Именно при такой микрофлоре патогенные возбудители, проникнув в половые каналы, не могут оказывать негативного воздействия на здоровье.
Естественная среда влагалища представлена лактобактериями – короткими толстыми палочками, которые растворяют гликоген. Клетки не видны визуально – определить их количество можно только с помощью микроскопа. Чтобы поддерживать стабильный уровень pH, концентрация лактобактерий должна быть не ниже 98%. Бактериальный вагиноз относится к числу полимикробных заболеваний.
Как развивается

Замещение физиологической среды влагалища патогенными микроорганизмами происходит под влиянием широкого спектра неблагоприятных факторов. Они связаны с перенесенными вмешательствами на органах половой системы, образом жизни, особенностями питания.
С момента изменения микрофлоры влагалища (после попадания в неё гарднерелл) и до появления первых признаков может пройти от нескольких дней до 2-3 месяцев и даже полугода. В крайне редких случаях инкубационный период занимал свыше 1 года. В этом вопросе определяющим фактором выступает состояние иммунитета женщины. Чем слабее защитные свойства организма – тем более выраженная симптоматика патологии и раньше она проявляется.
Факторы риска
С высокой долей вероятности бактериальный вагиноз развивается у женщин, для которых актуальны:
- Частые стрессы, проблемы психоэмоционального состояния
- Недавно перенесенные хирургические вмешательства или инструментальные диагностические процедуры на органах урогенитального тракта
- Кистозные новообразования в органах мочеполовой системы (независимо от количества, размера, локализации, причины развития)
- Использование препаратов, в составе которых присутствует ноноксинол-9 (например, Патентекс овал, Ноноксинол)
- Состояние после недавних родов (особенно, отягощённых)
- Ношение нижнего белья, изготовленного из синтетических тканей
- Становление менструального цикла (период гормональных изменений негативно отражается на состоянии слизистой оболочки влагалища, делает её уязвимой)
- Неконтролируемое или неоправданно длительное использование лекарств гормонального, противовоспалительного, противогрибкового свойства. Особенно это относится к применению антибиотиков.
- Перенесенная лучевая или химиотерапия (при опухолевых заболеваниях)
- Низкокачественное питание, соблюдение изнурительных диет
- Использование низкокачественных моющих средств
К группе риска развития гарднереллёза относятся женщины, которые чрезмерно часто проводят спринцевание, не выполняют гигиенические процедуры, переохлаждаются. Непереносимость латекса, повышенная чувствительность к лубрикантам, спермицидным кремам негативно воздействует на состояние слизистой оболочки влагалища.
Симптомы

Основные признаки развития бактериального вагиноза:
- Выделения из влагалища. Характеризуются резким рыбным запахом, зелёно-жёлтым оттенком, обильностью (их количество в 20 раз превышает норму). Консистенция густая, липкая, пенистая. Секреция усиливается после полового акта, спринцевания, месячных.
- Выраженная боль во время полового акта, которая побуждает прекратить его. Дискомфорт имеет острый, жгучий характер, сохраняется определённое время после интимной близости.
- Неприятные ощущения во время мочеиспускания (резь, раздражение внутри уретры).
- Бессонница, неприятные ощущения в нижней части живота во время месячных, не связанные с циклом.
- Резкий, гнилостно-рыбный запах от мочи, изменение её оттенка.
Во время осмотра цвет слизистых оболочек влагалища характерных признаков воспалительного процесса (отёка, покраснения) не наблюдается. Температура тела сохраняется в пределах нормы, также отсутствуют жалобы на типичные признаки интоксикации (озноб, слабость). Поэтому, не подозревая наличия заболевания, женщина не обращается к врачу или делает это с опозданием.
Причины
Специалисты выделяют следующие причины развития бактериального вагиноза:
- Изменение гормонального фона. Наблюдается в период полового созревания, беременности, климакса, после аборта.
- Дисбактериоз кишечника (нарушение его естественной микрофлоры). Развивается вследствие воспаления толстого или тонкого отдела кишечника, перенесенной интоксикации. Нарушению микрофлоры способствует соблюдение изнурительной диеты, голодание.
- Атрофические изменения слизистой оболочки влагалища (возникают преимущественно во время климакса).
- Постоянное использование во время месячных исключительно тампонов. Они способствуют внутривлагалищному застою крови, создают благоприятное условие для воспаления.
- Наличие сахарного диабета декомпенсированной формы. Патология способствует регулярному раздражению слизистой оболочки влагалища.
Риск развития гарднереллёза возрастает, если женщина ведёт беспорядочную половую жизнь, чрезмерно длительно использует внутриматочную спираль. Источник воспаления, присутствующий в организме, повышает вероятность появления инфекционной патологии.
Степени
В гинекологии применяют определённую классификацию бактериального вагиноза. Согласно таковой, по степени тяжести симптоматических проявлений заболевание делится на компенсированный, субкомпенсированный и клинически выраженный тип.
Характеризуется отсутствием лактобактерий во влагалище, что создаёт риск замещения естественной микрофлоры болезнетворными возбудителями. Такие показатели не относятся к патологическому состоянию. Нередко они связаны с чрезмерно тщательной гигиенической обработкой половых путей перед визитом к гинекологу. В частности, если женщина использовала для очищения интимной зоны антисептические препараты или высококонцентрированные моющие средства. Также бактериальный вагиноз этого типа возникает при онкологических новообразованиях – вследствие облучения и химиотерапии.
Характеризуется сокращением численности лактобактерий, что указывает на нарушение естественной микрофлоры влагалища. Отёка и покраснения слизистой оболочки половых путей не наблюдается. Поэтому выявить изменения можно только лабораторным способом. Лейкоциты – 15-20 в поле зрения, что относится к умеренной степени. Происходит увеличение прочей микробной флоры.
Особенности у беременных

Бактериальный вагиноз относится к числу заболеваний, учитывая опасность которого для плода, гинекологи рекомендуют проходить подробное предварительное исследование. Основные последствия болезни для ребёнка и будущей матери:
- Внутриутробное поражение плода. Последствия воздействия патогенной флоры на ребёнка – аномалии его развития. Происходит неправильное закладывание органов – в частности, сердца, нервной трубки, опорно-двигательного аппарата, костей черепа.
- Выкидыш. Инфекционный процесс стимулирует спазмы матки, что способствует отторжению плодного яйца. Первые признаки состояния – болезненность внизу живота, появление кровянистых выделений из половых путей.
- Замирание плода. Бактериальный вагиноз – это патологический процесс, крайне негативно воздействующий на развивающийся плод. Инфекция способствует нарушению кровоснабжения ребёнка, вызывает его интоксикацию, что влечёт внутриутробную гибель. Первые признаки состояния – тёмные кровянистые выделения из половых путей, повышение температуры тела до высоких цифр. Во время гинекологического осмотра устанавливают несоответствие размера матки сроку беременности.
Нередко бактериальный вагиноз может вызвать многоводие или маловодие, истмико-цервикальную недостаточность, несостоятельность плаценты. Также осложнения гарднереллёза – преждевременное наступление родов или инфицирование ребёнка во время его прохождения по родовым путям. В 2% случаев с наличием бактериального вагиноза связывают развитие преэклампсии во время беременности и преждевременный разрыв плодных оболочек.
Если патология возникла во время беременности – состояние усложняется из-за проблем с подбором лечения. Трудность заключается в том, что антибиотики и другие препараты противовоспалительного свойства противопоказаны во время вынашивания.
Возможные осложнения
Бактериальный вагиноз может вызвать уретрит, цистит, кольпит, цервицит, в наиболее отягощённых случаях – эндометрит. Перечислено воспаление мочевого пузыря, мочеиспускательного канала, влагалища, цервикального канала, внутреннего слоя матки. Вследствие хронического и зачастую скрытого воспаления указанных органов развивается бесплодие, но высок риск и внематочной беременности. Нарушение среды влагалища, возникшее во время вынашивания плода, повышает риск серьёзных осложнений.
К какому врачу обратиться

Лечением бактериального вагиноза занимается врач-гинеколог. Но определяющим фактором является первопричина патологии. Если заболевание обусловлено сахарным диабетом – понадобится дополнительное обращение к эндокринологу. При взаимосвязи бактериального вагиноза с половыми инфекциями необходимо обращение к венерологу. Если гарднереллёз – последствие дисбактериоза кишечника, нужно получить консультацию гастроэнтеролога.
Диагностика

Изначально врач проводит опрос и осмотр пациентки. Из анамнеза узнаёт о наличии проблем с пищеварением, смене полового партнёра, использовании новых интимных товаров. Также немаловажное значение имеет акушерский анамнез – нужно сообщить врачу, если во время беременности или родовой деятельности возникали осложнения. Во время осмотра на гинекологическом кресле никаких признаков воспаления не выявляют.
Цель обследования – исключение наличия заболеваний с похожими симптомами, а затем – определение степени поражения органов и наличия осложнений. Аналогичные признаки у течения уреаплазмоза, молочницы (вагинального кандидоза), трихомониаза. Обследование пациентки позволяет без труда дифференцировать инфекционную патологию. Стандартный набор диагностических процедур:
- Микроскопическое исследование мазка из влагалища. Наиболее показательный вид обследования. Выявляет все изменения вагинальной микрофлоры.
- Исследование крови на глюкозу, общеклинические и биохимические показатели.
- Анализ мочи общий (в образце выявляют большое количество лейкоцитов).
- Бактериологическое исследование мочи (посев).
- ПЦР-диагностика (выявление возбудителя патологии – гарднерелл).
Уже на основании результатов мазка становится понятно, что микрофлора влагалища – нарушена. Устанавливают, что молочнокислые бактерии почти отсутствуют, уровень лейкоцитов соответствует норме или немного превышает её, рН выделений – более 4,5. В 95% случаев для прояснения клинической картины перечисленных видов обследования – достаточно.
Дополнительные виды диагностики зависят от особенностей первопричины развития бактериального вагиноза. Не исключено, что понадобится проведение УЗИ органов брюшной полости, малого таза. Диагностику проводят накануне лечения, через 2 недели с момента его начала, и спустя 1 месяц после его завершения.
Лечение

Гарднереллёз не лечат оперативным способом – достаточно комплексного, но консервативного подхода. Кроме ликвидации инфекционного возбудителя, нужно восстановить pH влагалища. В перспективе выздоровления имеет немаловажное значение укрепление иммунных способностей организма.
Чтобы купировать бактериальный вагиноз, пациентке назначают:
- Использование противовоспалительного препарата (из перечисленных далее вариантов назначают 1 или 2). Метронидазол (Трихопол) по 1 табл. 2 р. в сутки, длительность терапевтического курса – 10 дней. Клиндамицин (150 мг) – по 1 табл. 4 р. в сутки. Продолжительность лечения – 1-1,5 недели. Тиберал (500 мг) – по 1 табл. дважды в сутки, до 5 дней подряд.
- Использование вагинальных суппозиториев с противовоспалительным, противогрибковым, антибактериальным действием. К ним относится Вагисепт, Тержинан, Вагиферон. Назначают введение по 1 свече 1 р. в день, после тщательной интимной гигиены. Терапевтический курс составляет 10 дней.
- Восстановление микрофлоры кишечника. Назначают Линекс (по 2 капсулы 3 р. в день, 3 недели подряд) или Хилак Форте (по 1 ч. л. на 100 мл воды 3 р. в день, 3 недели).
- Витаминотерапия. Вводят препараты группы B по отдельности или в виде комплексов (к ним относится Неуробекс, Нейрорубин). Терапевтический курс при условии внутримышечного введения лекарств – 10 дней.
- Диетическое питание. Отказ от употребления сладостей, кислых, острых, солёных, копчёных продуктов, блюд. Запрещён приём алкоголя и кофеина. Если бактериальный вагиноз обусловлен дисбактериозом кишечника, к числу нежелательного питания относятся жареные и жирные блюда, бобовые овощи.
После купирования патогенных микроорганизмов, показана нормализация микрофлоры влагалища за счёт применения таких препаратов, как Лактонорм, Бифидумбактерин, Ацилакт. Вагинально вводят Вагинорм, Лактогель или их аналоги.
На время лечения необходимо соблюдать половой покой. Не менее важно выполнять гигиенические мероприятия в полном объёме (особенно, после посещения туалета и во время месячных). Следует помнить, что бактериальный вагинит может инфицировать мужчину во время близости, вызвать осложнения для полового здоровья партнёра. Поэтому ему нужно одновременно проходить лечение, обратившись к урологу.
Прогноз
Если устранять не только гарднереллёз, но и причину его развития, перспектива восстановления состояния здоровья – благоприятна. Когда патология принимает затяжное течение, под угрозой оказывается репродуктивная функция женщины. В целом заболевание хорошо поддаётся устранению, но при условии, что лечение составляет врач, и пациентка выполняет все его рекомендации.
Профилактика
Чтобы избежать развития бактериального вагиноза, помогут такие рекомендации:
- Применение витаминов (особенно в период межсезонья)
- Защита от переохлаждения
- Ведение порядочной половой жизни
- Ограничение от стрессов
- Исключение использования аборт в качестве оптимального способа регулирования рождаемости
- Профилактика развития запора – отказ от употребления сухой пищи, дробное питание
- Подбор альтернативного метода контрацепции (при непереносимости латекса)
- Своевременная коррекция состояния кишечной микрофлоры
- Полноценное выполнение гигиенических мероприятий
- Нормализация уровня глюкозы в крови, регулярное посещение эндокринолога (при наследственной предрасположенности к сахарному диабету)
- Здравый подход к использованию товаров интимного предназначения
- Отказ от экспериментального отношения к подбору гигиенических средств
Чрезмерно частое использование тампонов во время месячных вызывает раздражение слизистой оболочки влагалища. Поэтому рекомендуется периодически применять прокладки. Не менее важно своевременно устранять заболевания органов урогенитального тракта, не допуская перехода патологий в хроническую форму. Также следует адекватно подходить к вопросу спринцевания, приёма препаратов.

Бактериальный вагиноз – это гинекологическая патология полиморфного происхождения, которую устраняют без операций. Даже при консервативном подходе, лечение должно быть комплексным – помимо медикаментозных назначений, включать диету, гигиену, половой покой. Патология вызывает осложнения только в случае длительного невнимания к своему здоровью. В частности, когда женщина подолгу не посещает гинеколога и не догадывается о наличии заболевания. Если патология обусловлена эндокринными или желудочно-кишечными нарушениями, понадобится посещение врачей этих профилей.
Видео: Как вылечить бактериальный вагиноз
Обзор
Бактериальный вагиноз ( гарднереллез, вагинальный дисбактериоз, дисбиоз влагалища ) — распространенное заболевание у женщин, связанное с нарушением состава нормальной микрофлоры влагалища и увеличением в нем количества других микробов, в том числе гарднереллы.
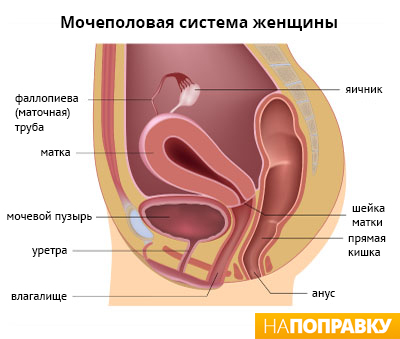
Бактериальный вагиноз не вызывает раздражения или зуда во влагалище, но приводит к появлению нетипичных влагалищных выделений — белей. При этом заболевании выделения из влагалища приобретают следующие признаки:
- сильный запах рыбы, особенно после полового акта;
- белый или серый цвет;
- становятся жидкими и водянистыми.
Для большинства женщин бактериальный вагиноз не является тяжелым заболеванием. Поводом для беспокойства могут стать симптомы бактериального вагиноза у женщины во время беременности, если ранее беременность имела осложнения.
Примерно половина женщин с бактериальным вагинозом не испытывают никаких симптомов. В таких случаях заболевание не угрожает вашему здоровью или беременности.
Обратитесь к гинекологу, если вы заметите нетипичные выделения из влагалища, особенно во время беременности. Важно пройти обследование, чтобы исключить другие инфекционные заболевания и предотвратить осложнения.
Как правило, вагиноз легко лечится коротким курсом антибиотиков, однако заболевание часто возникает повторно. Более половины женщин, вылечившихся от дисбиоза влагалища, вновь обнаруживают у себя симптомы вагиноза, как правило, в течение трех месяцев после выздоровления.
Причины бактериального вагиноза до конца не ясны, поэтому гарантированно эффективного метода профилактики данного заболевания не существует. Однако вы можете понизить риск нарушения микрофлоры влагалища следующими способами:
- откажитесь от использования парфюмированного мыла, пены для ванны с отдушками и антисептических жидкостей для ванн;
- не пользуйтесь влагалищными дезодорантами;
- не делайте спринцевание без назначения врача;
- не стирайте нижнее белье сильными моющими средствами.
Если часто пренебрегать этими правилами, естественный бактериальный баланс влагалища может нарушиться, что повышает вероятность развития бактериального вагиноза.
Причины бактериального вагиноза
До сих пор окончательно не ясно, что вызывает бактериальный дисбаланс, но следующие факторы могут усилить вашу предрасположенность к этому:
- активная половая жизнь, новый половой партнер или несколько партнеров;
- использование внутриматочной спирали — средства контрацепции;
- курение;
- парфюмированное мыло, антисептические жидкости для ванны или пена для ванны;
- промывание влагалища водой или другими жидкостями (спринцевание) без назначения врача;
- влагалищные дезодоранты;
- стирка нижнего белья с агрессивными моющими средствами.
По невыясненным причинам, дисбактериоз влагалища чаще встречается у чернокожих женщин, чем у представительниц любой другой этнической группы.
Как правило, бактериальный вагиноз не расценивают как инфекцию, передаваемую половым путем (ИППП), но мнения на этот счет расходятся. Существуют следующие доводы в пользу того, что дисбиоз влагалища является ИППП. Бактериальный вагиноз:
- чаще встречается у женщин, имеющих несколько половых партнеров;
- реже наблюдается у женщин, которые практикуют секс с презервативом.
Также существуют доказательства того, что женщины с бактериальным вагинозом могут передать заболевание другим женщинам во время полового акта, однако не ясно, как это происходит.
Есть также и доводы в пользу того, что дисбактериоз влагалища не является ИППП:
- не существует такого же заболевания у мужчин, нет никаких свидетельств тому, что бактерии, вызывающие бактериальный вагиноз у женщин, могут передаваться половым путем мужчине.
- лечение полового партнера мужского пола антибиотиками не предотвращает повторное развитие болезни у женщины;
- распространенность бактериального вагиноза в разных этнических группах может значительно различаться, что нельзя объяснить лишь половой активностью;
- иногда дисбиоз влагалища встречается у женщин, не живущих половой жизнью.
Многие специалисты полагают, что половая активность играет роль в развитии бактериального вагиноза, но вероятно и другие факторы оказывают влияние на его развитие.
Диагностика бактериального вагиноза
Если у вас появились нетипичные влагалищные выделения, как можно скорее обратитесь к гинекологу. Это необходимо прежде всего для того, чтобы исключить более опасные заболевания со схожими симптомами, например, трихомоноз или гонорею. Оба этих заболевания могут вызвать появление влагалищных белей.
Гинеколог может диагностировать по вашим симптомам и после осмотра влагалища. Однако для подтверждения диагноза необходимы дополнительные анализы.
Во время гинекологического исследования со стенки влагалища при помощи пластиковой палочки врач возьмет мазок — образец клеток и выделений. Процедура занимает всего несколько секунд и безболезненна, хотя ненадолго может вызвать неприятные ощущения.
Взятый образец исследуют на наличие различных микробов, что позволяет судить о состоянии влагалищной микрофлоры и наличии вагиноза. В некоторых клиниках результаты могут быть получены сразу же, но если образец отправляют в лабораторию, ожидание результатов может растянуться до недели.
Также врач может измерить уровень кислотности (pH) влагалища. Из влагалища будет взят мазок, которым затем проведут по специально обработанной бумаге. Цвет бумаги будет меняться в зависимости от уровня кислотности. Уровень pH выше 4,5 может указывать на наличие вагиноза.
Лечение бактериального вагиноза
Бактериальный вагиноз успешно лечится антибиотиками. В настоящее время нет доказательств тому, что пробиотики, которые содержатся в некоторых йогуртах, помогают в лечении или предотвращении дисбиоза влагалища.
Чаще всего для лечения назначается антибиотик метронидазол. Он выпускается в трех формах:
- таблетки, которые следует принимать дважды в день в течение 5-7 дней;
- одна таблетка более высокой дозировки, которую принимают только раз;
- гель, который наносится на стенки влагалища раз в день в течение пяти дней.
В большинстве случаев рекомендуется метронидазол в таблетках, которые следует принимать в течение 5-7 дней, так как они считаются наиболее эффективным методом лечения. Их можно принимать, если у вас появились симптомы бактериального вагиноза во время беременности. Если вы кормите грудью, скорее всего, вам порекомендуют метронидазол в форме геля, так как метронидазол в таблетках он может попадать в грудное молоко.
В некоторых случаях вместо метронидазола рекомендуют другой антибиотик, например, крем клиндамицин, который следует наносить на стенки влагалища раз в день в течение семи дней. Крем могут прописать, например, если в прошлом у вас была отрицательная реакция на метронидазол.
Какой бы курс антибиотиков вам ни прописали, важно пройти его до конца, даже если вы начали чувствовать себя лучше. Это поможет снизить риск того, что симптомы не пройдут или вернутся.
Метронидазол может вызывать тошноту, рвоту и слабый металлический привкус во рту. Лучше принимать препарат после еды. Если после приема препарата у вас начинается рвота, обратитесь к врачу, вам могут порекомендовать другой метод лечения. Не употребляйте алкоголь во время приема метронидазола и еще по крайней мере двое суток после завершения курса антибиотиков. Смешивание алкоголя с препаратом может усилить побочные эффекты.
Если вы проходите лечение от бактериального вагиноза (БВ), вам следует воздерживаться от нескольких вещей, чтобы повысить потенциальную эффективность лечения. Например, вам не следует промывать влагалище или использовать антисептические средства, парфюмированное мыло и пену для ванны.
Некоторым женщинам не удается вылечить бактериальный вагиноз одним курсом антибиотиков. Если первый курс лечения вам не помог, врач проверит, правильно ли вы принимали лекарства. Если да, то вам могут порекомендовать один из перечисленных ниже альтернативных методов лечения.
Если вам была поставлена внутриматочная спираль, которая, по мнению вашего врача, может быть одной из причин нарушения влагалищной микрофлоры, вам могут порекомендовать удалить ее и использовать другой метод контрацепции.
Коррекция кислотно-щелочного баланса влагалища — сравнительно новый метод лечения дисбактериоза влагалища. Как правило, это подразумевает нанесение геля на стенки влагалища, который будет менять кислотно-щелочной баланс, делая среду влагалища менее благоприятной для размножения вредных бактерий. Большинство средств для корректировки кислотно-щелочного баланса влагалища можно купить в аптеке без рецепта, но эффективность такого лечения до сих пор не подтверждена. Некоторые исследования показали, что это помогает в лечении вагиноза, другие же свидетельствуют, что оно неэффективно или менее эффективно по сравнению с антибиотиками.
Осложнения при бактериальном вагинозе
Большинство женщин могут вылечить бактериальный вагиноз без каких-либо осложнений. Однако существует небольшой риск осложнений, если болезнь не лечить.
Есть свидетельства того, что при отсутствии лечения бактериальный вагиноз, вызывающий симптомы во время беременности, может повысить риск развития осложнений, связанных с беременностью, особенно если в прошлом у вас уже были подобные осложнения.
Осложнения при беременности, которые могут возникнуть вследствие бактериального вагиноза, включают в себя:
- преждевременные роды — когда ребенок рождается раньше 37-й недели беременности;
- выкидыш — потеря плода в течение первых 23-х недель;
- преждевременный разрыв плодного пузыря — пузыря с жидкостью, в котором развивается плод;
- хориоамнионит — заражение оболочек хориона и амниона (оболочек, из которых состоит плодный пузырь) и амниотической жидкости (жидкости, окружающей плод);
- послеродовый эндометрит — заражение и воспаление тканей матки после родов.
Если вы беременны и у вас появились симптомы вагиноза, как можно скорее обратитесь к гинекологу. Хотя риск развития осложнений невелик, лечение поможет еще больше его снизить. Если бактериальный вагиноз не вызвал никаких симптомов, нет оснований полагать, что он увеличит риск развития осложнений при беременности. Поэтому если вы беременны и у вас обнаружили нарушение влагалищной микрофлоры, но он это никак не проявляется клинически, вам могут порекомендовать воздержаться от лечения.
Есть свидетельства того, что вагиноз может увеличить риск ИППП, например, хламидиоза. Возможно это происходит потому, что изменение числа бактерий в влагалище снижает вашу защиту от инфекции.
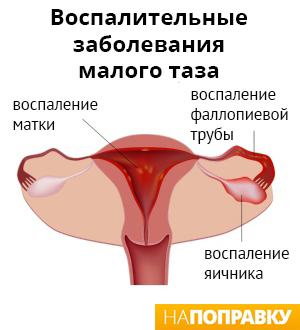
Есть основания полагать, что бактериальный вагиноз может повысить риск развития воспалительного заболевания органов малого таза (ВЗОМТ). ВЗОМТ заключается в заражении и воспаленииверхней части женских половых путей, включая матку, фаллопиевы трубы и яичники.
Симптомы ВЗОМТ включают в себя:
- боль в области таза или внизу живота;
- неприятные ощущения или боль глубоко в области таза при половом акте;
- кровотечение между месячными и после секса.
При ранней постановке диагноза ВЗОМТ, как правило, можно успешно вылечить курсом антибиотиков. Однако примерно каждая пятая женщина, перенесшая это заболевание, станет бесплодной из-за сильного рубцевания фаллопиевых труб.
Если вы обнаружите какие-либо симптомы ВЗОМТ, обратитесь к гинекологу. Откладывание лечения или повторное возникновение ВЗОМТ могут повысить риск бесплодия.
Женщины с дисбактериозом влагалища в случае проведения экстракорпорального оплодотворения (ЭКО) имеют меньшие шансы на успех и более высокий риск выкидыша на раннем сроке. Поэтому если вы проходите ЭКО, необходимо своевременное восстановление нормального состава микрофлоры влагалища.
К какому врачу обратиться при бактериальном вагинозе?
С помощью сервиса НаПоправку вы можете выбрать хорошего гинеколога для лечения и диагностики бактериального вагиноза.
Читайте также:


