Бешенство у человека симптомы тут бай
Бешенство (другие названия: рабиес (лат. rabies), устаревшее — гидрофобия, водобоязнь) — острое инфекционное заболевание, возникающее после укуса зараженного животного, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
- Бешенство — болезнь, предотвратимая с помощью вакцин, встречается более чем в 150 странах и территориях.
- В подавляющем большинстве случаев смерти людей от бешенства источником инфекции являются собаки.
- Ликвидация бешенства возможна путем вакцинации собак.
- Ежегодно от этой инфекции умирают десятки тысяч человек, в основном, в Азии и Африке.
- 40% людей, подвергшихся укусам предположительно бешеных животных — это дети в возрасте до 15 лет.
- Немедленное промывание раны и иммунизация, сделанная в течение нескольких часов после контакта с предположительно бешеным животным, могут предотвратить развитие бешенства и смерть.
- Ежегодно более 15 миллионов людей в мире получают постэкспозиционную вакцинацию для предотвращения развития болезни; по оценкам, это позволяет ежегодно предотвращать сотни тысяч случаев смерти от бешенства.
Бешенство — это инфекционная вирусная болезнь, которая после появления клинических признаков почти всегда заканчивается смертельным исходом. Более чем в 99% случаев заболевания людей вирус бешенства передается домашними собаками.
Бешенство является забытой болезнью среди людей в бедных и уязвимых сообществах, где случаи смерти редко регистрируются, а вакцины для людей и иммуноглобулин далеко не всегда доступны. Чаще всего эта болезнь поражает детей в возрасте 5-14 лет в отдаленных сельских сообществах.
Ликвидация бешенства среди собак
Бешенство предотвратимо с помощью вакцин. Вакцинация собак является наиболее эффективной по стоимости стратегией профилактики бешенства у людей. Благодаря вакцинации собак можно не только снизить смертность, обусловленную бешенством, но и уменьшить потребности в ПЭП в качестве компонента медицинской помощи, оказываемой пациентам, пострадавшим от укусов собак.
Профилактическая иммунизация людей
Для предэкспозиционной иммунизации могут быть использованы безопасные и эффективные вакцины. Такая иммунизация рекомендуется для людей, совершающих поездки, особенно в сельские районы, и проводящих много времени на природе, катающихся на велосипедах, живущих в палатках и предпринимающих пешие прогулки, а также для людей, отправляющихся в длительные поездки, и людей, переехавших жить в районы со значительным риском экспозиции. Предэкспозиционная иммунизация рекомендуется также для людей, занимающихся некоторыми видами деятельности высокого риска, таких как лаборанты, работающие с живыми вирусами бешенства и другими вирусами, вызывающими бешенство (лиссавирусами), и для людей, профессионально или непрофессионально занимающихся такими видами деятельности, при которых возможен прямой контакт с летучими мышами, хищниками и другими млекопитающими в районах, пораженных бешенством. С учетом того, что дети подвергаются повышенному риску инфицирования в связи с тем, что во время игр с животными они могут получать серьезные укусы и могут не сообщать об укусах животных, для детей, живущих в районах высокого риска или посещающих такие районы, может быть предусмотрена иммунизация.
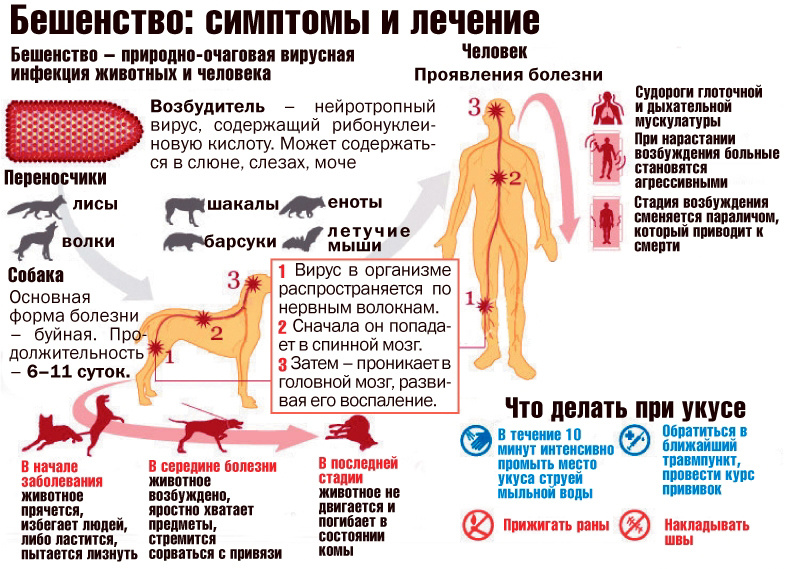
Инкубационный период бешенства длится обычно 1-3 месяца, но может варьироваться от менее 1 недели до более одного года. Первоначальными симптомами бешенства являются высокая температура и во многих случаях боль или необычные, необъяснимые ощущения покалывания, пощипывания или жжения (парестезия) в месте раны.
По мере распространения вируса по центральной нервной системе развивается прогрессивное, смертельное воспаление головного и спинного мозга.
Возможно последующее развитие двух форм болезни. У людей с буйным бешенством появляются признаки гиперактивности, возбужденное поведение, гидрофобия и иногда аэрофобия. Через несколько дней наступает смерть в результате кардиореспираторной остановки.
На паралитическое бешенство приходится около 30% всех случаев заболевания людей. Эта форма бешенства протекает менее драматично и обычно дольше, чем буйная форма. Мышцы постепенно парализуются, начиная с места укуса или царапины. Медленно развивается кома и, в конечном итоге, наступает смерть. При паралитической форме бешенства часто ставится неверный диагноз, что способствует занижению данных о болезни.
Тестов для диагностирования инфекции бешенства у людей до наступления клинических симптомов не существует, и до тех пор, пока не разовьются особые признаки бешенства, такие как гидрофобия и аэрофобия, постановка клинического диагноза может быть затруднена. Прижизненное и посмертное подтверждение бешенства у людей может осуществляться путем применения различных диагностических методик, направленных на выявление целого вируса, вирусных антигенов или нуклеиновых кислот в инфицированных тканях (мозге, коже, моче или слюне).
Инфицирование людей обычно происходит через кожу в результате глубокого укуса или царапины инфицированным животным. Основными носителями и переносчиками бешенства являются собаки. По оценкам, они являются источником инфекции во всех случаях смерти от бешенства, ежегодно происходящих в Азии и Африке.
На Американском континенте источником инфекции в большинстве случаев смерти людей от бешенства являются летучие мыши. Но недавно бешенство летучих мышей стало угрозой для здоровья людей также и в Австралии и Западной Европе. Случаи смерти людей в результате контактов с лисицами, енотами, скунсами, шакалами, мангустами и другими видами хищных животных, являющихся носителями бешенства, происходят очень редко.
Передача инфекции может также произойти в случае, если инфекционный материал, обычно слюна, вступает в прямой контакт со слизистыми оболочками или свежими ранами на коже человека. Передача инфекции от человека человеку при укусе теоретически возможна, но никогда еще не была подтверждена.
В редких случаях бешенством можно заразиться при вдыхании аэрозолей, содержащих вирус, или при трансплантации инфицированного органа. Употребление в пищу сырого мяса или других тканей животных, инфицированных бешенством, не является источником инфекции людей.
Лечение после экспозиции
Постэкспозиционная профилактика (ПЭП) — это лечение человека, пострадавшего от укусов, начатое незамедлительно после воздействия вируса бешенства для предотвращения инфекции бешенства. Она состоит из следующих компонентов:
- местная обработка раны, проведенная как можно скорее после экспозиции;
- курс иммунизации мощной и эффективной вакциной против бешенства, отвечающей рекомендациям ВОЗ;
- при наличии показаний введение противорабического иммуноглобулина.
Благодаря эффективному лечению, начатому вскоре после экспозиции, можно предотвратить наступление симптомов и смертельный исход.
Местная обработка раны
Рекомендуемые процедуры по оказанию первой помощи включают немедленное и тщательное промывание водой раны в течение, как минимум, 15 минут с мылом, моющим средством, повидон-йодом или другими веществами, убивающими вирус бешенства.
ПЭП зависит от типа контакта с животным, у которого подозревается бешенство (см. таблицу).
| Таблица: Рекомендуемая постэкспозиционная профилактика инфекции бешенства | |
| Категория контакта с предположительно бешеным животным | Постэкспозиционные меры |
| Категория I – прикосновение к животному или его кормление, облизывание животным неповрежденной кожи (то есть отсутствие экспозиции) | Никакие |
| Категория II – сдавливание при укусе открытых мест кожи, небольшие царапины или ссадины без кровотечений | Немедленная вакцинация и местная обработка раны |
| Категория III – единственный или множественные трансдермальные укусы или царапины, облизывание поврежденной кожи; загрязнение слизистых оболочек слюной при облизывании, контакты с летучими мышами | Немедленная вакцинация и введение антирабического иммуноглобулина; местная обработка раны |
При всех контактах категорий II и III, оцениваемых как контакты, представляющие риск развития бешенства, требуется ПЭП. Такой риск возрастает, если:
- известно, что кусающее млекопитающее принадлежит виду, являющемуся носителем или переносчиком бешенства;
- животное выглядит больным или ненормально себя ведет;
- рана или слизистая оболочка была загрязнена слюной животного;
- укус не был спровоцирован;
- животное не вакцинировано.
Роспотребнадзор (стенд)
Бешенство у человека
Этиология и пути передачи бешенства
Вирус крайне опасен для птиц и животных своей способностью вызывать у них различные патологии. Он существует, благодаря циркуляции в природе, распространяясь с помощью живых теплокровных организмов. Человек заражается чаще всего от собак (и домашних, и бродящих), а они от диких животных. Непосредственно от представителей дикой фауны люди инфицируются не более, чем в 28% случаев. Кошки становятся источником заражения в 10% случаев.
Инфицирование происходит при контакте со слюной больного животного, чаще всего при укусе. Особо опасна в этом плане травма головы и рук. Чем больше укусов, тем выше риск инфицирования. Пик заболеваемости приходится на весну и лето. Теоретически, человек является источником опасности во время развития симптоматики болезни, особенно в тот период, когда перестает контролировать собственное поведение.
В РФ, за 2012 год было заражено 950 человек. 52 процента больных проживают в Центральном федеральном округе, ещё меньше в Приволжском (17%) и Уральском (8%), в Южном и Сибирском – по 7%.
Разносчиком болезни считаются лисы, популяция которых в стране велика. Так, на каждые 10 квадратных километров приходится до 10 особей. Для того, чтобы предотвратить распространение болезни, на эту же площадь должно приходиться не более одного животного.
Кроме того, растет популяция волков и енотовидных собак, они разносят инфекцию не менее активно, чем лисы. Болеть могут также ежи, лоси, рыси, медведи, хотя для них это не типично. Также регистрируются случаи нападения на людей бешеными воронами.
Поэтому так важна прививка от бешенства для домашних животных. Нередки случаи вывоза не вакцинированных псов на природу, где они нападают на инфицированных ежей. Спустя какое-то время их поведение становится неадекватным, они уходят в темные места и гибнут.
В прошлом, вакцину вводили человеку лишь спустя 10 дней. В это время наблюдали за напавшим на него животным. Если оно за это время не погибало, то пострадавшего не прививали. Однако, если человек не обращается к врачу в течение 4 дней после появления первых симптомов, вероятность того, что он выживет – 50%. Если человек начал проходить курс вакцинации лишь на 20-й день, вероятность его гибели составляет 100%.
А если после укуса своевременно обратиться за медицинской помощью и пройти курс вакцинации, то каких-либо последствий удается избежать как минимум в 96-98% случаев.
Инкубационный период бешенства у человека
Инкубационный период этого заболевания может быть, как коротким (9 дней), так и продолжительным – до 40 суток. Болезнь будет развиваться быстрее, если вирус проник в организм через укус на лице и шее. Крайне опасны и укусы на кистях рук – в этом случае инкубационный период может сократится до 5 суток. Так вирус, продвигаясь по нервным путям попадает в спинной и головной мозг, вызывая отмирание клеток. Если же инфицирование произошло через ноги, то инкубационный период значительно увеличивается. Были случаи, когда вирус не проявлялся в течение года и более. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Структура заболевших с клиническими проявлениями бешенства
Так как современная вакцина позволяет избавить больного от заболевания, то пациенты, поступающие с явными клиническими признаками бешенства – это очень редкое явление. Наступление болезни может быть обусловлено следующими факторами:
- Длительное отсутствие медицинской помощи;
- Нарушение прививочного режима;
- Самостоятельное досрочное завершение вакцинации.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен. К этой ране он относится как к обыкновенной царапине, которая на самом деле несет прямую угрозу жизни. В то время как за помощью нужно обратиться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
В организме, после инфицирования происходят следующие процессы: вирус попадает в спинной и головной мозг, разрушая его клетки. Гибель нервной системы вызывает ряд симптомов и приводит к летальному исходу.
Диагностика бешенства у человека
Для того, чтобы выставить диагноз, врачу потребуется выяснить факт укуса или попадания слюны животного на человека. Клиника у всех заболевших однообразна. В крови повышается уровень лимфоцитов, эозинофилы полностью отсутствуют. Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Симптомы бешенства у человека
Вирус может бессимптомно существовать в организме от 30 до 90 дней. Реже инкубационный период сокращается до 10 дней, ещё реже увеличивается до года. Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Болезнь проходит три стадии развития, каждая из которых проявляется различными симптомами.
Первые признаки бешенства у человека
Для начального этапа, который продолжается от 24 часов до 3 дней, характерны следующие признаки:
Первой тревожить больного начинает рана. Даже если укус к этому моменту времени уже зарубцевался, человек начинает ощущать его. Поврежденное место болит, ощущения носят тянущий характер, локализуются в центре травмы. Кожа становится более чувствительной, зудит. Рубец воспаляется и припухает.
Температура тела не превышает 37,3 градусов, но и не опускается ниже 37 (субфебрилитет).
Возникают головные боли, появляется слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у человека часто развиваются галлюцинации: обонятельные и зрительные. Пострадавшего начинают преследовать отсутствующие на самом деле запахи, возникают несуществующие образы.
Проявляются психические отклонения: больной впадает в депрессию, его преследует беспричинный страх. Иногда на смену повышенной тревожности приходит чрезмерная раздражительность. Человек испытывает апатию ко всему, становится замкнутым.
Аппетит пропадает. Ночной отдых нарушается, на смену нормальным сновидениям приходят кошмары.
Симптомы второй стадии бешенства у человека
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
Дыхание больного становится редким и судорожным.
Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Симптомы третьей стадии
Завершающая фаза болезни – стадия параличей. Она длится не более суток, и характеризуется угасанием двигательной функции. У больного нарушается чувствительность, судороги и галлюцинации больше не преследуют его. Парализуются различные мышечные группы и органы. Внешне человек выглядит спокойным. При этом происходит значительный скачок температуры. Она поднимается до 42 градусов, усиливается сердцебиение, а артериальное давление падает. Человек погибает по причине паралича сердечной мышцы или дыхательного центра.
От начала проявления симптомов заболевания до момента смерти больного проходит от 3 дней до недели. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может умереть на протяжении первых суток, после того, как появятся первые скудные симптомы.
Лечение бешенства у человека
После того, как симптоматика впервые проявила себя, болезнь становится неизлечимой. Все действия врачей будут сведены лишь к облегчению самочувствия человека. Его стремятся отгородить от внешних раздражителей, вводят опиоидные анальгетики, выполняют поддерживающую терапию. Продлить жизнь помогает искусственная вентиляция легких, однако, летальный исход неминуем.
Постконтактная вакцина
Оказание первой помощи пострадавшему входит в обязанности врача-хирурга, работающего в центре антирабической помощи. Больной получает инъекцию в тот же день, когда обращается за помощью.
Если раньше вводили до 30 прививок в область живота, под кожу, то начиная с 1993 года, от подобной схемы профилактики заболевания отказались. Сейчас используется современная вакцина (КОКАВ). Она очищенная и даёт возможность значительно сократить лечебный курс, а также уменьшить дозировку, вводимую разово.
Важно знать: вакцина не вводится в ягодицу! Детям её ставят в бедро (в наружную поверхность), а взрослым и подросткам в дельтовидную мышцу. Стандартная дозировка – 1 мл. Эффект от введенной вакцины достигает 98%, однако, важно сделать первую инъекцию не позднее, чем две недели после получения травмы или укуса.
При первом обращении пациента даже спустя месяцы после опасного контакта ему будет показан лечебный курс.
После того, как была сделана прививка, первые антитела к вирусу появятся спустя 14 дней, их максимальная концентрация наступит через месяц. Когда существует риск сокращения инкубационного периода, больному вводят антирабический иммуноглобулин.
Когда курс будет завершен, у человека сформируется иммунитет, который начнет работать, спустя 14 дней после последней инъекции.
Действовать сформированная защита будет на протяжении года.
Несмотря на существующие вакцины и иммуноглобулин, люди продолжают умирать от вируса. Это происходит в результате их низкой осведомленности об опасности болезни и из-за не обращения к доктору. Некоторые пострадавшие отказываются от оказания медицинской помощи и в 75% случаев погибают из-за факта инфицирования. Иногда вина за смерть таких больных лежит на врачах, которые неправильно оценили степень угрозы здоровью человека (до 12,5%). Некоторые пациенты (до 12,5%) погибают из-за прерывания курса или нарушения режима вакцинации.
Строго запрещено пациентам, проходящим лечение, а также спустя 6 месяцев после его окончания: потреблять любые спиртные напитки, чрезмерное физическое переутомление, нахождение в бане и сауне, переохлаждение. Это объясняется снижением выработки антител, ухудшением иммунитета. Если больной получает параллельное лечение иммунодепрессантами или кортикостероидами, необходим контроль антител к вирусу. Если их продуцируется в недостаточном количестве, то необходима дополнительная терапия.
Как правило, большинство людей не испытывают никаких побочных эффектов, после введения вакцины. Она чаще всего хорошо переносится. Незначительные аллергические проявления отмечаются не более, чем в 0,03% случаев.
Противопоказания для введения вакцины от бешенства отсутствуют, что обусловлено смертельной угрозой больного человека.
Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями.
В каких случаях не нужно вакцинироваться?
- При попадании слюны животного или при его прикосновении к целостному кожному покрову;
- Если животное укусило человека через ткань, которая толстая и она не повредилась;
- Когда произошло ранение клювом или когтем птицы;
- При укусе животными, проживающими в домашних условиях, если они были привиты от вируса и в течение года не проявляли признаков болезни.
Что касается домашних животных, то человека не прививают в том случае, если он не был укушен в шею, лицо, пальцы или кисти, а также, если укус единичный. Когда травма локализуется в опасном месте или носит множественный характер, человеку делают 3 прививки. Это необходимо по причине того, что носителем вируса могут быть даже вакцинированные домашние питомцы.
За нанесшим травму животным необходимо наблюдать, если оно проявляет признаки болезни, то вакцинацию следует начать незамедлительно.
Если заражение скорее всего произошло. Вакцину обязательно нужно сделать, если была получена травма (укус, царапина, попадание слюны на поврежденную кожу) от дикого животного. Если имеется возможность проследить за ним, то человеку ставят всего 3 инъекции.
Профилактику прекращают, если животное остается здоровым на протяжении 10 суток после нанесения травмы.
Также достаточно 3 вакцин, если животное было убито, а в его мозге не обнаружили вируса бешенства.
Курс проводят полностью, если:
- Судьба животного неизвестна;
- Оно имело контакт с представителями дикой фауны.
Если травмированный человек был вакцинирован полным курсом ранее, и с этого времени не прошло 365 дней, то ему ставят три вакцины (первый, 3 и 7 дни). Если год уже истек, то необходимо пройти полный терапевтический курс.
Антирабический иммуноглобулин
Терапия с использованием иммуноглобулина необходима к реализации в течение суток после получения травмы. Этот срок не должен превышать 3 дней после возможного инфицирования и до того, как была введена 3 вакцина. Доза составляет 20 МЕ/кг иммуноглобулина.
Одна половина рассчитанной дозы вводится инъекционно, вокруг поврежденных тканей (рану можно орошать). Остальную часть вводят в мышцу (в бедро – в его верхнюю треть или в ягодицу). Вакцина и иммуноглобулин не вводятся одним шприцом!
Их возможно сочетать при наличии следующих показаний:
- Укус глубокий, наблюдается кровотечение;
- Имеются множественные укусы;
- Травмы нанесены в опасные зоны.
Следует помнить о смертельной опасности вируса. Необходимо обращаться к врачу сразу после полученной травмы или после возникновения сопряженных с риском заражения ситуаций.
Профилактика бешенства
Важно знать, что при даже незначительном укусе, человеку необходимо обратиться за врачебной помощью. Дальнейший ход терапии будет определен доктором. Он реализует экстренное лечение путем введения либо активной, либо пассивной вакцины антирабического иммуноглобулина.
Сразу после укуса важно промыть травмированное место проточной водой. Кроме того, профилактическая вакцина может быть введена лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам.
Вакцину вводят немедленно, после обращения пострадавшего человека в больницу. Её выполняют в первый день, затем на 3 и 7 день, после на 14 и 28 сутки. Всемирная организация здравоохранения даёт рекомендацию провести вакцинацию ещё и спустя 3 месяца, после того, как была введена последняя инъекция, вводят её в мышцу. Это достаточная для выработки иммунного ответа схема.
Вводят вакцину в случае, если:
- Произошел укус дикими грызунами;
- Произошло попадание слюны на кожу, имел место укус или царапина животного, точно переносящего вирус или даже при подозрении на его наличие;
- Произошел укус сквозь тонкий слой ткани, после ранения любым предметом, запачканным слюной инфицированного животного.
Вакцину не вводят, если:
- Произошло ранение птицей (не хищником);
- Произошел укус, без повреждения кожи (через плотную ткань);
- При употреблении внутрь молока или мяса инфицированного животного, прошедшего термическую обработку;
- Произошел укус домашним грызуном;
- Произошел укус грызуном, на той территории, где болезнь не фиксировалась уже 2 года;
- Произошел контакт с зараженным человеком без повреждения кожи или попадания его слюны на слизистые оболочки;
- Произошел контакт, но животное не погибло спустя 10 дней после контакта (мера не актуальная).
Вакцина имеет незначительные побочные реакции по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отечь, уплотниться или болеть. Иногда отмечается рост температуры тела (не более 38 градусов), появляется озноб и головные боли. Могут увеличиться лимфатические узлы.
- Total: 0
- 0
- 0
- 0
- 0
Когда собака – не друг человека

Бешенство – смертельно опасная острая нейровирусная инфекция, которая развивается настолько стремительно, что даже одни упущенные сутки практически не оставляют ни малейшего шанса на излечение. Ежегодно во всем мире от бешенства погибает около 30 тысяч человек. Подхватить заразу можно в любой точке земного шара, за исключением разве что Антарктиды и зоны Тихого океана, включая Австралию, Японию, Новую Зеландию и Океанию.
Однако, надо заметить, в последние годы эпизоотическая обстановка в Беларуси оставляет желать лучшего. Связано это в первую очередь с ростом численности диких и бездомных, бродячих животных. За последние 4 года количество заболевших бешенством диких и домашних животных выросло почти вдвое. Наибольшее число инфицированных четвероногих регистрируется в Гомельской, Могилевской, Гродненской и Минской областях. Домашние питомцы – коты и собаки – чаще болеют бешенством в Гомельской и Гродненской областях.
Основным источником бешенства среди диких животных являются лисицы, енотовидные собаки, еноты, волки, летучие мыши; среди домашних питомцев – коты и собаки.
Держите руки при себе и что делать, если вас все таки укусили
- Прежде всего необходимо по возможности собрать точные данные о хозяине укусившего вас животного, адрес, где он проживает, контактные телефоны для связи. Минута-другая роли не сыграет, зато эти сведения помогут установить судьбу животного и предотвратить новые укусы, а значит, и распространение инфекции. Если такой возможности нет, не стоит тратить на это часы и тем более дни. Жизнь – дороже.
- Рану следует незамедлительно промыть проточной водой с жидким мылом, наложить чистую повязку.
- Обратиться за помощью в хирургическое отделение своей поликлиники. Если укус произошел не в черте города, а в сельской местности (как правило, это каждый 3-й фиксируемый случай), следует незамедлительно обратиться в приемное отделение ближайшей районной больницы.
Мнение эксперта
Вопрос о назначении антирабических прививок (АП) врач решает на месте. Он окажет неотложную помощь, а дальнейший курс АП при необходимости можно и нужно получить в прикрепленном по месту жительства антирабическом кабинете. Прямым показанием к назначению прививок является лабораторное подтверждение бешенства у животного. К сожалению, большинство пациентов негативно относятся к предложению о госпитализации для комплексного лечения против бешенства (введения специализированного антирабического иммуноглобулина), мотивируя это тем, что рана незначительная и никаких ухудшений в состоянии здоровья они не чувствуют. Но вирус бешенства передается через слюну животного, а первые признаки заболевания могут возникнуть даже спустя 9-12 месяцев. Об этом, увы, мало кто задумывается.
Из собственного опыта знаю, что многие пациенты пренебрежительно относятся к кошачьим укусам и не сразу обращаются за помощью. Действительно, вроде бы ранка небольшая. Но уже через 1-2 часа место укуса может сильно распухнуть и начать болеть. Это связано с тем, что раневой канал от кошачьего укуса тонкий и глубокий. Так как кошки зубы не чистят, инфекция проникает глубоко в рану, и микроорганизмы начинают размножаться буквально по минутам.
Как распознать животное, зараженное вирусом бешенства?
- неадекватное поведение животного (водо- и светобоязнь);
- обильное слюно- и слезотечение;
- агрессивное поведение (кошки, например, часто бросаются человеку на голову).
Следует помнить, что животные, пораженные бешенством, заразны за 3-10 дней до появления первых симптомов болезни и остаются такими в течение всего периода заболевания.
Наиболее опасными из-за высокого риска заражения считаются укусы любых животных в область головы, лица, шеи, кисти, гениталий, пальцев рук и ног.
Риск инфицирования вирусом бешенства крайне высок
- если вас укусило или поцарапало больное или подозрительное на бешенство животное. Не меньшую опасность представляет контакт с его слюной;
- если вы получили повреждения слизистых или кожных покровов при обработке туш животных, павших от бешенства;
- при вскрытии трупов людей, умерших от бешенства;
- в лабораториях при работе с заразным материалом;
- при контакте с дикими плотоядными животными;
- при контакте с домашними животными, пострадавшими от нападения диких;
- при контакте с бездомными домашними животными (котами, собаками);
- при контакте с летучими мышами.
Все ослюненные предметы, к которым прикасалось дикое животное необходимо сжечь. Так же нужно поступить с вещами, контактировавшими с животным при его забое или обороне от него. Работать при этом обязательно необходимо в плотных резиновых перчатках, которые затем также следует утилизировать.
Читайте также:


