Чем лечить вирусное поражение печени

Цирроз печени — это тяжелое состояние, которое может со временем привести к летальному исходу. Нередко данное заболевание возникает в качестве осложнения вирусного гепатита С. В настоящее время можно добиться отката цирроза, но полностью заболевание неизлечимо. Чтобы болезнь не перешла в опасную стадию декомпенсации, пациенту нужно постоянно следить за состоянием своего здоровья.
В частности, многие препараты становятся запрещенными к приему, так как являются токсичными для печени. Но здоровье человека — не железное, он может внезапно простудиться или заболеть гриппом. И если оставить респираторные инфекции без должного лечения, могут быть губительные последствия для организма пациента. Но чем лечить простуду при циррозе печени? Давайте попробуем в этом разобраться.
О чем должен помнить пациент?
Первое, о чем следует помнить пациенту в случае лечения простуды при больной печени — это то, что большинство антибактериальных и противовирусных препаратов являются гепатоксичными. Это означает, что применение того или иного лекарства может не только негативно сказаться на работе железы, но и ускорить течение фиброза или цирроза. Поэтому важно понимать две простые истины:
- Недопустимо самолечение. Этим пациент только навредит себе.
- При малейших признаках простуды разумнее всего будет обратиться к лечащему врачу.
При этом важно помнить, что цирроз из компенсированной стадии всегда может перейти в декомпенсированную. Это достаточно опасное состояние, при котором особенно велика вероятность печеночной комы и летального исхода. Поэтому при любом состоянии здоровья больному важно в первую очередь поддерживать здоровье печени.
Лечение ОРВИ при гепатите С

Отдельно следует уточнить, как происходит лечение простуды при циррозе печени, появившемся вследствие запущенного ВГС. В настоящее время гепатиты успешно лечатся при помощи современных противовирусных препаратов прямого действия (ПППД). Поэтому подбирать препараты для лечения нужно, исходя из курса терапии ВГС.
Но как проходит лечение ОРВИ при гепатите С? Не повредят пациенту следующие методы:
- Ингаляции и полоскания горла
- Компрессы, сухое тепло
- Витаминные комплексы
- Препараты с содержанием цинка
- Народные средства вроде некрепкого чая с малиной или нежирного молока с натуральным медом на ночь
Применение любого медицинского препарата рекомендуется своевременно обговорить с врачом. Это касается даже капель и спреев для носа. Также необходимо учитывать, что при приеме ПППД не рекомендуется принимать антибиотики. Лекарства из данной группы следует применять только в крайних случаях и исключительно по рецепту лечащего врачаа.
Как лечить грипп при циррозе печени?
Как лечить грипп при циррозе печени? Вопрос достаточно сложный, так как возбудителем гриппа является не бактерия, а вирус. Сама по себе данная инфекция может дать осложнения на печень. Одним из наиболее частых осложнений гриппа при заболеваниях железы является варикозное расширение сосудов пищевода. При наличии цирроза это практически фатально, поэтому по отношению к гриппу нужно быть особо внимательным.
При сочетании гриппа и ВГС очень часто поднимается высокая температура. Таким образом организм пытается самостоятельно побороть двойную инфекцию. При этом сбивать температуру нужно только в тех случаях, если она поднимается выше 38 градусов. Для этих целей используется жаропонижающие, не базирующиеся на основе Парацетамола. Если гипертермия удерживается в пределах 37-37,5 градусов, применять дополнительных мер не нужно.
Как лечить грипп при циррозе печени при помощи медикаментов может определить только лечащий врач. Нужно строго следовать его рекомендациям и не применять дополнительных препаратов без ведома специалистов. Очень важно при гриппе выдерживать постельный режим. При проблемах с печенью это заболевание нельзя переносить на ногах. Лучше взять больничный и полностью вылечится.
Какие лекарства запрещены принимать при проблемах с печенью?
Говоря о том, чем лечить простуду при циррозе печени, нельзя не упомянуть о препаратах, которые запрещено применять при заболеваниях самой крупной железы в организме человека. Согласно последним исследованиям, одним из самых гепатоксичных препаратов является Парацетамол. Это лекарство очень сильно перегружает печень, и провоцирует переход цирроза в стадию декомпенсации.
Степень гепатокичности других лекарств (по группам) указана в таблице:
| Группа препаратов | Уровень гепатоксичности |
| Антибиотики | Средний |
| Противоопухолевые | Высокий |
| Противовоспалительные | Высокий |
| Противосудорожные | Средний |
| Жаропонижающие (кроме Парацетамола) | От низкого к среднему |
Применение любого лекарственного средства в случае лечения простуды при больной печени должно быть согласовано с лечащим специалистом.
Заключение
Итак, лечение ОРВИ при гепатите С и циррозе осложняется тем, что далеко не каждое лекарство безопасно применять при поражении печени. Мы настоятельно рекомендуем не заниматься самолечением. В противном случае вы рискуете не только своим здоровьем, но и жизнью. Лечить бактериальную или вирусную инфекцию при ВГС и циррозе следует под строгим наблюдением врача.
Однако лучше всего будет предотвратить заболевание. Старайтесь укреплять иммунитет, ешьте свежие фрукты и овощи. Также рекомендуется избегать близкого контакта с простуженными людьми. Большинство респираторных инфекций передаются воздушно-капельным путем. Поэтому, если в вашем кругу есть заболевший, рекомендуем временно ограничить общение с ним.
Врачи бьют тревогу — количество людей, страдающих поражениями печени, постоянно растет. Причем заболеваниям этого органа подвержены даже совсем молодые люди. Печень — один из важнейших органов нашего организма, и забота о нем — задача первоочередной важности. Поэтому каждый должен знать о факторах, негативно влияющих на печень, первых симптомах печеночных заболеваний и методах их профилактики.
Типы, причины и стадии поражения печени
- Онкология. Хронический гепатит может переходить в цирроз печени. А у 5–15% больных алкогольным циррозом начинается злокачественное перерождение печени — карцинома.
Каковы признаки поражения печени? Коварство этих заболеваний состоит в том, что на самых ранних стадиях они могут протекать вообще бессимптомно. Даже на более поздних этапах развития заболеваний больной не обращает внимания на тревожные звоночки, принимая их за более-менее естественное состояние. Хотя любая боль, любой дискомфорт, любое нарушение пищеварения — это уже знак того, что какие-то процессы в организме идут не так.
Вот основные симптомы начинающегося заболевания печени:
- неприятные ощущения в правом подреберье;
- периодическая тошнота;
- изжога;
- желтоватая кожа и белки глаз;
- кожные высыпания, прыщи, пятна, сосудистые звездочки;
- зуд;
- неприятный резкий запах пота;
- слабость, быстрая утомляемость;
- чувство горечи во рту;
- метеоризм;
- снижение аппетита и потеря веса (особенно характерно для цирроза);
- повышение температуры;
- покраснение кожи ладоней и подошв;
- вздутый живот с выпирающим пупком;
- изменение цвета мочи на темно-желтый или коричневый;
- ярко-красный гладкий язык.
Если вы обнаружили у себя один или несколько симптомов поражения печени, нужно немедленно записаться на прием к врачу. Заболевания печени могут развиваться очень быстро. Чтобы уточнить диагноз, доктор назначит вам анализ крови на билирубин, белок и свертываемость, а также УЗИ печени. Для уточнения диагноза могут назначить МРТ или, в редких случаях, биопсию печени.
Если вы заподозрили у себя поражение печени или же хотите предотвратить развитие печеночных заболеваний, следует пересмотреть свой образ жизни. При помощи правильного питания и общеукрепляющей терапии можно значительно снизить риск развития заболеваний печени.
Помощь печени при любых поражениях начинается с лечебной диеты, полностью исключающей спиртные напитки, соль и специи, маринады, жирную и жареную пищу. Основой меню должны стать овощи, бобовые и фрукты, хлеб с отрубями, отварные, паровые и запеченные блюда. Старайтесь больше двигаться, не допускайте ожирения.
Умеренные физические нагрузки способствуют общему улучшению состояния, ускоряют кровообращение и помогают поддерживать вес в норме. Чтобы эффект был еще заметнее, употребляйте витаминные комплексы для печени — обычно они содержат витамины Е (поддерживает целостность клеток этого органа), С (оказывает противовоспалительное и антиоксидантное действие) и липоевую кислоту, которая улучшает жировой обмен, а также витамины группы В.
Благотворное воздействие различных лекарственных трав на печень известно с древнейших времен и подтверждено современными исследованиями. Для укрепления печени применяют отвар солодки, кукурузных рылец, цветов бессмертника, расторопши, ромашки, тысячелистника, ягод крыжовника, барбариса и смородины.
Многим больным рекомендуется для уменьшения застоя в желчных путях применять, так называемый тюбаж без зонда по Е. Щадилову. Проводится процедура следующим образом: натощак нужно принять 0.5 столовой ложки английской соли, растворенной в 0.5 стакана горячей воды, после чего больному рекомендуется прилечь на 2–3 часа на правый бок, положив горячую грелку на область печени. Вместо раствора магнезии можно принять желчегонную минеральную воду, которую перед приемом следует оставить на ночь в открытой бутылке, чтобы вышел весь газ, и немного подогреть.Б.
Чтобы укрепить печень и ускорить регенерацию поврежденных клеток, возможно пропить курс препаратов-гепатопротекторов. Сегодня таких средств очень много. Действующие компоненты гепатопротекторов — фосфолипиды, глицирризиновая кислота, экстракты лекарственных растений. Иногда гепатопротекторы дополнительно обогащены витаминными комплексами.

Никогда не предпринимайте никаких действий для лечения печени без консультации с врачом. Тот факт, что разрекламированное средство или чудодейственная трава помогли кому-то из ваших знакомых, еще не значит, что вам такое лекарство тоже подойдет. Единственная мера для укрепления печени, которую можно рекомендовать всем без исключения, — здоровое питание в сочетании с умеренными физическими нагрузками.
Поражение печени может произойти из-за накопления жира в ее клетках или их воспаления. При первых симптомах заболевания необходимо приступить к лечению.
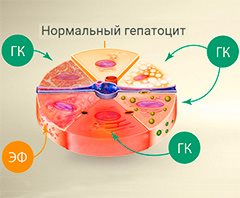
В борьбе с воспалением клеток печени (гепатоцитов) помогают препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).
Чтобы добиться должного эффекта от лечения, стоит выбирать препараты, прошедшие клинические исследования.

- оптимальный состав активных компонентов;
- противовоспалительное действие;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.

Стоит помнить: комплексный подход в лечении печени — наиболее результативный.

Чтобы не переплачивать за лечение, стоит выбирать препараты, обладающие фиксированной доступной ценой.
Печень – крупнейшая многофункциональная железа в пищеварительной системе и один из важнейших органов обмена веществ, обеспечивающий полноценную работу всего человеческого организма. Ее заболевания в большинстве своем протекают в скрытой форме и бурно проявляются уже на серьезных стадиях. При малейших симптомах поражения печени следует обратиться к врачу.
Лучше всего, конечно, беречь этот чувствительный, но лишенный болевых рецепторов орган и уделять внимание мерам профилактики. Имейте в виду, что восстановить печень значительно сложнее, чем нанести ей вред.
Виды и причины поражения печени
Итак, печень – самая крупная железа в организме. На нее ложится огромная нагрузка по синтезу гормонов и ферментов, по нейтрализации токсинов в крови, по многим обменным процессам в организме. При этом печень крайне подвержена самым разным воздействиям. По этой причине список возможных поражений достаточно широк:
Определить, что больна именно печень, бывает довольно сложно. Сам этот орган лишен нервных окончаний и не посылает болевых сигналов в мозг. Боли появляются на поздних стадиях тяжелых патологий, когда печень сильно увеличена и давит на печеночную капсулу. Поводом проверить печень может быть появление следующих симптомов:
- потеря аппетита, вялость, раздражительность;
- тошнота, горечь во рту;
- склонность к аллергии;
- желтуха – окрашивание кожи и белков глаз в желтый цвет, мочи – в коричневый, за счет повышенной выработки билирубина;
- тянущие боли в правом подреберье;
- изменение консистенции стула, изменение массы тела;
- повышенный уровень холестерина;
- нарушение пищеварения, связанное с недостатком ферментов.
В диагностике заболеваний печени используются анализы крови и мочи, УЗИ, компьютерная или магнитно-резонансная томография, лапароскопия, биопсия.
В зависимости от природы поражения печени, назначается медикаментозное лечение. Оно обязательно должно сопровождаться соблюдением специальной диеты и борьбой с вредными привычками. В тяжелых случаях (цирроз, рак) зачастую необходимо хирургическое вмешательство. В качестве примера приведем некоторые иллюстрации методов лечения:
К выбору средств народной медицины следует подходить крайне осторожно и ни в коем случае не применять их для самолечения, пренебрегая походом к врачу. Помните, что противопоказания есть не только у современных химических препаратов, но и у традиционных натуральных средств. Даже самые безобидные, казалось бы, методы народной медицины при неправильном применении могут серьезно усугубить протекание болезни. Дело в том, что ни один природный компонент в естественном виде не содержится изолированно, а сопутствующие ему биологически активные вещества могут нанести вред. Безопасные лечебные пропорции должны быть тщательно изучены, а эффективность действующих веществ нуждается в клиническом подтверждении. Именно поэтому так важно предварительно проконсультироваться с врачом. Скорее всего, он назначит вам именно лекарственный препарат, а нее его альтернативу, относящуюся к средствам народной медицины.
Прежде всего, необходимо сократить влияние поражающих факторов, которые так же разнообразны, как и заболевания печени. Беспорядочные половые связи, алкоголь, курение, работа на вредных производствах, бездумное применение лекарств без назначения врача, несвежие или заведомо вредные для здоровья продукты – все это следует исключить.
Если вы уже перенесли гепатит или любые другие заболевания печени, необходимо как минимум дважды в год проходить обследование и постоянно соблюдать диету. Показаны легкие физические нагрузки, прогулки на свежем воздухе, санаторно-курортное лечение, поддерживающая лекарственная терапия.
Для восстановления гепатоцитов показан прием гепатопротекторов. Их основой могут быть следующие действующие вещества:
- Глицирризиновая кислота – оказывает противовоспалительное, антиоксидантное и антифибротическое действие. Клинические исследования подтвердили клинический эффект и благоприятный профиль безопасности глицирризиновой кислоты при лечении алкогольной и неалкогольной жировой болезни печени. Достоверно зафиксированы факты уменьшения воспаления, степени фиброза.
- Эссенциальные фосфолипиды – основа структуры клеточных и внутриклеточных мембран, оказывают цитопротекторное действие, нормализуют белковый и липидный обмены, предотвращают снижение уровня ферментов и других активных веществ в печени, восстанавливают печеночную функцию. Данные биологически активные вещества присутствуют в большинстве наиболее известных гепатопротекторов, но являются скорее средством профилактики, а не лечения. Стоит также отметить, что в сочетании с глицирризиновой кислотой существенно повышается ее биодоступность, а значит и терапевтическое воздействие последней.
По данным агентства Synovate Comcon, препарат на основе глицирризиновой кислоты и фосфолипидов занимает первое место по назначению терапевтами для лечения заболеваний печени в крупнейших городах России. Кроме того, глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) для лечения заболеваний печени и разрешена для применения Европейским медицинским агентством (EMA).
В России данный состав с 2010 года включен в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения в качестве препарата для лечения заболеваний печени. Стоит отметить, что стоимость лекарственного средства на основе этих действующих веществ зафиксирована в Государственном реестре предельных отпускных цен, что гарантирует доступную цену.

Препараты на основе глицирризиновой кислоты и фосфолипидов способствуют устранению воспалительных процессов в печени и восстановлению ее клеток. Имеются противопоказания. Необходимо проконсультироваться со специалистом.


Причины заболеваний печени
Прежде чем говорить о причинах заболевания печени, давайте разберемся, что представляет собой этот орган.
Печень — это крупная пищеварительная железа, располагающаяся в верхнем правом отделе брюшной полости под диафрагмой. Она выполняет ряд физиологических функций:
метаболическая (участвует в обмене веществ: белков, жиров, углеводов, гормонов, витаминов, микроэлементов);
секреторная (образует желчь и выделяет ее в просвет кишки, переработанные печенью вещества выделяются в кровь);
детоксикационная (перерабатывает токсичные соединения в безопасную форму или разрушает их) и другие.
В силу своих функциональных и морфологических особенностей печень подвержена большому количеству различных заболеваний. Их причины, по мнению исследователей, можно разделить на четыре основные группы:
Вирусы и бактерии. К вирусным заболеваниям относят гепатиты типов А, В, С, D и других. Они провоцируют острые и хронические воспалительные процессы. В 57% случаев гепатиты переходят в цирроз печени. Причинами бактериальных инфекций обычно являются эхинококк, альвеококк и аскариды, а также лептоспиры — возбудители лептоспироза. Заболевания также протекают в острой или хронической форме и в виде кистозной трансформации печени.
Нарушение жирового обмена. В данном случае в клетках печени повышается содержание липидов (жиров), отчего железа может увеличиваться в размере и терять способность нормально функционировать. Это приводит к развитию таких заболеваний, как жировой гепатоз (стеатоз печени) и впоследствии — к циррозу. Нарушениями жирового обмена в печени в России страдает около 27% населения.
Злоупотребление алкоголем. Систематическое ненормированное употребление алкогольных напитков оказывает губительное влияние на клетки печени, что со временем может стать причиной цирроза. Исследователями выведена относительно безопасная суточная доза этанолсодержащих напитков: менее 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день — для мужчин.
Токсическое поражение лекарственными препаратами. Происходит в результате бесконтрольного приема медикаментов, который приводит к изменению тканей печени и нарушению ее нормального функционирования. Выделяют острую и хроническую форму токсических поражений. Хронические заболевания возникают из-за постоянного попадания в организм доз отравляющего вещества. Могут годами протекать бессимптомно.
В отдельную группу выделяют множество других, менее распространенных причин, вследствие которых происходит процесс разрушения клеток печени. К ним относят: отравления парами тяжелых металлов и химических соединений, стрессы, травмы живота, генетическую предрасположенность.
Под воздействием вышеперечисленных факторов в печени начинаются различные изменения, которые в итоге приводят к нарушению функций органа.
Все заболевания печени можно поделить на несколько типов: вирусные (гепатиты B, C, D), бактериальной и паразитарной природы (туберкулез, абсцесс, альвеококкоз, эхинококкоз, аскаридоз), гепатозы (алкогольная и неалкогольная жировая болезнь печени), опухолевые (киста, рак, саркома, карцинома), сосудистые (тромбоз, гипертензия), наследственные (гипоплазия, гемохроматоз, пигментный гепатоз), травматические повреждения и другие.
Уделим особенно пристальное внимание наиболее часто встречающимся и опасным заболеваниям.
Заболевание, в основе которого лежит нарушение обмена веществ в гепатоцитах. Болезнь начинается с накопления жира в клетках печени. Это приводит к сбою в их нормальной работе, избыточному накоплению в печени свободных радикалов, а затем — к воспалению. В результате развития заболевания клетки железы начинают отмирать (некроз тканей), на их месте активно образуется соединительная ткань, и печень перестает нормально функционировать. Выделяют острый, хронический, холестатический, жировой гепатоз алкогольного и неалкогольного характера и гепатоз беременных. Последним страдает 0,2–1% будущих мам. Жировой гепатоз встречается у 65% людей с повышенной массой тела, а острый и хронический — у 35%. При своевременном и грамотном лечении можно избавиться от заболевания, в противном случае оно может перейти в хроническую стадию и привести к циррозу.
Хроническое воспалительное заболевание. Завершающая стадия фиброза. В ходе цирроза клетки печени отмирают, их место занимает соединительная ткань. Постепенно орган прекращает нормально функционировать, что приводит к различным тяжелым последствиям. Основная причина заболевания — хронические вирусные гепатиты и злоупотребление алкоголем, а также — последствия прочих патологий железы. Цирроз часто сопровождается осложнениями: кровотечениями из расширенных вен пищевода, тромбозами, перитонитами и другими. Заболевание является необратимым. Поддерживать стабильное состояние больному помогает медикаментозное лечение и диета (стол № 5).
Опухоли печени бывают доброкачественными и злокачественными. К доброкачественным относят кисты, гемангиомы, узелковую гиперплазию. Россия занимает пятое место по числу зафиксированных онкологических заболеваний печени. Риск заболеть раком этой железы увеличивается с возрастом. Средний возраст больных составляет 55–60 лет. Различают первичный и вторичный рак печени. Первичный — когда источник опухоли находится в самой печени, вторичный — когда опухоль в этом органе является следствием распространения метастазов из других органов. Второй вид рака встречается гораздо чаще. Причинами возникновения первичного рака могут быть гепатиты В и С, а также цирроз. У больных раком печени 5-летняя выживаемость составляет порядка 20%. В целях профилактики рака печени рекомендуется воздерживаться от чрезмерного употребления алкоголя, анаболических стероидов, токсичных лекарственных препаратов, вести здоровый образ жизни.
Для того чтобы уберечь себя от тяжелых последствий заболеваний печени, следует знать о симптомах болезней. Это поможет вовремя пройти диагностические процедуры и в случае необходимости — начать лечение.
Первичные симптомы патологий печени схожи с простудными проявлениями: повышенная утомляемость, слабость. Отличительной особенностью является боль или тяжесть в правом подреберье, которая сигнализирует о том, что орган увеличен в размерах. Могут появиться и более тревожные симптомы: горечь во рту, изжога, тошнота и рвота. Иногда болезни сопровождаются пожелтением или бледностью кожи, возникновением аллергий и зудом. К тому же при повреждениях печени страдает нервная система, что может проявляться в виде появления у больного раздражительности.
Это общие симптомы заболеваний печени. Теперь обозначим те, которые характеризуют некоторые болезни в частности:
Симптомы гепатоза. Гепатоз, или стеатоз, печени протекает практически бессимптомно. Можно обнаружить дискомфорт и тяжесть в правом подреберье. Изменения становятся заметны на УЗИ.
Симптомы гепатита. К вышеперечисленным признакам можно добавить, заметное снижение аппетита, проблемы с пищеварением, а также повышение по данным биохимического анализа крови содержания таких ферментов, как аланин- и аспартатаминотрансферазы. Они свидетельствуют о разрушении гепатоцитов под воздействием воспаления.
Симптомы цирроза: слабость, повышенная утомляемость, снижение аппетита, тошнота, рвота, повышенное газообразование (метеоризм), диарея.
Симптомы рака. Данное заболевание сопровождается увеличением размеров живота, носовым кровотечением, анемией, отеками, повышением температуры (от 37,5 до 39 градусов). В 50% случаев пациенты жалуются на тянущую боль в поясничной области, возникающую при длительной ходьбе и физических нагрузках.
В зависимости от заболевания, различается механизм его зарождения и развития в организме.
Большинство патологий поначалу не имеют симптомов, лишь при сильном ухудшении состояния замечаются признаки определенных болезней. Если лечение не начато во время, то заболевание может войти в необратимую стадию, которая в худшем случае приведет к летальному исходу.
Вирусные гепатиты при неэффективном лечении или полном его отсутствии редко оканчиваются выздоровлением, чаще всего они переходят в хроническую форму (возможно, с осложнениями), приводят к циррозу. Последний, в свою очередь, ведет к разрушению гепатоцитов.
Чаще всего, болезни, долгое время протекающие без внимания, сложно поддаются медикаментозному лечению. Чтобы не довести до этого, следует серьезно относиться к своему здоровью, уделяя внимание профилактике заболеваний.
Профилактические меры, позволяющие избежать патологий печени, сводятся к следующим простым правилам:
отказ от чрезмерного употребления алкоголя;
отказ от табакокурения;
соблюдение норм здорового питания;
активный образ жизни;
соблюдение правил личной гигиены;
отсутствие психологического перенапряжения, постоянных стрессов.
Однако все эти меры не могут гарантировать здоровье печени: слишком много негативных факторов внешней среды оказывают на орган свое действие. Именно поэтому врачи прибегают к назначению особых препаратов, повышающих защитные свойства печени, — гепатопротекторов.
Более 30 клинических испытаний, подтвердили, что глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, эффективна при лечении алкогольной и неалкогольной жировой болезни. В наиболее крупной базе медицинской информации — PubMed — размещено более 1400 публикаций, подробно рассказывающих об уникальных свойствах этого активного компонента. Глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешена для медицинского применения Европейским медицинским агентством (EMA). Эссенциальные фосфолипиды способны восстанавливать структуру печени и ее функции, оказывая цитопротекторное действие и снижая риск возникновения фиброза и цирроза печени. Сочетание фосфолипидов с глицирризиновой кислотой позволяет повысить эффективность воздействия последней.
Гепатитом называется воспалительное заболевание печени различной природы, характеризующееся некрозом печеночных клеток. Наиболее часто причиной гепатита служат специфические вирусы (например, вирус гепатита А, В, С и др.), реже – другие вирусы ( цитомегаловирус, вирус инфекционного мононуклеоза ).
Вирус гепатита А (HAV) распространяется преимущественно фекально-оральным путем, т.е. заражение может происходить через пищевые продукты, воду и т. д.), иногда через кровь. Эпидемии, вызванные заражением воды или пищевых продуктов, весьма распространены, особенно в слаборазвитых странах. Инфекция очень часто протекает бессимптомно или остается нераспознанной. Обследование населения на наличие анти-НА-антител обнаруживает высокую распространенность вируса.
Инкубационный период болезни (время от начала заражения до появления признаков поражения внутренних органов) при вирусном гепатите А длится от 2 до 6 недель. Заболевание начинается с симптомов недомогания, снижения аппетита, тошноты, рвоты , иногда - лихорадки. Через несколько дней появляется желтуха – желтизна кожных покровов, слизистых, склер, моча приобретает темный цвет. В это время предшествующие желтухе общие симптомы значительно ослабевают. Желтуха продолжается около 2-4 недель. В крови больного выявляется значительное повышение содержания ферментов печени (АСТ, АЛТ). Гепатит А диагностируется по наличию антител класса Ig M. Излечивается он обычно спонтанно через 4-8 недель. Гепатит, связанный с вирусом гепатита А, редко становится хроническим, имеет доброкачественное течение, цирроз и агрессивная хроническая форма не развиваются.
Предупредить распространение гепатита А помогает личная гигиена. В настоящее время не придается большого значения изоляции больных гепатитом. Стандартный иммуноглобулин (Ig или IgG) обеспечивает защиту против инфицирования гепатитом А, и назначается тем, кто имеет бытовые контакты с установленным носителем вируса, и лицам, которым предстоит длительное пребывание в эндемичных районах.
Вирус гепатита В (НВV) обычно передается парентерально: через зараженную кровь или препараты донорской крови. В настоящее время проверка донорской крови на наличие антигена HbsAg резко снизила число случаев заражения после переливания крови. Риск заражения повышен для онкологических больных, для больных, находящихся на гемодиализе, а также для больничного персонала, контактирующего с кровью. Возможность передачи инфекции через укусы насекомых не доказана. Во многих случаях острого гепатита В источник инфекции остается неизвестным. Распространение инфекции иногда регистрируется между половыми партнерами. Хронические носителиHBV (вируса гепатита В) служат резервуаром инфекции. Возможна передача вируса внутриутробно от матери ребенку. При заражении HBV возможны любые формы поражения печени: носительство, острый и хронический гепатиты, цирроз, гепатоцеллюлярная карцинома. Не исключается роль HBV в инициации развития таких тяжелых заболеваний как узелковый периартериит, гломерулонефрит и др.
Инкубационный период при заражении вирусом гепатита В составляет 6-25 недель. Специфический способ диагностики гепатита В - нахождение в плазме HвsAg или присутствие анти-НВс- антител класса Ig М. При гепатите В прогноз обычно менее благоприятен, чем при инфицировании HAV , особенно у пожилых и после переливания крови, смертность достигает 10-15%. Также у гепатита В отмечается склонность к хроническому течению (5-10% случаев), при этом возможны следующие формы: легкий персистирующий гепатит, развернутый хронический гепатит с исходом в цирроз, субклиническое (т.е. бессимптомное) состояние хронического носительства. Последнее особенно часто приводит к развитию гепатоцеллюлярной карциномы (злокачественной опухоли печени).
Вероятность посттрансфузионного (т.е. после переливания крови) инфицирования НВV можно свести к минимуму, если проводить переливание только в случае крайней необходимости, по строгим показаниям и использовать для этого кровь доноров, обследованных на австралийский антиген. Иммуноглобулин против гепатита В (НВIg) содержит в высоком титре антитела против НВV. Данный препарат является дорогостоящим, назначается при случайном уколе иглой, контактировавшей с HВsAg-положительной кровью, для профилактики при регулярных половых контактах с выявленным носителем. Эффективен он в 70% случаев в предупреждении хронической инфекции НВV у грудных детей, рожденных HВsAg – положительными матерями.
Вакцинация против HBV приводит к выработке антител у здоровых реципиентов и позволяет добиться резкого снижения (почти на 90%) распространенности гепатита В. В настоящее время существует необходимость вакцинации всех новорожденных, также вакцинная профилактика рекомендуется для людей с высоким риском инфицирования вирусом гепатита В (больные и сотрудники в отделениях гемодиализа, персонал медицинских учреждений, врачи-стоматологи и т. д.).
В настоящее время известны четыре различные системы антиген-антитело, тесно связанные с вирусом гепатита В (антиген гепатита В, например, - это белки оболочки вируса, наличие которых можно определить в плазме крови иммунологическими методами).
Поверхностный антиген вируса гепатита В (HВsAg), австралийский антиген. Обнаружение его в плазме позволяет диагностировать острый гепатит В. Кровь больного становится потенциальным источником инфицирования. Появляется во время инкубационного периода, исчезает при выздоровлении. Антитела (анти-HBs) можно обнаружить позже, обычно они сохраняются в течение всей жизни, и их присутствие в крови указывает на перенесение инфекции в прошлом и наличие защиты от HBV в будущем. Если HВsAg продолжает долго выявляться, а антитела не появляются, то это означает, что у больного развился хронический гепатит, и он стал бессимптомным носителем вируса.
Антиген HвcAg связан с сердцевиной вирусной частицы. Выявляется в инфицированных клетках печени. Наличие антител (анти-НВс) указывает на перенесенную инфекцию НВV, регулярно обнаруживаются у носителей HBsAg.
Антиген HвeAg - входит в состав вирусной сердцевины, обнаруживается если НВsAg положителен. Присутствие этого антигена свидетельствует об активной репликации (размножении) вируса, сочетается с более высокой инфицирующей способностью крови и повышенной вероятностью развития хронического поражения печени. Присутствие антител (анти-НВе) указывает на низкую инфицирующую способность и предвещает благоприятный исход.
Гепатит С широко распространен, передается парентеральным путем (т.е. через кровь). Известно, что им обусловлено около 80% посттрансфузионных гепатитов (т.е. гепатитов, возникших после переливания крови или ее заменителей). Процесс обычно хронический (иногда- скрытого течения). Например, предполагается, что часть здоровых людей среди населения являются хроническими носителями гепатита С. Заразиться гепатитом С можно при переливании крови, использовании нестерильных шприцев (среди наркоманов), при проведении гемодиализа, трансплантации органов. Инкубационный период (период активного размножения вируса и воздействия на ткани) составляет в среднем 7-8 недель, хотя может затянуться до 6 месяцев.
Острый гепатит С выявляется редко, т.к.протекает легко, часто даже без желтухи. Однако, хронизация (т.е. длительное волнообразное течение заболевания) процесса характерна именно для гепатита С.
Хронический гепатит С часто является доброкачественным, но у 20% больных заканчивается циррозом. Диагноз ставится при обследовании – выявляются маркеры гепатита С, повышение уровня печеночных ферментов, желтуха (увеличение содержания билирубина), по данным УЗИ – признаки поражения ткани печени, в т.ч. цирроз. В большинстве случаев острого гепатита специфического лечения не требуется, при хроническом течении применяются антивирусные препараты (чаще-интерфероны).
Профилактические мероприятия включают контроль за донорами, максимальное ограничение показаний к переливанию крови, использование одноразовых игл, шприцев, систем для инфузии и др.
Вирус гепатита D (HDV, дельта-фактор) – вирус, который размножается только в присутствии HBV или сочетается с острым гепатитом В, или проявляется как суперинфекция при достоверном хроническом гепатите В. Клиническая инфекция HDV, как правило, проявляется очень тяжелым гепатитом В.
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. "Щукинская" и "Улица 1905 года"). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Читайте также:


