Что такое вирусный менингит последствия у взрослых

Менингит: что это за болезнь?
Речь идет о воспалении мозговых оболочек. Оно может возникнуть как самостоятельное заболевание, так и стать осложнением другой болезни. Виды менингита различают по нескольким признакам: характеру и распространенности воспаления, скорости его развития и степени тяжести.
По характеру воспаления менингиты могут быть серозными, когда в ликворе (жидкости, омывающей мозг) преобладают лимфоциты, или гнойными, когда преобладание нейтрофилов в ликворе создает гнойный экссудат.
По распространенности воспаления выделяют менингит генерализованный (повсеместный) или ограниченный (например, только в области полушарий или основания мозга).
По скорости развития болезни менингит подразделяют на:
Хронический менингит чаще всего вторичный, то есть вызванный инфекцией, которая уже существовала в организме и переместилась в мозговые оболочки. Таков, например, менингит при туберкулезе или нейросифилисе.
По степени тяжести менингит может быть:
- легким;
- средней тяжести;
- тяжелым;
- крайне тяжелым.
Вызывать менингит могут бактерии (чаще всего — менингококки), вирусы (энтеровирус), простейшие (менингит при малярии, токсоплазмозе) и даже грибки. Впрочем, грибковые менингиты возникают только при сниженном иммунитете.
Заболевание чаще всего протекает остро и начинается с высокой температуры — 38,6–39,6°C. Появляется сильная головная боль, рвота, после которой не наступает облегчение, в отличие от банального пищевого отравления. Присоединяются так называемые менингеальные симптомы, самый очевидный из которых — ригидность затылочных мышц: пациент не может, наклонив голову вперед, дотянуться подбородком до груди. Кружится голова, появляется светобоязнь, сонливость. Возможны потеря сознания и судороги.
Менингококковый менингит сопровождается характерной кожной сыпью, при других формах менингита сыпи может не быть, если болезнь не сопровождается сепсисом.
В крови определяется повышенный уровень нейтрофилов или лейкоцитов в зависимости от характера воспаления, высокая СОЭ.
Бактериальный менингит довольно долго считался болезнью преимущественно детской — так, по данным на 1986 год средний возраст пациентов с бактериальным менингитом составлял 15 месяцев [1] . Активное внедрение вакцинации привело к тому, что в мировой практике гнойный менингит стал болезнью взрослых — уже в 1998 году средний возраст пациентов составил 25 лет. Но в России вакцинация от менингококковой и пневмококковой инфекции не входит в календарь прививок и ситуация остается прежней: чаще болеют дети. На долю гнойного менингита приходится 33% всех инфекционных заболеваний нервной системы у детей. 23% составляют серозные менингиты [2] .
Среди менингитов вирусной природы преобладают энтеровирусные, во всем мире преимущественно поражающие лиц до 18 лет [3] . В России энтеровирус — причина 74% всех вирусных менингитов у детей [4] .
У взрослых причины острых менингитов не отличаются от таковых у детей, разве что более заметной становится гемофильная палочка — до 10% [5] .
Среди хронических менингитов один из самых распространенных — туберкулезный, частота которого в странах с неблагоприятной обстановкой по этому заболеванию (к которым, к сожалению, относятся страны бывшего СССР) колеблется от 62 до 411 случаев на 10 тысяч человек.
Бактериальный менингит летален примерно в 10% случаев, смертность при вирусных менингитах, если процесс не переходит в энцефалит, не превышает 1% [6] .
Самое частое и относительно безобидное последствие после менингита — астенический синдром: беспричинное недомогание, слабость, сниженное настроение. Он может продолжаться от 3 до 12 месяцев [7] .
Но, по данным американских врачей, серьезные неврологические последствия перенесенного менингита остаются почти в 30% случаев [8] , это:
- интеллектуальные нарушения;
- парезы, параличи;
- слепота;
- глухота (нейросенсорная тугоухость);
- гидроцефалия;
- судорожный синдром;
- ишемический инсульт (у взрослых составляет до 25% всех осложнений).
Предсказать заранее, насколько тяжелыми окажутся осложнения после менингита и можно ли будет их устранить, невозможно.
Несмотря на то, что основа диагноза — это тщательный опрос и детальный осмотр пациента, перечень необходимых исследований при подозрении на менингит довольно длинный. В него входят:
Возможно и добавление других исследований — так, при тяжелом состоянии и признаках поражения сердца — ЭКГ, при подозрении на пневмонию, что может быть при пневмококковом менингите, — рентгенография грудной клетки, возможно выявление возбудителей, не указанных выше.
При подозрении на менингит нужно незамедлительно вызывать скорую — необходима госпитализация. В какое именно отделение будет госпитализирован пациент, зависит от причины заболевания. При вирусных и бактериальных менингитах больного направляют на лечение в инфекционное отделение. Если менингит возник как осложнение гнойного отита или синусита — в ЛОР-отделение. При подозрении на туберкулезный менингит пациент отправляется в туберкулезный диспансер.
Высокую температуру сбивают нестероидными противовоспалительными средствами, такими как парацетамол, ибупрофен.
При признаках бактериальной инфекции используют антибиотики широкого спектра действия. Дозировки и продолжительность курса будут зависеть от выбранного средства и предполагаемого возбудителя. После получения результатов бактериологического исследования антибиотик могут заменить с учетом чувствительности к нему возбудителя.
Вирусные менингиты лечат противовирусными средствами, при клещевом энцефалите терапия дополняется противоклещевым иммуноглобулином.
Если появляются судороги, назначают противосудорожные препараты и средства для уменьшения внутричерепного давления.
В качестве противовоспалительной терапии применяют глюкокортикостероиды (дексаметазон). Снижая активность воспаления, они уменьшают вероятность неблагоприятного исхода и возникновения отдаленных последствий менингита.
При необходимости проводят искусственную вентиляцию легких.
Если менингит вторичный, обязательно лечение основного заболевания: хирургическое лечение при гнойных воспалениях ЛОР-органов, прием противотуберкулезных препаратов.
После перенесенного менингита пациент наблюдается у невролога не менее 2 лет. В первый год необходим осмотр раз в 3 месяца, далее раз в полгода.
Восстановление после менингита — это сложный, комплексный и многогранный процесс. Вот его составляющие:
Менингит — тяжелая болезнь, которая приводит к серьезным осложнениям. Восстановление после перенесенного менингита — долгий и кропотливый процесс, который требует от врачей знаний и опыта, а от пациентов и его близких — настойчивости, последовательности и терпения.

Менингит – очень коварное воспалительное заболевание оболочек спинного или головного мозга, которое порой развивается молниеносно и требует срочного медицинского вмешательства.
Эта болезнь всегда оставляет массу последствий после себя, начиная от мигренеподобных болей и заканчивая серьезными нарушениями в работе мозга.
К счастью, если начать лечение вовремя, то менингит можно победить и, вероятно, без последствий. Страдают этим заболеванием и дети, и взрослые. Менингит — симптомы у взрослых и последствия, читайте ниже.
Основные причины
Это заболевание распространено в определенной степени во всех странах мира, но чаще всего встречается в странах Африканского континента. В России чаще всего вспышки менингита наблюдаются зимой или весной в период с февраля по апрель. Такая сезонность определяется резкими изменениями погодных условий, а также длительным пребыванием людей в закрытых и слабо проветриваемых помещениях.
- вирусный;
- бактериальный;
- протозойный;
- грибковый;
- смешанный.
Исходя из названий видов, возникновение менингита могут спровоцировать грибы, вирусы и патогенные бактерии, среди которых выделяют:
- пневмококки;
- стафилококки;
- стрептококки;
- гемофильную палочку;
- клебсиеллы;
- синегнойную палочку и др.
Но самой частой причиной возникновения этого заболевания у взрослых считается менингококковая инфекции, которая передается от зараженного человека воздушно-капельным путем, хотя может попасть в организм и при травмах головы либо из развивающихся инфекционных очагов в теле человека.
При этом подхватить менингит можно в любом месте – хоть в общественном транспорте, хоть в поликлинике. Это заболевание характеризуется очень тяжелым течением болезни и часто приводит к развитию серьезных осложнений.

Причиной развития менингита могут стать и другие заболевания:
- фурункулы в области шеи;
- гайморит;
- отит;
- остеомиелит костей;
- абсцесс легких и др.
В группу риска в первую очередь входят люди с ослабленным иммунитетом, с травмами головы, проблемами с центральной нервной системы, болезнями спины, недоношенные дети, беременные, люди, имеющие хронические заболевания. Чаще всего менингитом болеют мужчины или маленькие дети. Носителем же менингококковой инфекции может быть и здоровый человек.
Менингит – заболевание опасное, поэтому при первых признаках его развития важно безотлагательно посетить врача. Больного ожидает немедленная госпитализация.
Симптомы
Самые первые признаки заболевания проявляются уже через 24 часа после заражения. Менингит достаточно просто выявить на самых ранних стадиях, так как у него очень яркие и характерные симптомы, которые нельзя спутать с признаками других заболеваний:

- температура тела быстро повышается до 40 градусов;
- через 3 часа после повышения температуры все тело покрывает сыпь;
- возникают непрекращающиеся тошнота и рвота;
- болезненность глазных яблок при надавливании;
- ярко выраженные головные боли;
- сильное головокружение;
- желание больного, лежащего на спине, запрокинуть голову;
- ригидность шейных мышц (затруднение при наклоне головы к груди);
- больной втягивает живот и поджимает ноги, сгибая их в суставах;
- горло и миндалины красного цвета.
Уже на этом этапе важно как можно быстрее вызвать врача, который назначит необходимое лечение. Если же хоть немного промедлить, то заболевание развивается дальше и появляются следующие признаки:
- потеря сознания;
- неадекватное поведение;
- человек начинает бредить;
- судороги.
Особенно важно обратить внимание на появление любого из этих симптомов, если человек накануне перенес гайморит, пневмонию или болеет туберкулезом.
Окончательно поставить диагноз и определить вид менингита врач сможет только после проведения необходимого обследования. В зависимости от тяжести заболевания, человека могут поместить либо в общую палату, либо в реанимацию.

Первые симптомы менингита проявляются как обычная простуда, но затем присоединяются специфические признаки заболевания. Сыпь при менингите — один из таких признаков.
При каких заболеваниях головная боль отдает в глаз, расскажем в этой теме.
Чем опасен менингит?
От менингококковой формы менингита раньше погибало до 70% больных. А те, кто выживал, не могли похвастаться отменным здоровьем: у человека развивалась масса осложнений, и перенесенное заболевание напоминало о себе всю жизнь.
- коматозное состояние;
- паралич дыхательных мышц;
- полный или частичный паралич нервов, чаще всего лицевых;
- тахикардия;
- сыпь темного цвета;
- постоянные судороги.
К этому времени инфекция уже распространяется по всему организму, а элементы сыпи начинают превращаться в язвы размером до 15 см в диаметре. Менингит может протекать молниеносно: больной из удовлетворительного состояния может моментально перейти в состояние тяжелобольного. Все эти симптомы способны оставить неизгладимый след на здоровье человека и привести к инвалидности.
Самая главная опасность менингита заключается в том, что при отсутствии лечения гарантирован летальный исход – иногда счет идет на часы. Однако при своевременном лечении прогноз благоприятный.
Последствия у взрослых
Некоторым переболевшим менингитом везет – после лечения они вспоминают заболевание как страшный сон и не сталкиваются с каким-либо серьезными проблемами со здоровьем, за исключением почти не мешающих жить головных болей, возникающих на фоне переутомления или перемен погоды.

Иногда менингит напоминает о себе снижением концентрации и внимания, а также ухудшившейся памятью.
Однако у переболевших нередко наблюдалась потеря слуха или зрения, появлялись заикание или косоглазие, развивались эпилепсия, водянка головного мозга или же снижался уровня интеллекта.
Переболевший менингитом человек может столкнуться и с нарушениями психики вплоть до развития шизофрении.
В зависимости от причины возникновения заболевания и его возбудителя могут появиться и проблемы, связанные с внутренними органами. Нередко человеку даже ампутировали конечности из-за развившихся некрозов.
К счастью, при современном уровне медицины эта болезнь успешно лечится: вряд ли человек, вовремя обратившийся к врачу, останется инвалидом на всю жизнь. Не обязательно он станет и слабоумным – нередко переболевшие менингитом продолжают строить карьеру или получать второе высшее образование.
Если человек переболел гнойной формой менингита, то у него появляется иммунитет к конкретной бактерии-возбудителю заболевания. Но заразиться менингитом он может далеко не один раз. Кстати, чаще всего повторно им болеют только люди с травмами черепа.
Менингит – заболевание, с которым шутить ни в коем случае нельзя. Важно помнить, что все может закончиться благополучно, если больного вовремя доставить к врачу. Главное – не терять самообладания и не паниковать, а как можно скорее набирать номер скорой медицинской помощи.

Для того чтобы обезопасить себя и своих близких, нужно знать, как передается менингит и каковы первые симптомы этого коварного заболевания. Это должен знать каждый.
По характеру головных болей можно говорить о возможных заболеваниях. Как проявляют себя головные боли при опухоли мозга, вы узнаете, пройдя по этой ссылке.
Видео на тему
Что такое вирусный менингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Вирусный менингит — группа острых и/или хронических инфекционных заболеваний, вызываемых вирусами, которые на фоне общего ослабления защитных свойств организма вызывают воспаление оболочек головного и спинного мозга и проявляются общими симптомами поражения мозга и специфическими менингеальными симптомами различной степени выраженности, однако, как правило, при своевременно начатом лечении не приводят к тяжелым необратимым последствиям.

Энтеровирусный менингит — острое инфекционное заболевание, вызываемое различными серотипами энтеровирусов (Коксаки А и В, ECHO, серотипы 68, 71), которые, вызывая в значительном большинстве инцидентов проявления общего заболевания (различных органов и систем), нередко поражают центральную нервную систему, проявляясь в виде серозного менингита (лихорадка, значительные головные боли, многократная рвота). При проведении лечения течение заболевания обычно доброкачественное.
Заболевание встречается как в виде единичных случаев, так и в виде массивных эпидемических вспышек. Достаточно характерна сезонность патологии (июнь–сентябрь), тропность к коллективам детей и организованным группам (чаще в городах). Источник инфекции — это больные различными формами энтеровирусной инфекции и неактивные носители вирусов, роль которых может достигать 50% (возможно, имеются латентные формы заболевания, ошибочно принимаемые за ношение). [1] Превалирующий механизм передачи — фекально-оральный (несоблюдение правил гигиены, недостаточная обработка пищи), меньшее значение имеет воздушно-капельный и контактный механизм распространения, описана трансплацентарная передача от матери плоду.
Герпетический менингит — острое инфекционное заболевание, индуцируемое в основном вирусами герпеса 1, 2 и 3 типов, которые на фоне скомпрометированного иммунного статуса (у ВИЧ-инфицированных в стадии СПИДа, онкологических больных, получающих тяжелые иммунодепрессанты, грудных детей) вызывают поражение мозговых оболочек и/или вещества головного мозга. При отсутствии адекватного лечения может приводить к тяжёлым последствиям, в том числе смерти.
Чаще всего развитию заболевания предшествует ОРВИ различной степени выраженности или герпетические высыпания на коже и слизистых оболочках, которые могут быть как проявлением первичного инфицирования (чаще у грудных детей), там и обострения вторичной инфекции (ВИЧ-инфицированные, иммунокомпрометированные лица).
Каналы передачи и распространения — гематогенный и невральный (ретроаксональный).
Лимфоцитарный хориоменингит (ЛХМ) — острое или хроническое инфекционное зооантропонозное заболевание, индуцируемое РНК-содержащим вирусом из семейства ареновирусов, который, поражая мягкие мозговые оболочки и сосудистую сеть желудочков мозга, вызывает специфическое, как правило, доброкачественное заболевание.
Резервуар патогена — грызуны, в основном синантропные мыши, выделяющие патоген во внешнюю среду с отходами жизнедеятельности. Инфицирование человека возникает при употреблении загрязненной пищи, воды, возможно заражение аэрозольным и контактным путями, трансплацентарно. [3]
Симптомы вирусного менингита
Хотя в основной массе случаев при вирусных менингитах отсутствует четкая клиническая дифференциация с определенным видом возбудителей, некоторые характерные особенности вполне можно проследить.
Инкубационный период в среднем длится около недели, хотя описаны случаи инкубации до 12 дней. Поражению ЦНС в типичных случаях предшествуют общие (различной выраженности и интенсивности) симптомы энтеровирусного поражения (кожные высыпания, дискомфорт в животе, послабление стула, афтозный стоматит, ринит, фарингит и др.) Вирус, вторгаясь в целостный организм через ЖКТ или носоглотку, обуславливает начальные проявления заболевания (лихорадку, симптомы поражения желудочно-кишечного тракта, дискомфорт во рту), далее проникает через кровь и гематогенно заносится в нервную систему, поражая чаще всего мозговые оболочки (до 85% всех энтеровирусных поражений нервной системы). Вначале литически повышается температура тела до 40 градусов по Цельсию, появляется беспокойство, нарушение сна, на высоте головной боли диффузного распирающего характера отмечается повторная рвота, не приносящая облегчения, светобоязнь. Истинно менингеальные симптомы отсутствуют или неярко-выраженны (в основном ригидность мышц затылка). Следует отметить гиперемию лица больного, инъекцию склер, бледный носогубный треугольник. Нередко указанные симптомы идут параллельно с высыпаниями, болями в мышцах, что позволяет врачу заподозрить этиологическую роль энтеровируса. Пик заболевания протекает на протяжении 4-5 дней, затем при благоприятном течении (наиболее частом на фоне лечения) происходит снижение температуры тела, регресс клинической симптоматики. Нетривиальной особенностью энтеровирусного менингита является возможность рецидива, которая реализуется в 10-40% случаев и сигнализирует литической гипертермией тела и возвратом общемозговых и менингеальных сигналов. Смертельные случаи наблюдаются редко и фиксируются в основном у детей раннего возраста, однако связаны чаще не с нарушениями в системе ЦНС, а с развитием энтеровирусного миокардита и острым нарушением функции печени. [5] После перенесенного заболевания наступает выздоровление, у части больных в дальнейшем некоторое время могут наблюдаться остаточные явления в виде астении и головных болей умеренной интенсивности. Иммунитет строго типоспецифичен и не защищает от повторных заболеваний, вызванных другими типами энтеровирусов.
Каналы передачи и распространения — гематогенный и невральный (ретроаксональный). Имеются некоторые различия в патогенезе и клинических проявлениях менингитов, вызванных различными типами герпесвирусной инфекции. Так, при менингите, вызванном вирусом простого герпеса 1, 2 типов, как правило, имеет место субфебрильная температура тела, медленное нарастание общемозговых и менингеальных симптомов с явной диссоциацией оболочечного синдромокомплекса — значительно выраженное напряжение мышц затылочной области при слабо выраженных именных синдромах. Выявляется светобоязнь, головная боль нарастает, не снимается приёмом анальгетиков, сопровождается многократной рвотой. Зачастую подключаются признаки энцефалита, больные становятся агрессивными, появляется спутанность сознания, галлюцинации, расстройства координации, очаговая симптоматика. При адекватном лечении в типичных случаях возможен медленный регресс клинической симптоматики с выздоровлением. При тяжёлых случаях, особенно в условиях выраженной иммуносупрессии, возможен летальный исход. [4]
При менингите, индуцированном вирусом опоясывающего герпеса (VVZ) течение заболевания более яркое — на фоне предшествующих герпетических высыпаний отмечается нагнетание температуры тела до 39 градусов Цельсия, резко обозначенные головные боли, рвота. Достаточно выражены оболочечные симптомы, очаговая симптоматика. Нарушение со стороны сознания, ориентации, галлюцинации выявляются редко. [6]
Распространение инфекции идёт гематогенным путём, после проникновения через гематоэнцефалический барьер происходит поражение мягких мозговых оболочек, лимфоцитарную инфильтрацию и гиперпродукцию цереброспинальной жидкости, некротические изменения клеток. При остром виде ЛХМ скрытый период может составлять от 6 до 14 дней. После непродолжительного неярко выраженного продромального периода резко повышается температура тела до 40 градусов Цельсия, резкая головная боль, рвота, нарушения сознания. Возможны брадикардия в поздний период, нистагм, нарушения координации. При осмотре выражена ригидность затылочных мышц, симптомы Кернига и Брудзинского. При офтальмоскопии отмечается застойные изменения глазного дна. Симптомы в типичных случаях продолжаются в течение 14 дней с последующим медленным обратным развитием заболевания. Иногда остаются остаточные явления в виде астении. [7]
Патогенез вирусного менингита
В патогенезе вирусного менингита играет роль комплекс факторов, таких как:
- характеристика возбудителя;
- реакция организма человека;
- фон, на котором происходит взаимодействие конкурирующих организмов.
Серьёзную роль играет вирулентность возбудителя (от лат. Virulentus — ядовитый) — степень способности данного вируса заражать данный организм), его нейротропность — способность вируса избирательно проникать в нервную ткань и вызывать её поражение, и другие особенности. В реакции человеческого организма значительную роль имеет возраст, характер питания, социально-бытовые условия, имеющиеся заболевания, проведенное ранее лечение, иммунологическая реактивность и др. Условия окружающей среды предполагают наличие физических факторов, например, влажности, повышения или понижения температуры, солнечной радиации, контактов с живыми существами и растениями, переносчиками возбудителей инфекционных заболеваний и др.
Инфекционный агент может вторгаться в оболочки мозга разными путями:
- через кровь;
- лимфогенно;
- периневрально (через щелевидную полость, расположенную вокруг нервного ствола);
- контактно (при наличии гнойного очага, расположенного неподалёку от мозговых оболочек – отита, гайморита, абсцесса мозга). [1]
Нормальные и активированные лимфоциты с разбросанными макрофагами при вирусном менингите
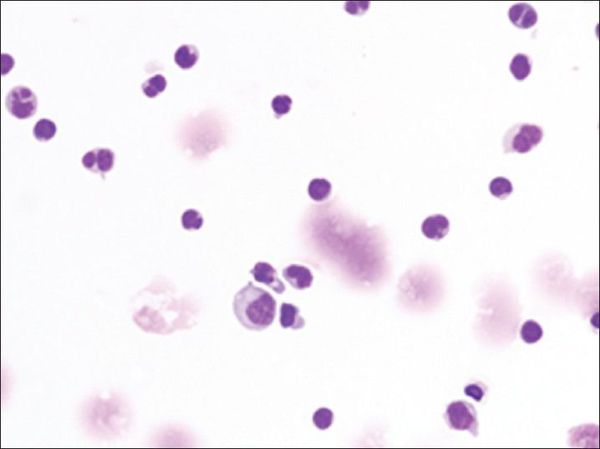
Классификация и стадии развития вирусного менингита
1. По этиологии:
- вызванный различными типами герпесвирусов;
- коревой;
- вызванный вирусом эпидемического паротита;
- вызванный энтеровирусами ECHO, Коксаки и др.;
- аденовирусный;
- лимфоцитарный хориоменингит и др.
2.По патогенезу:
- первичные — менингит развивается как основное заболевание, без предшествующего процесса;
- вторичные — как осложнение основного инфекционного заболевания.
3. По характеру течения:
4. По путям передачи:
5. По степени тяжести:
- легкая;
- средняя;
- тяжелая;
- крайне тяжелая (бывает редко).
Осложнения вирусного менингита
При поздно начатом лечении энтеровирусного менингита есть риск развития необратимых изменений структуры головного мозга, нарушения психического развития, слуха.
Последствия герпетического менингита зависят от выраженности процесса, тяжести течения и времени начала интенсивного лечения. При нетяжелых формах и имеющихся иммунных резервах организма возможно полное выздоровление, при тяжёлых запущенных процессах, особенно в условиях выраженного иммунодефицита часто выявляются стойкие резидуальные явления в виде нарушения психического здоровья, нарушения слуха и координации и др.
Отдельное внимание следует применить к медленной (хронической) форме лимфоцитарного хориоменингита, когда после острого начала и мнимого улучшения с течением времени появляются слабость, повышение утомляемости, головокружения. Заболевание носит прогрессирующий характер, сопровождается изнуряющими головными болями, угнетением психики, возможным развитием парезов и параличей и в течение 10 лет заканчивается смертью. [7]
Врожденный ЛХМ является медленно прогрессирующим процессом, сопровождающимся гидроцефалией, развивающейся в большинстве случаев в первые недели после рождения. В дальнейшем присоединяется хориоретинит, дети не реагируют на окружающую обстановку, лежат с вытянутыми перекрещенными ногами и приведенными к туловищу руками. Смерть наступает на 2-3 году жизни. [8] [10]
Диагностика вирусного менингита
Диагностика энтеровирусного менингита строится по основным принципам распознавания инфекционного заболевания с поражением ЦНС (эпидемиологические, клинические, лабораторные, в т. ч. вирусологические исследования).
- В клиническом анализе крови выявляется повышение СОЭ, лейкопения или нормоцитоз, лимфо- и моноцитоз.
- При анализе спинномозговой жидкости обращает на себя внимание цитоз лимфоцитарного характера (не с первого дня!), снижение количества белка.
- Наиболее информативным является проведение исследования СМЖ методом ПЦР для определения РНК энтеровирусов.
В распознавании герпетического менингита имеют значение данные о социальном и иммунологическом статусе пациента, наличии сведений о недавно перенесенном ОРВИ, высыпаниях герпесвирусного характера.
- В клиническом анализе крови характерны лейкопения, лимфо и моноцитоз, нейтропения.
- Некоторую информацию может дать исследование крови методами ИФА или ПЦР, однако первенство имеет исследование спиномозговой жидкости, полученной в ходе пункции. Отмечается рост давления до 300 мм вод. ст., невысокий лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз, умеренное повышение количества белка, неизмененный уровень сахаров.
- При исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (HSV1,2, VVZ).
При диагностике лимфоцитарного хориоменингита при исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (HSV1,2, VVZ).
- При анализе цереброспинальной жидкости отмечается лимфоцитарный плеоцитоз, умеренное повышение белка, снижение уровня сахара.
- Этиологическая диагностика осуществляется путем обнаружения IgM и IgG-антител в CSF и сыворотке крови.
- Вирус может быть обнаружен путем выделения ПЦР или вируса в CSF во время острой стадии болезни.
Лечение вирусного менингита
Лечение энтеровирусного менингита включает обязательную немедленную госпитализацию в инфекционное отделение. Показан постельный режим, дезинтоксикационная, инфузионная терапия, применение средств противовоспалительного ряда, улучшения микроциркуляции, понижения внутричерепного давления и др. Благотворное действие оказывает спинномозговой прокол, приводя к снижению внутримозгового давления (одно из ключевых звеньев патогенеза) и коррекции состояния. На постгоспитальном этапе переболевший нуждается в наблюдении невролога, приёме витаминов и ноотропных препаратов.
Лечение герпесвирусного менингита проводится в стационаре инфекционного или неврологического профиля. Показан постельный режим (при тяжелых формах ОРИТ), в качестве этиотропной терапии назначается внутривенное или внутрилюмбальное введение парентеральных форм Ацикловира или его производных, при тяжелом течении возможно применение Видарабина, препаратов интерферона и его индукторов. Важное значение имеет проведение комплекса патогенетической терапии, включающей профилактику и лечение отёка мозга, поддержание гомеостаза организма, купирование болевого синдрома и др.
Лечение лимфоцитарного хориоменингита (ЛХМ) осуществляется в условиях стационара, показано проведение люмбальной пункции, инфузионная терапия, введение гипоксических и ноотропных средств, иммуномодуляторов. Высокоэффективных средств прямого противовирусного действия не существует.
Прогноз. Профилактика
Профилактика энтеровирусного менингита:
- тщательное соблюдение правил личной гигиены;
- мыть овощи и фрукты;
- ограничение купания в открытых неприспособленных водоёмах. [3]
Профилактика развития герпетического менингита ввиду инфицированности подавляющего большинства населения планеты вирусами герпеса 1, 2, 3 типов достаточно сложна.
- поддержание должного уровня иммунитета (здоровый образ жизни);
- недопущение заражения ВИЧ (в т. ч. использование контрацепции и отказ от парентеральных наркотиков);
- вакцинация;
- раннее начало противогерпетической терапии при опоясывающем лишае и обострении простого герпеса;
- избегание контактов новорожденных с больными активными формами герпетической инфекции (обострение).
Менингиты при ОРВИ и гриппе не имеют четких диагностических отличий от менингитов герпесвирусной этиологии, имеется связь с переносимым или недавно перенесенным респираторным заболеванием. [4] [6]
Профилактика лимфоцитарного хориоменингита заключается в проведении дератизационных мероприятий, тщательном соблюдении правил приготовления пищи. [3]
Читайте также:


