Эрозия шейки матки при цитомегаловирусе
Перламутров Ю.Н., Чернова Н.И., МГМСУ
В последнее десятилетие характер серьезной медико-социальной проблемы приобрели оппортунистические инфекции вследствие их широкого распространения и крайне неблагоприятного влияния на уровень общего и репродуктивного здоровья населения [1,2,6,7]. Результаты проведенных исследований свидетельствуют о росте ЦМВ-инфекции при патологии генитального тракта у женщин [5,7]. Генерализованная форма цитомегаловирусной инфекции у женщин может проявляться в виде воспаления и эрозии шейки матки, внутреннего слоя матки, влагалища и яичников, а у мужчин генерализованная форма цитомегаловирусной инфекции поражает яички, околоушные железы, вызывает воспаление мочеиспускательного канала и неприятные ощущения при мочеиспускании. Так, цитомегалические клетки были выявлены, в соскобах шейки матки, цервикального канала, эндометрия, что свидетельствует о возможности ЦМВ вызывать эрозии шейки матки, цервициты, эндометриты. Гигантские ядерные включения обнаруживались и при исследовании кондилом [1,7]. Наиболее часто ЦМВИ органов малого таза возникает на фоне иммуносупрессии, выражающейся в дисбалансе регуляции иммунной системы, в том числе цитокиновой [3,4,5,7]. Способность вируса реплицироваться в клетках иммунной системы и индуцировать ее недостаточность является фоном для развития рецидивирующих бактериальных, грибковых и вирусных заболеваний.
Эффективное лечение цитомегалии сопряжено с определенными трудностями в выборе медикаментов. В арсенале врачей сегодня имеется несколько терапевтических средств - противовирусные препараты и человеческие иммуноглобулины [6,7]. До настоящего времени для лечения ЦМВИ наиболее широко использовались ацикловир и ганцикловир[2,6]. Высоким профилем безопасности обладает ацикловир, однако его действие на ЦМВ в 100 раз ниже, чем на ВПГ1/2 типа. Ганцикловир - характеризуется большей активностью против ЦМВ (в 50 раз), но выраженным токсическим эффектом [2,5]. В экспериментальных исследованиях доказано, что ганцикловир может угнетать сперматогенез и не исключается его канцерогенное воздействие на организм[9]. Во многих медицинских центрах мира проводиться пассивная иммунопрофилактика ЦМВИ с помощью иммуноглобулинов. При этом имеется достаточное количество работ, в которых дискутируется эффективность профилактического назначения иммуноглобулина у разных групп больных[2].
Все вышеперечисленное определяет необходимость поиска новых безопасных высокоэффективных препаратов обладающих противовирусным и иммуномодулирующим действием. Именно поэтому представляет интерес отечественный противовирусный препарат растительного происхождения Панавир, эффективный в отношении инфекций вызываемых разными ДНК- и РНК- содержащими вирусами (ЦМВ, ВПГ, ВПЧ). Руководствуясь инструкцией препарат может назначаться врачом при цитомегаловирусной инфекции, в том числе у пациенток с привычным невынашиванием беременности. Может применяться у женщин с хронической вирусной инфекцией и интерферонодефицитным состоянием на этапе подготовки к беременности. Характерными особенностями противовирусной активности Панавира является ингибирование синтеза вирусных белков, повышение жизнеспособности клеток, а так же индуцирование продукции IFN-a и IFN-y лейкоцитами.
Целью исследования явилось определение эффективности ректальных суппозиторий Панавир в лечении пациентов с ЦМВИ органов малого таза.
Материалы и методы
Под наблюдением находилось 30 больных с реактивацией ЦМВИ в органах малого таза, в возрасте от 20 до 40 лет. Диагностику ЦМВИ проводили при помощи исследования соскобов из уретры, вагины и цервикального канала с выявлением ДНК ЦМВ методом ампфликации нуклеиновых кислот ПЦР. Интерфероновый статус определяли в крови больных полученной из кубитальной вены. Забор материала для лабораторных исследований проводился до и через месяц после окончания лечения. Изучение эффективности, переносимости препарата проводилось на основании изучения: динамики показателей интерферонового статуса, отсутствия ДНК вируса цитомегалии в соскобах из урогенитального тракта после лечения и длительности ремиссии.
Панавир назначали, по 1 суппозиторию ректально на ночь. Процедура повторялась через день, 5 свечей на курс.
Результаты
При исследовании соскобов из урогенитального тракта при помощи ПЦР и ПЦР real time у всех больных выделены ДНК ЦМВ в клинически значимом титре, что свидетельствовало реактивации инфекции в нижних отделах органов малого таза.
При оценке показателей интерферонового статуса до лечения выявлены нарушения у всех 30 больных с цитомегаловирусной инфекцией органов малого таза.
Отмечен дисбаланс в системе интерферона: уровень сывороточного IFN увеличивался до 30,1 ±1,8 МЕ/мл, что статистически достоверно превышало нормальные показатели. (р Показатели
(Ме/мл)
Частота выделения ДНК ЦМВ из эпителия урогенитального тракта после терапии больных суппозиториями панавир
| Срок лечения | Число больных | ЦМВ не выявлен | ЦМВ выявлен |
| До лечения | 30 | 0 | 30 |
| После лечения | 30 | 27 | 3 |
Через месяц после терапии суппозиториями панавир ДНК ЦМВ в соскобах из урогенитального тракта не обнаруживалась у 27 пациентов из 30.
При наблюдении за больными в период 60 дней после проведенного лечения ремиссия наблюдалась у 29 пациентов.
Выводы:
1. Системное применение препарата панавир в виде ректальный суппозиторий обладает выраженным противовирусным действием. Через месяц после терапии ДНК ЦМВ в соскобах из урогенитального тракта не обнаруживалось у 27 пациентов из 30.
2. Назначение препарата per rectum способствовало усилению индукции эндогенного интерферона. Статистически значимые изменения отмечались в продукции IFN-a и IFN-y.
3. При наблюдении за больными в течение 2 месяцев после лечения суппозиториями панавир ремиссия отмечалась у 29 человек.
4. Ни в одном случае в процессе применения суппозиторий Панавир не зарегистрировано нежелательных побочных явлений или аллергических реакций.
5. Высокая клиническая эффективность и безопасность, хорошая переносимость суппозиторий панавир, отмеченные у абсолютного числа пролеченных пациентов, позволяют рекомендовать препарат к широкому применению в терапии ЦМВИ.
Литература
1. Прозоровский СВ., Тартаковский И.С. Возбудители оппортунистических инфекций - роль в инфекционной патологии человека и методы лабораторной диагностики. Клин. лаб. диаг. 1998; 2: 24, 33-5.
2. Чешек Н.И. Методическое пособие для врачей. Цитомегаловирусная инфекция. Эпидемиология, клиника, диагностика, лечение и профилактика. М, 2001, 3-5.
3. Белокрицкая Т.Е., Витковский Ю.А., Пономарева Ю.Н. Роль цитокинов в патогенезе нарушений иммунитета и гемостаза у больных с тяжелыми дисплазиями и раком шейки матки. Вопр. онкол. 2003; 49 (1): 51-4.
4. Краснопольский В. И., Радзинский В.Е., Буянова С.Н. Патология влагалища и шейки матки. М.: Медицина, 1997.
5. Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий. М., 1997; с. 536.
6.0shiro ВТ. Cytomegalovirus Infection in Pregnancy. In Protocols for Infectious Diseases in Obstetrics and Gynecology, 2nd ed. Mead PB, Hager WD, Faro S, eds.: BlackwellScience, 2000; 157-70.
7. Sweet RL, Gibbbs RS (eds.). Infectious Diseases of the Female Genital Tract, 3d ed.: Williams and Wilkins, 2005; 469-79.
06/09/2002, Иванна
После прижигания Солковагином, появились выделения и небольшой запах. Может ли такое быть и с чем это может быть связано?
Скорее всего, это начинает отторгаться ожоговый струп, вместе с ним выйдет и раневая инфекция. Советую пользоваться кремом Солкосерил на тампонах вагинально, на ночь.
11/09/2002, Оксана
Посещала сегодня гинеколога. Обнаружили маленькую эрозию. Насколько это опасно и не помешает ли это беременности, которую планируем через 1.5 месяца.
Беременности эрозия не помешает, а вот при родах в этом месте может быть разрыв шейки матки. Нерожавшим можно лечить эрозию только консервативно или с применением Солковагина. Сначала надо сделать гинекологический мазок и ДНК-анализ на половые инфекции. Лечение можно проводить только при хорошем мазке 1-2 степени чистоты и отсутствии хламидиоза или мико- и уреаплазмоза.
20/09/2002, Angelica
Я лечилась от воспаления, врач сказала что в мазке много лейкоцитов. Выделения желто молочного цвета. После лечения уменьшились, но еще есть. Еще эрозия шейки матки, эрозия обширная. Скажите можно ли эрозию лечить прижиганием жидким азотом, от этого образуется рубец, я не рожала, говорят что рубец может стать непреодолимым препятствием при родах. Говорят что нельзя прижигать. Есть еще способ с помощю лазера. Посоветуйте пожалуйста что делать.
Первым делом - провериться на половые инфекции методом ДНК-диагностики. Если инфекции есть - пролечиться. Лечить эрозию в условиях инфекции - бесполезно. Напишите повторно, с результатами анализов, я назначу лечение. А прижигание ни лазером ни жидким азотом нерожавшим нельзя, Вы сами знаете причину. Можно проводить консервативное лечение или лечение швейцарским Солковагином.
04/10/2002, Inna
Мне дважды прижигали эрозию шейки матки. Около полугода назад, перед криодеструкцией мои анализы показали наличие папиломо-вирусной инфекции, высокий риск. Через полгода я пришла к врачу на обследование в качестве профилактики, взяли анализы, в которых папиломо-вирусную инфекцию не обнаружили. Я слышала, что этот вирус не лечится, тогда почему его не обнаружили в анализах?
Не исключено, что двойная деструкция (разрушение слизистой) уничтожило вирус. Но сделайте цитологический мазок, и каждые полгода повторяйте анализ ДНК на ВПЧ 16 и 18 типа.
08/10/2002, Ольга
У меня обнаружили эрозию, попутно еще и цитомегаловирус (то ли в мазках, то ли. но не в крови). отправили на подтверждение, на анализ крови на титры антител - 1:200. в лаборатории сказали, что это норма. а врач говорит, что мало и нужно лечиться. хотя однозначного ответа врач не дает, выбор за мной лечиться или нет. что вы посоветуете?
Цитомегаловирус обязательно надо лечить, причем и Вам, и Вашему половому партнеру, т.к. со временем он вызовет необратимые изменения в печени и селезенке. К тому же, если захотите забеременеть, вирус может повредить плод в 3 триместре, почти перед родами.
10/10/2002, Сабина
У меня были обильные выделения, иногда с кровью, я обратилась к врачу. Мне сказали, что у меня эрозия матки и плюс повышенные лейкоциты. Врач лечила меня месяц в основном применяя лекарство Боракс. Вроде все нормально, но что это за лекарство и лечит ли эрозию в течении 1 месяца?
Боракс - препарат с борной кислотой, антисептик. А Вам надо сдать ДНК-анализы на половые инфекции: хламидиоз, гарднереллез, мико- и уреаплазмоз. При эрозии такие инфекции присутствуют почти всегда. Напишите повторно, с результатами анализов, я назначу лечение. Только не проводите прижигание, нерожавшим его делать нельзя.
11/10/2002, Анна
Мне 20 лет. У меня обнаружили эрозию шейки матки. Врач прописал прием Три-регол 3 месяца. После недели приема я заметила большую утомляемость и плохую соображаемость. Не могли бы вы подсказать правилен ли прием Три-регола в данном случае и возможны ли такой от него эффекта. Если да, то что необходимо делать?
Советую перейти на микродозированные препараты: Мерсилон, Три-Мерси, Новинет. Они оказывают меньшее влияние на организм, не приводят к увеличению веса. Нормальная доза гормонов будет способствовать заживлению эрозии.
16/10/2002, Нина
Пять лет назад я родила. Все прошло хорошо, но после родов появилась эрозия. К сожалению времени заниматься собой не было. Сейчас она уже большая. Помимо нее замучили выделения, обильные, зеленовато-желтоватые, может это как то связано с эрозией? Лечилась самостоятельно Бетадином, совсем немного помогло, но позже все опять стало, как было. Делала анализ на Хламидии, их не обнаружили. Врач рекомендует сделать общий анализ, на многие инфекции, я согласна с ней, но ее компетенция. А главное, что эффективнее Солковагин? Обычное прижигание эрозии или лечение лазером? Чему отдать предпочтение?
Согласна с Вашим врачом, надо проверить методом ДНК-диагностики микоплазмы, уреаплазмы, гарднереллы, вирусы папилломы и герпес. Первый шаг на пути лечения эрозии - лечение хронической инфекции, о которой свидетельствуют выделения и отсутствие эффекта от местного лечения.
10/11/2002, Аноним
Мне 22 года , недавно у меня обнаружили обширную эрозию шейки матки. К врачам ходила редко, т.к. они мне говорили, что в общем у меня не плохие анализы, хотя не говорили что там. У меня появились выделения около 7 месяцев назад. (Месячные у меня не регулярные), поэтому и решила провериться и заодно подобрать гормональные таблетки. Там мне поставили такой диагноз. Сказали, что нужно прижечь Солковагином, но ни на какие болезни меня не проверяли. (о том, что нужно заранее провериться я узнала, благодаря Вашему архиву, который к счастью сегодня нашла). У меня был только один партнер, и я тоже была у него одна. Детей пока не было. Прижгли сегодня и сказали полоскать Корой дуба (но как это делать, не уточнили, а я постеснялась спросить) 1 стол. ложку на стакан воды. Очень убедительная просьба объяснить мне: как это делать, что именно полоскать. И когда можно будет продолжить жить половой жизнью? И на счет таблеток. мне тут же посоветовали Диане 35, взглянув на мое лицо. И сказали, что молочные железы еще увеличатся (а они у меня не очень большие). Какие таблетки Вы бы мне посоветовали? Хронических заболеваний нет.
Спринцевать (а не полоскать) надо при помощи спринцовки (клизмы), но советую использовать готовое устройство для спринцевания с водным раствором хлоргексидина биглюконата или Мирамистина. Это пластиковый флакон с насадкой для спринцевания. Это надо делать 2 раза в день - утром и на ночь, 10 дней. Еще 2 недели надо использовать крем Солкосерил. Из низкодозированных ОК советую принимать Три-Мерси или Силест, которые быстро оказывают положительное влияние на качество кожи и волос. Но так же, как и все ОК, могут вызывать нагрубание и увеличение молочных желез, ведь это женские гормоны. Но увеличение молочных желез не беспредельное, они увеличатся соответственно Вашей физиологической норме. Судя по наличию эрозии и нерегулярности месячных, своя функция яичников у Вас недостаточна.
12/11/2002, Светлана
У меня вопрос по поводу правильности назначенного лечения гинекологом. В прошлом году (июль-август 2001 г) мне лечили эрозию шейки матки ваготилом. Я не рожала. Лечение прошло успешно. Я сдавала контрольные анализы в марте 2002 г. В октябре с.г. я пришла на обычный осмотр, но у нас сменился врач. Сдала анализы. Врач сказал, что анализы хорошие. Сделала кольпоскопию (другой врач сказал, что эрозию надо прижигать, а не лечить), нашла маленькое воспаление и эрозию. Анализы на инфекции я сдавала (хламидии, уреоплазма) они отрицательные. Мазки сказали тоже нормальные. Врач сказала, что у меня все анализы хорошие, но есть маленькое воспаление и, если его вылечить, то, возможно, пройдет и эрозия. Причиной воспаления она назвала стафилококки, стрептококки. Хотелось бы узнать правильность назначенного лечения на 10 дней: 1) Доксициклин, 1-й д. . 2 р, затем 9 д . 1 р. 2) Нистотин. (500 тыс.с ЕД). 1т*4р. 3) тампон с Димексидом + Трихопол на тампон - на ночь. Меня интересует вопрос по поводу таблеток, т.к. у меня больной желудок и кишечник.
Назначенное Вам лечение давно устарело и не дает никаких результатов. Советую провести местное лечение: вагинальный крем Далацин по 1 аппликатору крема на ночь: 2 упаковки крема по 20г - 6 дней). После Далацина воспользуйтесь свечами Гино-певарил по 150 мг - 6 свечей (2 упаковки, по 3 свечи) по 1 свече 1 раз на ночь; затем Ацилакт по 1 свече на ночь – 10 дней; это восстановление микрофлоры влагалища.

Цитомегаловирус – что это значит?
Это вирус, который принадлежит к герпевирусам, представляет собой герпес 5 типа. Около 50-80% населения инфицировано им. Вирусная инфекция не излечима, заразившись однажды, человек остается носителем пожизненно.
Если у женщины высокий иммунитет, то цитомегаловирус находится в стадии ремиссии, никак себя не проявляет. Он может быть обнаружен случайно во время прохождения обследования по поводу другого заболевания. Но как только защитные силы организма снижаются, цитомегаловирус активизируется.
Как передается?
Пути передачи вируса:
- при незащищенном половом контакте;
- во время поцелуя через слюну;
- от матери к ребенку в период грудного вскармливания вместе с грудным молоком;
- в процессе родовой деятельности;
- внутриутробное инфицирование;
- контактно-бытовой способ передачи вируса.
Последний путь предполагает заражение после контакта с предметами, на которых содержится слюна больного. Конечно, такое инфицирование в большей степени характерно для детей дошкольного возраста, так как они тянут грязные руки в рот.
Вирус содержится в биологических жидкостях женщины, он может преодолевать плацентарный барьер, поэтому угрожает беременности и здоровью малыша. Инфицирование происходит только при близком физическом контакте. Невозможно заразиться после общения с больным, вирус не передается воздушно-капельным путем.
Симптомы цитомегаловируса у женщин
Заражение происходит бессимптомно, редко у пациентки может наблюдаться повышенная температура тела, озноб, першение в горле, мышечная боль. Симптомы напоминают ОРВИ, поэтому о цитомегаловирусе догадаться тяжело.
После заражения вирус длительное время существует бессимптомно. Появление первых признаков связано со снижением иммунной защиты или другими тяжелыми патологиями. Симптоматика схожа с инфекционным мононуклеозом или ОРВИ, выздоровление наступает спустя 2-6 недель, в зависимости от иммунитета.
Признаки болезни следующие:
- повышение температуры тела до 38 ˚С;
- головная боль;
- выделения из носа;
- быстрая утомляемость;
- боль в мышцах и суставах;
- болезненность слюнных желез, увеличение лимфатических узлов;
- воспаление миндалин, першение в горле;
- трудности во время проглатывания пищи;
- специфические выделение из половых путей, которые приобретают голубовато-белый оттенок.
У пациенток с иммунодефицитом симптоматика более тяжелая. Появляется кашель, боль в грудной клетке, одышка, развивается диарея. Вирусом поражается печень, легкие, органы зрения, центральная нервная система. Самым тяжелым исходом являются судороги и кома.
Симптоматика во многом зависит от того, какой орган поражен цитомегаловирусной инфекцией. Если вирус оседает в мочеполовой системе, то вероятно воспаление эндометрия, яичников, вульвит, кольпит, вульвовагинит, эрозия шейки матки, сальпингоофорит, Женщину беспокоят неприятные ощущения в области половых органов.
Чем опасен цитомегаловирус?
Вирус проявляет активность только при снижении иммунитета. Наибольшую угрозу он представляет для новорожденных и беременных, так как вызывает тяжелые патологии плода. Если инфицирование произошло на сроке до 20 недели беременности, то цитомегаловирус становится причиной пороков развития, например, гидро- или микроцефалии, аномалий строения легких, почек и других органов, внутриутробной гибели младенца, выкидыша.
Тяжесть последствий для малыша зависит от того, на каком сроке произошло инфицирование. Наиболее благоприятно заражение в момент родов, так как пороки развития исключены, но возможны такие осложнения:
- пневмония;
- анемия;
- желтуха;
- увеличение печени, селезенки;
- ухудшение слуха и зрения;
- болезни почек;
- нарушение работы пищеварительного тракта.
Первые признаки появляются у младенцев спустя 1-2 месяца после рождения. Для болезней характерно рецидивирующее течение. Пик смертности от цитомегаловируса среди грудничков приходится на 2-4 месяц жизни.
Из-за тяжелых последствий обследование на цитомегаловирус стоит проходить на этапе планирования, а не в период вынашивания младенца.
Также в группе риска опасных последствий находятся ВИЧ-инфицированные, пациенты с иммунодефицитом, люди, перенесшие трансплантацию органов. Цитомегаловирус может стать причиной злокачественных образований, например, мукоэпидермоидной карциномы, а также вызвать женское бесплодие.
Для здоровых вирус опасен тем, что наносит урон иммунной системе, которой приходится постоянно сдерживать его. Пациентки с цитомегаловирусом могут чаще болеть респираторными заболеваниями.
Диагностика
Выявить цитомегаловирус можно, сдав анализы. Такое обследование является обязательным для беременных. Здоровым женщинам диагностика может быть назначена только при возникновении симптоматики.
Цитомегаловирус выявляется в мазке или крови. Менее востребованной является вирусологическая методика, посредством которой вирус обнаруживается в моче, бронхиальном секрете или содержимом, взятом из горла.
При подозрении на цитомегаловирус женщине будет предложено сдать общий анализ крови. Если лимфоциты превышают 50% нормы, то вирус не исключен. Далее проводится лабораторное обследование. Существуют такие методики определения цитомегаловируса:
- цитоскопическое исследование мазка из влагалища, уретры;
- ПЦР-диагностика – самый достоверный метод, предполагает выявление ДНК вируса;
- иммуноферментный анализ – необходим для выявления антител к цитомегаловирусу.
При положительном результате необходимо сразу обратиться за терапией.
Расшифровкой данных обследования должен заниматься специалист. Интерпретация данных иммуноферментного анализа: норма – 0,3-0,4, патология – более 0,4. Цифровые показатели – это концентрация антител в крови. Если значение выше 0,4, то результат положительный и выявлен цитомегаловирус. Высокая концентрация антител свидетельствует об активной фазе вируса.
При отсутствии заражения во влагалищном секрете цитомегаловируса быть не должно.
Какой врач занимается лечением?
Выбор специалиста зависит от того, какие симптомы присутствуют. Чаще первым врачом, к которому обращаются женщины, является гинеколог. Также может потребоваться консультация педиатра, уролога, иммунолога. Но специалистом, в компетенцию которого входит лечение цитомегаловируса, является вирусолог или инфекционист. Он назначит обследование и медикаменты.
Как лечить?
Специфической терапии цитомегаловируса не существует. Если он находится в неактивной стадии, то лечения не требуется. Избавиться от вируса невозможно, принимать медикаменты нужно только по надобности, при появлении симптомов.
Схема лечения подбирается врачом исходя из состояния здоровья и сопутствующих осложнений. К примеру, пациенткам с ВИЧ нужны большие дозы, нежели другим. Для терапии подходят противовирусные препараты, иммуномодуляторы. Наиболее действенные и безопасные медикаменты противовирусного действия – на основе интерферона. Они не только угнетают активность вируса, но и стимулируют защитные силы организма.
При возникновении осложнений со стороны внутренних органов назначается симптоматическое лечение. Это могут быть антибиотики, гепатопротекторы, желчегонные, противовоспалительные средства.
При цитомегаловирусе снижается выработка собственного интерферона.
Отзывы о терапии медикаментами интерферонового ряда хорошие. Средства помогают достичь длительной ремиссии заболевания, однако нужно помнить о постоянном укреплении иммунитета. Без этого вирус будет прогрессировать.
Профилактика
Специфических профилактических мер не существует. Заражение достаточно трудно предотвратить, так как выявить зараженного без обследования невозможно.
Профилактика может выглядеть так:
- предохраняться при половом контакте;
- поддерживать иммунитет в норме – правильно питаться, принимать витамины, отказаться от вредных привычек, гулять на свежем воздухе, закаляться;
- соблюдать личную гигиену;
- проверяться на цитомегаловирус на этапе планирования беременности;
- не доедать еду после других, не пить из чужой чашки, так как на посуде может оставаться слюна зараженного.
Крепкий иммунитет – основная мера профилактики. Он не только сдерживает вирус в неактивной фазе, но и снижает вероятность заражения после контакта с больным.
Наиболее тщательно нужно придерживаться профилактики беременным и женщинам, которые принимают иммунодепрессанты, пациенткам, недавно перенесшим операцию.
Тяжелые осложнения цитомегаловируса должны стать стимулом для своевременного лечения. Женщине нужно обращаться в больницу при плохом самочувствии, а не заниматься самолечением.
ЦМВ — это инфекционное заболевание, относящееся к группе герпесвирусов. Имеет в своем составе двуспиральную ДНК. Называют болезнь — цитомегаловирус потому, что попадая в здоровую клетку его размеры увеличиваются. Если у человека иммунитет хороший, то заболевание может протекать бессимптомно, но если есть сбой в иммунной системе, то может развиться тяжелая системная инфекция с поражением почек, легких, страдает печень.
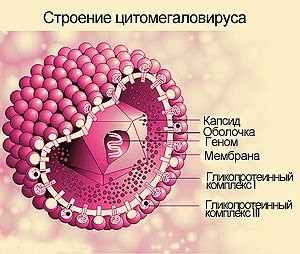
Строение ЦМВ Цитомегаловирус распространен по всему земному шару и к концу жизни практически у каждого человека он есть. Вывести его из организма невозможно, но можно понизить его активные свойства. ЦМВ может передаваться через слюну, с молоком во время кормления грудью, половым путем, через вещи общего пользования, от матери к ребенку, а также при переливании зараженной крови или пересадки органов. У беременных женщин может привести к поражению плода, так как у женщин нет антител в крови и вирус легко проникает через плаценту. Входными воротами для инфекции служит слизистая оболочка носа, рта, пищеварительного тракта, половых путей и шейки матки. Изменений на месте вхождения инфекции не бывает.
Варианты течения ЦМВ
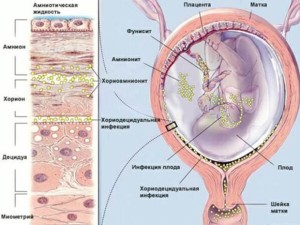
цитомегаловирусная инфекция у детей При устойчивом иммунитете у больного, инфекция протекает по типу мононуклеозоподобного синдрома и тогда вирус не очень опасен для организма. Продромальный период длится в среднем от 20 до 60 дней, само заболевание продолжается около полутора месяцев, бывает и меньше. У больного появляется незначительное повышение температуры, озноб, слабость, мышечные боли, могут увеличиваться лимфатические узлы. В организме вырабатываются антитела к вирусу, и происходит самоизлечение. Но возбудитель выделяется из организма долгое время, вплоть до нескольких лет после выздоровления. Если у пациента впервые выявили цитомегаловирус, то болезнь долгое время находится в стадии ремиссии. Осложнения в этом периоде наблюдаются редко.
Когда иммунная система ослаблена происходит генерализация инфекции, то есть поражается печень, легкие, почки, нарушается зрение, происходят изменения во всех органах и системах.
Заражение ребенка во время родов или внутриутробно вызывает такие последствия цитомегаловируса, как врожденная цитомегалия, тугоухость, плохое зрение и другие. Если инфицирование плода происходит до 12 недель, то обычно случается самопроизвольный аборт. У пяти процентов новорожденных отмечается недостаточная масса тела, увеличение внутренних органов, может развиться пневмония. Если у ребенка не появилась цитомегалия, то ему грозит задержка психического развития, ухудшение зрения, тугоухость, неправильное развитие зубов.
Последствия цитомегаловируса
Появление осложнения при цитомегаловирусе грозит тем людям, у которых ослаблена иммунная система. Со стороны желудочно-кишечного тракта появляется воспаление толстого кишечника, диарея или запор, кровь в кале, беспричинное повышение температуры, развиваются гепатиты, внутренние органы могут работать неправильно.
- Осложнения со стороны нервной системы проявляются различными неврологическими изменениями, воспаление мозга (энцефалит).
- В дыхательной системе — может появиться пневмония (воспаление легочной ткани).
- У женщин может быть воспаление матки (эндометрит) или шейки матки (цервицит), влагалища (вагинит) и другие проявления.
- При повреждении слизистой оболочки носа у больного появляется насморк, который трудно лечится.
- ВИЧ инфицированным людям тяжелее переносить болезнь, их общее состояние ухудшается, и они могут умереть.
У плода бывают такие последствия цитомегаловируса, как дефект перегородки сердца, сужение легочного ствола, неправильное строение почек, легких, дефект развития головного мозга, микроцефалия (маленький череп и небольшая масса мозга). Когда женщина заражается на позднем сроке беременности у ребенка может быть желтуха, психические изменения, аутизм, нарушение координации движения, судороги в редких случаях приводящие к гибели, нарушение зрения.
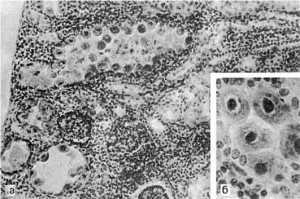
Цитомегалия Вирусное инфекционное заболевание с большим поражением паренхимы и слюнных желез. Чаще всего бывает у детей младше двух лет, если ребенок недоношенный или у него дефицит массы тела, то вирус для него опасен и вызывает тяжелые гинерализованные формы. Когда детям больше двух лет и у них наблюдается тяжелое течение заболевания и поражение всех органов, это значит, что у них есть сопутствующие болезни (лейкоз, ВИЧ, сепсис, опухоли). Цитомегаловирус, который поражает плод, может привести к мертворождению. Вирус приводит к увеличению клетки, в результате чего и страдают органы. У детей появляется желтый окрас кожи, увеличивается селезенка, размеры печени превышают норму, в крови анемия (гемоглобин низкий), страдает нервная система, органы зрения и слуха.
На коже появляется геморрагические высыпания, инфильтраты и очаги кальциноза, то есть появляются беловато-желтые плотные уплотнения. После вовлечения в патологический процесс головного мозга ребенок погибает через пару недель, процесс ускоряется при сопутствующем заболевании ВИЧ. У грудных детей головной мозг, как правило, в патологический процесс не включается.
Цитомегаловирус вызывает воспаление шейки матки и эрозию шейки, вплоть до поражения придатков. Цервицит у женщин протекает остро и характеризуется обильными гнойными и слизистыми влагалищными выделениями. Появляется болезненность внизу живота, боли постоянные, тупого характера. Осложнения возникают при сопутствующем ВИЧ. При гинекологическом осмотре при помощи зеркал, отмечается гиперемия участков шейки матки, там же часто бывает эрозия. Если воспаление не лечить, то происходит болезненное утолщение слизистой, которая раздражена от выделений и становится эрозивной. А если инфекция и вирус проникнет глубже, то заболевание усугубляется и в процесс вовлекаются придатки. Все это в дальнейшем у женщин приводит к бесплодию, так как инфицируются еще маточные трубы и сама ее полость.
После полного обследования и определения причин, назначается лечение антибиотиками, чтобы устранить воспаление, а также применяются препараты направленные на причину возникновения цервицита (в данном случае противовирусные) и лечение последствия цитомегаловируса, если оно возникает.
Главная задача врача лечащего цитомегаловирус заключается в том, что он назначает лекарственные препараты, которые ослабляют вирус. Выделяют пять основных групп лечения:
- противовирусные средства, они блокируют не только вирус, но и его размножение в организме.
- иммуностимуляторы для стимуляции и укрепления иммунной системы.
- медикаменты по синдромной терапии для восстановления пораженных инфицированием органов и систем.
- симптоматическая терапия купирует все проявления болезни (обезболивающие, жаропонижающие, противовоспалительные препараты, глазные капли).
Еще можно применять народные средства для борьбы с симптомами при цитомегаловирусе. При появлении осложнения нужно его лечить. Цитомегаловирус лечат обычно в стационаре, особенно у беременных женщин и детей, а также у ВИЧ инфицированных и тех, у кого ослаблен иммунитет в связи со специфической терапией.
Читайте также:


