Естественный резервуар сохранения вируса гриппа в природе
: 10 Дек 2009 , Вирус гриппа: подробности личной жизни , том 29, №5
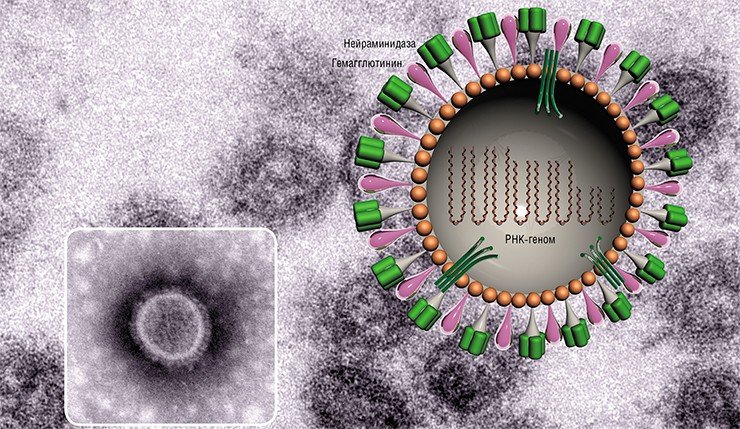
Внешне вирус гриппа выглядит как пузырек или вытянутая палочка. Под мембранной оболочкой скрывается необычный РНК-геном, состоящий из восьми отдельных частей. Поверхность щетинится шипиками, представляющими собой наружные части встроенных в мембрану белков – гемагглютинина и нейраминидазы. Именно молекулы этих двух гликопротеинов ответственны за связывание вирусной частицы с рецепторами клетки-хозяина.
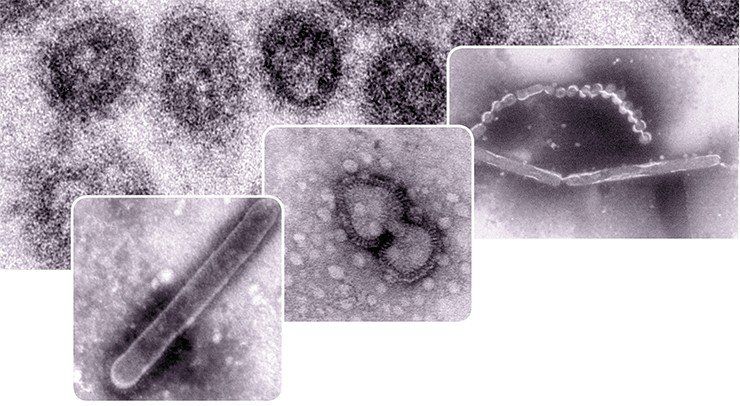
Опасные связи
Добавим, что на стадии проникновения в клетку вирус гриппа использует еще и разные пути эндоцитоза, что повышает воздействие инфекции и позволяет с большей вероятностью избежать атаки иммунной системой.
Поэтому в ядре зараженной клетки на матрице вирусной (–)РНК сначала образуются две формы с положительной полярностью (+)РНК. Первая – комплементарная вирусная (+)РНК, которая впоследствии служит шаблонном для синтеза дочерней (–)РНК. Вторая – информационная вирусная (+)РНК, которая после сложной цепи превращений с участием клеточных ферментов транспортируется в цитоплазму клетки для будущего синтеза вирусных белков. Разумеется, все эти перемещения также обеспечиваются транспортными системами клетки.
Вот теперь все основные детали для конвейера по производству миллионов вирусных клонов готовы.
Клеточная фабрика
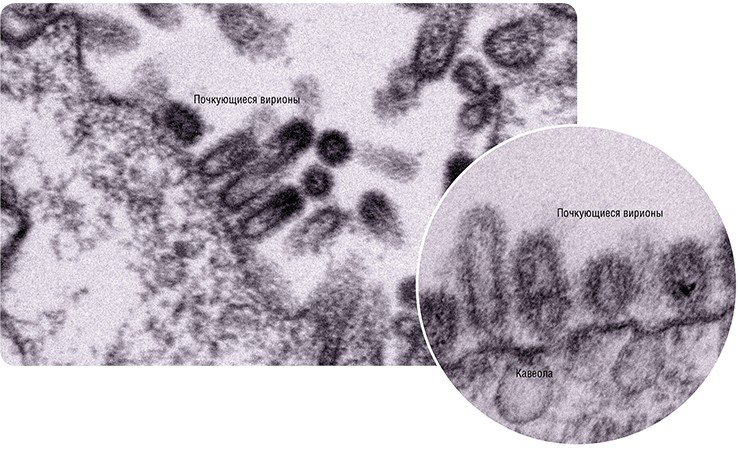
Готовые молекулы мембранных вирусных белков гемагглютинина и нейраминидазы объединяются и в таком виде транспортируются к внешней границе клетки специальными транспортными пузырьками, которые обеспечивают включение вирусных молекул в особые участки плазматической мембраны – липидные рафты (кавеолы).
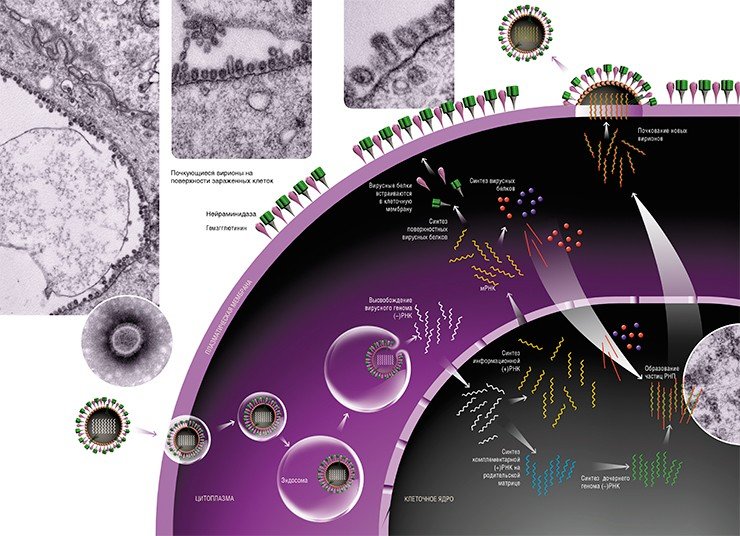
На сборочном конвейере
Наступает финальный этап вирусной репродукции – формирование новых вирионов. Для того чтобы это произошло, необходимо, чтобы вирусный геном – все восемь частиц РНП, а также остальные вирусные белки, встретились в строго определенном месте.
В организме вирусное потомство оказывается в слое слизи, покрывающей внутреннюю поверхность носоглотки, и человек, чихая и кашляя, распространяет вирус с капельками слизи. Клетки, естественно, пытаются защититься от агрессора, включая механизмы интерференции и апоптоза, однако эта защита, как правило, запаздывает, и паразит успевает размножиться и заразить новые клетки. Поэтому так важно применять препараты интерферона в первые сутки (а лучше – в первые часы заболевания), чтобы предотвратить массовое заражение клеток и остановить развитие заболевания.
Нужна ли вакцинация против гриппа?
Познакомившись со сложным взаимодействием вируса гриппа с отдельной клеткой, поражаешься той виртуозности, с которой этот паразит эксплуатирует клеточные системы.
Если же перейти на уровень организма, то здесь взаимодействие вируса с хозяином определяется множеством дополнительных факторов, которые могут привести, а могут и не привести к заболеванию. Главный из этих факторов – реакция иммунной системы, и споры о том, надо ли стимулировать эту реакцию вакцинацией, не только не утихают, но становятся со временем все более острыми.
Compans R.W., Dimmock N.J. An electron microscopic study of single-cycle infection of chick embryo fibroblasts by influenza virus// Virology. 1969. V. 39. P. 499—515.
Harris A., Cardone G., Winkler D.C. et al. Influenza virus pleiomorphy characterized by cryoelectron tomography //PNAS. 2006. V. 103. P. 19123—19127.
Kim J.H., Skountzou I, Compans R, Jacob J. Original antigenic sin responses to influenza viruses// J. Immunol. 2009. V. 183. P. 294—301.
Leser G.P., Lamb R.A. Influenza virus assembly and budding in raft-derived microdomains: a quantitative analysis of the surface distribution of HA, NA and M2 proteins// Virology. 2005. V. 342. P. 215—227.
Matrosovich M., Matrosovich T., Uhlendorff J. et al. Avian-virus-like receptor specificity of the hemagglutinin impedes influenza virus replication in cultures of human airway epithelium// Virology. 2007. V. 361. P. 384—390.
Morris S.J., Nightingalea K., Smithb H. et al. Influenza A virus-induced apoptosis is a multifactorial process: Exploiting reverse genetics to elucidate the role of influenza A virus proteins in virus-induced apoptosis// Virology. 2005. V. 335. P. 198—211.
Noda T., Sagara H., Yen A. et al. Architecture of ribonucleoprotein complexes in influenza A virus particles// Nature. 2006. V. 439. P. 490—492.
В публикации использованы фотографии автора.
Автор выражает благодарность Ю. Спицыной и О. Таранову (ИХБФМ СО РАН) за помощь в обработке фотографий
Транскрипт
2 Международный вестник ветеринарии, 2, 2008г. Среди РНК-содержащих вирусов выделяют семейства с позитивным геномом (+), способным непосредственно транслироваться в белок (Coronaviridae) и с негативным геномом (-), на котором сначала синтезируется информационная РНК, трансформирующаяся затем на рибосомах в белок. К последним относятся представители сем. Orthomixoviridae. Репликация РНК у вирусов этого семейства происходит в ядре, а самосборка осуществляется в цитоплазме на плазматической мембране с включением в неё вирусоспецифических белков. Молекулы РНК упаковываются случайным образом в нуклеокапсид спиральной формы диаметром 9-15 нм. Для ортомиксовирусов рода А характерен сегментированный геном, состоящий из восьми фрагментов. Большая часть фрагментов генома (I, Ш, IV, V, VI) соответствует правилу колиниарности: один ген - один белок. Фрагменты (II, VII, VIII) кодируют две рамки считывания, транскрипты которых подвергаются сплайсингу. Таким образом, геном вирусов гриппа А кодирует 11 белков. Сегментированность генома допускает при смешанном заражении гетерогенными штаммами вируса обмен между ними молекулами РНК, в результате чего возможно появление новых разновидностей гриппа . Полная замена фрагментов генома обычно происходит в результате реасортации генов между вирусами далеко отстоящими филогенетически. Вирусы гриппа рода А зарегистрированы у представителей 18 отрядов птиц. Всего в классе птиц насчитывается от 28 до 30 отрядов. Можно с уверенностью предположить, что к вирусам гриппа А восприимчивы все виды птиц и окончательное решение этого вопроса лишь дело времени. Традиционно основными резервентами вирусов гриппа в природе считают перелетных птиц, ведущих водный или околоводный образ жизни. К таким группам птиц в первую очередь относятся представители отрядов Гусеобразных - Anseriformes (в основном - утки, гуси, лебеди) вида и Ржанковые - Charadriformes (в основном - чайки, крачки, кулики) вида. У этих эколого-таксономических групп птиц обнаружены все известные в настоящее время подтипы вирусов гриппа птиц. Между тем, в классе птиц насчитывается около видов. Большая часть этих видов (5700) входит в отряд Воробьинообразных - Passeriformes. Воробьинообразные превосходят всех известных птиц не только по видовому составу, но и, что особенно важно, по численности. Средняя численность в Европе полевых воробьев, славок-черноголовок и домовых воробьев превышает таковую крякв соответственно в 6.9, 9.6 и 24.4 раза. Богатая в качественном и количественном отношении группа хозяев, в данном случае воробьинообразные, теоретически представляет наибольшие возможности для резервации и расселения вирусов гриппа. Наряду с наибольшим разнообразием и высокой численностью, воробьинообразные обладают еще рядом особенностей, способствующих усилению их роли в циркуляции и резервации вируса гриппа. Воробьинообразным свойственны высокий темп размножения и быстрая смена поколений. У ряда видов воробьинообразных птиц за летний сезон бывает два и даже три выводка. При поголовном трехкратном размножении домового воробья (P. domesticus) на пару может приходиться около птенцов. Увеличение численности домового воробья на отдельных участках ареала происходит не только за счет размножения, но и в результате перекочевки птиц, гнездившихся севернее. При этом обилие домового воробья может во второй половине июля превышать их плотность в начальный период гнездования почти в десять раз . Существенное уве- -13-
4 Международный вестник ветеринарии, 2, 2008г. Эпизоотии гриппа А у домашних птиц Таблица 1 Континент, страна Дата Подтип вируса Австралия, Пакистан 1994 H7N3 Мексика Мексика Азия, Африка, Европа, Средний 1997 H5N1 Восток, Гонконг, Россия Австралия H7N4 Англия, Ирландия 1998 H7N7 H5N9 H7N2 Бельгия 1999 H7N1 Китай H9N2 Канада 2000 H7N1 Германия, Пакистан 2001 H7N7 H7N H7N2, Чили H7N3 Бельгия, Германия, Голландия 2003 H7N7 Гонконг H5N1, H9N2 Дания H5N7, Канада H7N3 Республика Корея H5N1 H7N2 Канада, Пакистан 2004 H7N3,H7N2 Тайвань, ЮАР Юго-Восточная Азия H5N11 Россия 2005 H5N1. Юго-Восточная Азия H5N1 ные птицы могут рассматриваться как долговременный резервуар вируса гриппа в природе . Ретроспективные серологические обследования дальних мигрантов (ласточки, славковые, мухоловки, вьюрковые) показали, что они заражаются гриппом в гнездовом ареале и затем в осеннюю миграцию разносят вирус в места зимовок - Африку до Гвинеи и Кении, Южную Азию и Индию . Пути миграции гусеобразных птиц пересекаются с путями миграции воробьинообразных и проходят по местам обитания оседлых видов воробьинообразных. Так, Восточно-Атлантический путь миграции перекрывает частично Черноморско-Средиземноморский, Восточно-Африканский - Западно-Азиатский, Центрально-Азиатский и Восточно-Азиатский - Австралийский пути миграции популя- -15-
5 Таблица 2 Выживаемость вирусов гриппа А во внешней среде Субстрат Температура Выживаемость Автор(ы) Вода 70 С 2-5 мин. -«- 60 С 10 мин. -«- -«- 55 С 60 мин. -«- -«- 22 С 4 дн. Пух, перья, комнатная от 18 до 120 дн. птичьи домики Вируссодержащая 4 С 2-3 мес. -«- суспензия Вода 0 С более 30 дн. Тушки птиц охлажденные дн. -«- замороженные 447 дн. -«- Вируссодержащая -20 С несколько лет -«- суспензия Кровь в ампулах -60 С более 6 лет Эксудат в ампулах -60 С -«- -«- ций диких птиц . Филогенетический анализ сиквиенсов нуклеиновых кислот вирусов гриппа А от различных хозяев показал, что все вирусы гриппа животных эволюционно связаны только с птицами, как природным резервуаром . Совершенно очевидно, что птицы могут рассматриваться как основной резервуар вирусов гриппа А в природе. Однако, при оценке эпизоотологической ситуации крайне необходимо учитывать роль млекопитающих (приматов, зайцеобразных, грызунов, хищных, ластоногих, китообразных, непарнокопытных и парнокопытных) в циркуляции вирусов гриппа и, прежде всего, домашних животных: кошек, собак, кроликов, свиней, лошадей, крупного рогатого скота и, особенно, синантропных грызунов. Способность вирусов гриппа длительное время выживать во внешней среде (табл. 2) еще более усложняют проблему. При решении практических задач необходим системный подход, позволяющий лучше понять некоторые явления в природной циркуляции вирусов гриппа и, в частности, объяснить появление вспышек гриппа в летний и зимний периоды. Совершенно очевидно, что в борьбе с гриппом одни ограничительные мероприятия недостаточны, необходим постоянный мониторинг вирусов гриппа и создание высокоэффективных вакцин. Благодарим д.б.н. В. А. Паевского за советы по таксономии птиц. Reservoir viruses influenza A in nature. O.N. Pugachev, M.V. Krylov, L.M. Belova SUMMARY Influenza A viruses have been isolated from many species from 18 orders of birds and 8 orders of mammalian including humans and domestic animals: pigs, horses, cattle, cats, dogs, rabbits and синантропных rodents. The number of the species of Passeriformes (5700) and their quantity dominate in class Aves. Detection of antibody to influenza A in serum young resident and longistance migration Passeriformes birds indicated that. Passeriformes birds may play an important role in the natural reservoir and transmission of influenza virus. ЛИТЕРАТУРА -16-
К вопросу об эпизоотической ситуации по гриппу птиц ФГУ ВНИИЗЖ ИАЦ Россельхознадзора г. Владимир 1 2 На сегодняшний день эпидемическое распространение имеют серотипы Н5N1 и вдвух случаях был зафиксирован
Птичий грипп и другие виды зоонозного гриппа Основные факты Люди могут заражаться вирусами птичьего и другого зоонозного гриппа, такими как подтипы A(H5N1), A(H7N9) и A(H9N2) вируса птичьего гриппа и подтипы
Российская Федерация Основные эпизоотические угрозы, риски, прогнозы на 2016 год Ящур: для восточных регионов РФ значительная вероятность риска возникновения ящура остаётся для территории Забайкальского
Гриппу подвержены все возрастные группы. В 2002 г. в России зарегистрировали 1 млн 719 тыс. 106 случаев гриппа (1 190,6 случаев на 100 000 человек), что в структуре инфекционных заболеваний составило 6,2% [2]. Дети болеют гриппом в 4,6 раза чаще, чем взрослые. Пик заболеваемости в детском возрасте отмечен в группе 7–14-летних. Смертность от гриппа и его осложнений занимает первое место в структуре смертности среди всех инфекционных и паразитарных заболеваний.
Во время эпидемий частота госпитализаций по поводу гриппа и его осложнений среди пациентов моложе 65 лет с одним и более сопутствующим заболеванием составляет 56–63,5 случая на 100 000 человек, а у пациентов без сопутствующей патологии — 13–60 случаев на 100 000 человек [3]. В структуре смертности ведущее место занимают пациенты старше 65 лет — 80–90%, тогда как смертность среди пациентов 45–64 лет без сопутствующей патологии составляет примерно 2 случая на 100 000 человек [4].
Вирусология. Вирус гриппа относится к семейству ортомиксовирусов. Выделяют, в зависимости от содержания отдельных протеинов, три серологических типа вируса: А, В и С. При электронной микроскопии вирус выглядит как сферическая частица с располагающимися на поверхности гликопротеинами: гемагглютинином (Н) и нейраминидазой (N) [5].
Природным резервуаром вируса гриппа А являются птицы, редко — животные. Вирус гриппа В встречается только у людей, вирус гриппа С — у людей, свиней и, возможно, собак. Периодические пандемии и частые эпидемии, ассоциированные с высокой заболеваемостью и смертностью, связывают с вирусом гриппа А, реже — с вирусом гриппа В, а грипп С, как правило, протекает в инаппарантной (бессимптомной) форме и почти не влияет на уровень заболеваемости [1].
С учетом антигенных различий поверхностных гликопротеинов вирус гриппа А подразделяется на подтипы. Различают 15 подтипов гемагглютининов (Н1–Н15) и 9 подтипов нейраминидаз (N1–N9). Каждое изменение антигенной структуры поверхностных гликопротеинов в результате мутаций вируса вызывает развитие новых пандемий и эпидемий. Существенная группа антигенных разновидностей вируса гриппа А (Н5 и Н7) циркулирует только в пределах природного резервуара, вызывая заболевание исключительно у птиц и, в редких случаях, у свиней. Наибольшую проблему в последние годы представляют те вирусы, которые смогли преодолеть межвидовой барьер вследствие мутаций с образованием новых, высокопатогенных, подтипов.
В зависимости от степени генных изменений выделяют антигенный дрейф (drift) и антигенную трансформацию (shift) [1].
Антигенный дрейф представляет собой генные мутации в виде перемещений участков генома внутри одного подтипа вируса А или В. Изменяются гены, кодирующие поверхностные гликопротеины (чаще Н). Антигенная природа вируса меняется. В результате один и тот же подтип вируса распознается иммунной системой человека как новый. С антигенным дрейфом связывают вспышки заболеваемости в межпандемический период.
Антигенная трансформация состоит в перемещении генных участков между геномами двух разных подтипов вируса гриппа А (причем не только между человеческими подтипами, но также между птичьим и человеческим). Антигенная трансформация вызывает значительные изменения Н и, возможно, N. С антигенной трансформацией связывают развитие пандемий гриппа А.
N, в свою очередь, облегчает высвобождение вирусных частиц с поверхности инфицированных клеток и предотвращает их слипание. В силу способности N расщеплять сиаловую кислоту терминальных участков протеинов, находящихся на поверхности эпителиальных клеток, а также содержащихся в N и Н вновь синтезированных вирусных частиц, вирус распространяется в организме. Если же N ингибирована (медикаментозно) или разрушена (например, у чувствительных штаммов при изменении температуры), то вновь синтезированные вирусные частицы слипаются, образуя крупные агрегаты на поверхности эпителиальных клеток, и распространение инфекции прекращается [1]. N облегчает продвижение вируса через мукополисахаридный слой, выстилающий эпителий верхних дыхательных путей. Кроме тогo, изменения N при антигенном дрейфе способствуют выживаемости вируса, защищая его от распознавания иммунной системой макроорганизма.
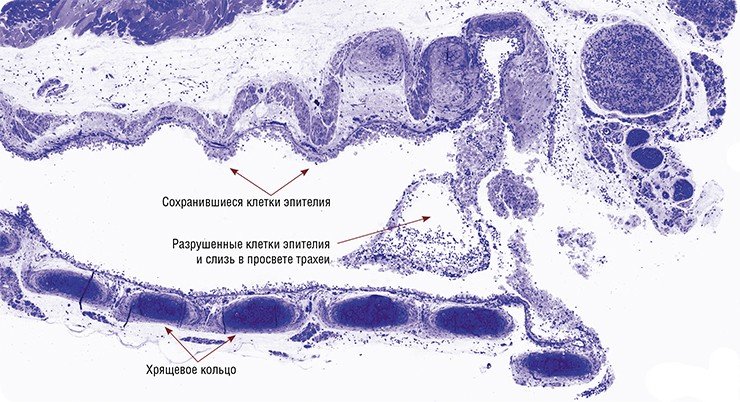
Репликация вируса происходит в эпителиальных клетках респираторного тракта. Цикл репликации составляет 4–6 ч. После этого вирусные частицы высвобождаются с поверхности эпителиальных клеток и инфицируют близлежащие клетки. Таким образом, за короткий период многие клетки эпителия верхних дыхательных путей оказываются пораженными, высвобождая вирус или погибая.
В присутствии рибонуклеиновой кислоты (РНК) вируса лейкоциты вырабатывают интерфероны, способные блокировать репликацию вируса. Однако вирус гриппа противостоит этому защитному механизму вследствие наличия NS1-протеина. Последний частично нарушает синтез белка в клетке макроорганизма путем блокирования транспорта матричной РНК из ядра, в результате чего снижается выработка интерферона [8]. На основе этих данных, используя генно-инженерные методы, можно создать культуру вируса, в которой бы отсутствовал эффекторный участок NS1-протеина, а значит создать и новый тип вакцины.
Исследования выделенного в 1997 г. вируса А (H5N1) показали наличие ряда факторов, которые делают вирус высоковирулентным. К ним относятся измененный H, облегчающий слияние вирусной оболочки с клеточной мембраной, а также специфические протеины, пролонгирующие репликацию вируса и повышающие его резистентность к компонентам противовирусного иммунитета (интерферону, фактору некроза опухоли a, макрофагам и др.) [10]. Однако относительно низкая заболеваемость у людей, несмотря на широко распространенные контакты с больной домашней птицей, свидетельствует о достаточно высокой прочности межвидового барьера.
Эпидемиология. Инфицирование происходит при вдыхании микрокапель секрета дыхательных путей, образующихся при кашле или сморкании. Цикл репликации длится 4–6 ч. Выделение вируса из дыхательных путей инфицированного человека начинается за 1–2 дня до появления симптомов и прекращается через 5–7 дней после исчезновения клинических проявлений болезни. Эти сроки могут увеличиваться у детей и пациентов с иммуносупрессией.
Высокая вирулентность, короткий инкубационный период, массивное выделение с назофарингеальным секретом способствуют быстрому распространению вируса гриппа, особенно в изолированных группах людей. Так, например, грипп является важной причиной внутрибольничных вспышек, увеличивая заболеваемость и смертность в отделениях интенсивной терапии, неонатальных и гериатрических отделениях.
Заболеваемость гриппом носит четкий сезонный характер, что может быть связано с несколькими причинами: скоплением людей в закрытых помещениях в плохую погоду, учебными занятиями в школах и институтах с начала осени до конца весны и, возможно, лучшей выживаемостью вируса в аэрозоле в зимние месяцы. Вспышки гриппа совпадают с повышением заболеваемости другими респираторными инфекциями, вызываемыми, в частности, респираторным синцитиальным вирусом, коронавирусом, риновирусом, аденовирусом. Летом вспышки гриппа наблюдаются в Южном полушарии, зимой — в Северном.
Короткие вспышки инфекции обычно начинаются внезапно и длятся 5–6 нед. Число заболевших быстро растет, достигая максимума и сохраняясь на этом уровне 2–3 нед, а затем идет на убыль. При уровне еженедельной заболеваемости более 100 случаев на 100 000 человек констатируются эпидемии гриппа [13], продолжительность которых может достигать 3 мес. Высок риск заболеть у детей до 1 года, лиц старше 65 лет, имеющих сопутствующие заболевания (сердечно-сосудистые и хронические легочные заболевания, сахарный диабет, почечная недостаточность, неврологические расстройства, иммуносупрессии), а также у беременных [14].
С 1948 г. активность вируса гриппа ежегодно оценивается национальными отделениями ВОЗ по изучению этой инфекции более чем в 80 странах. Определяются время и место циркуляции тех или иных подтипов вируса, степень их активности и особенности течения вызванной ими инфекции, изучаются новые антигенные варианты вируса. На основании этих данных специальное подразделение ВОЗ (WHO Collaborating Center for Reference and Research on Influenza at CDC) дает рекомендации по профилактике, лечению и ограничению распространения гриппа в предстоящем сезоне. В феврале каждого года ВОЗ рекомендует соответствующие штаммы вируса для включения в вакцину на следующий сезон в Северном полушарии. Так, на 2007–2008 гг. эксперты ВОЗ рекомендуют такие штаммы: A/Solomon Islands/3/2006 (H1N1), A/Wisconsin/67/2005 (H3N2) и B/Malaysia/2506/2004 [15].
Клинические проявления. Клиническая картина гриппозной инфекции включает широкий спектр проявлений — от бессимптомного течения до развития вторичной бактериальной или первичной вирусной пневмонии и полиорганных осложнений. Это зависит от возраста, иммунного статуса, наличия сопутствующей патологии, беременности (у женщин детородного возраста) [1, 16, 17].
Инкубационный период продолжается 1–4 дня (в среднем 2 дня). При гриппе А (H5N1) инкубационный период может увеличиваться до 8 дней. Пациенты могут быть заразны для окружающих за 1 день до появления клинических симптомов и до 5 дней после их исчезновения. Дети могут быть заразны более длительное время.
Неосложненный грипп у взрослых. Характерны острое начало таких системных и респираторных проявлений, как лихорадка, головная боль, озноб, суставная и мышечная боли, анорексия, саднение в горле, непродуктивный кашель, ринит со слизистыми выделениями. Лихорадка до 38–40 °С — наиболее частый системный симптом — может длиться от 1 до 5 дней. Разрешение симптомов наступает обычно через 3–5 дней, хотя слабость и кашель могут сохраняться в течение 2 нед после нормализации температуры тела. Для дебюта гриппа А (H5N1) более характерны диарея, рвота, абдоминальная и плевральная боли, носовые и десневые кровотечения (иногда даже при отсутствии респираторных проявлений).
Грипп у детей. Обычно клинические проявления гриппа у детей схожи с таковыми у взрослых, но наблюдаются и некоторые возрастные особенности. Так, например, сонливость встречается у каждого второго болеющего ребенка в возрасте до 4 лет. Высокая лихорадка — признак, отмечаемый более часто у детей, нежели у взрослых. На высоте лихорадки у детей могут возникать судороги (фебрильные судороги). Гастроинтестинальные расстройства — тошнота, рвота, боли в животе, диарея — встречаются у 40% детей, причем в некоторых случаях симптомы могут быть столь выраженными, что симулируют аппендицит. Миалгии (чаще — боли в ногах и спине) возникают в ранние сроки болезни. Миозит — нечастое осложнение (чаще всего гриппа В), возникающее в период реконвалесценции; проявляется болями и слабостью в ногах, может сопровождаться миоглобинурией (с нарушением функции почек или без такового), длится 1–5 дней.
Частота госпитализаций у детей в период эпидемий гриппа колеблется в зависимости от возраста и наличия факторов риска. У детей 0–4 лет частота госпитализаций составляет 100–500 на 100 000, достигая максимума в возрастной группе 0–6 мес — до 1040 на 100 000 [18].
Грипп у пожилых. Если учитывать распространенность сопутствующих заболеваний, то пожилые люди составляют группу высокого риска развития осложнений гриппа. Частота госпитализаций по поводу обострения/декомпенсации сопутствующих заболеваний у лиц старше 65 лет в период эпидемий гриппа составляет 200–1000 на 100 000 [19].
При гриппе у пациентов пожилого и старческого возраста чаще, чем у молодых, поражаются нижние отделы дыхательного тракта, что клинически проявляется экспекторацией мокроты, свистящими хрипами или болями в грудной клетке.
Осложнения со стороны органов дыхания. Наиболее частые респираторные осложнения гриппа включают острый бронхит, ларинготрахеобронхит, бронхиолит, пневмонию, абсцесс легкого, эмпиему плевры, пневмоторакс, обострение хронического бронхита/хронической обструктивной болезни легких, бронхиальной астмы и муковисцидоза.
Пневмония развивается у 5–38% пациентов с гриппом А и у 10% с гриппом В [1]. Различают первичную вирусную пневмонию (в результате непосредственного вирусного поражения легких) и вторичную бактериальную пневмонию (она может сочетаться с первичной вирусной или быть самостоятельным поздним осложнением гриппа).
Другие респираторные осложнения гриппа [1, 20]:
- острый средний отит;
- обострение фиброзирующего альвеолита (вирусная инфекция верхних дыхательных путей и развитие вторичной бактериальной инфекции вызывает прогрессирование заболевания);
- абсцесс легкого;
- эмпиема плевры;
- инвазивный легочный аспергиллез.
Нереспираторные осложнения. Вирус гриппа редко обнаруживается за пределами бронхолегочной системы, и развитие нереспираторных осложнений обычно связывается с патоиммунными механизмами, а не с непосредственным цитопатическим действием вируса.
Синдром Рейе. Синдром острой энцефалопатии и жировой инфильтрации внутренних органов развивается у детей и подростков 2–18 лет. В этом случае через 5–6 дней после начала вирусной инфекции появляется неукротимая рвота, сопровождающаяся внезапным изменением психического статуса. Прием салицилатов во время гриппозной инфекции увеличивает риск развития синдрома Рейе.
Осложнения со стороны сердечно-сосудистой системы. Изменения электрокардиограммы без клинических проявлений встречаются у 81% госпитализированных больных с гриппом и y 43% амбулаторных больных [1]. Чаще всего эти изменения не сопровождаются клиническими проявлениями и продолжаются короткое время (до 24 ч), реже — месяцы и годы. Иногда у пациентов с латентно протекающей сердечной патологией переносимая гриппозная инфекция является провоцирующим фактором для развития тяжелых нарушений ритма или рестриктивной кардиомиопатии. Миокардит — характерное осложнение гриппа — протекает, как правило, бессимптомно. Грипп часто вызывает ухудшение течения уже имеющихся у пациентов сердечно-сосудистых заболеваний, и прежде всего сердечной недостаточности.
Сахарный диабет. Больные сахарным диабетом 2 типа умирают от гриппа и пневмонии в 1,7 раз чаще, чем в популяции. Во время эпидемий гриппа А в 1968–1970 и 1972–1973 гг. смертность среди пациентов только с сердечно-сосудистыми заболеваниями составила 104 на 100 000, а среди пациентов с сердечно-сосудистыми заболеваниями и диабетом — 481 на 100 000 человек [1].
Другие нереспираторные осложнения:
- неврологические расстройства (фебрильные судороги, токсическая энцефалопатия, вирусный энцефалит, иммунный параинфекционный энцефалит);
- бактериальный менингит;
- цереброваскулярные заболевания;
- психические расстройства.
Поражения нижних дыхательных путей, встречающиеся у большинства пациентов, проявляются уже в ранние сроки заболевания. В среднем на 6-е сутки появляются одышка, продукция мокроты, выслушивается инспираторная крепитация. Почти у всех пациентов диагностируется пневмония. Ограниченные микробиологические данные свидетельствуют о первичном вирусном характере воспаления легких. Рентгенологические симптомы разнообразны и включают диффузные, многофокусные или локальные инфильтраты (сегментарные или дольковые), а также интерстициальную инфильтрацию. Плевральный выпот не является характерным.
Часто инфекция приобретает прогрессирующее течение с развитием острого респираторного дистресс-синдрома, полиорганной недостаточности с поражением почек и сердца. Реже развиваются другие тяжелые осложнения: вентилятор-ассоциированная пневмония, легочное кровотечение, пневмоторакс, панцитопения, синдром Рейе.
Большинство госпитализированных пациентов уже в ранние сроки нуждались в респираторной поддержке. В некоторых случаях требовалось проведение интенсивных мероприятий в связи с выраженной гипотензией и развивающейся полиорганной недостаточностью.
Продолжение читайте в следующем номере.
По вопросам литературы обращайтесь в редакцию.
А. И. Синопальников, доктор медицинских наук, профессор
Ю. Г. Белоцерковская
ГИУВ МО РФ, Москва
" title="Рисунки Владимира Орехова"/>
Все сейчас говорят о вирусах: коронавирус, грипп, ВИЧ, гепатит, ВПЧ, оспа и т.д. В мире существует более тысячи видов вирусов, способных поражать различные живые клетки, да практически все виды клеток. А что же такое вирусы и с чем их едят (в прямом и переносном смысле)? Где они живут, как попадают к нам в организм, что там делают и есть ли лекарства против них? Статей и постов в интернете много, в том числе, антинаучных и дилетантских. Поэтому ТИА обратилось за информацией в Тверской медуниверситет, к профессору кафедры микробиологии и вирусологии, доктору медицинских наук, декану фармацевтического факультета Юлии Червинец.
Что такое вирус и в чём отличие от бактерий?

Название "вирус" произошло от латинского слово virus и переводится как "яд". По сути, это мельчайшие внутриклеточные микробы-паразиты, потому что живут и размножаются они только внутри хозяина - практически во всех живых организмах (бактериях, грибах, растениях, животных и человеке). Несмотря на своё "коварство", все вирусы имеют примитивное строение: одна нуклеиновая кислота (ДНК или РНК), окруженная одной или несколькими оболочками. Различают просто устроенные вирусы (безоболочечные) и сложно устроенные вирусы (оболочечные). К простым вирусам относят: вирусы полиомиелита, гепатита А, аденовирусы. Примеры сложных вирусов: гепатит В, грипп, парагрипп, корь, ВИЧ, герпес. Различаются вирусы и по форме:
- палочковидная (вирус табачной мозаики)
- пулевидная (вирус бешенства)
- сферическая (вирусы полиомиелита, ВИЧ)
- нитевидная (филовирусы)
- в виде сперматозоида (многие бактериофаги).
Размеры вирусов настолько малы (18-400 нм), что увидеть их можно только с помощью электронного микроскопа. Единицы измерения - нанометры, в отличие от бактерий (микрометры, мкм). Кстати, вирусы приблизительно в 100 раз меньше бактерий. Наиболее мелкими вирусами являются вирус полиомиелита (20 нм), гепатита А (30 нм), гепатита С (50 нм), вирус бешенства (170 нм), наиболее крупным — вирус натуральной оспы (350 нм).
От бактерий вирусы отличаются не только размерами, но и количеством генов (минимальное у вирусов от 4 до сотни, у бактерий – от 3000); нуклеиновыми кислотами (вирусы содержат только одну - ДНК или РНК, а бактерии – обе); количеством ферментов и, конечно же, самой формой жизни: вирусы размножаются только внутри живых существ, а бактерии – свободноживущие.
Интересный факт: первооткрыватель вирусов и основоположник вирусологии - русский ученый Д.И. Ивановский. В 1892 году описал необычные свойства возбудителей болезни табака (табачной мозаики), которые проходили через бактериальные фильтры и были названы "фильтрующимися частицами".
Жизненный цикл вирусов состоит из нескольких этапов:

1. Вирус прикрепляется к поверхности чувствительной клетки. Для каждого вируса есть свои чувствительные клетки, например, для гепатита – клетки печени, для гриппа – клетки дыхательных путей и т.д.
2. Проникновение вируса в клетку: либо его оболочка сливается с мембраной клетки или клетка сама его захватывает и поглощает.
3. Далее в клетке идёт процесс как бы “раздевания” вируса от всех его оболочек и активация его нуклеиновой кислоты.
4. Начинается синтез нуклеиновых кислот и белков вируса, т.е. вирус подчиняет системы клетки хозяина и заставляет их работать на своё воспроизводство.
5. Сборка вируса — многоступенчатый процесс, включающий в себя соединение всех компонентов.
6. Последний этап - выход вирусных частиц из клетки взрывным путем или почкованием. Полный цикл размножения вирусов завершается через 5-6 ч (вирус гриппа) или через несколько суток (вирус кори). Из погибающей клетки, которая длительное время может сохранять жизнеспособность, одновременно выходит большое количество вирусов. В результате пораженные вирусом клетки в основном погибают от истощения, а новые вирусы завоевывают и разрушают другие клетки. Но возможна и так называемая онкогенная трансформация клетки: тогда в организме появляется и начинает расти из мутированных клеток раковая опухоль.
Сколько вирус может жить вне организма хозяина и где?
Как правило, большинство вирусов малоустойчивы во внешней среде: они становятся инертны и погибают от многих причин, если снова не попадут в чувствительную клетку. Некоторые вирусы во внешней среде могут образовывать кристаллы, что свойственно только неживой материи.
Вирусы быстро погибают под действием солнечных лучей, ультрафиолета, стандартных веществ для дезинфекции. В воздухе помещений вирусы могут сохраняться несколько часов. При кипячении полностью инактивируются в течение нескольких минут.
Однако вирусы устойчивы к низким температурам: сохраняют свою жизнеспособность при t +4°С в течение нескольких недель, а при замораживании - в течение нескольких месяцев, а иногда и лет (особенно супернизких температурах).
Устойчивость вируса на различных поверхностях различна и зависит от температуры. На бумаге вирус разрушается за 3 часа, на банкнотах - за 4 дня, на дереве и одежде - за 2 дня, на стекле - за 4 дня, на металле и пластике - за 7 дней. Кстати, на внутреннем слое использованной маски они могут жить 7 дней, а на внешней поверхности маски – даже более недели (данные соответствуют условиям при температуре +22 °С и влажности 65 %).
Есть и исключения. Некоторые вирусы обладают значительной устойчивостью при комнатной температуре: вирус гепатита В сохраняет жизнеспособность в течение трех месяцев, гепатита А – в течение нескольких недель. ВИЧ сохраняется в высохшей крови до двух недель, в донорской крови вирус остается жизнеспособным в течение нескольких лет.
Что такое штаммы и почему вирусы мутируют?
Штамм (от нем. Stamm - "ствол,род") — чистая культура вирусов, изолированная в определённое время и в определённом месте. Один и тот же штамм не может быть выделен второй раз из того же источника в другое время. В зависимости от среды обитания – почва, вода, воздух, время года, чувствительный организм (человек, животные, птицы) - вирусы подразделяют на штаммы. Например, водный штамм, весенний, птичий, свиной и т.п. Во внешней среде геном вируса подвержен различным воздействиям, например, ультрафиолетовое облучение, солнечная радиация, химические вещества, что приводит к различного рода мутациям, т.е. изменениям в структуре нуклеиновой кислоты. В зависимости от характера мутаций вирусы могут изменять свои свойства, скажем, сменить хозяина. Так, вирус гриппа, который поражал только птиц, стал поражать и людей.
Как часто происходит в мировом научном сообществе открытие нового вируса?
Ученые каждый год открывают новые вирусы. Так, в 1972 г. открыт вирус Эбола, 1980-1989 гг. - вирусы иммунодефицита человека, гепатита Е и С, коронавирус человека впервые был выделен в 1965 году от больных ОРВИ. В Китае 2002—2003 годах была зафиксирована вспышка атипичной пневмонии или тяжелого острого респираторного синдрома (ТОРС, SARS). Заболевание было вызвано штаммом коронавируса SARS-CoV. В результате болезнь распространилась на другие страны, всего заболело 8273 человека, 775 умерло (летальность 9,6 %). И вот в 2019 году появился новый штамм коронавируса CoViD 19, который вызвал пандемию.
Так откуда берутся вирусы?
Вопрос риторический. Пока ответа у науки нет. Может быть, они были привнесены из космоса на космических телах. Ведь при низких температурах они могут сохраняться неопределенно долгое время.
Как они попадают в организм человека/животного и т.д.?
Разными путями: воздушно-капельным (корь, грипп, ветряная оспа), половым (ВИЧ, вирус простого герпеса 2 типа), через кровь (гепатит В,С, ВИЧ), через инфицированные продукты (гепатит А, Е) или через членистоногих (скажем, клещей). Различают вирусы, вызывающие инфекции с преимущественным поражением органов дыхания (респираторные), кишечника (ротавирусы), печени (вирус гепатита), иммунной (ВИЧ) или нервной системы (бешенство, энцефалит).
Как организм реагирует на вирус?

Частицы самого вируса, а также биологически активные вещества, выделяющиеся при разрушении наших клеток, могут вызвать повышение температуры тела, тошноту, рвоту, сильную слабость, головокружение вплоть до потери сознания, нарушение работы сердечно-сосудистой системы и др. На фоне нарушения функционирования различных органов и систем к вирусной инфекции может присоединиться бактериальная (стафилококки, стрептококки, кишечные бактерии) и грибковая (дрожжевые грибы), усугубив воспалительный процесс с тяжелыми последствиями вплоть до летального исхода.
Как наш организм борется?
Однако организм человека не простая мишень для атаки болезнетворных микроорганизмов, он активно борется, и в этом нам помогает иммунная система. Вырабатываются специфические, нейтрализующие данный вирус антитела, формируются клетки-"убийцы" или Т-лимфоциты, которые уничтожают как поражённые, инфицированные клетки, так и сам вирус. Но иммунной системе нужно время, чтобы вычислить "чужака", "вирусного преступника", который не просто прячется внутри наших клеток, но и старается обмануть иммунную систему. Например, новое или мутировавшее поколение вируса наша иммунная система поначалу не видит. Конечно же, со временем все вирусные клетки распознаются, но к сожалению, с потерей драгоценного времени для нашего организма.
Возможно ли повторное заражение одним и тем же вирусом?
Наше здоровье зависит напрямую от активности и лабильности иммунной системы. Если она работает со сбоями и не справляется с негативным воздействием патогенов, заболевание может перейти в хроническую форму вплоть до смертельного исхода. Поэтому повторное заражение этим же вирусом возможно. Другая причина появления рецидива заболевания - мутации вируса. Если вирус стабилен, то наша иммунная система запоминает его и, как правило, повторных случаев инфицирования не бывает. Но если вирус подвергается изменчивости, то попав в организм человека, он воспринимается уже как новый вирус.
Есть ли лекарственные препараты для лечения вируса? Что может убить вирус?
Да есть, но не против всех вирусов. Антибиотики, применяемые при лечении бактериальных инфекций, здесь совершенно не работают, т.к. они воздействуют на структуры клетки только бактерий. В случае вирусной инфекции нужны препараты, которые блокируют различные этапы размножения вируса в клетке. Таким неспецифическим веществом является интерферон, который вырабатывается клетками организма человека (кишечника, печени).
Если выработка интерферона недостаточна, то можно применить индукторы интерферона, например: ламовакс, курантил, дибазол, адаптогены растительного (элиутерококк, оралия) и животного происхождения (вытяжка из мидий). Активно действуют при респираторных вирусных заболеваниях препараты интерферона - виферон, амиксин и др. Подавляют активность вируса гриппа на ранних стадиях ремантадин, амантадин, арбидол. Герпес подавляет ацикловир (зовиракс) и т.п. Однако пока точно неизвестны препараты, подавляющие репродукцию коронавируса. К специфическому лечению от коронавируса относится введение плазмы от переболевших людей, которая содержит антитела, но этот метод находит ограниченное применение.

Зачем нужна вакцинация? Как и из чего делают вакцины?
По сути, вакцины - это препараты для создания искусственного активного иммунитета. Термин "вакцина" произошел от французского vacca – "корова". Его ввел Л. Пастер в честь Дженнера, применившего вирус коровьей оспы для иммунизации людей против натуральной оспы человека. Вакцины – это препараты, содержащие сами микроорганизмы (убитые или живые ослабленные), части микроорганизмов, а также анатоксины (токсин, лишенный своих ядовитых свойств, но сохранивший свойства активировать иммунный ответ). После введения вакцины вырабатываются специфические антитела, которые нейтрализуют, прежде всего, поверхностные рецепторы вируса, с помощью которых он проникает в клетку. Таким образом блокируется основной механизм проникновения вируса в клетку. Многие вакцины создают пожизненный иммунитет у человека, например, вакцина от гепатита В, кори, краснухи, полиомиелита, эпидемического паротита.
Сколько времени уходит на создание вакцины?
На создание вакцины уходит 1-2 года, в течение которого должны пройти многочисленные проверки на эффективность и безопасность препарата, испытания на животных, потом на людях-добровольцах, а после – наладить массовое фармацевтическое производство.
Что представляют собой тесты на вирус? Как в лабораториях выявляют положительные результаты анализов?
Диагностика вируса основана на определении структуры вируса (специфических рецепторов и нуклеиновой кислоты), а также противовирусных антител у переболевших людей. Используются различные реакции: иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР). Время диагностики зависит от производителя тестов - от нескольких часов до 1 суток.
Несколько примеров самых массовых с убийственных с точки зрения эпидемий вирусов в истории человечества
Вирусы гриппа постоянно циркулируют среди населения, вызывая сезонные подъемы заболевания, периодически приобретающие характер эпидемий и даже пандемий. Эпидемии гриппа наносят огромный экономический ущерб, приводят к людским потерям. Это, прежде всего, относится к вирусам типа А, который каждые 2-3 года вызывает эпидемии, а несколько раз в столетие - пандемии с числом заболевших 1-2 млрд. человек. Эпидемии, вызываемые вирусом типа В, повторяются через 3-6 лет.
Пандемии гриппа, вызванные мутированными вирусами, против которых у людей нет иммунитета, возникают 2-3 раза в 100 лет. Пандемия гриппа 1918—1919 ("испанка", штамм H1N1) унесла жизни 40-50 миллионов человек. Предполагают, что вирус "испанки" возник в результате рекомбинации генов вирусов гриппа птиц и человека. В 1957—1958 была пандемия "азиатского гриппа", вызванная штаммом H2N2; в 1968—1969 - пандемия "гонконгского гриппа" (H3N2).
С 2009 появилось новое заболевание людей и животных, вызываемое штаммами вируса гриппа А/H1N1, А/H1N2, А/H3N1, А/H3N2 и А/H2N3, известных под общим названием "вирус свиного гриппа". Он распространён среди домашних свиней, а также может циркулировать в среде людей, птиц и др. видов; этот процесс сопровождается его мутациями.

Как уберечься от вирусов? Существуют ли действенные меры профилактики и гигиены?
Выделяют специфические и неспецифические способы профилактики вирусных инфекций. Специфические заключаются в использовании вакцин, при их наличии. При их введении у человека формируется как правило пожизненный иммунитет (вакцина от кори, краснухи, эпидемического паротита, ветряной оспы, гепатита В). Существует также экстренная профилактика. Ее проводят во время эпидемического подъема заболеваемости. Для экстренной профилактики, например, гриппа применяют противовирусные химиопрепараты: ремантадин (активен только против вирусов типа А), арбидол, амиксин, оксалиновую мазь и др. Используют также интерферон, дибазол, различные индукторы интерферона (например, элеутерококк, продигиозан).
Против многих вирусных инфекций вакцин не существует. В этом случае помогает неспецифическая профилактика. Существуют ряд общих правил:
- соблюдать личную гигиену (мойте руки перед приемом пищи, после использования туалета; не трогайте грязными, немытыми руками нос, глаза, рот).
- обязательно поддерживать здоровый образ жизни с помощью сбалансированного питания, занятий физкультурой, прогулок на свежем воздухе и многое другое.
Но для каждого вируса неспецифическая профилактика своя. Если речь идет о вирусах, передающихся воздушно-капельным путем, то необходимо придерживаться следующих правил:
- надевать маски, причем на больного человека, чтобы исключить попадание в пространство крупных частиц слюны при кашле и чихании, мелкие же частицы она не задерживает;
- тщательно убирать помещения, так как вирус любит теплые и пыльные помещения, поэтому стоит уделить время влажной уборке и проветриванию;
- избегать массовых скоплений людей и воздержаться от походов в общественные места.
Если вирус передается с помощью фекально-орального механизма, например, вирус гепатита А, то необходимо соблюдать следующее:
- употреблять чистую или кипяченую воду;
- мыть фрукты, ягоды, овощи кипяченой водой:
- поливать свой сад и огород проточной водой.
Если вирус передается через кровь, например, вирус гепатита В,С, ВИЧ, то необходимы:
- дезинфекция, стерилизация медицинских изделий;
- обследование доноров крови;
- не употреблять наркотики;
- использовать индивидуальные предметы личной гигиены;
- быть осторожными с маникюром, пирсингом и татуировками, делать это только в профессиональном салоне.
Если вирус передается половым путем, например, ВИЧ, то нужно:
- исключить незащищенные половые контакты, если вы не уверены в своём партнёре;
- использовать барьерные средства контрацепции, если вы не знаете статус своего партнера.
Читайте также:


