Европейские вакцины против гриппа
Грипп – очень опасная и острая инфекционная патология, имеющая сезонные проявления и чаще всего встречающаяся в осенний и зимний периоды. Само заболевание вызывается отдельной разновидностью вирусов, что распространяются воздушно-капельным путём.
Будучи довольно опасной инфекцией, невылеченный вовремя грипп может повлечь за собой ряд осложнений. Именно поэтому сегодня существует много средств для профилактики этой болезни.
Наиболее эффективным препаратом следует считать гриппозные препараты. Ввиду их многообразия будет проведено сравнение вакцин от гриппа, их особенностей и эффективности.
Какие бывают?
Первое поколение. Оно называется цельновирионными (не расщеплёнными) вакцинами и производится с помощью целого, полностью дезактивированного вируса гриппа. А значит, он уже никогда не сможет вызвать болезнь.
Данная вакцина вводится либо в нос, либо подкожно. При этом допускается повышение температуры вплоть до 37 с половиной градусов и уплотнение в месте прививки до пяти сантиметров.
К первому поколению относят следующие вакцины от гриппа:

- Грифор. Российское производство, вводят в нос;
- элюатно-центрифужная вакцина (жидкого вида). Отечественная разработка. Вводят подкожно либо внутримышечно;
- и Грипповак. Также российского производства. Вводят как в нос, так и подкожно.гр
Второе поколение. Относится к расщеплёнными (или сплит) вакцинам. Особенность этих препаратов заключается в том, что из них удалены все части вируса, содержащие белки, поскольку побочные реакции вызывают именно эти частицы.
К препаратам второго поколения относятся:
- Бегривак. Немецкое производство;
- Ваксигрипп. Французский изготовитель;
- Флюарикс. Немецкое производство.
При этом препараты второго поколения вводятся исключительно подкожно. Согласно статистике, реакции на данную вакцину возникают примерно у 1% детей и 2% взрослых. Иногда у вакцинанта диагностируется повышение температуры до 38 градусов. Но это достаточно редкое явление.
Вакцинами третьего поколения являются:
- Инфлексал. Швейцарского производства;
- Гриппол и Гриппол плюс. Российский изготовитель;
- Инфлювак и Инфлювак-ТС. Нидерландского производства;
- и Агриппал. Итальянская разработка.
Существует мнение, согласно которому вакцины третьего поколения ослабляют иммунитет. Поэтому в некоторые из перечисленных препаратов добавляют адъювант (вещество, усиливающее иммунизирующую способность организма и повышающее выработку антител).
Сравнение вакцин от гриппа: какая лучше?
Решение вакцинироваться принято. Но вот вопрос: какой препарат выбрать, ведь их сейчас так много? Давайте разбираться.
Гриппол отличается от аналогов уменьшенным в три раза содержанием антигенов (по сравнению с Инфлюваком). При этом Гриппол занимает лидирующие позиции на российском рынке среди вакцин от гриппа (около 60%).

Ваксигрипп, в свою очередь, является инактивирированной сплит-вакциной для борьбы с тем же гриппом. Особенность этого средства заключается в том, что его можно применять одновременно с другими вакцинами (но не более одного раза в день).
Ваксигрипп допускается использовать для гриппопрофилактики даже 6-ти месячным малышам. К тому же препарат особенно рекомендован тем, кто часто даёт осложнения, переболев этой патологией. Какая же из этих двух вакцин лучше?
Отзывы о препарате Гриппол в своём большинстве положительны, хотя некоторые указывают на его недостаточную эффективность (то же относится и к Грипполу Плюс). Будучи отечественной вакциной, Гриппол постоянно совершенствует и контролирует не только Минздрав, но и Роспотребнадзор.

Стоит отметить, что по своему качеству и характеристикам многие российские лекарства ничуть не уступают зарубежным, при этом они намного дешевле. Тем не менее, особой популярностью среди импортных впрепаратов пользуется Ваксигрипп из Франции.
Уже упоминалось о свойствах и особенностях Ваксигриппа. Но, помимо него, существует такой препарат, как Инфлювак, который также распространён на сегодняшний день. Какой же из них лучше?

Инфлювак. Первое что бросается в глаза — стоимость этой вакцины. В среднем цена Инфлювака равна 550 рублей, в то время как Ваксигрипп можно купить за 400 рублей. Инфлювак довольно похож на Ваксигрипп по своему составу и дозировке.
Оба препарата дают один и тот же результат. Единственным отличием (помимо цены) можно назвать побочные эффекты. Список таковых у Инфлювака значительно больше, чем у Ваксигриппа. Это значит, что последний можно назвать более предпочтительным для покупки.
Совигрипп отличается тем, что дополнен особым адъювантом — Совидоном, который и делает сам препарат уникальным, поскольку обладает способностью значительно повышать иммунный ответ. Предназначен для использования людьми старше 18 лет.

Также эта вакцина может характеризоваться сильными поствакцинальными реакциями (отек в месте введения прививки и температура тела вплоть до сорока градусов). Крайне редко (при повышенной индивидуальной чувствительности) могут иметь место аллергические реакции.
А вот Ультрикс можно применять уже с шестилетнего возраста. Большой плюс препарата – редкие побочные проявления, как правило, не отличающиеся болезненностью.
О свойствах Гриппола уже говорилось ранее. А как же Гриппол Плюс? По сути, он является улучшенной версией вакцины и может применяться для детей с полугода.

Гриппол Плюс считается более высокоочищенным и лучше переносимым (в сравнении с обычным Грипполом). При этом местные и общие реакции на данную вакцину в большинстве случаев отсутствуют.
Цена обоих препаратов почти идентична и находится в районе 200 рублей за упаковку. Таким образом, особых отличий между ними назвать нельзя. Здесь стоит отталкиваться лишь от ценовой выгоды.
Примечательно, что Гриппол Плюс производят в двух странах: в России и Нидерландах. А Инфлювак — исключительно в Голландии. Имеется ли между этими вакцинами разница?
По цене отличие имеется. Но оно невелико: Гриппол Плюс стоит в среднем 150-250 рублей за дозу, а Инфлювак — 250-350 рублей.

В обоих препаратах отсутствуют консерванты, возраст применения един – с шести месяцев. Отличительным моментом между препаратами можно назвать отсутствие иммуностимулятора у Инфлювака.
Более предпочтительным следует считать Гриппол Плюс. Он отличается и выгодной стоимостью и наличием веществ, укрепляющих иммунитет.
Отличия импортных и отечественных прививок от гриппа
В последнее время можно наблюдать тенденции к сокращению ценового разрыва между отечественными и зарубежными вакцинами от гриппа.
Сейчас в России данные препараты активно совершенствуются. Это значит, что отличий скоро может и не быть.
Какая противогриппозная вакцина лучше и безопаснее для детей?
Каждая вакцина против гриппа имеет свой возраст применения. Он может колебаться от шести месяцев до шести лет. Крайне важно узнать допустимый возраст перед тем, как ставить прививку.

Наиболее безопасными и подходящими для детей можно назвать вакцины, имеющие наименьшие возрастные ограничения. К ним можно отнести:
Все их можно вводить уже полугодовалым малышам.
Какую прививку лучше делать взрослым?
Наиболее приоритетными качествами при выборе прививки от гриппа для взрослых является наличие иммуностимуляторов, доза антигена вируса и возможность применения у беременных.

Лучше всего взрослым подходят такие вакцины, как:
Именно они отвечают всем перечисленным свойствам. Тем не менее, в выборе вакцины против гриппа лучше всего поможет консультация врача.
Видео по теме
Доктор Комаровский о видах вакцин от гриппа:
У грипповируса есть особенность – он изменяет себя каждый год, подстраиваясь под окружающую среду и новые вакцины. Именно поэтому происходит непрерывное обновление и совершенствование препаратов от данной патологии. И, несмотря на возможные побочные эффекты, общее количество людей, желающих провакцинироваться от гриппа, растёт.
25 сентября 2019
- 31295
- 26,0
- 32
- 5



Спонсором приза зрительских симпатий выступила компания BioVitrum.
Мутации и вариации
Известно три разновидности вируса гриппа, опасных для человека:
- тип А (Alphainfluenzavirus) — наиболее подвержен мутациям и является постоянной головной болью Всемирной организации здравоохранения (ВОЗ);
- тип В (Betainfluenzavirus) — более стабилен, но все же может видоизменяться;
- тип С (Gammainfluenzavirus) — наиболее стабилен, поэтому к нему вырабатывается длительный иммунитет. Эпидемичных вспышек не дает, чаще всего приводит к нетяжелому заболеванию у детей.
Если бы все типы вируса гриппа были похожи на тип С, больших проблем с ними не было. Однако тип А постоянно мутирует, поэтому довольно часто появляются его новые вариации (штаммы), с которыми наша иммунная система еще не знакома [2]. Из-за этой изменчивости классификация вирусов гриппа достаточно сложная: внутри каждого типа существуют подтипы (в случае с типом В — линии), в которые объединяют штаммы вируса. Причем, штаммы подтипов могут быть как родственными (то есть эволюционно недалеко ушедшими друг от друга), так и непохожими.
Причем в случае с беременными женщинами риск касается не только будущей мамы, но и ее ребенка: грипп во время беременности более чем в 7 раз повышает риск госпитализации, а также может привести к преждевременным родам (около 30% случаев), мертворождению и малому весу при рождении [2], [6]. Поэтому во многих странах мира (США, Великобритания, Австралия, Италия) беременным рекомендована вакцинация против гриппа. Делают это по двум причинам:
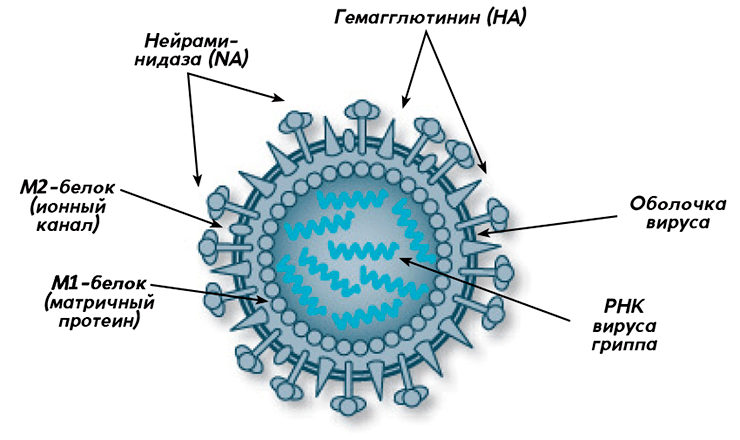
Рисунок 1. Строение вируса гриппа (типы А и В)
Когда лучше сделать прививку?
Вакцинация против гриппа — это ежегодная прививка , которая защищает от трех или четырех наиболее распространенных в данной местности штаммов вируса. Это значит, что каждый год на основании рекомендаций ВОЗ и региональной ситуации национальные комитеты по контролю над гриппом составляют рекомендации антигенного состава будущей вакцины [15], [16]. Однако чаще всего эти рекомендации совпадают с рекомендациями ВОЗ, которые публикуются отдельно для северного и южного полушарий.
Большинству людей прививают одну дозу вакцины, однако детям от шести месяцев до двух лет (и до девяти лет в случае их первой вакцинации [17]) рекомендованы две дозы с минимальным интервалом в один месяц. Исследования показывают, что в этом случае эффективность вакцинации увеличивается [18], [2].
Состав противогриппозных вакцин все время меняется: например, в сезоне 2019–2020 были заменены оба штамма вируса типа А, и в итоге в четырехкомпонентную вакцину вошли:
- A/Brisbane/02/2018 (H1N1);
- A/Kansas/14/2017 (H3N2);
- B/Colorado/06/2017 (линия B/Victoria/2/87);
- B/Phuket/3073/2013 (линия B/Yamagata/16/88).
В трехкомпонентную вакцину, соответственно, рекомендовано включить первые три штамма вируса [16]. Однако бывает и так, что каждый год в составе вакцин повторяется название одного из штаммов. Значит ли это, что постоянно прививают одно и то же? Нет, даже в этом случае штаммы могут существенно различаться, в том числе и по генам, не входящим в классификацию.
Как долго длится иммунитет после вакцинации и имеет ли он пролонгированный эффект на будущий год? К сожалению, эффективность прививок против гриппа недолговечна. Она зависит от времени, прошедшего с момента прививки и штамма вируса: в среднем, считается, что защита снижается примерно на 7% в месяц для H3N2 и штаммов линии В и на 6–11% — для H1N1 [17]. Конечно, скорость и степень снижения могут различаться, но эффективной защиты, скорее всего, хватает на год [11].
Как выбирают штаммы и почему четыре лучше трех?
В течение всего года специалисты NICs анализируют циркулирующие штаммы вирусов на основании лабораторных анализов пациентов с респираторными заболеваниями, выделяют из общей массы пробы с вирусом гриппа и выбирают подходящих кандидатов для дальнейшего изучения в одном из пяти центров ВОЗ (WHO CCs) [19]. Отбор идет по принципу типичности вируса для данного региона и новизне, которую определяют по его реакции с антителами из набора ВОЗ. Дальнейшая работа осуществляется уже в центрах ВОЗ, где штаммы культивируют, анализируют, сравнивают между собой, составляют карты антигенности, строят математические модели и в итоге на основании всех этих данных выбирают претендентов в состав вакцины [19]. Как происходит этот процесс и сколько времени занимает каждая стадия, показано на рисунке 2.
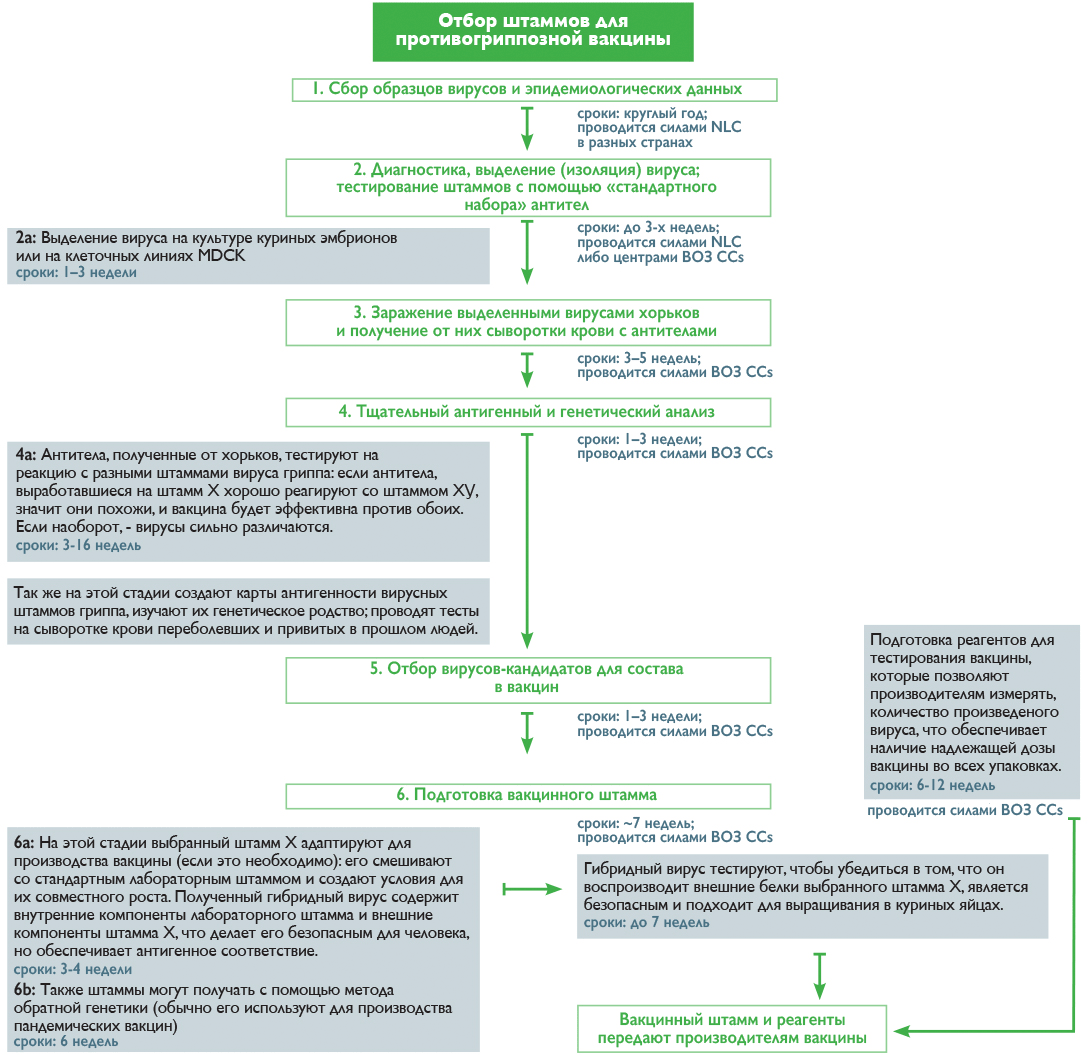
Рисунок 2. Процесс отбора штаммов для противогриппозной вакцины
И наконец, дважды в год проходят Сезонные совещания ВОЗ, посвященные составам противогриппозных вакцин (Seasonal influenza vaccine composition meeting), на которых объявляют рекомендации для будущего сезона: в феврале — для северного полушария, в сентябре — для южного. Как только составы обнародованы, и производители получают вакцинные штаммы, запускается процесс производства, на который уходит около полугода (видео 1). Однако ошибки в планировании могут задержать весь цикл, что скажется на количестве произведенной вакцины или на сроках ее поставки.
Видео 1. Производство противогриппозных вакцин
Почему все-таки четырехкомпонентная вакцина лучше трехкомпонентной, если циркулирующих штаммов гораздо больше? Все дело в линии В, вирусы которой обычно циркулируют вместе, но в разных пропорциях [3], поэтому в случае с вакцинами, состоящими из трех компонентов, штамм линии В всегда является компромиссным вариантом. Экспертам ВОЗ приходится выбирать большее из двух зол, но так как невозможно точно предсказать ситуацию, которая будет наблюдаться через восемь месяцев, периодически случаются ошибки, сказывающиеся на эффективности вакцины. Например, в сезоне 2017–2018 она оказалась ниже ожидаемой, так как ВОЗ прогадала со штаммом вируса типа В, предположив, что доминировать будет линия Victoria, а оказалось — Yamagata [20]. Кроме того, уже не первый год наблюдается низкая эффективность вакцины в отношении штамма H3N2. Точная причина неизвестна, но существует несколько предположений:
- Адаптация штамма во время производства может приводить к некоторым изменениям (антигенному несоответствию), и иммунитет развивается уже к новому штамму, который отличается от циркулирующего.
- Циркулирующие штаммы подтипа H3N2 меняются быстрее, чем другие — им хватает полугода (то есть времени, прошедшего с момента объявления рекомендаций ВОЗ), чтобы измениться и стать менее похожим на вакцинный штамм.
- Стандартной дозы, содержащейся в вакцине, может быть недостаточно для эффективной защиты [18], [21].
Какой должна быть идеальная вакцина?
Вакцины против гриппа бывают живыми (интраназальные вакцины, применяются редко) и инактивированными. Современные инактивированные делятся на нескольких категорий:
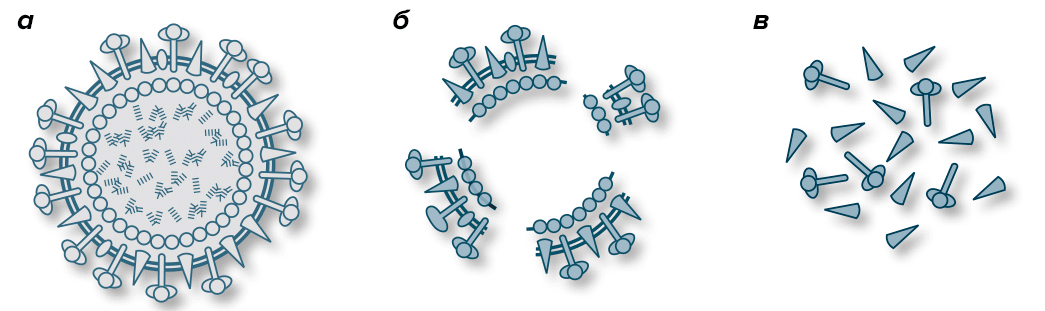
Рисунок 3. Виды антигенов инактивированных вакцин. а — Инактивированный вирусный вирион в цельновирионной вакцине. б — Расщепленный инактивированный вирион в сплит-вакцине. в — Частички антигена в субъединичной вакцине.
Все вышеперечисленные вакцины являются вакцинами против сезонного гриппа .
В отдельную группу выделяют препандемические и пандемические вакцины. Их производят в случае возникновения угрозы пандемии. Препандемические (зоонозные) состоят из штамма зарождающегося вируса животного происхождения, который, по мнению экспертов, обладает пандемическим потенциалом, пандемические — из штамма, вызвавшего пандемию (такие вакцины появляются на волне заболеваемости) [15].
Однако выбрать штаммы для состава — лишь полдела. Главное, чтобы вакцина была эффективной. Для этого существуют определенные критерии.
Во-вторых, существуют требования к титрам антител после вакцинации (в том числе и для вакцин с адъювантами), которые указаны в таблице 1.
| Показатель | Люди от 18 до 60 лет | Люди старше 60 лет |
|---|---|---|
| 1. Кратность нарастания среднего геометрического титра антител после вакцинации (GMT increase) | 2,5 раза | 2 раза |
| 2. Уровень сероконверсии * (процент привитых с нарастанием титра антител минимум в четыре раза по сравнению с исходым) | 40% | 30% |
| 3. Уровень серопротекции (число лиц с защитным титром) ** | 70% | 60% |
| * — В тестах, измеряющих ингибирование гемагглютинина (HI), сероконверсия соответствует отрицательной сыворотке до вакцинации (HI | ||
Для сезонных вакцин необязательно соблюдение всех трех условий; соответствие всем требованиям необходимо только для пандемических [24]. Мало того, сейчас титр HI ≥ 1:40 уже не считается надежным фактором для определения эффективности защиты (50–70% против клинических симптомов гриппа), так как уровни защиты могут варьировать в зависимости от индивидуальных характеристик, групп населения, возрастных групп и даже от типа вакцины [25].
В-третьих, есть отдельные требования к вакцинам, содержащим адъюванты:
- Совместимость адъюванта с антигенными компонентами вакцины.
- Доказательство последовательной связи адъюванта с вакцинными антигенами во время производства и в течение срока годности.
- Данные о влиянии адъюванта на эффективность вакцины.
- Биохимическая чистота адъюванта [23].
Если все это суммировать, то идеальная вакцина должна быть безопасной (низкореактогенной ), содержать 15 мкг гемагглютинина на дозу, вызывать определенные уровни титров антител у привитых в зависимости от их возраста (при этом количество эффективно привитых должно быть не менее 70% среди взрослого населения до 60 лет). Если же вакцина содержит адъювант, он должен быть безопасным, связанным с антигенами и вызывать иммунный ответ в соответствии со строгими стандартами.
Что касается безопасности, то благодаря широкому использованию сплит- и субъединичных вакцин, прививки против гриппа демонстрируют низкую реактогенность. В основном наблюдаются местные реакции (у 10–64 привитых из 100) и повышение температуры (чаще всего у детей: 12 из 100 привитых) [26].
В противопоказаниях к вакцинам против гриппа указано, что их нельзя прививать людям, у которых есть аллергические реакции на любой из компонентов, в том числе и на белок куриного яйца [27]. Однако в международной практике людей с аллергией на куриный белок совершенно спокойно прививают как против гриппа, так и против кори, краснухи и паротита, хотя вирусы для этих вакцин выращивают с использованием куриных эмбрионов. Вакцинации аллергиков дали зеленый свет после серии исследований [28–30], в которых изучали реактогенность у людей с аллергическими реакциями на куриный белок: в итоге эти вакцины признали безопасными, и теперь прививают даже людям с анафилактической реакцией на куриный белок (единственное, таких пациентов нельзя прививать в аптеках или школах, как это делают в некоторых странах — только в медицинских центрах, где есть противошоковые медикаменты).
Во время производства вакцины клеточную культуру подвергают сериям центрифугирований и ультрафильтраций, которые позволяют отделить вирусные частицы от остальных белков. Конечно, эта технология не идеальна, но даже если в препарат вдруг что-то и попадает, то лишь следовые количества овальбумина — основного белка куриного яйца: ≤ 1 мкг на 0,5 мл дозы инактивированной и 0,24 мкг на 0,2 мл дозы живой вакцины [31]. Поэтому основным противопоказанием для вакцинации против гриппа являются только тяжелые реакции на введение этих вакцин в прошлом (реакция на предыдущую дозу и аллергия на куриный белок не всегда связаны между собой: человек мог отреагировать на другой компонент, например, на неомицин) [27], [31].
Чем же прививаться?
Это вопрос, который волнует многих. В России прививают следующими вакцинами:
Муки выбора
Но, честно говоря, таких исследований единицы, поэтому выводы приходится делать по косвенным данным — официальной статистике заболеваемости гриппом в зависимости от количества привитых в нашей стране (рис. 4).
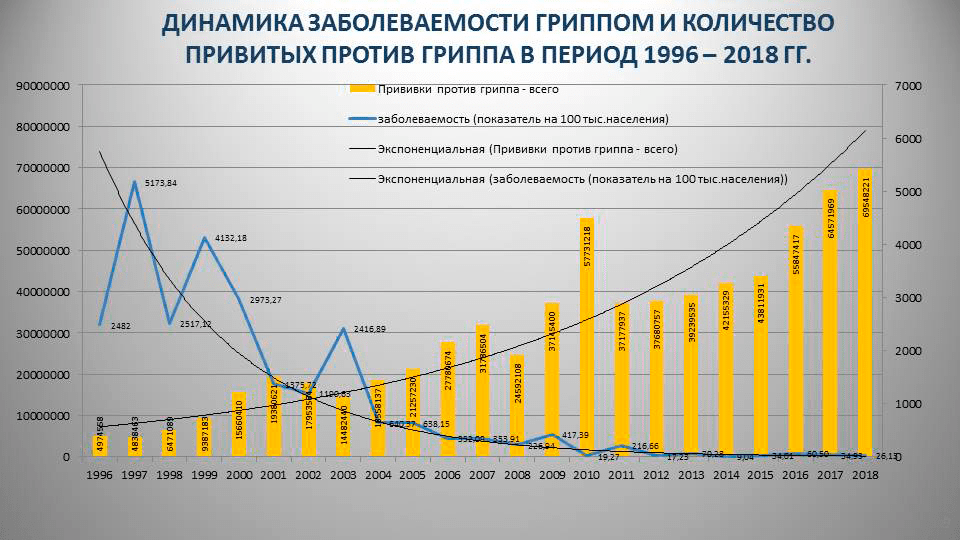
Рисунок 4. Заболеваемость гриппом и количество привитых против гриппа в России за 1996–2018 годы
Автор благодарит врача-биофизика Кирилла Скрипкина за помощь в подготовке материала.
А что происходит в так называемых развитых странах?
США
Тем не менее, недавно Центры по контролю и профилактике заболеваний в США забили тревогу. Количество не привитых детей выросло на 0,2 процента. И теперь их все 2,2 процента. Для страны с населением более чем 300 миллионов человек, это более чем серьезно. Тревога!
Ну а что с гриппом? Ведь от него нужно прививаться ежегодно. На сезон 2017-18 годов в США было запланировано 118 миллионов доз новых четырехвалентных вакцин (они действуют сразу против четырех штаммов гриппа). И десятки миллионов проверенных трехвалентных.
Австралия
До 31 декабря 2015 года можно было апеллировать к религиозным и моральным убеждениям. Не хочу прививать ребенка! Мне так дед завещал!
Такие заявления можно делать и сейчас. Если ваша семья очень богата. Дело в том, что в рамках Национальной программы иммунизации введена мощная система льгот для детей, прошедших вакцинацию. Отказался – плати немалые деньги. По сути, это штраф.
Однако по медицинским показаниям детей без вакцин, разумеется, допускают и в сады, и в школы. Но для них предусмотрено ограничение на период эпидемий.
Франция
Дифтерию, столбняк, полиомиелит давно объявили вне закона. Не хочешь прививаться сам или прививать детей – плати штраф 3750 евро или отправляйся в тюрьму на полгода.
Так было совсем недавно. Теперь список обязательных прививок расширился до 11 (добавились корь, свинка, коклюш, гепатит В и другие). Вакцины от сезонного гриппа стали рекомендуемыми, они оплачиваются из медицинской страховки.
В связи с нововведениями штраф пока что отменили – французы должны привыкнуть к новой системе. Однако если не привитый ребенок заболеет, родители по-прежнему могут оказаться в местах лишения свободы – ведь они подвергли опасности жизнь своего чада .
Что касается гриппа, то новые четырехвалентные вакцины официально одобрены. Наблюдения доказали: они вызывают эффективный иммунный ответ организма, не уступающий действию трехвалентных, а за счет включения дополнительного 4 штамма, даже превосходит их.
Кстати, дотошные европейцы подсчитали: если бы в период с 2002 по 2013 год при вакцинации применялись четырехвалентные вакцины от гриппа, то в Великобритании , Испании , Италии , Франции и Германии дополнительно можно бы было избежать 1,03 миллиона случаев гриппа, 453 000 консультаций специалистов, потери в 672 000 рабочих дня, 24 000 госпитализаций и 10 000 смертей.
Куба
Привито 99 процентов детей младше 18 лет. Добавить нечего.
А как у нас в России?
Идет планомерное наступление и на главную зимнюю напасть – грипп. За последние 10 лет охват населения вакцинацией увеличился на 60 процентов! В 2018 году выпущена и новая четырехвалентная вакцина, причем российского производства. Она создана с использованием антиген-сберегающей технологии и защищает сразу от 4-х штаммов гриппа: 2х вирусов гриппа А (H1N1 и H3N2) и вируса гриппа В 2х линий (B/Ямагата + В/Виктория). Врачи предполагают: она позволит предотвратить 265 тысяч заболеваний гриппом ежегодно. С 2012 года Всемирная организация здравоохранения рекомендует применять четырехвалентные сезонные вакцины от гриппа. Такие вакцины уже используют в США, Европе , Китае , Канаде , Австралии и других странах, они включены в Национальные программы иммунизации в 10 странах мира.
Делать прививки или нет – в нашей стране каждый решает сам, принудиловки нет. Можно бояться пагубных последствий для организма – да, они происходят, но крайне редко. Примерно один случай на миллион. А вот подхватить враждебный вирус можно запросто. Даже банальный грипп нередко приводит к тяжелым осложнениям, иногда к смерти.
Эксперты Всемирной организации здравоохранения считают: ежегодно вакцинация предотвращает от двух до трех миллионов смертей. Благодаря прививкам человеческая жизнь стала на 25 лет длиннее.
Кстати
Почему люди боятся делать прививки?
Вот основные аргументы тех, кто выступает резко против вакцинации:
-- прививки губят естественный иммунитет человека, а это недопустимо;
Но надо понимать, что вакцинация - это медицинская процедура, которая требует предварительного осмотра врача. Делать прививки, в частности, от гриппа, нельзя, если у вас или ребенка повышенная температура, вы заболеваете, есть симптомы каких-либо инфекций. Случаи осложнения после прививок от гриппа в современном мире возникают крайне редко.
В ТЕМУ
История вакцинации
1769 - Первая иммунизация против оспы, ее провел Эдвард Дженнер
1885 - Первая иммунизация против бешенства - ее создал Луи Пастер
1913 - Первая профилактическая вакцина против дифтерии от Эмиля фон Беринг
1921 - Первая вакцинация против туберкулеза
1936 - Первая вакцинация против столбняка
1936 - Первая вакцинация против гриппа
1939 - Первая вакцинация против клещевого энцефалита
1956 - разработана полиомиелитная живая вакцина (пероральная вакцинация)
1980 - Заявление ВОЗ о полной ликвидации человеческой оспы благодаря вакцинации!
1984 - Первая общедоступная вакцина для профилактики ветряной оспы
1986 - Первая общедоступная генноинженерная вакцина против гепатита В
1992 - Первая вакцина для профилактики гепатита А
1994 - Первая комбинированная ацеллюлярная коклюшная вакцина для профилактики коклюша, дифтерии, столбняка
1996 - Первая вакцина для профилактики гепатитов А и В
1998 - Первая комбинированная ацеллюлярная коклюшная вакцина для профилактики коклюша, дифтерии, столбняка и полиомиелита
1999 - Разработка новой конъюгированной вакцины против менингококковой инфекции С
2000 - Первая конъюгированная вакцина для профилактики пневмонии
ВАЖНО!
Какие штаммы гриппа ждать зимой 2018-2019 года?
Всемирная организация здравоохранения заблаговременно предупреждает страны о том, какие разновидности гриппа будут атаковать население в текущем году. В России ожидаются сразу четыре штамма – по два из каждого типа .
1. Штамм Michigan (H1N1) – наиболее свирепый вирус типа А. Он активно мутирует, способен вызвать тяжелые осложнения – пневмонию, менингит, проблемы с сердцем.
Коварность этого штамма еще и в том, что он нередко маскируется под обычную простуду. Температура быстро спадает, больной думает, что уже отпустило. Но через несколько дней могут наступить печальные последствия: бронхит, та же пневмония (вплоть до удушья). Если у гриппующего до этого были проблемы с сердцем, они могут обостриться. И даже привести к инфаркту.
4. Вирус Phuket – также относится к группе В. Для здоровых людей считается наименее опасным. Но может вызвать осложнения у тех, кто находится в группе риска: маленьких детей, беременных женщин, людей с ослабленным иммунитетом.
Все эти четыре штамма содержатся в современных четырехвалентных (или квадривалентных) вакцинах. Прививки могут обезопасить от всех этих разновидностей гриппа. В Москве уже подводят итоги регулярной вакцинации.
Читайте также:


