Гепатит а какой диспансер
Гепатиты представляют собой серьезные заболевания, которые при неблагоприятном стечении обстоятельств могут приводить к раку печени, циррозу или печеночной недостаточности. В основе патологии лежат воспалительные процессы, обусловленные инфекционными или токсическими поражениями печени. Распространению гепатитов в обществе способствуют наркомания, алкоголизм, беспорядочные половые связи и низкое качество медицинских услуг.
Ключевым фактором в успешном лечении заболевания является его ранняя и точная диагностика при помощи лабораторных исследований крови. Рассмотрим основные виды анализов, которые необходимо сдать, чтобы подтвердить или опровергнуть наличие гепатита.
Какой анализ сдать? Маркёры вирусных гепатитов
Анализ может сдать любой желающий. Также пройти обследование рекомендуется лицам, у которых наблюдаются желтушность, изменение цвета экскрементов, слабость, тошнота, утрата аппетита, лихорадочные состояния, суставно-мышечные боли, тяжесть в правом подреберье. Если клинические симптомы вирусного гепатита отсутствуют, основанием для анализов являются повышенные концентрации внутриклеточных ферментов АсАт и АлАт, холестаз (уменьшение выделения желчи в двенадцатиперстную кишку) и контактирование с инфицированными гражданами. Обязательно сдавать кровь должны сотрудники медицинских учреждений, больные, которым предстоят операции, доноры крови и беременные женщины.
Гепатит A (болезнь Боткина) передается через жидкости организма, продукты питания, воду и предметы быта. Патология может протекать в острой, подострой и субклинической (бессимптомной) формах. Она считается самой доброкачественной из всех форм инфекции и практически не вызывает хронических поражений печени. Смертность составляет менее 0,4%. Чаще всего симптомы патологии исчезают за 2 недели, а период восстановления функций печени не превышает 1,5 месяцев. Заболеваемость в странах СНГ составляет 20–50 человек на 100 000 населения.
Для диагностики проводятся следующие качественные методы исследования сыворотки крови:
- определение специфичных участков РНК вируса в крови методом полимеразной цепной реакции (ПЦР) в режиме реального времени – обеспечивает 100% точность результата;
- иммуноглобулины класса М–IgM обнаруживаются при первых клинических симптомах и далее 90–180 дней вплоть до полного выздоровления;
- антитела класса G–IgG начинают вырабатываться во время болезни и остаются в организме навсегда. Исследование сыворотки крови на данные маркёры гепатита А может проводиться в целях контроля проведенной вакцинации, поскольку эти антитела показывают наличие иммунитета к заболеванию.
Гепатит B вызывается вирусом Hepadnaviridae, передается половым путем или через кровь. Протекает в острой и хронической формах. Он приводит к значительному поражению печени, а нередко – к циррозу или раку. В данный момент около 300 млн людей на планете являются носителями этой инфекции. Для уточнения диагноза следует сделать такие тесты:
- качественные или количественные анализы на антиген HBsAg, а также антитела Anti-HBc IgG, которые есть у больных, выздоровевших лиц и здоровых носителей. Содержание HBsAg в плазме крови у здорового человека не превышает 0,05 МЕ/мл;
- качественные тесты на белок HBeAg и антитела Anti-HBc IgM, свидетельствующие об остром течении болезни;
- определение ДНК вируса методом ПЦР в режиме реального времени.
Гепатит C считается самым распространенным и наиболее опасным среди всех разновидностей заболевания. Часто он протекает бессимптомно на начальных стадиях и обнаруживается только при появлении таких серьезных осложнений, как цирроз или карцинома. Вирус передается преимущественно через жидкости организма и плохо поддается лечению. Его носителями в настоящее время считаются 500 млн людей.
Положительный анализ на гепатит С предполагает наличие соответствующего РНК-вируса в крови больного. Присутствие Anti-HCV и HCV IgG в организме, выявляемое качественными методами тестирования, говорит об острой стадии болезни. Количественные методы определения РНК методом ПЦР используются для оценки результативности терапии. Для генотипирования вируса и выбора тактики лечения необходимо исследование на интерлейкин-28-бета. Для проверки скрининговых анализов при положительном результате используется тест на антитела – рекомбинантный иммуноблот для выявления IgG-антител к различным антигенам вируса гепатита С.
Гепатиты D, G . Активность вируса гепатита D зависит от наличия в организме вируса типа B. Заболевание протекает очень тяжело. Если заражение двумя типами вируса происходит одновременно, то у больного диагностируется патология в острой стадии, если же дельта-вирус (гепатит D) развивается на фоне уже имеющейся печеночной инфекции, то отмечается обострение заболевания. Гепатит G предположительно активизируется при наличии других типов инфекции, сам же он не вызывает активную форму болезни.
Лабораторное тестирование предусматривает выявление РНК-цепочек вирусов, а также выявление антител класса IgM, позволяющих отличить острую форму заболевания от хронической. Эти исследования являются качественными.
Гепатит E по своему течению имеет сходство с вирусом типа А. Он передается через жидкости организма, сопровождается выраженным болевым синдромом и может принимать молниеносные формы. Эта патология особенно опасна для беременных женщин. У них болезнь может осложниться острой печеночной недостаточностью и энцефалопатией. В 20–30% случаев заболевание заканчивается смертью беременной. Если при лабораторном тестировании у пациента обнаруживаются антитела класса IgG и IgM, то это свидетельствует о патологии в острой стадии.
Биоматериал необходимо сдавать строго натощак. Также в течение суток перед посещением лаборатории следует воздерживаться от употребления жирной пищи и алкоголя. Результаты качественных тестов в большинстве случаев готовы уже через четыре часа после забора крови. На проведение количественного исследования может уйти до одного рабочего дня, не считая дня сдачи анализов.
Особенности расшифровки ответов зависят от типа исследования. Качественный тест позволяет установить факт наличия или отсутствия инфекции, а количественный дает возможность определить конкретную концентрацию исследуемого вещества. В некоторых случаях позитивным знаком является полное отсутствие антигена или белка, а в некоторых – содержание вещества в количестве ниже установленного уровня.
Если результаты оказались положительными, то пациенту рекомендуется повторно пройти обследование, так как в некоторых случаях ложноположительный ответ может объясняться нарушением техники проведения тестирования, некачественными реактивами, неправильной подготовкой к процедуре (проведением теста после приема пищи), чувствительностью и специфичностью метода исследования, точностью анализаторов. Позитивный результат также может наблюдаться у человека, который некоторое время назад переболел острой формой вируса или является его здоровым носителем.
Согласно постановлениям Главного государственного санврача РФ от 22.10.2013 г. № 58 и от 28.02.2008 г. № 14, а также приказу Управления Роспотребнадзора по г. Москве от 01.10.2008 г. № 122 сведения о положительных результатах исследований на маркёры вирусных гепатитов передаются в ОРУИБ центров Госсанэпиднадзора.
Для того чтобы пройти обследование, нужно предъявить сотруднику диагностической лаборатории паспорт или документ, заменяющий его. Документ должен содержать информацию об адресе регистрации больного, а также его фотографию. При желании пациент может пройти тестирование анонимно, но подобные результаты не принимаются для оказания медпомощи.
При получении положительного ответа больной должен обратиться к врачу-инфекционисту, который назначит дополнительные исследования с целью подтверждения диагноза. Во время терапии тестирование может проводиться раз в 3 дня с целью отслеживания динамики состояния больного и эффективности лечения. При хроническом гепатите анализы сдаются каждые 6 месяцев с целью контроля состояния пациента.
Полное излечение возможно при своевременном проведении и правильно выбранной тактике терапии. Эффективность лечения зависит от конкретной инфекции, стадии болезни и общего состояния больного. Необходимость госпитализации определяется индивидуального для каждого пациента, в зависимости от тяжести его состояния. После выздоровления у человека сохраняются антитела, обеспечивающие ему пожизненный иммунитет либо устойчивый иммунный ответ на несколько лет, что зависит от многих факторов: возраста, индивидуальных особенностей организма и других.
Ошибочные результаты нередко фиксируются при использовании некачественных реактивов, проведении исследования на устаревшем оборудовании или нарушении технологии тестирования. Иногда точность метода исследования предполагает определенный процент ошибки. Ложноотрицательный ответ возможен при тестировании на слишком ранней стадии заболевания, когда антитела еще не начали вырабатываться в нужном количестве, ложноположительный – на последней стадии острого гепатита, в период выздоровления.
В государственных клиниках по направлению врача можно сдать анализ на гепатит бесплатно. Исследование на платной основе проводится в большинстве крупных городов страны. Цена зависит от конкретной лаборатории, используемого оборудования, сроков проведения, типа теста, региона и ряда других факторов.
Качественный тест на антитела к РНК- и ДНК-вирусу можно сделать в Москве и Санкт-Петербурге по цене 550–900 рублей. Стоимость количественного исследования варьируется в пределах 1200–10 000 рублей в зависимости от конкретного антигена, метода исследования, класса медицинского оборудования. Например, оценка вирусной нагрузки с детекцией в режиме реального времени, необходимая для определения эффективности лечения гепатита С, обойдется в 17 000–22 000 рублей. Выявление антигенов качественным методом в таких городах, как Новосибирск, Мурманск, Кострома, Махачкала, Симферополь будет стоить 300–800 рублей.
Сдача анализа на гепатит позволяет оперативно выявить заболевание и начать его лечение. А своевременно проведенная терапия в большинстве случаев обеспечивает полное выздоровление пациента или подавление активности вируса. Одним из главных способов профилактики гепатита B (наряду с соблюдением правил гигиены, а также с избеганием беспорядочных половых связей и отказом от приема наркотиков) является вакцинация. Ее обязательно нужно проводить тем, кто находится на гемодиализе, часто меняет сексуальных партнеров, работает с кровью или проживает в одной квартире с лицами, страдающими хронической формой болезни. Самые эффективные вакцины – отечественные. Они прицельно рассчитаны на те штаммы (генотипы) вируса, которые преобладают в нашей стране. Кроме того, современные российские вакцины производят без консерванта, в основе которого содержится ртуть.

Если клинические симптомы указывают на функциональные нарушения печени, но исследование сыворотки крови на вирусные гепатиты дало отрицательный результат, дополнительно следует пройти УЗИ печени и желчевыводящих путей, а также сдать анализы на внутриклеточные ферменты АлАт и АсАт. Вы должны исключить не только инфекционную, но механическую природу повреждения печени, например, гепатозы различной этиологии.
Гепатит А – это инфекционное заболевание печени, вызываемое вирусом.
Вирус гепатита А имеет кислотоустойчивую оболочку. Это помогает вирусам, попавшим с загрязненными продуктами и водой, пройти кислый защитный барьер желудка. Вирус гепатита А устойчив в водной среде, поэтому эпидемии гепатита A часто имеют водный путь передачи. Вирус гепатита А отличается высокой иммуногенностью, после перенесенного заболевания формируется стойкий пожизненный иммунитет.
Гепатит А является одной из самых распространенных инфекций человека. В странах с теплым климатом и плохими санитарными условиями гепатитом А болеет очень много людей. Известно, что в Средней Азии практически все дети переболевают гепатитом А. В странах Восточной Европы заболеваемость гепатитом A составляет 250 на 100000 населения в год.
Источником инфекции является больной гепатитом А человек, который с фекалиями выделяет в окружающую среду миллиарды вирусов. При употреблении зараженной вирусом гепатита А воды или пищевых продуктов (особенно плохо термически обработанных морепродуктов) вирусы проникают в кишечник, затем, всасываясь, с током крови попадают в печень и внедряются в ее клетки – гепатоциты. Вирусные частицы-вирионы размножаются в цитоплазме клеток печени. После выхода из клеток печени они попадают в желчные протоки и выделяются с желчью в кишечник. Воспалительный процесс в печени, приводящий к повреждению гепатоцитов, имеет иммунологическую основу. Клетки иммунной системы человека, Т-лимфоциты распознают пораженные вирусом гепатоциты и атакуют их. Это приводит к гибели инфицированных гепатоцитов, развитию воспаления (гепатит) и нарушению функции печени.
Вирус гепатита А передается фекально-орально-водным и пищевым путем. Заразиться гепатитом А с большой вероятностью можно в жарких странах, в том числе тех, где расположены традиционные места туризма и отдыха. Прежде всего, это страны Африки (включая Египет и Тунис), Азии (Турция, Средняя Азия, Индия и Юго-Восточная Азия, включая острова), некоторые страны Южной Америки и Карибского бассейна. Гепатит А является, прежде всего, детской инфекцией. Много детей переносит инфекцию в безжелтушной форме и в этот период гепатит А не распознается.
В развитых странах гепатитом А, называемым также "болезнью грязных рук", заболеть сложно по причине высокой культуры населения и прекрасной работы коммунальных служб. Поэтому лиц, имеющих антитела к данной инфекции очень мало, от этого и риск заболеть при контакте с вирусом гепатита А довольно высок. Чаще это случается во время командировок и туристических поездок в жаркие страны, на африканские и азиатские курорты, в республики Средней Азии.
Покупая овощи и фрукты на рынке, не забудьте их как следует помыть, всегда подвергайте термической обработке морепродукты.
Здоровым людям с больным контактировать можно, соблюдая элементарные правила гигиены. Однако детей лучше изолировать от больных.
Для выяснения вероятности и степени риска инфицирования, а скорее, для того, чтобы решить вопрос о необходимости вакцинации, проводится исследование крови на наличие антител к вирусу гепатита А класса иммуноглобулина G ( anti - HAV IgG ). Если эти антитела обнаруживаются в крови, то контакт с вирусом был: инфекция или вакцинация. Это означает наличие иммунитета к вирусу, то есть риск инфицирования равен нулю и вакцинация от гепатита А не нужна. Повторно заболеть гепатитом А практически невозможно. Если антител нет, то риск есть. Нужна прививка. Существует специальный препарат – иммуноглобулин, который можно ввести непосредственно перед возможным заражением или в течение 2 недель после заражения. Это позволит в течение короткого времени защититься либо от заражения, либо от развития заболевания при состоявшемся заражении.
Риск заражения гепатитом А, и в каких случаях необходима вакцинация (прививка от гепатита А):
- Члены семьи (домочадцы) инфицированного вирусом гепатита А лица
- Лица, имеющие с инфицированным половые контакты
- Лица (и особенно дети), проживающие в регионах с высокой распространенностью гепатита А
- Лица, направляющиеся в страны с высокой заболеваемостью гепатитом А
Всех членов семьи рекомендуется обследовать на антитела к гепатиту А (anti - HAV IgG). При отсутствии этих антител необходима вакцинация. Не забывайте соблюдать простейшие правила гигиены: мойте руки с мылом после посещения туалета и пользования ванной, после ухода за маленьким ребенком, перед едой и приготовлением пищи.
В течение месяца (инкубационный период 15-50 дней, в среднем 30) после предполагаемого инфицирования можно ожидать главных симптомов: лихорадки, диспепсии (тошнота, рвота, тяжесть в области желудка и правом подреберье), слабости, потемнения мочи (цвета крепко заваренного чая, пенистость) а затем и желтухи - пожелтения склер, кожи, обесцвечивания кала. После появления желтухи нередко общее состояние немного улучшается. Желтуха держится около 3-6 недель, иногда дольше. Заболевание в среднем длится около 40 дней. Это во многом зависит от возраста, состояния иммунитета, наличия сопутствующих хронических заболеваний, четкого выполнения рекомендаций врача. У некоторых людей (около 15%) отмечается длительное течение гепатита А, в течение 6-9 месяцев. Затем обычно наступает выздоровление. Большинство случаев гепатита А имеет типичные симптомы, приводит к выздоровлению.
Тяжело переносят инфекцию дети младше одного года, взрослые и пожилые люди. У взрослых инфекция нередко протекает с выраженной интоксикацией и желтухой, в среднем болеют около 3 месяцев. Риск летального исхода при гепатите А составляет 0,1% у детей, 0,3% у подростков и взрослых Все острые гепатиты любого происхождения проявляются теми же признаками, поэтому надо обратиться к врачу и провести полное обследование.
Кроме сбора эпидемиологического анамнеза (где человек был в течение последнего месяца, чем питался, какую воду пил, не контактировал ли с больными желтухой и т.п.) и осмотра необходимы результаты анализов (общий анализ крови, биохимические анализы крови, анализ на маркеры вирусных гепатитов , коагулограмма, общий анализ мочи).
Критерий диагностики острого гепатита А - наличие в крови человека антител к гепатиту А, относящихся к иммуноглобулинам класса М (anti - HAV IgM). Эти антитела обнаруживаются только в острый период, при выздоровлении их титр снижается.
Современное лечение в большей степени направлено не на борьбу с вирусами гепатита А, а на уменьшение концентрации и удаление из организма вредных веществ, которые появляются при повреждении и нарушении функций печени. Поэтому вводят дезитоксикационные растворы, глюкозу, витамины, гепатопротекторы (препараты, защищающие клетки печени). Решение о назначении специальной противовирусной терапии принимает врач. Гепатит А заканчивается выздоровлением.
Прогноз благоприятный, функции печени обычно восстанавливаются полностью. В острый период необходимо придерживаться щадящей диеты, соблюдается физический и психический покой.
Сегодня созданы достаточно эффективные вакцины, защищающие от гепатита А. Эти вакцины представляют собой убитые вирусы гепатита А и обладают высокой иммуногенностью. Вакцина вводится двукратно с интервалом 6-12 месяцев. После введения первой дозы вакцины антитела к вирусу гепатита А у большинства вакцинированных появляются через 2 недели. Длительность защиты с помощью вакцинации не менее 6-10 лет.
Прививки от гепатита А показаны детям начиная с 3 лет и взрослым, ранее не болевшим гепатитом А, а также людям с повышенным риском инфицирования: - направляющиеся в районы с высоким уровнем передачи гепатита А (туристы, контрактники, военнослужащие) - медицинский персонал инфекционных отделений - воспитатели и персонал детских дошкольных учреждений - работники общественного питания и водоснабжения. - больные с хроническими заболеваниями печени. Согласно нормативным документам Минздрава, вакцинации подлежат дети, проживающие на территориях с высоким уровнем заболеваемости гепатитом А.
Внимание! Обратитесь к врачу для проведения вакцинации!
Гепатит А (болезнь Боткина, желтуха) – острое воспалительное заболевание печени, вызываемое вирусом гепатита А.
Вирус гепатита А обладает высокой устойчивостью к воздействию физических факторов и способен длительно сохраняться в окружающей среде: при замораживании – несколько лет, при комнатной температуре в сухой среде – в течение нескольких недель, в воде – до 10 месяцев. При нагревании до 60 0 С вирус инактивируется через 12 часов, при кипячении – через 5 минут. Чувствителен к воздействию ультрафиолетового облучения.
Источником инфекции является человек. Инкубационный период (период времени от заражения вирусом до проявления первых клинических симптомов заболевания) варьирует от 7 до 50 дней (в среднем – около 35 дней).
Размножение вируса в организме человека происходит в клетках тонкого кишечника и клетках печени. Передача вируса от человека к человеку осуществляется фекально-оральным механизмом через воду, пищевые продукты, немытые руки, предметы обихода. Наибольшую эпидемическую опасность представляют заболевшие стертой и безжелтушной формой гепатита, а также инфицированные вирусом лица в конце инкубационного и в течение преджелтушного периодов, когда происходит интенсивное выделение вируса человеком в окружающую среду, а заболевание гепатитом А еще не диагностировано.
Восприимчивость людей к вирусу гепатита А всеобщая. Дети первого года жизни относительно редко заболевают ввиду наличия материнских антител (если мать переболела гепатитом А ранее или была привита). Вирус гепатита А не проходит через плаценту и его нет в грудном молоке, поэтому если женщина во время беременности заболеет гепатитом А, ребенку не угрожает развитие врожденного гепатита. Мать может кормить новорождённого грудью, соблюдая правила личной гигиены.
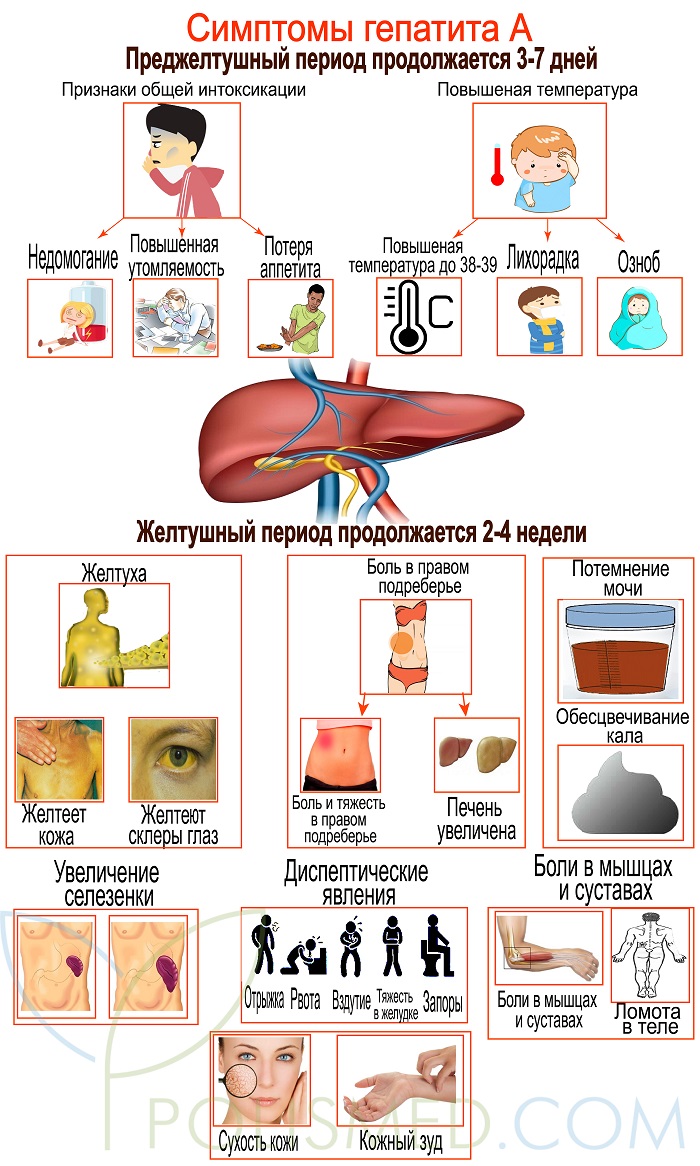
Симптомы и динамика заболевания. При классической клинической картине заболевания после инкубационного периода следует преджелтушный период, продолжительность которого чаще всего составляет от 3 до 7 дней (иногда до 14 дней). В преджелтушном периоде у заболевшего отмечается повышение температуры тела до 39°С, появляются симптомы интоксикации (головная боль, головокружение, слабость, ломота в мышцах, костях, суставах) и диспепсический синдром (снижение аппетита, тошнота, горечь во рту, тяжесть в эпигастральной области и правом подреберье, задержка или послабление стула). В конце преджелтушного периода моча становится темно-желтой, а стул – осветленным. Обычно с появлением желтухи самочувствие больных довольно быстро начинает улучшаться, нормализуется температура тела, через несколько дней исчезают все симптомы преджелтушного периода. Желтуха при гепатите А нарастает быстро, достигая обычно максимума за 3 – 5 дней, в последующие 5 – 10 дней держится на одном уровне, а затем интенсивность желтухи уменьшается. В среднем продолжительность желтушного периода составляет около 2 недель. С появлением желтухи в большинстве случаев заразность больных значительно уменьшается. Период реконвалесценции характеризуется исчезновением клинических и биохимических признаков болезни. В некоторых случаях период реконвалесценции может затягиваться до 6 – 8 и более месяцев. Не редко встречаются бесжелтушные формы заболевания, которые диагностируются лабораторно.
Профилактика гепатита А
Неспецифическая индивидуальная профилактика гепатита А заключается в первую очередь в соблюдении ПРАВИЛ ЛИЧНОЙ ГИГИЕНЫ.
Чтобы прадотвратить заражение вирусом гепатита А:
|  |
 |
|
Наиболее эффективным способом защиты от заболевания вирусным гепатитом А является специфическая профилактика, т.е. ВАКЦИНАЦИЯ.
В соответствии с региональным (по городу Москве) календарем профилактических прививок иммунизации против гепатита А подлежат:
- дети в возрасте от 3 до 6 лет перед поступлением в детские дошкольные образовательные учреждения;
- лица, подверженные профессиональному риску заражения (медицинские работники, персонал по уходу за больными, работники пищеблоков ЛПУ, работники сферы обслуживания населения, занятые на предприятиях пищевой промышленности, сотрудники в организациях общественного питания, а также обслуживающие водопроводные и канализационные сооружения, оборудование и сети);
- персонал детских дошкольных образовательных организаций;
- работники летних оздоровительных организаций;
- лица, выезжающие в неблагополучные регионы и страны, где регистрируется вспышечная заболеваемость;
- контактные в очагах гепатита А.
При появлении симтпомов заболевания незамедлительно обращайтесь за медицинской помощью, не отказывайтесь от госпитализации до исключения диагноза гепатита А. Не подвергайте риску инфицирования своих близких.
По сравнению с другими гепатитами (В, С, Е), эта болезнь считается самой доброкачественной. В отличие от них гепатит А не вызывает хронических поражений и имеет низкий уровень смертности – менее 0,4%. При неосложненном течении симптомы болезни исчезают за 2 недели, а функции печени восстанавливаются на протяжении полутора месяцев.
Болезни одинаково подвержены и мужчины и женщины всех возрастов. Дети от года до 10 лет переносят болезнь в легкой форме, а младенцы и пожилые люди в тяжелой. После перенесенной болезни остается стойкий иммунитет, поэтому гепатитом А болеют один раз.
Статистика заболеваемости гепатитом А. По данным ВОЗ ежегодно болезнь переносят 1,5 миллиона человек. На деле число заболевших больше в разы. Дело в том, что 90% детей и 25% взрослых переносят скрытую бессимптомную форму болезни.
Вирусный гепатит А распространен в развивающихся странах с низкой санитарией^ Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки и Карибского бассейна. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны. В некоторых государствах болезнь настолько распространена, что все дети переболевают до десятилетнего возраста. Территория СНГ относится к странам со средним риском заражения – 20-50 заболевших на 100 тысяч населения. Здесь сезонный подъем заболеваемости отмечают в августе – начале сентября.
Свойства вируса гепатита А
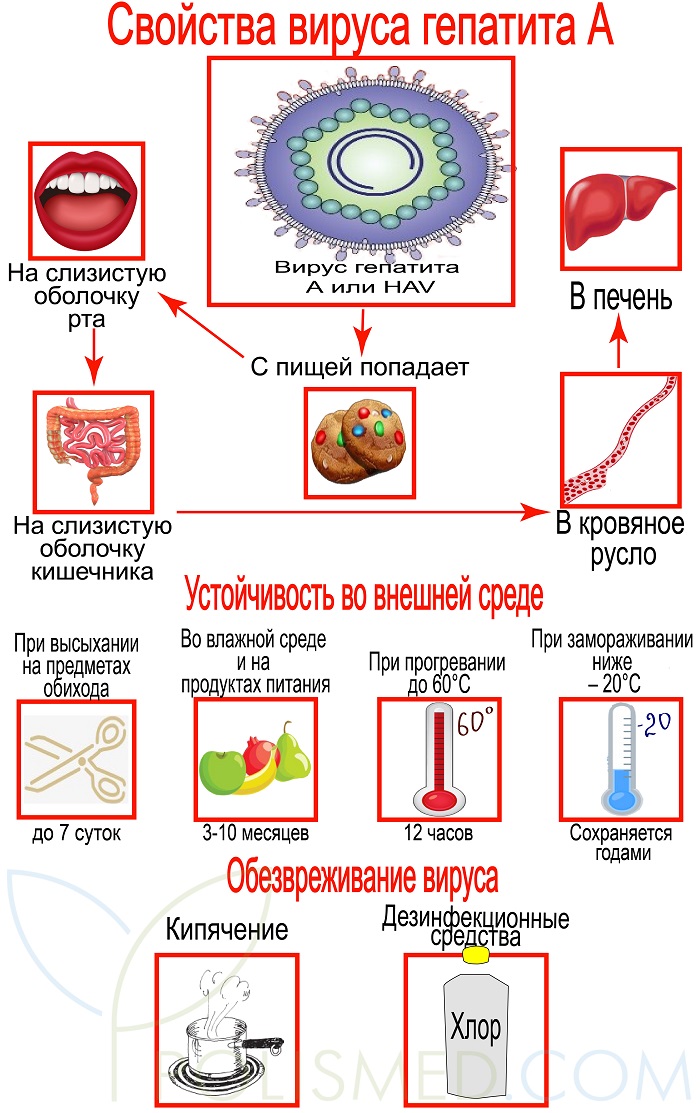
Строение. Вирус имеет округлую сферическую форму и представляет собой одну цепочку РНК заключенную в белковую оболочку – капсид.
HAV имеет 1 серотип (разновидность). Поэтому после перенесенного заболевания в крови сохраняются антитела к нему и при повторном заражении болезнь уже не развивается.
Устойчивость во внешней среде. Несмотря на то, что вирус не имеет оболочки, он довольно долго сохраняется во внешней среде:
- при высыхании на предметах обихода – до 7 суток;
- во влажной среде и на продуктах питания 3-10 месяцев;
- при прогревании до 60°С выдерживает до 12 часов;
- при замораживании ниже – 20°С сохраняется годами.
Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств: хлорная известь, перманганат калия, хлорамин Т, формалин. Учитывая устойчивость вируса, дезинфекцию в помещениях, где находился больной нужно проводить особенно тщательно.
Жизненный цикл HAV. С пищей вирус попадает на слизистую оболочку рта и кишечника. Оттуда он проникает в кровяное русло и в печень.
С момента попадания вируса в организм до проявления болезни проходит от 7 дней до 7 недель. В большинстве случаев инкубационный период длится 14-28 дней.
Далее вирус проникает внутрь клеток печени – гепатоцитов. Как ему это удается до сих пор не установлено. Там он выходит из оболочки и встраивается в рибосомы клеток. Он перестраивает работу этих органелл таким образом, чтобы те создавали новые копии вируса – вирионы. Новые вирусы с желчью попадают в кишечник и выводятся с калом. Пораженные клетки печени изнашиваются и гибнут, а вирус переселяется в соседние гепатоциты. Этот процесс продолжается пока в организме не выработается достаточное количество антител, которые уничтожат вирусы.
Причины гепатита А
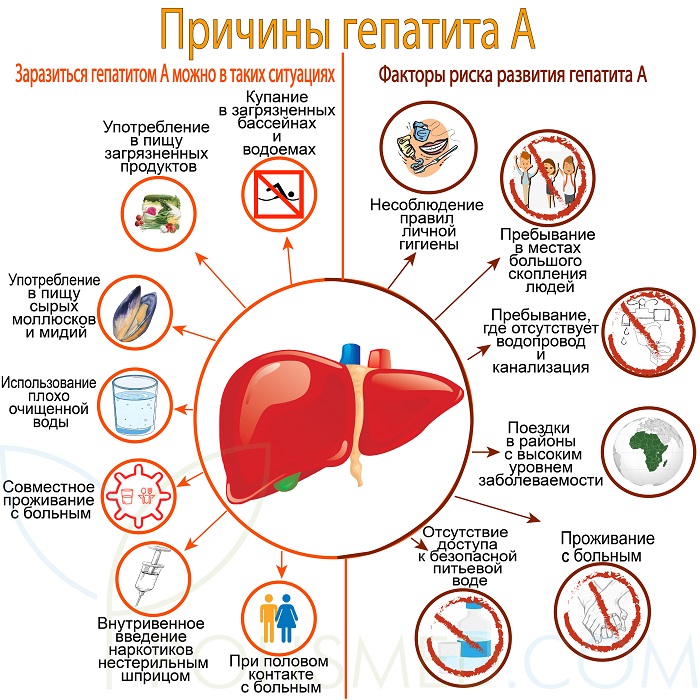
Механизм передачи – фекально-оральный.
Больной человек выделяет с калом в окружающую среду огромное количество вирусов. Они могут попасть в воду, на продукты питания, предметы быта. Если возбудитель попадет в рот здоровому восприимчивому к инфекции человеку, то разовьется гепатит.
Заразиться гепатитом А можно в таких ситуациях
- Купание в загрязненных бассейнах и водоемах. Вирус попадает в рот с пресной и морской водой.
- Употребление в пищу загрязненных продуктов. Часто это ягоды, для удобрения которых использовались фекалии человека.
- Употребление в пищу сырых моллюсков и мидий из загрязненных водоемов, на которых может длительно сохраняться возбудитель болезни.
- При использовании плохо очищенной воды. Зараженную воду опасно не только пить, но и использовать ее для мытья рук и посуды.
- При совместном проживании с больным заражение происходит через предметы обихода (дверные ручки, полотенца, игрушки).
- При половом контакте с больным. Этот путь передачи особенно распространен в среде гомосексуалистов.
- При внутривенном введении наркотиков нестерильным шприцом. Вирус циркулирует в крови и через иглу передается от одного человека к другому.
Факторы риска развития гепатита А
- несоблюдение правил личной гигиены
- пребывание в местах большого скопления людей: интернаты, казармы
- пребывание в условиях, где отсутствует водопровод и канализация: лагеря беженцев, полевые лагеря военнослужащих
- поездки в районы с высоким уровнем заболеваемости без предварительной вакцинации
- проживание с человеком, больным гепатитом А
- отсутствие доступа к безопасной питьевой воде
Симптомы гепатита А
Лечение гепатита А
Специфического медикаментозного лечения гепатита А не существует. Терапия направлена на устранение симптомов, снятие интоксикации и скорейшее восстановление нормальной работы печени.
| Группа препаратов | Механизм лечебного действия | Представители | Как применять |
| Витамины | Уменьшают проницаемость сосудов, снижают отек ткани печени, повышают сопротивляемость организма к вирусу | Аскорутин, Аскорутин, Ундевит, Аевит | По 1 таблетке 3 раза в день |
| Гепатопротекторы | Ускоряют восстановление и деление поврежденных клеток печени. Поставляют структурные элементы, необходимые для строительства клеточных оболочек гепатоцитов | Эссенциале, Карсил, Гепатофальк | По 1-2 капсулы 3 раза в день |
| Энтеросорбенты | Для удаления токсинов из кишечника и устранения вздутия живота | Смекта, Полифепан | Через 2 часа после каждого приема пищи |
| Ферментные препараты При средних и тяжелых формах | Способствуют расщеплению белков, жиров и углеводов и скорейшему всасыванию пищи в кишечнике | Креон, Мезим-Форте, Панкреатин, Фестал, Энзистал, Панзинорм | Во время каждого приема пищи по 1-2 таблетке |
| Глюкокортикоиды При резком ухудшении состояния | Оказывают противовоспалительное противоаллергическое действие, уменьшают атаку клеток иммунитета (лимфоцитов и лейкоцитов) на поврежденные клетки печени | Преднизолон, Метилпреднизолон | 60 мг/сут перорально или 120 мг/сут внутримышечно на протяжении 3-х дней |
| Иммуномодуляторы | Улучшают работу иммунитета. Стимулируют выработку антител для борьбы с вирусом гепатита А | Тималин, Тимоген | Вводят внутримышечно по 5-20 мг в сутки на протяжении 3-10 дней |
| Т-активин | Вводят подкожно по 1 мл 0,01% раствора на протяжении 5-14 дней | ||
| Дезинтоксикационные растворы | Связывают токсины, циркулирующие в крови, и способствуют их быстрому выведению их с мочой | Гемодез, Геополиглюкин | Внутривенно капельно по 300-500 мл в сутки |
| Желчегонные средства | Устраняют застой желчи в печени, способствуют ее очищению и улучшению пищеварения | Сорбит Магния сульфат | 1 ч.л препарата развести в стакане теплой кипяченой воды и выпить на ночь |
В настоящее время врачи стараются отказаться от ненужных препаратов, назначая лишь необходимый минимум для устранения симптомов.
При гепатите А нужна госпитализация в инфекционное отделение в таких случаях:
- при осложненных формах гепатита А
- при совместном протекании болезни Боткина и других гепатитов
- при алкогольном поражении печени
- у пожилых пациентов и детей младше 1-го года
- у ослабленных пациентов с тяжелыми сопутствующими болезнями

При лечении гепатита А рекомендована диета 5. В борьбе с инфекцией лечебное питание играет большую роль. Оно снижает нагрузку на печень и обеспечивает защиту ее клеток. Рекомендуется принимать пищу небольшими порциями 4-6 раз в день.
Рекомендованные продукты при гепатите А:
- кисломолочные продукты: нежирный творог, кефир, йогурт, нежирная сметана для заправки
- нежирное мясо: говядина, курятина, крольчатина
- изделия из мяса: паровые кнели, фрикадельки, тефтели, сосиски и вареные колбасы из говядины
- нежирная рыба: судак, щука, карп, хек, минтай
- овощи: картофель, кабачки, цветная капуста, огурцы, свекла, морковь, капуста, помидоры
- гарниры: крупы (кроме бобовых и перловой), макароны
- супы нежирные овощные, молочные с добавлением круп
- хлеб вчерашний, сухари
- яйца: омлет из белков, 1 яйцо всмятку в сутки
- десерты: муссы, желе, кисели, зефир, мармелад, пастила, затяжное печенье, мед, домашнее варенье сухофрукты
- жиры: сливочное масло 5-10 г, растительные масла до 30-40 г
- напитки: чай черный, травяной, компоты, соки, узвар, отвар шиповника, кофе с молоком, щелочные минеральные воды, 5% раствор глюкозы.
- препараты для регидратации для восстановления электролитного баланса рекомендованы Регидрон, Хумана электролит, Гидровит форте.
Исключить из рациона:
- жареные копченыеблюда
- консервы рыбные, мясные, овощные
- мясо жирных сортов: свинина, гусь, утка
- жирная рыба: осетровые, бычки, пряная сельдь, икра
- жиры: смалец, сало, маргарин
- выпечка из сдобного и слоеного теста, свежий хлеб
- жирные молочные продукты: цельное молоко, сливки, жирный творог, соленый сыр
- супы на концентрированном мясном, рыбном бульоне, кислые щи
- овощи: редис, редька, квашеная капуста, щавель, лук, петрушка, маринованные овощи, грибы
- десерты: мороженое, шоколад, изделия с кремом, конфеты, распаренные
- напитки: крепкий кофе, какао, газированные напитки, алкоголь
Диеты необходимо придерживаться во время болезни и на протяжении 3-6 месяцев после выздоровления. Ограничение жиров и простых углеводов позволяет предотвратить жировую дегенерацию печени. Легкие для усвоения блюда и дробное питание способствуют лучшему оттоку желчи и нормализации пищеварения.
Очень важно придерживаться питьевого режима. Для выведения токсинов требуется употреблять не менее 2-х литров чистой воды без газа.

При легком течении болезни гепатит можно лечить дома. Для этого необходимо нескольких условий:
- больной прошел обследование, сдал анализы, и будет регулярно посещать врача
- болезнь протекает в легкой неосложненной форме
- есть возможность изолировать больного в отдельной комнате
- соблюдение диеты и полупостельного режима
К моменту появления желтухи, больной становится практически не опасен для окружающих. Он может питаться за одним столом с семьей, пользоваться общим туалетом и ванной комнатой.
Ограничения. Не желательно привлекать больного к приготовлению пищи. Все члены семьи должны строго соблюдать правила личной гигиены и тщательно мыть руки после посещения туалета.
Режим. Преджелтушный период – необходим постельный режим. Больной испытывает сильную слабость и лишние затраты энергии могут привести к дополнительной нагрузке на печень. А в горизонтальном положении больной орган получает больше крови, что способствует скорейшему выздоровлению.
Желтушный период – разрешен полупостельный режим. После того как симптомы болезни ослабли, можно постепенно увеличивать активность. Это способствует восстановлению физического и эмоционального состояния.
Последствия гепатита А
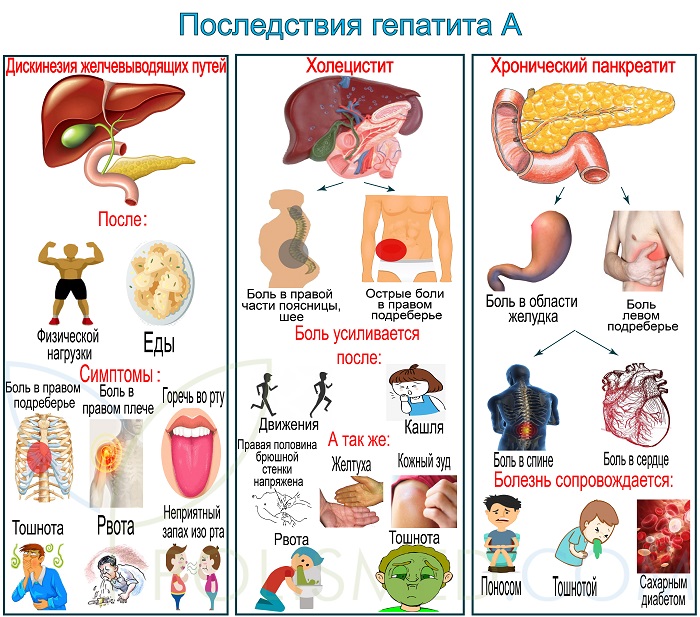
Осложнения не характерны для гепатита А. Последствия возникают лишь 2% случаев. В группе риска люди, нарушающие диету, не соблюдающие назначения врача, злоупотребляющие алкоголем, страдающие патологией печени.
Наиболее распространенные осложнения гепатита А
- Дискинезия желчевыводящих путей – нарушение моторики желчевыводящих путей, вследствие чего возникает застой желчи. Симптомы: боль в правом подреберье, отдающая в правое плечо, возникает после еды и физической нагрузки. Горечь во рту, тошнота, рвота, неприятный запах изо рта.
- Холецистит – воспаление стенок желчного пузыря, сопровождающееся застоем желчи. Симптомы: острые боли в правом подреберье, отдающие в правую часть поясницы и шеи. Усиливаются при движении, кашле, смене положения тела. Правая половина брюшной стенки напряжена. Возможны желтуха, кожный зуд, тошнота, рвота. При хроническом бескаменном холецистите после еды возникают тупые ноющие боли в правой половине живота.
- Хронический панкреатит – хроническое воспаление поджелудочной железы. Симптомы: боль в области желудка и левом подреберье, боли могут быть постоянными или периодическими, отдают в спину, сердце, часто имеют опоясывающий характер. Болезнь сопровождается поносом, тошнотой и может стать причиной сахарного диабета.
Профилактика гепатита А
Профилактика гепатита А включает в себя несколько направлений.
-
Дезинфекция в очаге гепатита А
Дезинфекцию проводят в квартире заболевшего. Медицинский персонал обучает членов семьи, как обрабатывать предметы, с которыми контактировал больной.
- Постельное белье и одежду кипятят в мыльном 2% растворе (20г любого стирального порошка на литр воды) 15 минут, а потом стирают как обычно.
- Посуду после приема пищи кипятят 15 минут в 2% содовом растворе
- Ковровые покрытия чистят щеткой смоченной в 1% растворе хлорамина.
- Полы и другие поверхности моют горячим 2% мыльным или содовым раствором. Таким же образом обрабатывают дверные ручки туалета и смывного бачка.
Вакцинация направлена на снижение восприимчивости к вирусу.
- Иммуноглобулин человека нормальный. Препарат вводят внутривенно капельно людям, проживающим в одной квартире с заболевшим. Препарат содержит готовые донорские антитела против гепатита А и других инфекций. Его использование в несколько раз снижает риск заболеть.
- Вакцина против гепатита А – смесь обезвреженных очищенных вирусов. В ответ на введение вакцины организм вырабатывает специфические антитела. Поэтому если происходит заражение, то болезнь не развивается – антитела быстро обезвреживают вирусы.
Ее введение рекомендовано людям, находящимся в группе риска:
- Путешественникам, отбывающим в страны с низким уровнем гигиены
- Военнослужащим, длительное время пребывающим в полевых условиях
- Людям в лагерях беженцев и других местах, где невозможно соблюсти правила гигиены из-за отсутствия водопровода и канализации
- медицинский персонал
- работники предприятий пищевой промышленности
- тщательно мыть руки после посещения туалета
- пить только кипяченую воду
- мыть овощи, фрукты и зелень
- не купаться в водоемах, в которые могли попасть сточные воды
- тщательно проваривать и прожаривать продукты при приготовлении
Для предотвращения распространения инфекции, медработники наблюдают за людьми, находившимися в контакте с больным:
- Карантин в группах и детских коллективах сроком на 35 суток с момента изоляции последнего заболевшего заболевшего
- Наблюдение за всеми контактировавшими. Проверяют, нет ли желтушности на слизистых оболочках и склерах, не увеличена ли печень. При появлении гриппоподобных симптомов их необходимо изолировать
- Анализ крови на наличие специфических антител к вирусу гепатита А (IgG)
Гепатит А считается относительно доброкачественным заболеванием, но требует серьезного отношения и лечения. В противном случае его последствия могут ощущаться на протяжении месяцев и лет.
Читайте также:


