Гепатит в ремиссия у ребенка
1. Вирус гепатита В у детей.
Вирус гепатита В у детей поражает печень. И если инфицирован взрослый, он выздоровеет, а вот заражение ребенка по-настоящему опасно.
Эта инфекция попадает в кровь и через нее достигает печени. Там и поселяется. Вирус может ничем себя не выдавать лет 20-30, исподволь делая свою разрушительную работу. Итог: цирроз или рак печени (80 % всех случаев). А иногда болезнь сразу принимет острый характер, минуя скрытую стадию.
2. Как передается?
3. Группа риска.
Как определить, не инфицирован ли твой кроха гепатитом В, ведь первая фаза заболевания может протекать совершенно бессимптомно?
Ответь на следующие вопросы:
- Сдавала ли ты перед родами анализ крови на гепатит В и был ли он отрицательным?
- Во время, после родов делали ли тебе инъекции, переливали кровь?
- Твой партнер всегда пользуется презервативами?
- Люди, которые помогают тебе ухаживать за крохой (бабушка, няня, воспитательницы) регулярно сдают кровь на анализ?
- Не посещаешь ли ты кабинеты маникюра и педикюра?
- Не ездишь ли в Китай и другие страны Азии?
- У тебя хороший аппетит, кожа и глаза не имеют желтоватого оттенка и нет болей в правом подреберье?
- У твоего крохи также отсутствует тошнота, желтушность кожи и боли в животике?
Ты ответила на все вопросы положительно? Вероятность того, что твой маленький инфицирован гепатитом В минимальна! Хотя бы один раз ответила отрицательно? Есть смысл сдать кровь (свою и карапуза) на анализ по поводу гепатита. Помни: чем раньше начнется лечение, тем выше шансы на полное выздоровление!
4. Прогноз для тебя.
Ты инфицирована, а малыш нет? Если практикуешь грудное вскармливание, продолжай. Последние исследования опровергли миф о том, что ребенок может заразиться через грудное молоко. Через слюну или кровь — да, а в молоке концентрация вирусов слишком мала, чтобы стать источником болезни (исключение — трещины на сосках!) Но тебе важно вылечиться потому, что угроза заражения крохи существует. Лечение дорогое: несколько тысяч долларов в год за антивирусные препараты. Что касается опасности для тебя лично, то все зависит от того, когда именно ты подцепила вирус. Если недавно, уже будучи взрослой, то велика вероятность полного самоизлечения в течение полугода.
Заразилась в раннем детстве? Скорее всего ткань печени уже изменилась не в лучшую сторону. Это чревато циррозом (перерождение ткани) печени, онкозаболеваниями. Словом, для тебя лечение обязательно! Можно не подвергаться противовирусной терапии лишь в одном случае: если малышу сделана прививка от гепатита В, а ты заразилась во взрослом возрасте. Тогда ни тебе, ни ребенку этот недуг не страшен!
5. А что с ребенком?
У малыша обнаружен вирус гепатита В? Если ему меньше года, то, к сожалению, 90 шансов из 100, что заболевание примет хронический характер. Ему от года до четырех? Шансы избежать хронического течения болезни увеличиваются вдвое! Четко выполняйте все рекомендации врача, даже если болезнь пока протекает бессимптомно. Четвертая часть повзрослевших носителей гепатита В не доживает до старости… А вот основные симптомы при остром протекании гепатита:
- желтеют кожа и глаза;
- моча темнеет;
- малыш быстро устает от минимальных нагрузок;
- появляются тошнота, рвота;
- болит животик.
6. Вирус не обнаружен…
Результаты анализов отрицательные? Прекрасно! Чтобы они и в будущем оставались таковыми, подстрахуйся, сделай крохе прививку от гепатита В. И тогда никакие экзотические поездки и нерадивые парикмахеры не будут ему страшны в будущем! А главное, ты можешь быть уверена, что кроха не заразится этим коварным вирусом в самом критическом возрасте — до года, когда болезнь впоследствии принимает наиболее угрожающие формы! Кстати, в 177 странах мира предпочитают предупредить болезнь, а не ждать, пока она наступит. Ведь лечение дорогое, длительное и имеет побочные эффекты, схожие с теми, что наблюдаются при химиотерапии. Да и излечение не гарантировано… Вакцина же эффективна на 95 %! Например, в Италии после начала массовых прививок против гепатита В за пять лет заболеваемость этим недугом снизилась в… 63 раза! А в последние два года этот вид желтухи вовсе ни разу не был обнаружен!
В Украине вакцинацию деток до года против гепатита В проводят с 2006 года. Защитный иммунитет против гепатита В сохраняется 3,5 года и более у 90% детей, которые были привиты от гепатита В комбинированной вакциной. Следуя рекомендациям врачей, все дети раннего возраста должны быть защищены от гепатита В вакцинацией.
В настоящей статье приведена клинико-лабораторная характеристика хронического гепатита в различные фазы процесса (ремиссии, вялотекущего процесса, обострения), причем использованы данные обследования 160 детей в длительной динамике наблюдения при стационарном и амбулаторном их лечении. Учтены также результаты опроса родителей по составленной нами анкете.
Частота формирования хронического гепатита после острого заболевания у детей по данным разных авторов широко варьирует (от 0,5 до 21%). Столь существенные различия могут быть объяснены как неидентичностью групп наблюдаемых больных, так и неодинаковым подходом к установлению диагноза хронического гепатита.
Спорным является вопрос, происходит ли формирование хронического течения вирусного гепатита с самого начала или же он развивается спустя какое-то время после перенесенного острого вирусного гепатита под влиянием различных воздействий. Так, Шнайвайс наблюдали непосредственный переход безжелтушных вариантов острого вирусного гепатита в хроническое течение в 1,9-3,79% случаев. По мнению Руланда, формирование хронического гепатита может происходить не только вторично, по окончании острого заболевания, но и первично, с самого начала болезни. Весьма часто те формы болезни, которые протекают без желтухи, не вызывают жалоб и клинически бессимптомны, в дальнейшем приобретают хроническое течение. Мы все больше убеждаемся в более благоприятном прогнозе манифестных форм (протекающих с желтухой и лихорадкой), которые заканчиваются в течение нескольких недель выздоровлением.
В пользу данной концепции свидетельствует выявленное Шмунессом значительное преобладание частоты носительства HBsAg среди больных с малой выраженностью клинических проявлений вирусного гепатита. Леманн и соавторы также подчеркивают значение безжелтушных вариантов вирусного гепатита в формировании хронического процесса. Аналогичного мнения придерживаются Н. В. Бондарева, Р. Ю. Кольнер.
Среди больных хроническим гепатитом детей, находящихся под нашим наблюдением, 72,5% перенесли безжелтушные варианты острого вирусного гепатита, 21,9% - желтушные и в 5,6% сведения о первоначальном варианте гепатита отсутствуют. При этом установлено, что у 72 детей (45%) заболевание возникло вследствие парентерального инфицирования в основном при трансфузиях крови и плазмы (из них у 35 обнаружен HBsAg). У 39 детей заражение острым гепатитом произошло контактным путем - в семьях и детских коллективах (из них у 35 постоянно отмечалось наличие HBsAg в крови).
Справедливость требует отметить, что при установлении частоты формирования хронического гепатита после перенесенного ранее острого заболевания каждый исследователь находится в затруднении, так как на диспансерное обследование никогда не являются все выписанные из клиники. Повторное наблюдение, естественно, чаще проводится у тех, кто либо чувствует себя не вполне удовлетворительно, либо родители боятся осложнений. Так, Хавел сообщает, что среди обследованных им 1748 лиц, перенесших вирусный гепатит, хронический процесс сформировался у 4,9% больных, а среди выписанных с той или иной патологией хроническое течение болезни было зарегистрировано в 62%.
Среди наблюдаемых нами 160 больных хроническим гепатитом данный диагноз в 37,5% был установлен у детей первых 3 лет жизни, в 24,4% - от 4 до 6 лет, в 20% - от 7 до 10 лет, в 15% - у 11 - 15-летних (в 3,1% случаев не удалось выяснить, когда сформировался хронический гепатит). Заслуживает особого внимания тот факт, что формирование хронического процесса у перенесших безжелтушные варианты острого вирусного гепатита происходило достоверно чаще у детей первых 6 лет жизни, чем у детей 7-10 и 11-14 лет. Можно предположить, что причиной указанных различий являются неодинаковые иммунные реакции организма.
Следует также отметить, что в подавляющем большинстве случаев (84,7%) диагноз хронического гепатита был установлен в первые 6 месяцев от начала болезни, значительно реже - в период от 6 до 12 месяцев (7,0%) и спустя 1 год (8,3%) - после острого периода болезни. По-видимому, прав Талер, утверждающий, что судьба больного с постгепатитным циррозом печени решается на высоте острого заболевания.
Среди взрослых больных хроническим гепатитом, по данным И. Мадьяр, Л. И. Шляхтенко, больше мужчин, чем женщин. Однако, по данным Селмаира, соотношение иное: 67% женщин и 33% мужчин. Из числа находящихся под нашим наблюдением детей 76,9% составили мальчики. Но и острый вирусный гепатит чаще наблюдается у мальчиков, чем у девочек (62,3% и 37,7%). Очевидно, дело не столько в половых особенностях реакции организма, сколько в худшем соблюдении мальчиками гигиены, что и ведет к более частому их инфицированию. Для формирования хронического гепатита несомненное значение имеют физические нагрузки и травмы, чаще получаемые мальчиками при подвижных играх (хоккей, футбол и др.).
Хронический гепатит у детей не имеет типичных клинических проявлений, а патогномоничные для этого заболевания симптомы встречаются нечасто. Поэтому диагноз хронического гепатита может быть установлен лишь по совокупности клинических и лабораторных данных. Нередко подозрение на хронический гепатит возникает при массовом обследовании контактных контингентов в детских учреждениях. Так, по данным клиники ЛНИИДИ, диагноз хронического гепатита в 6,6% случаев установлен в связи с обнаружением гепатомегалии, в 4,7% - при выявлении анемии (что и послужило основанием для всестороннего обследования детей).
Следует отметить, что мы неоднократно наблюдали увеличение правой доли печени и значительное ее уплотнение как одни из первых клинических проявлений хронического течения процесса. Весьма часто, определив увеличенную правую долю, мы при уточнении анамнеза выясняли, что ребенок либо ранее перенес безжелтушный вариант болезни, либо был в контакте с больным вирусным гепатитом, но диагноз ему вовремя установлен не был.
Основными симптомами, характерными для хронического гепатита, считаются диспепсические и неврологические нарушения, однако в значительной части больные вовсе не предъявляют жалоб.
Очевидно, отсутствие очерченной клинической картины и дало основание использовать термин "дискомфорт" для характеристики самочувствия больных хроническим гепатитом.
Клинико-лабораторная характеристика фазы ремиссии хронического гепатита у детей. Переход в фазу ремиссии знаменует благоприятную динамику патологического процесса (при длительности данной фазы не менее 6 месяцев). Ремиссия, как правило, следует за фазой вялотекущего процесса и лишь в отдельных случаях наступает непосредственно после обострения.
При анализе клинических данных у 113 детей, находившихся в фазе ремиссии, было установлено, что самочувствие большинства из них (96,4%) остается удовлетворительным.
Дети редко предъявляют жалобы, ведут себя активно в играх и занятиях и при этом не чувствуют недомогания. Лишь у части больных отмечается: повышенная возбудимость (в 10%,), боли в правом подреберье, связанные с приемом пищи (в 2,5%) или не связанные с ним (в 8,8%), сниженный аппетит (в 3,7%), неприятный запах изо рта (в 3,7%) и др.. Школьная успеваемость большинства детей хорошая или отличная (75,6%).
При объективном обследовании этих же больных в 69,7% случаев мы регистрировали увеличенную печень (в 8,8% - плотная и в 14,7% - средней плотности, с заостренным краем) и реже (28,5%) - увеличенную селезенку.
Довольно часто определяется болезненность в точке Мейо-Робсона и при нажиме на левый френикус, однако лишь в 2,4% больные предъявляют жалобы на самостоятельные боли в левом подреберье, возникающие при физической нагрузке (в том числе при ходьбе) или после приема пищи. К сожалению, врачи редко выявляют указанные изменения, считая их не связанными с патологией печени.
Расширенный сосудистый рисунок на лице и телеангиэктазии обнаруживаются соответственно в 2,5% и 3,7% случаев.
Таким образом, клинические проявления фазы ремиссии хронического гепатита у детей сходны с таковыми, описанными С. Д. Подымовой при хроническом персистирующем гепатите у взрослых.
Длительность ремиссии различна и не зависит от антигенемии. Это подтверждают наши данные, полученные при специальном анализе течения процесса у 65 детей в течение 5 лет.
Следует подчеркнуть, что даже в фазе ремиссии при опросе и осмотре ребенка в значительном числе случаев удается выявить клинические проявления хронического гепатита. Однако для более обоснованной оценки течения процесса необходимо проведение комплексных лабораторных исследований.
Наиболее информативными являются энзимные тесты, отражающие состояние гепатоцитов. Среди них ведущее место занимает определение органоспецифических энзимов Ф-1-МФА, ИДГ, ГлДГ, а также 4-й и 5-й изофракций ЛДГ. Бекер и соавторы считают, что определение активности энзимов позволяет дать характеристику патологического процесса в печени.
Таким образом, при хроническом гепатите у детей даже в фазе ремиссии удается отметить признаки поражения паренхимы печени; при этом повышенные показатели активности митохондриального энзима ГлДГ указывают на значительную интенсивность (глубину) поражения гепатоцитов, а нерезкое повышение цитоплазматических - на малую экстенсивность (распространенность) этого поражения.
Нарушений пигментного обмена не было выявлено ни у одного больного хроническим гепатитом в фазе ремиссии. Аналогичные данные приводят и другие исследователи.
О корреляции активности аминотрансфераз с гистологическими изменениями в печени сообщали как отечественные, так и зарубежные исследователи. Нормальную либо незначительно повышенную активность энзимов при персистирующем хроническом гепатите выявили Руланд и соавторы.
Длительность фазы ремиссии у наблюдаемых нами больных неодинакова. По данным Л. А. Поповой, средние показатели активности ИДГ, Ф-1-МФА и ГлДГ оказались выше при длительности фазы ремиссии менее 6 месяцев, чем при большей ее продолжительности. Таким образом, очевидно, что воспалительный процесс в печени продолжается и в начальном периоде фазы, что может быть выявлено путем определения активности ряда органоспецифических энзимов. Более того, в 27,5% случаев у больных хроническим гепатитом в этой фазе определяется повышенная активность двух и более энзимов.
В результате динамических наблюдений, проведенных сотрудником нашей клиники Н. А. Васильевой, было установлено, что при переходе из фазы ремиссии в фазу вялотекущего процесса в 64,8% случаев происходит повышение активности Ф-1-МФА.
Приведенные данные позволяют согласиться с мнением Нангер и Джезек, которые ставят энзимную диагностику на первое место перед лапароскопией и биопсией. При исследовании энзимного спектра сыворотки крови в остром периоде вирусного гепатита и в периоде начальной реконваленсценции удается выявить формирование хронического процесса в ранние сроки, поскольку, как пишут указанные авторы, у больных острым вирусным гепатитом при благоприятном течении процесса нормализация энзимных показателей наступает к 40-му дню болезни.
Ниже приводится пример заболевания хроническим гепатитом, диагностика которого была осуществлена только благодаря комплексному обследованию, включающему как биохимическое исследование сыворотки крови, так и пункционную биопсию печени.
Надя П., родилась 11 июня 1962 года. Впервые заболела вирусным гепатитом в возрасте 9 лет. До этого перенесла эпидемический паротит, часто болела ангинами. Источник инфекции и пути инфицирования вирусным гепатитом определить не удалось. Является гетерозиготой по гаптоглобину.
В клинику ЛНИИДИ поступила 12 февраля 1971 года на 7-й день болезни, на 2-й день желтушного периода в состоянии средней тяжести; печень выступала на 3 см из-под реберного края.
На основании клинико-лабораторных данных заболевание было расценено как среднетяжелая форма желтушного варианта вирусного гепатита. Под влиянием лечения (капельные вливания 5% раствора глюкозы с кокарбоксилазой, витаминов В6 и В12 и спленина внутримышечно, эуфиллина, метилурацила и витамина РР внутрь, постельного режима, диеты) состояние постепенно улучшилось, и девочка на 40-й день стационарного лечения была выписана со стойкой нормализацией клинических и биохимических показателей. Печень пальпировалась на 1 см ниже реберного края. Спустя неделю после выписки больная поступила в санаторий для реконвалесцентов, где находилась 2 месяца. За это время самочувствие оставалось удовлетворительным, а биохимические показатели - в пределах физиологической нормы.
Однако 14 июня 1971 года, через 20 дней после выписки из санатория, вновь госпитализирована в клинику ЛНИИДИ в тяжелом состоянии, с явлениями обострения болезни. При поступлении были выражены явления интоксикации, иктеричность склер и кожных покровов, отмечались боли в животе, увеличенная (на 5 см из-под края ребер), болезненная при пальпации печень. Билирубин крови - 65 мг/л (прямой - 32,5 мг/л, непрямой - 32,5 мг/л). При многократных исследованиях HBsAg обнаружен не был.
Лечение - капельное внутривенное введение глюкозы, витамина С, кокарбоксилазы, поливинола, внутримышечно витаминов В6 и В12, спленина, курс преднизолона (начальная доза - 50 мг в сутки с постепенным снижением, суммарно - 820 мг), метилурацила, витаминов, глутаминовой кислоты (в первые 10 дней). Состояние девочки постепенно улучшалось, на 19-й день обострения оно стало удовлетворительным, тогда же нормализовался уровень билирубина. Однако лишь к 74-му дню болезни наступила полная нормализация энзимных показателей. В связи с затяжным течением процесса и наличием обострения представлялось необходимым установить, не является ли заболевание проявлением хронического вирусного гепатита. С диагностической целью 12 августа 1971 года при удовлетворительном самочувствии и нормальных биохимических показателях произведена пункционная биопсия печени.
Протокол гистологического исследования: строение рассматриваемого участка печеночной ткани не изменено. Портальные тракты рыхлые, в некоторых из них увеличено количество гистоцитарных и лимфоидных клеток. Границы части портальных трактов нечеткие, но проникновения соединительнотканных элементов в паренхиму не отмечается, за исключением одного участка, где имеется незначительная лимфоидная инфильтрация. Полиморфизм гепатоцитов умеренный, их ядер - незначительный. Печеночные клетки находятся в состоянии умеренной гидропической дистрофии. Мелкие жировые капли в небольшом количестве встречаются часто, имеются отдельные капли средних размеров, а также жировые капли в клетках Купфера. Имеются признаки отека: расширены пространства Диссе.
Заключение: хронический гепатит умеренно выраженной активности без признаков цирротических изменений.
Девочка находится под постоянным диспансерным наблюдением, периодически предъявляет жалобы на боли в левом подреберье, а при пальпации выявляется болезненность в точке Робсона, что свидетельствует о сочетанном поражении функций поджелудочной железы.
Приведенное описание демонстрирует хроническое течение вирусного гепатита, первоначально расцененное как острый вирусный гепатит. Исход заболевания можно считать благоприятным.
По данным литературы при хроническом гепатите выявляются сдвиги белкового состава крови. Известно, что единственным местом синтеза альбуминов являются рибосомы гепатоцитов, а в сосудистом русле циркулирует около 40% обменно-способного альбумина. З. А. Бондарь и соавторы не выявили у больных хроническим гепатитом заметного угнетения альбуминосинтетической функции печени.
Исследования белкового состава сыворотки крови, проведенные в нашей клинике, выявили существенное снижение содержания альбуминов и повышение - трансферрина, бета-липопротеида и гамма-глобулинов.
Страница 1 - 1 из 3
Начало | Пред. | 1 2 3 | След. | Конец
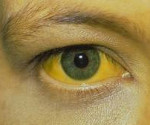
Гепатит В у детей – инфекционное поражение печеночной паренхимы, вызываемое гепатотропным вирусом типа В. Специфические проявления гепатита В у детей развиваются в желтушном периоде, когда появляется потемнение мочи, обесцвечивание кала, желтая окраска глазных склер, слизистых и кожных покровов, тяжесть и боль в правом подреберье. Диагностика гепатита В у детей проводится на основании клинико-лабораторных данных (симптоматики, биохимического анализа крови, определения маркеров). Базовая терапия гепатита В у детей включает диету, интерферонотерапию, дезинтоксикационную терапию, назначение гепатопротекторов, сорбентов, витаминов; в тяжелых случаях – плазмаферез и гемосорбцию.
Общие сведения
Гепатит В у детей (парентеральный или сывороточный гепатит) – специфическое вирусное воспаление печени, протекающее в острой или хронической форме. Возбудителем гепатита В у детей является ДНК-содержащий вирус, высоко патогенный и чрезвычайно устойчивый к воздействиям окружающей среды. При инфицировании ребенка вирусом гепатита В в перинатальном периоде или грудном возрасте вероятность хронического поражения печени возрастает до 70-90%. У 20-35% людей, инфицированных гепатитом В в детстве, в дальнейшем развивается цирроз печени или первичная гепатоцеллюлярная карцинома. Профилактика и повышение эффективности лечения гепатита В у детей служит одной из приоритетных задач педиатрии.

Причины гепатита В у детей
Гепатит В у детей является типичной антропонозной инфекцией; источником заражения выступают как больные люди, так и вирусоносители. Основными путями инфицирования детей гепатитом В служат трансплацентарный (внутриутробное заражение), интранатальный (в процессе родов), постнатальный (послеродовый).
Трансплацентарный путь передачи реализуется в 6-8 % всех зафиксированных случаев. Особенно часто инфицирование плода происходит на фоне фетоплацентарной недостаточности и отслойки плаценты. Внутриутробное инфицирование плода вирусом гепатита В грозит преждевременными родами. Интранатальная передача вируса гепатита В у детей (около 90%) обусловлена контактом ребенка с биологическими жидкостями и кровью инфицированной матери при прохождении по родовым путям. Постнатальное заражение ребенка происходит в процессе кормления грудью или ухода за младенцем: при нарушении целостности кожи и слизистых оболочек у ребенка, тесном контакте с инфицированной матерью, выделении вируса с кровью из трещин сосков.
В более старшем возрасте заражение детей гепатитом В может происходить при использовании общих полотенец, мочалок, зубных щеток и др. предметов гигиены, а также половым путем (у подростков). Не исключается возможность инфицирования детей гепатитом В при проведении гемотрансфузии, инвазивных лечебно-диагностических процедур. Риск развития гепатита В повышен у детей, находящихся на почечном диализе. Высока вероятность инфицирования среди подростков-наркоманов, использующих общие иглы и шприцы.
Незрелость иммунной системы детей обусловливает быстрое распространение вируса гепатита В через жидкие среды организма и поражение паренхимы печени. Обычно острая форма гепатита В у детей протекает быстро и заканчивается выздоровлением с выработкой стойкого пожизненного иммунитета к вирусу. При латентном, бессимптомном течении гепатита В у детей во взрослом возрасте может быть случайно выявлено рубцовое изменение ткани печени. Дети с хроническим гепатитом В являются пожизненными вирусоносителями.
Симптомы гепатита В у детей
Циклическое течение гепатита В у детей включает инкубационный (латентный), преджелтушный, желтушный периоды и период реконвалесценции.
Продолжительность инкубационного периода составляет 2-4 месяца и определяется инфицирующей дозой, путем заражения и возрастом ребенка. В случае переливания инфицированных компонентов крови длительность латентного течения гепатита В у ребенка уменьшается до 1,5-2 месяцев, при других путях заражения может увеличиваться до 4-6 месяцев. Чем меньше возраст ребенка, тем непродолжительнее инкубационный период. На данном этапе клинические проявления гепатита отсутствуют, однако в конце периода в крови обнаруживаются маркеры гепатита В (НВsAg, НВeAg, анти-НВсAg IgM) и высокая активность печеночных ферментов.
В преджелтушном периоде, который длится от нескольких часов до 2-3 недель, преобладает общая инфекционная астения (слабость, вялость), миалгии и артралгии, кожные высыпания, абдоминальный синдром, срыгивания, рвота, снижение аппетита, метеоризм, понос. Иногда первыми клиническими признаками гепатита В у детей служат потемнение мочи и обесцвечивание кала. В крови отмечается повышенный уровень трансаминаз и прямого билирубина, обнаруживается ДНК вируса.
Период желтухи при гепатите В у детей может длиться от 7-10 дней до 1,5-2 месяцев. Появлению желтухи во всех случаях предшествует изменение цвета мочи и кала. Интенсивность желтушного окрашивания кожи и видимых слизистых оболочек нарастает в течение 7 дней и сохраняется еще 1-2 недели. В отличие от гепатита А, при гепатите В с появлением желтухи обще состояние не улучшается, а интоксикационный синдром, напротив, усиливается: температура тела повышается до 38°С, нарастает вялость, заторможенность, адинамия. У детей с гепатитом В может отмечаться появление пятнисто-папулезной сыпи на коже, артериальная гипотония, увеличение размеров печени, иногда – селезенки. На высоте желтушного периода в крови регистрируется максимальная активность трансаминаз, снижение ПТИ, гипоальбуминемия.
При благоприятном течении гепатита В у детей заболевание оканчивается периодом реконвалесценции, который продолжается 3-4 месяца. Постепенно исчезает желтуха, нормализуется аппетит, сон, активность, показатели крови. Гепатит В у детей может иметь острое (до 3 мес.), затяжное (до 6 мес.) и хроническое (более 6 мес.) течение.
У грудных детей преобладают среднетяжелые и тяжелые формы гепатита В, возможны летальные исходы вследствие злокачественного течения заболевания. В последнем случае у детей быстро нарастает картина печеночной энцефалопатии, печеночной недостаточности, развивается печеночная кома.
Диагностика гепатита В у детей
Постановке обоснованного диагноза способствует осмотр ребенка педиатром и детским инфекционистом, анализ сведений о развитии и течении заболевания (цикличность, характерная симптоматика), эпидемиологический анамнез (предшествующие гемотрансфузии, инъекции, инвазивные манипуляции, операции) и т. п.
Основная роль в диагностике гепатита В у детей принадлежит лабораторным методам: обнаружению маркеров (HBsAg, HBeAg, анти-HBs, анти-НВе, анти-НВс), изменению биохимических показателей крови (повышению уровня билирубина и увеличению активности трансфераз).
При подозрении на гепатит В у детей в преджелтушном периоде следует исключить грипп, ОРВИ, пищевые токсикоинфекции, артрит; в желтушном периоде - вирусные гепатиты А, С, Е, желтую лихорадку, инфекционный мононуклеоз, цитомегаловирусную инфекцию, синдром Жильбера, ЖКБ, холангит, панкреатит, цирроз печени и пр. С целью дифференциальной диагностики дополнительно проводятся МР холангиография, УЗИ печени и желчного пузыря, сцинтиграфия печени, пункционная биопсия печени.
Лечение гепатита В у детей
Дети с диагностированным гепатитом В подлежат госпитализации в инфекционное отделение. В течение всего желтушного периода показан постельный режим, затем – щадящий режим. Назначается диета (стол №5 по Певзнеру) с преобладанием молочно-растительной, механически и химически щадящей пищей, обильное питье.
Базисная лекарственная терапия гепатита В у детей включает витамины групп В, С, А, Е; спазмолитики (папаверин, дротаверин), гепатопротекторы, желчегонные средства. При тяжелых формах гепатита В у детей показаны интерфероны, дезинтоксикационная терапия, трансфузии плазмы и альбумина, при необходимости - глюкокортикоиды, гепарин, мочегонные препараты, плазмаферез, гемосорбция.
Диспансерное наблюдение реконвалесцентов проводится в течение 1 года (каждые 3 месяца) с осмотром кожи и видимых слизистых, определением размеров печени и селезенки, оценкой цвета мочи и кала, определением лабораторных показателей. Детям, перенесшим гепатит В, рекомендуется санаторное лечение в учреждениях гастроэнтерологического профиля.
Прогноз и профилактика гепатита В у детей
Типичные формы гепатита В у детей, как правило, заканчиваются выздоровлением. Переход в хроническую форму отмечается в 2-18% случаев. Перенесенный в детстве гепатит В сопровождается формированием стойкого пожизненного иммунитета.
Осложнениями гепатита В у детей могут являться хронический гепатит или цирроз печени, резко повышающие риски развития гепатоцеллюлярной карциномы во взрослом возрасте. При злокачественном течении гепатита В у детей летальность крайне высока (75%).
Самым надежным способом профилактики гепатита В у детей является вакцинация, которая осуществляется трехкратно: в первые сутки после рождения ребенка, 1 и 6 месяцев жизни рекомбинантными вакцинами Регевак, Энджерикс В, Эувакс В, Комбиотех и др. Вакцинация против гепатита В обеспечивает 95% защиту от инфекции на 15 лет.
Неспецифическая профилактика гепатита В у детей предполагает использование одноразового медицинского инструментария, тщательную обработку и стерилизацию многоразовых инструментов, обследование доноров, проведение трансфузионной терапии по строгим показаниям.
Почему вирусный гепатит С чаще принимает хроническое течение? Почему в острой стадии вирусный гепатит С диагностируется редко? Какие препараты используются при лечении вирусного гепатита С? Сегодня гепатит C во всем мире представляет собой одну из наи
Сегодня гепатит C во всем мире представляет собой одну из наиболее значимых медико-социальных проблем. Вирусом гепатита С на данный момент инфицированы 150—200 млн. человек на земном шаре. В США и странах Европы вирус гепатита С (ВГС) является этиологическим агентом в 20% случаев острого гепатита, 70% — хронического гепатита, 40% — цирроза печени, 65% — первичной гепатоцеллюлярной карциномы. Более 30% производимых в мире трансплантаций печени причинно связаны с ВГС.
Эти особенности вируса в большой степени предопределяют тот факт, что гепатит С часто принимает хроническое течение (в 75—80% случаев) и, кроме того, возможно, пожизненное носительство, в связи с чем именно хронический гепатит С (ХГС) в последние годы становится все более актуальной проблемой, в том числе и для педиатров.
ХГС, представляющий собой инфекцию с парентеральными путями передачи, все чаще выявляется среди детей и подростков. Как правило, за этим стоят гемоплазмотрансфузии, проведенные до 1997 года, когда вводимые гемопрепараты в нашей стране не тестировались на ВГС, а в последнее время распространение инфекции связано с волной наркомании, захлестнувшей наших подростков, а также с вошедшими в моду татуировкой и пирсингом, не всегда проводимыми в надлежащих условиях. Сегодня, в эпоху разового инструментария, среди медицинских манипуляций в распространении ВГС сохраняют свое значение стоматологические и эндоскопические вмешательства.
Клинические проявления гепатита С чаще всего минимальны. Именно поэтому в острой стадии ВГС обычно не выявляется и, как правило, определяется случайно, при обследовании, например перед операцией, проведением эндоскопии и т. д. Заболевание у детей протекает первично-хронически, долгие годы не сопровождаясь манифестными симптомами, такими как желтушность покровов, увеличение селезенки, подчеркнутая венозная сеть на животе и т. д., которые появляются поздно, знаменуя собой уже переход в цирротическую фазу.
Проведенные в настоящее время серьезные мультицентровые международные исследования показали, что ХГС у детей представляет собой фибротическое прогрессирующее заболевание: более чем у половины детей при повторных пункционных биопсиях печени выявляется нарастание фиброза, причем основным фактором, определяющим темпы этого нарастания (в отсутствие кo-факторов гапатотоксичности, таких как алкоголь, наркотики, сопутствующие тяжелые заболевания и нарушения обмена, медикаментозная нагрузка, стрессы и т. д.), является продолжительность инфицирования, особенно при наличии вирусной репликсации. Согласно результатам исследования, проведенного в клинике акад. РАМН, проф. В. Ф. Учайкина, из 204 детей с ХГС через 10—13 лет у 97% было обнаружено фиброзирование ткани печени, а в 10% случаев уже в первые 5—8 лет сформировался цирроз печени. Длительная спонтанная ремиссия наблюдается лишь у 8% детей. У 82% больных ХГС протекает малосимптомно, но с длительно сохраняющейся активностью процесса (повышение активности АЛТ) и вирусной репликацией (обнаружение РНК ВГС в ПЦР), что и должно служить основанием для постановки диагноза ХГС и вопроса о противовирусном лечении.
Главной целью лечения ХГС, согласно современным представлениям, является прекращение вирусной репликации, ведущее к снижению активности процесса, уменьшению темпов фиброзирования и замедляющее переход в цирроз печени и гепатокарциному. По сравнению со взрослыми пациентами, педиатры ограничены в выборе противовирусных препаратов, далеко не все из которых разрешены к применению у детей.
В настоящее время в лечении ХГС у детей безальтернативным является использование препаратов α-интерферонов, обладающих прямым и сложно-иммунопосредственным противовирусным, иммуномодулирующим и антифибротическим действием.
Показания и противопоказания к интерферонотерапии (ИФН-терапия) приведены ниже. Вопрос о применении ИФН при остром ГС (в редких случаях, когда его удается диагностировать) по-прежнему дискутируется, однако в последние годы мировое сообщество гепатологов склоняется к необходимости ИФН-терапии острого ГС в расчете на уменьшение риска хронизации.
- Острый гепатит С.
- Хронический гепатит С.
- Обнаружение в ПЦР РНК ВГС.
- Уровень АЛТ в 1,5-2 раза превышает норму. (нормальная активность АЛТ - только индивидуальное решение в условиях клинических испытаний).
- Наличие некровоспалительных изменений и фиброза в пунктате печени.
Принимать решение о целесообразности проведения ИФН-терапии врач должен, не только исходя из наличия показаний и отсутствия противопоказаний, но и с учетом так называемых предикторов эффективности, то есть факторов, которые повышают эффективность лечения, а также шансы достичь ремиссии: полной первичной (если РНК ВГС не определяется, а АЛТ нормализовалась в конце лечения) или полной стабильности (те же показатели сохраняются через 6—12 месяцев после окончания лечения).
Перечень предикторов эффективности ИФН-терапии при ХГС следующий.
- Не-1-й генотип вируса.
- Сравнительно малая (до 3 лет) длительность инфицирования.
- Высокая активность трансаминаз (АЛТ) перед началом лечения.
- Низкая вирусная нагрузка (число копий РНК ВГС в количественном методе ПЦР менее 2 млн).
- "Горизонтальный" (в отличие от "вертикального", от больной матери - новорожденному) путь передачи.
- Отсутствие иммуносупрессии.
Исходя из набора предикторов, уже на старте врач может составить некоторое представление о том, каковы шансы на успех ИФН-терапии, и соответственно, подкорректировать режим лечения (дозы, схемы, комбинированная терапия и т. д.).
Стандартное лечение, рекомендуемое Международным консенсусом гепатологов (Париж, 1999): 3 млн МЕ три раза в неделю в течение 12 месяцев. Этот режим может использоваться у детей всех возрастов начиная с 2 лет с любым генотипом вируса, кроме первого.
Среди парентеральных форм интерферонов заслуживает внимание интерферон α-2а - Роферон-А. В настоящее время представляется перспективным использование многодозных картриджей, содержащих готовый раствор препарата без альбумина, что полностью исключает его контаминацию вирусами или их частицами.
При неблагоприятном наборе предикторов терапия ужесточается за счет повышения дозы ИФН, увеличения частоты введения (например, ежедневно в течение первых 2–3 месяцев) или назначения комбинированной противовирусной терапии (см. далее).
Важно отметить, что это лишь схемы, коррекция которых необходима на всех этапах лечения, но для каждого ребенка индивидуально, в зависимости от соотношения показателей эффективности лечения и его переносимости.
Успех лечения напрямую зависит от адекватности применяемых режимов терапии. По данным нашей клиники, полная клиническая ремиссия ХГС достигается у 56–64% детей, при том что спонтанная ремиссия (без противовирусного лечения) регистрируется лишь у 0–4% детей.
Показатель достижения клинической ремиссии у детей значительно выше, чем у взрослых пациентов (до 20–30% успеха), что говорит о перспективности и целесообразности ИФН-терапии ХГС у детей. Полная стойкая ремиссия при ХГС отмечается в среднем у 32–40% детей, получающих препараты ИФН, и у 0–3% не получающих противовирусного лечения, при этом следует подчеркнуть, что показатели эффективности лечения ХГС у детей сильно различаются. Так, при 1 b-генотипе ВГС она не превышает (при монотерапии препаратами ИФН) 20–35%, а при других генотипах (2а, 3а и др.) достигает 70–80%.
Достижение ПСР прямо зависит от исходной активности трансаминаз (57% успеха при высокой АЛТ против 32% при низкой) и в обратной пропорции — от исходной вирусной нагрузки (55% — при низкой и 16% — при высокой).
Но наиболее значимым фактором (после генотипа вируса), влияющим на эффективность ИФН-терапии, является давность заболевания: 64% успеха у детей с давностью заболевания до 3 лет и 11% — при сроке заболевания более 5—10 лет.
Эти факторы говорят о необходимости как можно более раннего выявления и лечения ХГС у детей.
У 16–28% детей в течение первого полугодия после окончания ИФН-терапии может развиться рецидив. В этих случаях терапия возобновляется на 6 месяцев и чаще в виде комбинированного противовирусного лечения.
Таким образом, комбинированная противовирусная терапия является методом выбора:
- у ранее не лечившихся пациентов в случае, когда оценка предикторов предполагает низкую эффективность ИФН-монотерапии;
- у получивших лечение пациентов;
- в случае отсутствия ответа в течение 3-6 месяцев или развития рецидива.
В качестве второго противовирусного препарата у детей в возрасте от 7 лет может применяться препарат ремантадин (амантадин, римантадин, альгирем), который оказывает противовирусное действие в отношении РНК-содержащих вирусов, прерывая транскрипцию генома вируса и выход вирусных частиц из клетки.
Препарат усиливает противовирусное действие ИФН и при ХГС применяется только в сочетании с ним.
Дозы ремантадина при ХГС у детей:
- 7-11 лет - 100 мг (2 табл.) в сутки;
- 12-14 лет - 150 мг (3 табл.) в сутки;
- старше 14 лет - 200 мг (4 табл.) в сутки.
Длительность лечения — 6 месяцев.
Перед началом ИФН-терапии родителям ребенка следует подробно рассказать о возможных побочных эффектах назначаемого лечения. Последние тем чаще и выраженнее, чем выше доза ИФН и моложе ребенок. Почти у всех детей после первых 3–5 инъекций появляется гриппоподобная реакция: подъем температуры до 38–39°, головная боль, ломота в суставах и мышцах и т. д. В связи с этим мы рекомендуем начинать ИФН-терапию в стационаре, а перед первыми инъекциями назначать антипиретики (парацетамол). В дальнейшем в качестве побочных эффектов может развиться миелосупрессия, в частности наблюдается падение гемоглобина и эритроцитов, особенно тромбоцитов (анализ крови следует проверять ежемесячно), снижение аппетита, похудение, усиление выпадения волос, нервозность. Все эти явления обратимы. В случае их значительной выраженности требуется снижение дозы ИФН или его временная отмена.
Комбинация ИФН с ремантадином не увеличивает опасности возникновения побочных эффектов противовирусной терапии ни качественно, ни количественно.
Эффективность комбинированной терапии существенно выше, чем ИФН-монотерапии: ППР — до 66%, а ПСР — до 58% против 26%, главным образом за счет значимого снижения частоты рецидивов (с 26 до 8%).
Помимо собственно противовирусной терапии, важное значение в лечении ХГС придается применению современных гепатопрепаратов, среди которых препаратом выбора при ХГС является урсодезоксихолевая кислота (УДХК).
Препараты УДХК широко применяются в лечении заболеваний, протекающих с манифестным холестазом (синдром Алажиля, болезнь Байлера и другие врожденные дуктопении, первичный склерозирующий холанит, муковисцидоз, желчнокаменная болезнь и т. д.).
Однако в последние годы стало известно, что благоприятное воздействие УДКХ проявляется не только при лечении вышеперечисленных заболеваний. Наряду с уменьшением холестаза (в том числе субклинического, играющего большую роль в патогенезе хронических гепатитов, и особенно ХГС), УДХК обладает мембраностабилизирующим, гепатопротективным действием (уменьшение токсического повреждения гепатоцитов и эпителия желчных протоков, выражающееся в снижении активности АЛТ и ЩФ). Кроме того, УДХК на разных уровнях блокирует патологический каскад медиаторов, запускающих апоптоз, устраняя или частично нейтрализуя этот важнейший механизм прогрессирования ХГС, а также способствует уменьшению фиброза, что является одной из главных целей лечения ХГС, в том числе противовирусного.
Известное гипохолестеринемическое действие УДХК также весьма благоприятно при ХГС, так как ожирение и стеатоз (см. предикторы) вдвое снижают эффективность противовирусной, в том числе ИФН-терапии.
Поэтому наряду с ИФН-терапией или комбинированным противовирусным лечением назначение УДХК целесообразно при ХГС у детей. Доза УДХК при ХГС 10–12 мг/кг/сутки. Длительность курса от 3–6 до 12 месяцев.
По последним данным, присоединение УДХК, не обладающей собственной противовирусной активностью, к противовирусной терапии ХГС у детей потенцирует противовирусный эффект препаратов ИФН, повышая его с 33,0 до 56,5%.
Кроме того, УДХК в 3,5 раза уменьшает частоту и выраженность побочных эффектов ИФН в отношении ЖКТ (боли в животе, анорексия, похудение): с 29 до 7,8%.
УДХК отличается хорошей переносимостью. Применение ее целесообразно при всех формах ХГС.
Несмотря на открывающиеся сегодня возможности, связанные с успехами противовирусного лечения ХГС, нельзя не признать, что оно не обеспечивает стопроцентного эффекта, сопряжено с необходимостью длительных инъекций, выраженными побочными эффектами и большими материальными затратами.
Весь мир работает над совершенствованием методов терапии ХГС, но, естественно, оптимальным способом могла бы стать профилактика ГС. Однако вакцинопрофилактика этой инфекции значительно затруднена из-за гетерогенности и изменчивости вируса, в связи с чем вакцина против ГС до сих пор не создана.
Таким образом, на сегодняшний день наиболее доступный способ профилактики ХГС — это пусть не очень эффективная, но необходимая работа с детьми, подростками и их родителями с целью предотвращения парентеральных путей передачи этой весьма серьезной инфекции.
А.Р. Рейзис, доктор медицинских наук, профессор ЦМИИ эпидемиологии, Москва
Читайте также:


