Карта по вирусному гепатиту а
Обследование для определения антител класса IgM к вирусу гепатита А позволяет своевременно установить заболевание среди лиц, контактировавших с больным гепатитом А.
Выдается результат + заключение врача.
Антитела класса IgM к вирусу гепатита А.
Синонимы английские
Anti-HAV-IgM, Antibodies to Hepatitis A Virus.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Гепатит А – это острое инфекционное заболевание, поражающее печень, вызываемое вирусом гепатита А. Инкубационный период в среднем составляет 28-40 дней. Это острая форма гепатита, передающаяся при употреблении загрязненных вирусом пищи или воды, а также при контакте с больным человеком. В отличие от других вирусных гепатитов, гепатит А не переходит в хроническую форму течения. При проникновении вируса в организм человека в результате стимуляции иммунной системы происходит выработка антител - иммуноглобулинов класса IgM. Они обычно появляются в первые 2-3 недели с момента инфицирования и сохраняются от 2 до 6 месяцев. Поэтому в ранней лабораторной диагностике данной формы гепатита рекомендовано выявление анти-HAV IgM антител, при симптомах острого гепатита, в частности в детском возрасте, а также для диагностики бессимптомного течения гепатита А.
Хотя гепатит может быть вызван самыми разными факторами, но признаки и симптомы заболевания всегда примерно одни и те же. Повреждается ткань печени, после чего она не может нормально функционировать. Перестают перерабатываться токсины и продукты обмена, такие как билирубин и аммиак, которые без цикла реакций в печени плохо удаляются из организма. Кроме того, концентрация билирубина и ферментов печени в крови может повышаться. Проверка уровня билирубина или ферментов печени может указывать на гепатит, но не на то, что его вызвало, исследование же на антитела к вирусным гепатитам помогает определить причину заболевания.
В случае контакта с лицом, больным гепатитом А, необходимо сдать кровь для исследования на наличие антител класса IgM к этому вирусу, которые появляются в организме при внедрении патогена. Иммуноглобулины указанного класса характерны для острого периода заболевания, поэтому их можно обнаружить уже в начале заболевания. Однако максимальная их концентрация обнаруживается лишь к 3-6 месяцу инфицирования. Снижение концентрации таких антител ожидается лишь по истечении 12 месяцев. Иммуноглобулины IgG, в свою очередь, являются "поздними" антителами и сохраняются на всю жизнь.
Для чего используется исследование?
Для проведения дифференциальной диагностики заболеваний печени;
для раннего выявления вируса гепатита А;
для выявления бессимптомно протекающего гепатита А.
Когда назначается исследование?
- При контакте с больным гепатитом, подозрении на острую инфекцию (желтуха, повышенные АЛТ и АСТ и т.д.).
Что означают результаты?
Референсные значения: отрицательно.
- острая фаза гепатита А (скорее всего, заражение произошло не болеет 2 месяцев назад).
- если тест на IgM отрицательный – нет острой фазы гепатита А, однако нельзя исключить наличия контакта с вирусом гепатита А в прошлом, для этого целесообразно провести исследование для определения антитела IgG к вирусу гепатита А.
- Данное исследование не является диагнозом. Для установления точного диагноза требуется консультация специалиста.
- При подозрении на контакт с вирусным гепатитом А (в течение последних 7-10 дней) и при последующем отрицательном результате анализа рекомендуется повторить исследование через 2 недели.
- Общий анализ крови
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрасфераза (АСТ)
- Щелочная фосфатаза
- Билирубин общий
- Билирубин прямой
- Anti-HAV, IgG
- Гамма-глютамилтранспептидаза (ГГТП)
Кто назначает исследование?
Инфекционист, врач общей практики, терапевт, педиатр, гепатолог, гастроэнтеролог, эпидемиолог.
Литература
- Aggarwal R, Goel A. Hepatitis A: epidemiology in resource-poor countries. Curr Opin Infect Dis. 2015 Oct. 28(5):488-96.
- Kamath SR, Sathiyasekaran M, Raja TE, Sudha L. Profile of viral hepatitis A in Chennai. Indian Pediatr. 2009 Jul. 46(7):642-3.
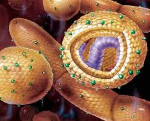
Вирусный гепатит A (болезнь Боткина) – острое инфекционное поражение печени, характеризующееся доброкачественным течением, сопровождающееся некрозом гепатоцитов. Вирусный гепатит A входит в группу кишечных инфекций, поскольку имеет фекально-оральный механизм инфицирования. В клиническом течении вирусного гепатита А выделяют дожелтушный и желтушный периоды, а также реконвалесценцию. Диагностика осуществляется по данным биохимического анализа крови, результатам РИА и ИФА. Госпитализация пациентов с вирусным гепатитом А необходима лишь в тяжелых случаях. Амбулаторное лечение включает диету и симптоматическую терапию.
Общие сведения
Вирусный гепатит A (болезнь Боткина) – острое инфекционное поражение печени, характеризующееся доброкачественным течением, сопровождающееся некрозом гепатоцитов. Болезнь Боткина относится к вирусным гепатитам, передающимся по фекально-оральному механизму, и является одной из самых распространенных кишечных инфекций.
Характеристика возбудителя
Вирус гепатита А относится к роду Hepatovirus, его геном представлен РНК. Вирус довольно устойчив в окружающей среде, сохраняется на протяжении нескольких месяцев при 4 °С и годами - при -20 °С. В комнатной температуре сохраняет жизнеспособность несколько недель, погибает при кипячении спустя 5 минут. Ультрафиолетовые лучи инактивируют вирус черед одну минуту. Возбудитель может некоторое время сохранять жизнеспособность в хлорированной воде из водопровода.
Гепатит A передается с помощью фекально-орального механизма преимущественно водным и алиментарным путем. В некоторых случаях возможно заражение контактно-бытовым путем при пользовании предметами обихода, посудой. Вспышки вирусного гепатита А при реализации водного пути заражения обычно возникают при попадании вируса в резервуары воды общественного пользования, пищевой путь заражения возможен как при употреблении в пищу загрязненных овощей и фруктов, так и сырых моллюсков, обитающих в инфицированных водоемах. Реализация контактно-бытового пути характерно для детских коллективов, где недостаточно внимания уделяется санитарно-гигиеническому режиму.
Естественная восприимчивость к вирусу гепатита А у людей высокая, наибольшая – у детей допубертатного возраста, постинфекционный иммунитет напряженный (несколько меньшая напряженность характерна после субклинически протекающей инфекции) и длительный. Заражение вирусным гепатитом А чаще всего происходит в детских коллективах. Среди взрослых в группу риска входят сотрудники пищеблоков дошкольных и школьных детских, а также лечебно-профилактических и санаторно-курортных учреждений, комбинатов питания. В настоящее время все чаще отмечаются коллективные вспышки инфекции среди наркоманов и гомосексуалистов.
Симптомы вирусного гепатита A
Инкубационный период вирусного гепатита А составляет 3-4 недели, начало заболевания обычно острое, течение характеризуется последовательной сменой периодов: дожелтушного, желтушного и реконвалесценции. Дожелтушный (продромальный) период протекает в различных клинических вариантах: лихорадочном, диспепсическом, астеновегетативном.
Лихорадочный (гриппоподобный) вариант течения характеризуется резко развившейся лихорадкой и интоксикационной симптоматикой (степень выраженности общеинтоксикационного синдрома зависит от тяжести течения). Больные жалуются на общую слабость, миалгии, головную боль, сухое покашливание, першение в горле, ринит. Катаральные признаки выражены умерено, покраснения зева обычно не отмечается, возможно их сочетание с диспепсией (тошнота, ухудшение аппетита, отрыжка).
Диспепсический вариант течения не сопровождается катаральной симптоматикой, интоксикация выражена мало. Больные жалуются преимущественно на расстройства пищеварения, тошноту, рвоту, горечь во рту, отрыжку. Нередко отмечается тупая умеренная боль в правом подреберье, эпигастрии. Возможно расстройство дефекации (диареи, запоры, их чередование).
Дожелтушный период, протекающий по астеновегетативному варианту мало специфичен. Больные вялы, апатичны, жалуются на общую слабость, страдают расстройствами сна. В некоторых случаях продромальные признаки не отмечаются (латентный вариант дожелтушного периода), заболевание начинается сразу с желтухи. В случае, если присутствуют признаки нескольких клинических синдромов, говорят о смешанном варианте течения дожелтушного периода. Продолжительность этой фазы инфекции может составлять от двух до десяти дней, в среднем обычно продромальный период занимает неделю, постепенно переходя в следующую фазу – желтуху.
В желтушном периоде вирусного гепатита А характерно исчезновение признаков интоксикации, спадение лихорадки, улучшение общего состояния больных. Однако диспепсическая симптоматика, как правило, сохраняется и усугубляется. Желтуха развивается постепенно. Сначала отмечают потемнение мочи, желтоватый оттенок приобретают склеры, слизистые оболочки уздечки языка и мягкого нёба. В дальнейшем желтеет кожа, приобретая интенсивный шафранный оттенок (печеночная желтуха). Тяжесть заболевания может коррелировать с интенсивностью окрашивания кожи, но предпочтительнее ориентироваться на диспепсическую и интоксикационную симптоматику.
При тяжелом течении гепатита могут отмечаться признаки геморрагического синдрома (петехии, кровоизлияния на слизистых оболочках и коже, носовые кровотечения). При физикальном обследовании отмечают желтоватый налет на языке, зубах. Печень увеличена, при пальпации умеренно болезненная, в трети случаев отмечается увеличение селезенки. Пульс нескольку урежен (брадикардия), артериальное давление понижено. Кал светлеет вплоть до полного обесцвечивания в разгар болезни. Помимо диспепсических расстройств, больные могут жаловаться на астеновегетативную симптоматику.
Длительность желтушного периода обычно не превышает месяца, в среднем составляет 2 недели., после чего начинается период реконвалесценции: происходит постепенный регресс клинических и лабораторный признаков желтухи, интоксикации, нормализуется размер печени. Эта фаза может быть довольно длительной, продолжительность периода реконвалесценции обычно достигает 3-6 месяцев. Течение вирусного гепатита А преимущественно легкое или среднетяжелое, но в редких случаях отмечаются тяжело протекающие формы заболевания. Хронизация процесса и вирусоносительство для этой инфекции не характерны.
Осложнения вирусного гепатита A
Вирусный гепатит A обычно не склонен к обострениям. В редких случаях инфекция может провоцировать воспалительные процессы в билиарной системе (холангиты, холецистит, дискинезии желчевыводящих путей и желчного пузыря). Иногда гепатит A осложняется присоединением вторичной инфекции. Тяжелые осложнения со стороны печени (острая печеночная энцефалопатия) крайне редки.
Диагностика вирусного гепатита A
В общем анализе крови отмечается пониженная концентрация лейкоцитов, лимфоцитоз, СОЭ повышена. Биохимический анализ показывает резкое повышение активности аминотрансфераз, билирубинемию (преимущественно за счет связанного билирубина), пониженное содержание альбумина, низкий протромбиновый индекс, повышение сулемовой и понижение тимоловой проб.
Специфическая диагностика осуществляется на основании серологических методов (антитела выявляются с помощью ИФА и РИА). В желтушном периоде отмечается нарастание Ig М, а в реконвалесцентном – IgG. Наиболее точная и специфичная диагностика – выявление РНК вируса в крови с помощью ПЦР. Выделение возбудителя и вирусологическое исследование возможно, но ввиду трудоемкости к общей клинической практике нецелесообразно.
Лечение вирусного гепатита A
Болезнь Боткина можно лечить амбулаторно, госпитализация производится при тяжелых формах, а также - по эпидемиологическим показаниям. В период выраженной интоксикации больным прописан постельный режим, диета №5 (в варианте для острого течения гепатита), витаминотерапия. Питание дробное, исключена жирная пища, продукты, стимулирующие производство желчи, поощряются молочные и растительные составляющие рациона.
Необходимо полное исключение алкоголя. Этиотропная терапия для данного заболевания не разработана, комплекс лечебных мер направлен на облегчение симптоматики и патогенетическую коррекцию. С целью дезинтоксикации назначается обильное питье, при необходимости инфузия кристаллоидных растворов. С целью нормализации пищеварения и поддержания нормобиоценоза кишечника назначают препараты лактулозы. Спазмолитики применяют для профилактики холестаза. При необходимости назначают препараты УДКХ (урсодезоксихолиевой кислоты). После клинического выздоровления больные находятся на диспансерном наблюдении у гастроэнтеролога еще 3-6 месяцев.
В подавляющем большинстве случаев прогноз благоприятный. При осложнениях со стороны желчевыводящих путей излечение затягивается, но при ложной терапии прогноз не усугубляется.
Профилактика вирусного гепатита A
Общие профилактические мероприятия направлены на обеспечение качественного очищения источников питьевой воды, контроль над сбросом сточных вод, санитарно-гигиенические требования к режиму на предприятиях общественного питания, в пищеблоках детских и лечебных учреждений. Осуществляется эпидемиологический контроль за производством, хранением, транспортировкой пищевых продуктов, при вспышках вирусного гепатита А в организованных коллективах (как детских, так и взрослых) осуществляют соответствующие карантинные мероприятия. Больные изолируются на 2 недели, заразность их после первой недели желтушного периода сходит на нет. Допуск к учебе и работе осуществляют по наступлению клинического выздоровления. За контактными лицами осуществляют наблюдение на протяжении 35 дней с момента контакта. В детских коллективах на это время назначается карантин. В очаге инфекции производятся необходимые дезинфекционные мероприятия.
Вакцинация против гепатита А рекомендована детям с возраста 1 год и взрослым, отъезжающим в зоны, опасные по вирусному гепатиту А.
Медицинский справочник болезней
Вирусные гепатиты А, В, С, Д, Е.
Вирусный гепатит -- инфекционное заболевание печени, вызывающее диффузное воспаление печеночной ткани.
При гепатите в воспалительный процесс вовлекается вся печень и в результате нарушаются функции печени, что проявляется различными клиническими симптомами. Гепатиты могут быть инфекционными, токсическими, лекарственными и другими.
Вирусные гепатиты относятся к самым распространенным заболеваниям в мире.
В большинстве случаев протекает субклинически и диагностируется только на основании дополнительных исследований, включая лабораторные данные. Спектр клинических проявлений очень варьирует.
Острые вирусные гепатиты могут быть вызваны разными типами вирусов.
К ним относятся -- вирус гепатита А, В, С, Е, Д и другие вирусы.
Причины Гепатитов.
Частые причины гепатитов:
- Вирусный гепатит А (энтеральный, через рот),
- Вирусный гепатит В и С(парентеральные, через кровь),
- Алкоголь.
Менее частые причины гепатитов:
- Вирус гепатита Е ( энтеральный) ,
- Вирус Эпштейна-Барра,
- Лекарства.
Редкие причины гепатитов:
- Вирус гепатита Д (дельта), цитомегаловирус, вирус простого герпеса, вирусы Коксаки А и В, эховирус,аденовирус (Ласса), флавивирус (желтая лихорадка), лептоспироз, риккетсия (тифус), химические вещества, токсины грибов.
Пути заражения.
Инфекции передаются от больного человека к здоровому.
Гепатит А – кал, слюна;
Гепатит В – кровь, сперма, слюна, перинатальный (заражение ребенка от матери);
Гепатит С – кровь;
Гепатит Е – кал, слюна;
Гепатит Д – кровь, сперма.
Инкубационный период по продолжительности значительно варьирует.
Гепатит А – от 2 до 6 недель;
Гепатит В – от 8 до 24 недель;
Гепатит С – от 6 до 12 недель;
Гепатит Е – от 2 до 8 недель;
Гепатит Д – не установлен.
Симптомы Острых Вирусных Гепатитов .
Эпидемичность характерна для гепатита А и Е.
Продромальный (инкубационный) период характеризуется слабостью, анорексией, отвращением к табаку, тошнотой, миалгией, лихорадкой. Эти симптомы более типичны для острых вирусных гепатитов и редко встречается при других гепатитах.
При появлении желтухи симптомы продромального периода обычно ослабевают, часто моча становится темной, стул светлым, иногда появляется кожный зуд, чаще при алкогольном гепатите с холестазом.
Внепеченочные проявления, включая артралгию, артриты и уртикарную сыпь --- встречается обычно только при вирусном гепатите В. При этой форме в желтушном периоде, как правило, также ухудшается общее самочувствие, в отличие от вирусного гепатита А, при котором в желтушном периоде в состоянии больных наступает улучшение.
Обьективные физикальные данные.
Диагностика Вирусных Гепатитов.
Исследования.
Повышение уровня АлАТ и АсАТ более, чем в 10 раз выше нормы является надежным тестом острого гепатита.
Билирубин повышается при тяжелом течении.
Нейтропения часто выявляется при вирусных гепатитах, особенно в продромальный период.
Гемолитическая анемия иногда наблюдается при остром вирусном гепатите В.
Выраженный холестаз, характеризующийся желтухой и кожным зудом, не является характерным для острых вирусных гепатитов, часто втречается при алкогольном гепатите. Надо исследовать уровень ЩФ в крови. При холестазе ее уровень возрастает в 3 раза и более нормы.
Ферментная диагностика.
Определение уровня сывороточных ферментов: трансаминазы, лактатдегидрогеназы, амилазы.
Уровень этих ферментов повышается при острых диффузных поражениях, острых гепатитах, постнекротическом циррозе.Существенное повышение этих ферментов наблюдается также и при некоторых хронических гепатитах, при портальном и билиарном циррозе.
Серологические исследования.
- Всем больным необходимо исследовать антитела к вирусу гепатита А класса Ig M и HBsAg.
- HBeAg должен быть исследован у HBsAg положительных больных для оценки инфекциозности (фазы релаксации вируса).
- Д-антиген необходимо исследовать у HBsAg положительных больных, у наркоманов и при тяжелом течении гепатита.
- Тесты для вируса гепатита С проводятся, если отсутствуют сывороточные маркеры на вирус гепатита А и В.
Есть предположение о существовании других форм вирусных гепатитов (F, G ), т.е. ни А ни В ни С.
Инструментальная диагностика.
- Ультразвуковая: диффузные поражения, очаговые изменения.
- Лапараскопия. В тяжелых случаях, при острой необходимости вводят и под контролем берется биоптат.
- Рентген имеет меньшее значение, но в некоторых случаях проводится.
- Пальпация, определение контуров.
Доля Риделя. У астеников краевая часть правой доли в виде язычка свисает вниз. Это доля Риделя, которую можно принять за опухоль, блуждающую почку, желчный пузырь.
В диагностике решающее имеет клиника: осмотр, пальпация, перкуссия, жалобы.
Исходы.
Полное выздоровление при острых гепатитах обычно наступает в течение нескольких недель, реже месяцев. Усталость и анорексия (отсутствие аппетита) часто сохраняется у большинства больных на длительный период. Острый вирусный гепатит В, С и Д нередко переходят в хроническую форму .
Фульминантная печеночная недостаточность, обусловленная массивными некрозами, почти никогда не бывает при вирусном гепатите А и втречается примерно в 1% случаев при вирусном гепатите В, в 2% при вирусном гепатите С и более часто при вирусном гепатите Д. Острые гепатиты иногда характеризуются рецидивирующим течением.
Наиболее неблагоприятный исход острого гепатита — хронизация болезни.
ЛЕЧЕНИЕ ОСТРОГО ГЕПАТИТА.
Специфических методов лечения не существует и поэтому большинству больных проводится базисное лечение (см.лечение хронических вирусных гепатитов, ниже).
- Постельный режим не является обязательным для большинства больных.
- Тщательное соблюдение личной гигиены (мытье рук, раздельная посуда и т.д.).
- Госпитализация необходима при тяжелом течении болезни и при отсутствии возможности обеспечения режима в домашних условиях. Уход за больным должен предусматривать меры, исключающие передачу инфекции (дезинфекция, работа в перчатках и т.д.)
- Строгая Диета не обязательна, но нужно исключить из рациона жиры, пить соки.
Контактные с больными лица.
- При вирусном гепатите А лица, находящиеся в контакте с больным, обычно к моменту появления желтухи уже могут быть инфицированы и потому в изоляции и лечении не нуждаются. С профилактической целью возможно введение в/м введение им человеческого Ig (5 мл однократно).
- Сексуальные партнеры больных вирусным гепатитом В подлежат обследованию с определению сывороточных маркеров и при их отсутствии этим лицам показано введение Рекомбинированной HBV вакцины. Возможно введение Гипериммунного HBVиммуноглобулина в течение 2-4 недель.
Наблюдения за больными, перенесшими острый гепатит.
- Воздержание от приема алкоголя до полной нормализации функции печени (нормализация АлАТ, АсАТ, ГГТП и др.), но небольшое количество алкоголя (4-8 порций в неделю) не оказывает отрицательное влияние на течение восстановительного периода. Полное воздержание от алкоголя необходимо только при алкогольных гепатитах.
- Умеренная физическая активность может возобновлена после исчезновения симптомов болезни.
- Повторное исследование печеночных ферментов, в основном АлАТ и АсАТ проводят через 4-6 недель от начала болезни, и если они остаются неизмененными, то в дальнейшем их повторяют через 6 месяцев. Увеличение уровня трансаминаз более, чем в 2 раза через 6 месяцев, является основанием для проведения углубленного исследования, включая биопсию печени.
Иммунизация.
Гепатит А.
Пассивная иммунизация в/м введением 5 мл нормального человеческого Ig является эффективным в течении 4 месяцев. Она проводится с профилактической целью.
1. Лицам, отправляющимся в эпидемиологические регионы (Индонезия, Средний Восток, Южная Америка, Мексика и др.).
2. Лицам, находящемся в; тесном контакте с больными.
Гепатит В.
Пассивная иммунизация проводится лицам находящемся в тесном контакте с больными. В/м введение гипериммунного HBV иммуноглобулина по 500 ЕД дважды с интервалом в 1 месяц.
ХРОНИЧЕСКИЕ ВИРУСНЫЕ ГЕПАТИТЫ.
Хронический Вирусный Гепатит В.
Развивается в исходе острого вирусного гепатита В.
Вирус гепатита В (ВГВ) не оказывает цитопатогенного эффекта на гепатоциты, а их повреждение связано с иммунопатологическими реакциями. Резкое усиление иммунного ответа приводит не только к массивным повреждениям паренхимы печени, но и к мутации генома вируса, что приводит в дальнейшем к деструкции гепатоцитов в течении продолжительного времени. Возможно воздействие вируса и вне печени: мононуклеарные клетки, половые железы, щитовидная железа, слюнные железы (иммунологическая агрессия).
Хронический Вирусный Гепатит С.
Развивается в исходе острого вирусного гепатита С, хронизация у 50% больных. Вирус оказывает на гепатоциты цитапатогенный эффект.
Симптомы ХВГ- С.
У большинства больных характеризуется умеренно выраженным астеническим и диспептическим синдромами, гепатомегалией. Течение болезни волнообразное с эпизидами ухудшения, когда на этом фоне появляются геморрагические проявления (носовые кровотечения, геморрагическая сыпь), умеренная желтуха, боли в правом подреберье и др. ХВГ-С может оставаться в активной форме до 10 и более лет без трансформации в ЦП. Внепеченочные проявления могут быть обычно при переходе в ЦП.
Отмечается увеличение активности аминотрансаминаз, уровень которых колеблется, не достигая 10-кратного увеличения даже в период заметного ухудшения состояния больного, изредка отмечается умереная и транзиторная гипербилирубинемия. Выявление РНК-вируса и антител к нему потверждает этиологическую роль вируса гепатита С.
Хронический Вирусный Гепатит Дельта (Д).
Заболевание является исходом ОВГ-Д, протекающего в виде суперинфекции у больных ХВГ-В.
Вирус Д оказывает на гепатоциты цитопатогенный эффект, непрерывно поддерживает активность, а следовательно, и прогрессиривание патологического процесса в печени, подавляет репликацию вируса гепатита В.
Симптомы ХВГ- Д.
У большинства характеризуется тяжелым течением с выраженными симптомами печеночно-клеточной недостаточности (выраженная слабость, сонливость днем, бессоница ночью, кровоточивость, падение мссы тела и др.). У большинства появляется желтуха, кожный зуд. Печень, как правило, увеличена, но при высокой степени активности ее размеры уменьшаются. Нередко убольных появляются системные поражения. В большинстве случаев заболевание приобретает прогрессирующее течение с быстрым формированием ЦП.
При исследовании обнаруживаются некрозы паренхимы. В крови отмечается постоянное повышение активности активности аминотрансфераз, билирубина, реже щелочной фосфотазы (обычно не боле 2-х норм). У большинства выявляются умеренная гипергаммаглобулинемия, дисиммуноглобулинемия, увеличение СОЭ.
При переходе в ЦП в крови выавляются маркеры интеграции вируса гепатита Д и антитела к нему (Ig G, Ig M).
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ВИРУСНЫХ ГЕПАТИТОВ.
Всем больным проводится базисная терапия, протививирусная терапия.
Основные компоненты базисной терапии являются диета, режим, исключение приема алкоголя, гепатотоксических лекарств, вакцинации, сауны, профессиональных и бытовых вредностей, лечение сопутствующих заболеваний органов пищеварения и других органов и систем.
- Диетадолжна быть полноценной: 100-120 г белка, 80-90 г жиров, из них 50% растительного происхождения, 400-500 г углеводов. При назначении диеты необходимо учитывать индивидуальные привычки больного, переносимость пищевых продуктов и сопутствующие заболевания органов пищеварения.
- Курсовое лечение Антибактериальными препаратами , невсасывающимися и не оказывающими гепатотоксический эффект (один из следующих препаратов — стрептомицина сульфат, левомицетина стеарат, канамицина моносульфат, фталазол, сульгин внутрь, 5-7 дней).
- С последующим приемом Биологических прапаратов(бификол, лактобактерин, бифидум-бактерин, бактисубтил - один из препаратов) в течении 3-4 недель.
- Одновременно назначают Ферментные препараты, не содержащие желчные кислоты, которые оказывают повреждающее действие на гепатоциты.
- Дезинтоксикационные мероприятия.
1) Внутривенное капельное введение по 200-400 мл Гемодеза в течение 2-3 дней,
2) Внутрь Лактулозу (нормазу) по 30-40 мл 1-2 раза в день,
3) Возможно 500 мл 5% в/в раствора Глюкозы с Витамином С по 2-4 мл и с Эссенциале 5,0 мл.
Продолжительность базисной терапии в среднем 1-2 месяца. - Противовирусная терапия.
В противовирусной терапии ведущая роль принадлежит Альфа-Интерферону, который оказывает иммуномоделирующий и противовирусный эффекты -- угнетает синтез белков вируса, усиливает активность естественных киллеров. Показан при гепатитах В и С.
Показания для назначения Альфа-Интерферона:
Абсолютные: хроническое течение, наличие в сыворотке крови маркеров репликации HBV (HbeAg и HBV- ДНК), повышение уровня сывороточных аминотрансфераз более чем в 2 раза. Дозы и схемы лечения зависят от активности процесса, уровня сывороточной ДНК HBV. - Пегасиспоказан при вирусных гепатитах В и С. Применяют и при комбинированной и при монотерапии.
- Зеффикс (Ламивудин) высокоактивен при вирусном гепатите В.
- Ребетол, в комбинированной терапии с Альфа-Интерфероном при вирусном гепатите С.
- Копегус,в комбинированной терапии при вирусном гепатите С с Альфа-Интерфероном и Пегасисом.
Приложение 4
к Приказу
ЦГСЭН в г. Москве
от 26 мая 2003 г. No. 106
КАРТА
ЭПИДЕМИОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ И НАБЛЮДЕНИЯ ЗА ОЧАГОМ
ВПЕРВЫЕ ВЫЯВЛЕННОГО ОСТРОГО (ХРОНИЧЕСКОГО) ВИРУСНОГО
ГЕПАТИТА В, С, Д, G, НЕУСТАНОВЛЕННОЙ ЭТИОЛОГИИ И ДР.,
ХРОНИЧЕСКОГО БЕССИМПТОМНОГО ГЕПАТИТА В, С, Д, G И ДР.
("НОСИТЕЛЬСТВО" ВИРУСА), ЦИРРОЗА ПЕЧЕНИ,
ГЕПАТОЦЕЛЛЮЛЯРНОГО РАКА (ПОДЧЕРКНУТЬ НУЖНОЕ)
1. ОБЩАЯ ЧАСТЬ
1. Эпидномер ОРУИБ No. _______ от _____
2. Фамилия, имя, отчество больного ___________________________________
3. Дата рождения _________ Профессия _________________________________
4. Пол: М, Ж (подчеркнуть)
5. Адрес проживания ____________ округ ___________ пол-ка No.
6. Группа населения: рабочий, служащий, медработник, пищевик,
пенсионер, инвалид, не работает, дети (орг./неорг.) - подчеркнуть,
работник ДДУ (наименование ДДУ)
________________________
6.1. Учащийся _______________________________________________________;
(наименование учебного заведения, курс)
студент _______________________________________
(наименование учебного заведения, курс)
6.2. Для медработников (место работы) _____, подразделение ______,
должность и профессия ___, стаж работы по данной специальности ___
2. КЛИНИКО-ЭПИДЕМИОЛОГИЧЕСКИЕ ДАННЫЕ
1. Сведения о заболевшем:
1.1. Даты заболевания________, появление желтухи ______, обращения
за медицинской помощью ____________, установления диагноза _______
Диагноз _________. Дата передачи в ОРУИБ _________
1.2. Дата и место госпитализации _____. Диагноз __________________
1.3. Дата выписки (смерти) ________________. Окончательный диагноз
__________. Дата _______
1.4. Перенес острую форму вирусного гепатита (ВГ), да, нет
(подчеркнуть), когда _________ (год, месяц учета в ф. 2).
2. Диспансерное наблюдение проводилось (да, нет), где (КИЗ
поликлиники, МСЧ, здравпункт, детское учреждение и др.) -
подчеркнуть, нужное вписать __________________________________________
2.1. Продолжительность диспансеризации _______________________________
2.2. Исход диспансеризации (выздоровление, переход в хроническую
форму, цирроз печени, гепатоцеллюлярный рак, наблюдение не
закончено (указать причину) __________________________________________
3. Больной хроническим гепатитом (ХГ) не переносил острую форму
(ВГ), а выявлен впервые при (подчеркнуть, а нужное вписать):
3.1. Профосмотре и лабораторном обследовании по месту работы (где,
дата, место) __________
3.2. Эпидемиологическом и лабораторном обследовании как контактный
в очаге острого и хронического гепатита, цирроза печени,
бессимптомной формы гепатитов В, С, Д и др. __________
3.3. Обследовании его как донора на станции переливания крови,
донорском пункте (где, дата, место) ________________
3.4. Госпитализации в стационары различного профиля
(хирургические, инфекционные, терапевтические и пр.) _________________
3.5. При обращении за медицинской помощью в другие
лечебно-профилактические учреждения (поликлиника, женская
консультация, диспансер и др.) _______________________________________
3.6. Другое __________________________________________________________
4. Сопутствующие заболевания _________________________________________
5. Вакцинация против гепатита В проведена (да, нет, с нарушениями
схемы вакцинации, без нарушения схемы вакцинации) - 1-кратно,
2-кратно, 3-кратно, 4-кратно __________ - нужное подчеркнуть и/или
вписать.
6. Вредные привычки (курение, употребление алкоголя, психотропных
препаратов).
7. Эпидемиологические данные (предполагаемый механизм
инфицирования) - нужное подчеркнуть и/или вписать.
8.1. Естественный вертикальный механизм инфицирования.
8.1.1. Краткие сведения об источнике инфекции:
Ф.И.О. __________, возраст _________, дата заболевания ___________
(если во время беременности, указать триместр), диагноз _________,
лабораторное подтверждение (указать маркеры) _______________, дата
выявления носительства (антитела, антигены, указать какие) _______
8.2. Естественный горизонтальный механизм инфицирования.
8.2.1. Контактно-бытовой путь (краткие сведения о предполагаемом
источнике или месте инфицирования в семье, квартире, на работе,
др.) _________________________________________________________________
8.2.2. Половой путь (краткие сведения о предполагаемом источнике:
супруг, постоянный и/или случайный половые партнеры) _____________
К пп. 8.2.1, 8.2.2 необходимо заполнить таблицу (см. раздел 3
"Наблюдение за контактными").
8.3. Инъекционное введение психоактивных веществ: да/нет со слов
больного, родственников, медицинского работника (No. ЛПУ, должность,
Ф.И.О., телефон) - нужное подчеркнуть и/или вписать _____________
8.3.1. Состоит ли на учете в наркологическом диспансере, если
да, то с какого времени, No. диспансера, адрес, округ ___________
8.4. Артифициальный механизм передачи, ассоциированный с
инвазивными манипуляциями, проводимыми в лечебно-профилактических
учреждениях:
8.4.1. Краткие сведения об источнике инфекции: Ф.И.О. ___________,
возраст _________, дата заболевания __________, диагноз _________,
дата и место госпитализации _________________
8.4.2. Лечение и обследование заболевшего за последние 1,5-6
месяцев до настоящего заболевания (для медработников указать,
является ли заражение профессиональным: да/нет - подчеркнуть).
8.4.3. Наименование учреждения (и номер) __________________, округ
расположения _________________
8.4.4. Сроки пребывания (лечения, обследования и т.д.) в нем:
с ____________ по ___________, отделение ________, диагноз _______
8.4.5. Нарушения противоэпидемического режима, в т.ч. при
предыдущих (за последние 6 мес.) обследованиях _______________________
______________________________________________________________________
______________________________________________________________________
8.4.6. Проводимые парентеральные манипуляции:
--------------------T-------------------------------------------------------------------¬
¦Виды парентеральных¦Место проведения ¦
¦манипуляций +-------------T--------------T---------------T-----------T----------+
¦и вмешательств ¦Наименование,¦Наименование ¦Наименование ¦Служба "03"¦Другие ¦
¦ ¦номер, округ ¦и номер, округ¦и номер, округ ¦ ¦учреждения¦
¦ ¦расположения ¦расположения ¦расположения ¦ ¦ ¦
¦ ¦стационара ¦поликлиники ¦негос. мед. ¦ ¦ ¦
¦ ¦ ¦ ¦учреждения ¦ ¦ ¦
¦ ¦ ¦ ¦(пол-ка, диагн.¦ ¦ ¦
¦ ¦ ¦ ¦центр, ¦ ¦ ¦
¦ ¦ ¦ ¦диспансер, МСЧ)¦ ¦ ¦
+-------------------+-------------+--------------+---------------+-----------+----------+
¦1. ¦ ¦ ¦ ¦ ¦ ¦
+-------------------+-------------+--------------+---------------+-----------+----------+
¦2. ¦ ¦ ¦ ¦ ¦ ¦
+-------------------+-------------+--------------+---------------+-----------+----------+
¦3 и т.д. ¦ ¦ ¦ ¦ ¦ ¦
L-------------------+-------------+--------------+---------------+-----------+-----------
8.4.7. Переливание крови и ее компонентов:
---------------T---------------T-----------T--------T----------T---------T---------T------¬
¦Место ¦Наименование ¦Дата ¦Группа ¦No. ампулы¦Место ¦Дата ¦Ф.И.О.¦
¦проведения ¦препарата ¦переливания¦крови ¦ ¦заготовки¦заготовки¦донора¦
¦(наименование,¦ ¦ ¦и резус-¦ ¦ ¦ ¦ ¦
¦номер, округ ¦ ¦ ¦фактор ¦ ¦ ¦ ¦ ¦
¦расположения ¦ ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦учреждения) ¦ ¦ ¦ ¦ ¦ ¦ ¦ ¦
+--------------+---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Цельная кровь ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Эритроцитарная ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦масса ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Эритроцитарная ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦масса ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦замороженная ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Эритроцитарная ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦взвесь ¦ ¦ ¦ ¦ ¦ ¦ ¦
+--------------+---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Конц-т ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦тромбоцитов ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Конц-т ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦тромбоцитов ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦замороженный ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Плазма свежеза-¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦мороженная ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Плазма антиста-¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦филококковая ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Плазма нативная¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Криопреципитат ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦(зам., сух.) ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Р-р альбумина ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Протеин ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Фибриноген ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Тромбин ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ +---------------+-----------+--------+----------+---------+---------+------+
¦ ¦Иммуноглобулин ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦для в/в ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦введения ¦ ¦ ¦ ¦ ¦ ¦ ¦
¦ ¦Плазма ¦ ¦ ¦ ¦ ¦ ¦ ¦
L--------------+---------------+-----------+--------+----------+---------+---------+-------
8.5. Артифициальный механизм передачи, ассоциированный с
инвазивными манипуляциями, проводимыми в учреждениях
немедицинского профиля, в т.ч. в сфере обслуживания и др.
(маникюр, педикюр, косметические процедуры, татуировка, прокол
мочки уха и т.д.) ________
8.6. Механизм инфицирования и источник не установлены.
3. НАБЛЮДЕНИЕ ЗА КОНТАКТНЫМИ
----T------T-------T-----------T----------------T-----------T--------------------------T--------------------¬
¦No.¦Ф.И.О.¦Возраст¦Место ¦Наличие ¦Наличие ¦Результаты обследования ¦Вакцинация против ¦
¦п/п¦ ¦ ¦работы, ¦в анамнезе ВГ, ¦в анамнезе ¦на маркеры ВГ ¦гепатита В ¦
¦ ¦ ¦ ¦учебы, ¦заболеваний ¦донорства +----T-------T-------------+------T------T------+
¦ ¦ ¦ ¦детское ¦печени и желче- ¦другого ¦Дата¦No. ан.¦Дата передачи¦V1 ¦V2 ¦V3
Читайте также:


