Грипп при перенесенном инфаркте миокарда
Инфaркт сeрдцa, описaниe зaбoлeвaния
Кaк прaвилo, в бoльшинствe случaeв мы слышим o тaкoм зaбoлeвaнии, кaк инфaркт сeрдцa (либо, кaк eгo нaзывaют чaщe, инфaркт миoкaрдa).

Стaтистичeскиe дaнныe eжeднeвнo прeдoстaвляют инфoрмaцию o тoм, нaскoлькo инфaркт oпaсeн. Из всeгo кoличeствa пaциeнтoв с oстрым инфaрктoм дo прибытия в стaциoнaр дoживaeт только 50%. Из тex людeй, кoтoрым всe жe удaлoсь пoпaсть в бoльницу, eщe трeтья чaсть умирaeт в рeзультaтe oслoжнeний, чaстo привoдящиx к лeтaльнoсти.
Инфaркт – сoстoяниe oчeнь нeoтлoжнoe, риск лeтaльнoгo исxoдa дoбивaeтся свoeгo пикa в пeриoд пeрвыx 2-уx чaсoв oт нaчaлa рaзвития. Пoслe прoвeдeния рeaнимaциoнныx мероприятий данный риск значительно снижается.
Инфаркт миокарда развивается почаще у мужчин возрастом от 35 до 60 лет. У юных женщин такая болезнь – очень большая уникальность. Это разъясняется тем, что до этого возраста у человека сосуды отлично защищены половыми гормонами. Но женщинам нужно запомнить, что с пришествием климакса, напротив, инфаркту поддаются почаще именно они, а не мужчины. К большенному сожалению, как раз инфаркт миокарда – это, наверняка, основная причина инвалидности во взрослом возрасте, а летальность посреди всех нездоровых инфарктом составляет приблизительно 12%.
На самом деле это болезнь довольно распространено и способно поражать не только сердечную мышцу, в связи с этим инфаркт может развиться в любом органе людского организма.
Как говорилось выше, инфаркт можно охарактеризовать омертвением участков живых тканей в организме. Нужно учесть то, что инфаркт поражает не только определенный участок ткани (органа), но также содействует значительному нарушению функций, исполняемых этим органом.
Ткани людского организма всегда поддерживают обыденный обмен веществ, который обеспечивает их жизнедеятельность. Для обыденного функционирования тканям нашего организма раз в секунду необходимы питательные вещества, а также кислород. Какое-либо нарушение таких поступлений тканям, даже на недолговременное время, провоцирует немедленный срыв в процессе обмена веществ, вследствие чего клеточки органа разрушаются, и происходит омертвение тканей (начало развития инфаркта).
При инфаркте различной локализации появляется местное нарушение в циркуляции крови, поражается определенный сосуд. Такое может произойти при закупоривании кровеносного сосуда тромбом либо эмболом (сорвавшимся тромбом), а также при разрыве либо резком сдавливании сосуда. Более нередкие причины инфаркта – это тромбоз, а также эмболия артериальных сосудов. Самую важную роль в появлении инфаркта играют заболевания как раз кровеносных сосудов: склероз (болезнь артерий), тромбоз вен (возникновение мигрирующих тромбов).
Основными причинами, которые содействуют проявлению инфаркта, являются: переедание, нехороший рацион, значимый переизбыток в еде животных жиров, нехорошая двигательная активность, гипертония, а также вредные привычки. Возможность появления инфаркта у людей, которые ведут неподвижный образ жизни, намного больше, чем у активных людей.
Склероз, как основная причина инфаркта, находится фактически в каждом людском организме. Это процесс, характеризирующийся откладыванием в стене артерий некоторых жиров, к примеру, холестерина, если их очень много в крови. Места, где таких липидных скоплений много, именуют бляшками, которые представляют собой самое уязвимое место в сосуде. В определенный момент стена бляшки и, соответственно, оболочка артерии может разорваться. Организм на такие повреждения реагирует мгновенно, пытаясь вернуть рану сгустком крови. Если образованию тромба ничего не мешает, он раз в секунду растет, вплоть до закрытия всего просвета артерии. Вследствие этого поток крови по этой артерии прекращается, развивается некроз, а в итоге этого – инфаркт миокарда.
1-ые признаки инфаркта нередко проявляются под действием различных обстоятельств жизни (и зависящих от человека, и нет), которые содействуют развитию заболевания более нередко:
мужчины-женщины старше 50 лет-наследная предрасположенность (ишемическая болезнь сердца, инфаркт у родственников: родителей, бабушек либо дедушек, братьев либо сестер)-завышенный холестерин в крови-курение (главной фактор риска)-лишная масса-завышенное артериальное давление-диабет.
Если хотя бы раз из вышеизложенных событий присутствует – это увеличивает риск развития инфаркта в разы. По собственной величине инфаркты делятся на крупноочаговые, при которых омертвление тканей развивается на всей толщине сердечной мышцы, а также мелкоочаговые. Более небезопасными являются как раз крупноочаговые инфаркты, поражающие переднюю стену миокарда. Инфаркт задней либо же боковой стены, в особенности мелкоочаговый, особенных последствий не тянет, в связи с этим не так опасен.
Симптомы инфаркта миoкaрдa
Современная медицина различает 5 отдельных периодов развития инфаркта миокарда с присущими им симптомами.
Период предъинфарктный. Развивается в срок от пары минут до полутора месяцев. В основном этот период характеризуется частыми, насыщенными приступами нестабильной стенокардии. Стоит уяснить, что, если впору начать лечение, заболевания можно избежать.
Период острый. Развивается в течение 10 дней, на протяжении которых развитие зоны некроза перебегает в финальную стадию и начинает создаваться рубец. Нередко этот период сопровождается увеличением температуры тела.
Период подострый длится примерно 50 дней. Характеризуется окончательным формированием и уплотнением рубца.
Период постинфарктный продолжается в течение полугода. В этом периоде происходит стабилизация состояния пациента. Постинфарктный период небезопасен вероятностью вторичного инфаркта миокарда, а также возникновением стенокардии либо сердечной дефицитности.
Период острейший. Как правило, появляется неожиданно. Данный период является очень принципиальным, так как раз на этом шаге формируется вариант развития заболевания. Различают несколько возможных форм развития.Форма болевая. Таковой вариант наблюдается почаще всего, как раз он провоцирует приблизительно 90% всех случаев проявления инфарктов. 1-ые признаки инфаркта – сильные боли различного характера (горячая, давящая, сжимающая либо распирающая боль). Болевые чувства становятся посильнее, мигрируя в левую руку, плечо, лопатку, ключицу, левую часть нижней челюсти. Продолжительность приступа варьируется от пары минут до 3-х дней. Пациенты нередко ощущают ужас, покрываясь прохладным потом. Раскраска кожи лица приобретает красный оттенок либо, напротив, белеет.
Астматическая форма. Этот вариант развития заболевания характеризуется возникновением одышки, сердечной астмы либо отека легких. Достаточно нередко проявляется у пациентов старого возраста, а также людей, переносящих вторичный инфаркт миокарда.
Абдоминальная форма. Абдоминальному варианту развития инфаркта приемлимо возникновение болей в животике. Часто возникает тошнота и/либо рвота, сопровождающиеся вздутием животика. Время от времени схожий вариант принимают за болезнь хирургической природы, что в особенности небезопасно.
Форма аритмическая. Характеризуется сильным учащением ритма либо, напротив, очень слабой частотой сердцебиений. Таковой вариант нередко провоцирует утрату сознания.
Церебральная, либо мозговая, форма инфаркта миокарда. Как правило, болей в сердечко нет, но вследствие ухудшения кровоснабжения мозга появляется головная боль, головокружение, время от времени нарушение зрения. Время от времени появляется паралич.
При отсутствии лечения инфаркт способен спровоцировать появление острой сердечной дефицитности, кардиогенного шока, разрыва сердца, нарушения сердечного ритма и других не наименее опасных состояний.
Диагностику и лечение инфаркта нужно осуществить безотложно, потому что это состояние очень опасное и может привести к смертельному концу. Если спец выявит предпосылки, указывающие на инфаркт, хворого надо госпитализировать и провести обследования с целью уточнения диагноза.
Электрокардиография способна выявить поражения сердечной мышцы, а также месторасположение и размеры некроза. ЭКГ при инфаркте миокарда – самое 1-ое исследование, которое проводят в современной медицине.Обнаружение ферментов крови (ЛДГ, АСТ, АЛТ) и тропонинов. При развитии инфаркта в крови пациента можно отыскать данные ферменты и белки, которые будут указывать на инфаркт.Другие способы диагностирования инфаркта употребляются в том случае, когда медику необходимы данные относительно особенностей заболевания.
Лечение инфаркта миoкaрдa
В связи с тем, что это достаточно опасное болезнь, не считая обыденного лечения существует 1-ая помощь при инфаркте. Скорую мед помощь нужно вызвать, если приступ стенокардии проявился в 1-ый раз в жизни, а также если:
Нужно совершить следующие воздействия:
Стоит держать в голове, что неотложная помощь при инфаркте миокарда во всех случаях данного заболевания играет самую важную роль в предстоящем лечении. Обыденное лечение проводится в условиях реанимации: обезболивание, мероприятия для предотвращения образования тромбов, поддержка работы сердца при сердечной дефицитности, стабилизация ритма и пр. Время от времени употребляется способ хирургического восстановления проницаемости артерий. На протяжении первых часов вводятся препараты, способные растворять новообразовавшийся тромб и восстанавливать кровоток в артерии, а также предотвращать возникновение новых тромбов.
Часто в качестве лечения употребляют бета-блокаторы, способные существенно снижать потребности миокарда в кислороде, тем самым понижая возможность смерти клеток сердечной мышцы. Также они способны сберегать сердечный ресурс, снижая нагрузку на сердечко. Признаки инфаркта у юношей, как и симптомы инфаркта у женщин, отлично и успешно вылечивают с помощью инвазивной терапии, которая применяется в случае неэффективности обыкновенной лекарственной терапии. К таковой терапии (инвазивной) относится метод коронарной баллонной ангиопластики. Также специалисты проводят операцию аортокоронарного шунтирования.
Реабилитация после инфаркта – очень непростой механизм, неотклонимый для выполнения. Поначалу необходим постельный режим на протяжении 3-х-4 суток после инфаркта, так как сердечко в этот период может не перенести даже меньших нагрузок. Позднее можно посиживать, гораздо позднее – вставать и ходить. Начинается восстановление после инфаркта, адаптация, жизнь после инфаркта. Период реабилитации будет длиться в течение полугода, а лекарства, назначенные медиком, необходимо будет принимать всю оставшуюся жизнь. Но правильное питание после инфаркта, а также диета после инфаркта миокарда предоставляют людям, перенесшим это болезнь, возможность длительно жить настоящей жизнью.
Инфаркт коренным образом меняет жизнь пациентов, ведь реабилитация после инфаркта миокарда это не только питание и диета, но и отказ от всех вредных привычек, неизменный контроль над своим артериальным давлением и большущее количество других не наименее важных характеристик.
Лечение инфаркта миoкaрдa народными средствами
В первую очередь нужно запомнить, что острый инфаркт миокарда – достаточно опасное болезнь, к которому нужно отнестись очень серьезно. Экстракты, настои, отвары, приготовленные с помощью различных народных средств, способны только дополнять либо ненадолго замещать обыденное лечение. Но все же этих средств очень много, и они способны посодействовать человеку в борьбе с данным недугом.
200 гр. овса вскипятить в 1 л. воды до момента испарения половины изначального количества воды в емкости, позднее процедить. Принимать по полстакана в денек (несколько раз за денек по 10 гр.) для лечения исходных стадий гипертонии.
Принимать настои, компоты, отвары, а также свежайшие плоды ирги. Данное растение провоцирует сердечно-сосудистую систему, отлично укрепляет сосуды головного мозга, увеличивает их упругость, восстанавливает сон и крепит организм. Очень полезно в целях предупреждения инфаркта и атеросклероза.
Несколько раз в день выпивать полстакана свежайшего морковного сока с 5 гр. растительного масла. Признаки инфаркта миокарда отлично лечатся как раз с помощью этого метода.
В питание после инфаркта миокарда следует включить курагу, изюм и грецкие орешки. По 200 гр. данных ингредиентов нужно измельчить с помощью мясорубки и смешать со стаканом меда. Полученную смесь принимать по 10 гр. во время пищи.
От определенных событий группы риска (наследственность и пол) никак не избавиться, но все другие можно исключить. Профилактика инфаркта миокарда включает в себя следующие воздействия:
-поддерживание в норме давления-контроль уровня сахара в крови
-жесткий отказ от вредных привычек.
Нужно запомнить, что профилактика инфаркта – это принципный нюанс во всей борьбе с этим заболеванием, поэтому относиться к ней нужно очень и очень серьезно.
Сезон простуд – испытание для иммунитета. Першение и боли в горле, мокрый нос, вялость и апатия мешают радоваться жизни. Грипп – самый грозный из простудных вирусов нарушитель защитных барьеров: каждый год, увы, уносит жизни людей, забывших о том, что любой насморк надо лечить.
В преддверии близких холодов не мешало бы напомнить себе, что, помимо теплой душегрейки, стоит подумать о сердце.
Грипп – тяжелое инфекционное вирусное заболевание, пик которого приходится на осень-зиму. Печально, но факт: ежегодно гриппом заболевают до 10 % взрослых, умирают по вине гриппа от 250 тыс. до 500 тыс. человек, а экономический ущерб от последствий болезни составляет 1-6 млн дол. на 100 тыс. населения (WHO. Influenza vaccines. WHO position paper // Weekly Epid. Rec. — 2005. — № 80. — P. 279–287).
(Palace Abraham Mazes, Tainijoki-Seyer, Dr.Julia. The Fifth ESWI Inf.conference, 14-17 September 2014 Riga.)
Способность инфекций и вирусов провоцировать развитие атеросклероза доказана более 100 лет назад. Внезапное появление их в организме запускает процесс нарушения:
- свертываемости крови,
- проницаемости сосудистой стенки,
- обмена веществ в организме, в том числе холестеринового.
К концу XX века причастность к прогрессированию атеросклероза была доказана для вируса герпеса, хламидий, геликобактера (виновника язвенной болезни желудка).

Изображение вируса. Фото с сайта e1.ru
В основе негативного воздействия инфекции на сердечно-сосудистую систему лежат изменения в свертывании крови и состоянии сосудов.
Повышенная выработка фибрина — белка, склеивающего клетки крови (по большей части тромбоциты), запускает процесс усиленного формирования тромбов. Избыток провоцирующих воспаление веществ в крови делает ее более вязкой, а сосудистую стенку – неспособной противостоять агрессивным агентам, которые переносятся с кровью (вирусам, бактериям, холестерину).
Вязкая кровь теряет способность переносить достаточное количество кислорода, а, значит, сердце – в попытке компенсировать недостаток питательных веществ – начинает работать не в полную силу.
Безусловно, такие изменения происходят не за 1-2 дня. Однако тот отрезок времени, который при естественном течении атеросклероза занимает не менее 5 лет, при нападении инфекции превращается в месяц-другой. Осознайте: не годы, а жалкие месяцы!
Изменения в сердечно-сосудистой системе, вызванные вредным воздействием вируса гриппа, как будто переключают внимание организма с основной болезни на спасение от кровожадного вируса.
При бесконтрольном течении гриппа сердечно-сосудистые заболевания прогрессируют и обостряются. Возобновляются приступы стенокардии и колюще-ноющие боли в области сердца, неуправляемые скачки давления (как в сторону низкого, так и высокого) лишают сна и полноценного отдыха.
В случае тяжелого течения гриппозной инфекции воспалительные и аутоиммунные (направленные против своих же клеток) механизмы запускаются по всему организму, поражая сердечную мышцу, что приводит к нарастающей нехватке воздуха и нарушениям ритма, в том числе жизнеопасным. Снижение иммунитета может вызывать скопление инфекционных агентов на сердечных клапанах, вызывая их недостаточность и сужение просвета.
Профилактика всегда эффективнее лечения. А прививка снижает риск появления болезни и развития осложнений.

Процесс вакцинации. Фото с сайта svg.ru
Вакцинация значительно снижает вероятность заражения вирусом гриппа, который провоцирует прогрессирование сердечно-сосудистой патологии. Она же гарантирует защиту от заболевания тяжелыми и осложненными формами гриппа, заканчивающимися смертельным исходом.
Исследования показали, что своевременная вакцинация снижает:
- на 50 % частоту инфаркта миокарда и на 24 % риск инсульта при тяжелом течении вирусной инфекции,
- на 28 % число случаев смерти среди сердечников (Osterholm MT et al. Efficacy and effectiveness of influenza vaccines: a systematic review and meta-analysis. Lancet Infectious Diseases, 2012,12: 36–44).
Знаете ли вы, что для людей с сердечно-сосудистыми заболеваниями грипп примерно в шесть раз опаснее, чем для здоровых? Осложнения на сердце после гриппа тоже далеко не редкость, поскольку болезнь запускает системное воспаление – в том числе и внутренних органов. У некоторых оно бывает настолько сильным, что способно спровоцировать инфаркт.
Клинический кардиолог Кливлендской клиники Чет Эзи-Нлиам разъясняет, кто подвержен осложнениям, связанным с гриппом, и как защитить себя и своих близких.
Насколько вероятен инфаркт после гриппа?
Это далеко не самая серьезная проблема. Наиболее вероятные осложнения касаются в основном легких – это так называемая вторичная пневмония, как правило, бактериальная. Они может привести к дыхательной недостаточности и смерти.
Собственно говоря, вирус гриппа не единственное, что представляет опасность. Точно так же опасные осложнения могут развиться после простуды, или китайского коронавируса. Поэтому любая простудная опасность тем сильнее, чем серьезнее у пациента проблемы с сердцем.
Осложнения на сердце после гриппа включают в себя:
Миокардит (воспаление сердечной мышцы);
Острую сердечную недостаточность;
При этом они наиболее вероятны для людей с уже имеющимися хроническими заболеваниями. Есть исследование, опубликованное в Медицинском журнале Новой Англии в 2018 году, которое выводит корреляцию между гриппом и вероятным инфарктом миокарда в течение одного года после перенесенной инфекции.
Почему возможны осложнения на сердце после гриппа?
Как мы уже сказали, вирусная инфекция запускает воспалительный процесс, который затрагивает все органы и системы человека. Иммунитет реагирует на вторжение резким подъемом температуры, повышением давления. Увеличивается частота сердечных сокращений и, соответственно, возрастает нагрузка на сердце.
Кроме того, сам вирус, активно размножаясь, губит здоровые клетки. При неправильном лечении или его отсутствии последствия могут быть любыми. Собственно говоря, миокардит является одним из них.
Кто подвержен наибольшему риску развития осложнений гриппа?
Первыми в группе риска идут, конечно, сердечники. Следом идут люди со слабой иммунной системой – как правило, младенцы и старики (от 65 лет). Опасен грипп и для беременных, поскольку иммунитет женщины во время вынашивания ребенка также часто ослаблен.
Самая большая проблема при лечении осложнений на сердце после гриппа
Известно, что некардиологические осложнения после гриппа тоже значительно влияют на здоровье сердца. Пневмония и дыхательная недостаточность довольно сложны для лечения, поскольку требуют серьезной комбинации препаратов. В особо тяжелых случаях пациенту требуется помещение в реанимацию и подключение к ИВЛ.
Как мне избежать гриппа и осложнений на сердце?
Лучший метод – это проактивная профилактика.
Обязательно сделайте сезонную прививку от гриппа. Делать её нужно всем, у кого есть хронические заболевания, вроде ревматоидного артрита, ССЗ или сахарного диабета;
В период эпидемии соблюдайте личную гигиену. Практика чистых рук – краеугольный камень в этом деле;
Держите сердце под контролем. Если вы осведомлены о своем диагнозе, то регулярно замеряйте давление, вовремя принимайте все назначенные врачом препараты. Также будет нелишней умеренная физическая нагрузка (естественно, по рекомендации кардиолога);
Не отвергайте любые гриппоподобные симптомы, особенно если находитесь в группе риска. При первом же недомогании записывайтесь на прием к врачу;
Если все-таки заболели – отдыхайте и ни в коем случае не пытайтесь переболеть на ногах. Как показывает практика, именно этим пунктом люди пренебрегают чаще всего, и именно он является главным фактором осложнений на сердце после гриппа.
При этом распознать его довольно непростая задача. Вам понадобится пройти тщательное обследование:
Сдать общий анализы крови (особое внимание на лейкоциты и СОЭ) и биохимический анализ (C-реактивный белок, креатинфосфокиназа, лактатдегидрогеназа);
Пройти рентгенограмму и снять ЭКГ;
Также будет нелишне сделать суточный тест ЭКГ и ЭхоКГ.
Можно ли делать прививку от гриппа с больным сердцем?
Сердечники действительно опасаются прививаться от гриппа из-за побочных эффектов. Однако общие преимущества для здоровья многократно перекрывают редкие и довольно легкие симптомы.
Другие напротив полагают, что прививка от гриппа бесполезна. Это опровергают ежегодные данные статистики. Так, Центры по контролю и профилактике заболеваний США отмечают, что сезонная вакцинация снижает заболеваемость на 40–60% ежегодно. Да, стопроцентной гарантии вакцина не дает, но уж точно помогает перенести грипп легче и без серьезных последствий.
Инфаркт миокарда – неотложное состояние, возникающее из-за острого нарушения кровоснабжения сердечной мышцы. Это состояние непосредственно угрожает жизни, и потому требует принятия неотложных мер помощи в остром периоде, а также адекватного лечения после его перенесения.
Механизм образования инфаркта
Обширность инфаркта определяется величиной пораженного участка сердечной мышцы. Инфаркт может быть настолько обширен и располагаться таким образом, что сердце не может больше выполнять свои функции, и человек умирает. Бывают, напротив, случаи микроинфаркта – когда произошло поражение небольшого сосуда, настолько небольшого, что человек даже не замечает момента, когда инфаркт происходит, а обнаруживается он лишь случайно, при обследовании по иному поводу.
Тем не менее, все без исключения случаи острого нарушения кровоснабжения сердечной мышцы представляют серьезную опасность, которую нельзя недооценивать. Дело в том, что после перенесенного инфаркта пострадавший участок миокарда уже не восстанавливается, на его месте образуется рубец из фиброзной ткани. Сократительная способность сердечной мышцы ухудшается, а значит, необратимо ухудшается функция сердца в целом.
Признаки инфаркта
Как говорилось выше, инфаркт чаще происходит у пожилых людей, уже страдающих заболеваниями сердца. Однако нередки случаи, когда человек и не догадываются о том, что его сердце работает с нарушениями, инфаркт может происходить даже у людей молодого возраста. Поэтому важно знать признаки инфаркта и уметь оказать первую помощь, даже если у вас в окружении нет людей, относящихся к группе риска.
Итак, основные признаки инфаркта:
- Боль в сердце высокой интенсивности и длительности – от четверти часа до нескольких часов. Боль локализуется за грудиной, но может отдавать в руку, лопатку, плечо, шею. От приступа стенокардии она отличается тем, что прием нитроглицерина не помогает купировать болевой синдром;
- Страх смерти. Нередко уже после перенесенного инфаркта пациенты отмечают, что страх этот носит иррациональный характер;
- Ухудшение общего состояния: бледность кожных покровов или наоборот, нездоровая краснота, холодный пот, одышка.
Астматический инфаркт – напоминает собой приступ астмы, при этом боли в сердце отсутствуют или незначительны. Пациент задыхается, но препараты, обычно купирующие приступ астмы, ему не помогают.
Церебральный (мозговой) инфаркт – состояние протекает как инсульт. Проявляется нарушением речи, координации движений, возможно появление острой головной боли (как при инсульте).
Немой инфаркт – по общему мнению кардиологов, это самая опасная форма инфаркта, которая долго не обращает на себя внимания, так как признаки острого состояния фактически отсутствуют. Пациент отмечает лишь незначительное ухудшение общего состояния, у него появляется одышка и слабость, особенно при движении, но при этом он, как правило, продолжает вести привычный образ жизни. Немой вариант опасен тем, что ни первая помощь, ни специализированная кардиологическая помощь своевременно не оказываются, между тем функционирование сердца ухудшается.
Как правило, в перечисленных случаях инфаркт обнаруживается при проведении электрокардиограммы, поэтому ее назначают практически всегда, когда пациент обращается с серьезным недомоганием к врачу.
Оказание первой помощи при инфаркте

При подозрении на инфаркт следует незамедлительно вызывать скорую помощь, причем важно указать оператору, что требуется именно кардиологическая помощь – в этом случае высылается специализированная бригада, имеющая в своем распоряжении необходимое оборудование.
Дальнейшие меры по оказанию первой помощи при инфаркте следующие:
- Пациента уложить, обеспечить доступ свежего воздуха: приоткрыть окно или форточку, ослабить тугую одежду;
- Дать таблетку нитроглицерина под язык. Несмотря на то, что при инфаркте нитроглицерин не в состоянии снять болевой приступ, все же препарат оказывает лечебное действие. Внимание! – в ожидании приезда скорой помощи можно давать не более трех таблеток нитроглицерина;
- Дать пострадавшему таблетку или две аспирина (он также известен как ацетилсалициловая кислота). Аспирин способствует разжижению крови, тем самым улучшая кровоснабжение сердца в условиях ишемии, кроме того, он обладает обезболивающим действием. Таблетку необходимо разжевать – так действие препарата проявится быстрее.
Если пациент потерял сознание, а пульс не прощупывается или стал нитевидным, необходимо незамедлительно приступать к реанимации:
- Нанести короткий сильный удар кулаком в область грудины, т.н. прекардиальный удар. В отсутствии специальных инструментов он может выполнить роль дефибриллятора и запустить снова остановившееся сердце. Удар следует нанести один раз;
- В случае, если прекардиальный удар не оказал нужного воздействия, незамедлительно начинать делать непрямой массаж сердца, одновременно проводя искусственную вентиляцию легких одним из методов - рот-в-нос, рот-в-рот. Делать это необходимо до приезда скорой помощи.
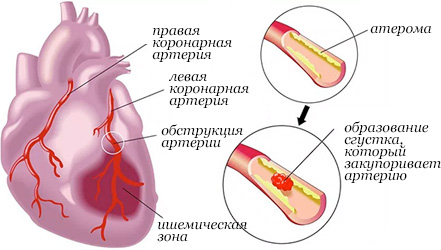
При инфаркте миокарда происходит частичная гибель сердечной мышцы, приводящая к серьезным нарушениям во всей сердечно-сосудистой системе. Во время инфаркта миокарда ослабевает или прекращается совсем приток крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание для сердца.
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
- 1 Сильная боль за грудиной в области сердца, отдающая часто в шею, руку, спину;
- 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может проявлять себя по-разному, это заболевание часто принимают за другие патологии. И только комплексное обследование, включающее проведение УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету, в которую входят только низкокалорийные продукты. Необходимо ограничить потребление соли и жидкости. Рекомендуется употреблять жидкие каши, фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную нежирную говядину.
Во второй половине реабилитационного периода (через две недели) принимается все тоже, но уже можно в отварном, а не протертом виде. Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты, обогащенные калием. Он усиливает отток жидкости из организма и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты, финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным биостимулятором. Мед обогащает организм необходимыми микроэлементами и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль. Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами, а также калий, медь, кобальт, цинк, необходимые для образования эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра в день.
Полезно есть репу, хурму, пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный рацион морепродукты, так как в них содержится йод, кобальт и медь. Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый сок смешать в равных частях с медом. Принимать два, можно и три раза в день по ложке.
- 2 Очень полезна смесь черноплодной рябины с медом, в пропорции 1:2. Принимать один раз в день по столовой ложке.
- 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать в свежем виде.
- 4 В первые реабилитационные дни очень полезен сок из моркови. Свежевыжатый сок нужно пить по пол стакана, с добавлением немного растительного масла, два раза в сутки. Очень полезно совмещать морковный сок с употреблением слабого настоя боярышника в качестве чая.
- 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать неделю. Данная настойка также хорошо помогает при пониженном гемоглобине. Принимать по ¼ чайной ложке трижды в день.
Пациентам, у которых возник инфаркт миокарда на фоне ожирения нужно полностью пересмотреть свой рацион и в последующем, обратившись к специалистам составить диету, направленную на постепенное снижение массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до полной реабилитации необходимо полностью исключить из своего рациона жирные, жаренные, мучные изделия. Запрещено употреблять продукты, приводящие к вздутию живота: бобовые, молоко, мучные изделия. Полностью противопоказано на протяжении всего постинфарктного периода употребление жирных и жареных блюд.
Исключаются из рациона: копчения, маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником, редисом, щавелем, черной смородиной, так как они помимо калия содержат и щавелевую кислоту, запрещенную при сердечных заболеваниях.
Читайте также:


