Хронический амебный гепатит печени

ДЕШЕВЫЕ ЛЕКАРСТВА ОТ ГЕПАТИТА С Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только компания IMMCO поможет вам купить софосбувир и даклатасвир (а так же велпатасвир и ледипасвир) из Индии по самой выгодной цене и с индивидуальным подходом к каждому пациенту!
Симптомы гепатита С

Гепатит С – это одна из наиболее часто встречающихся разновидностей гепатитов, сильнее всего поражающая печень, нарушая при этом ее функционирование. Причем долгое время заболевание может вообще протекать бессимптомно, из-за чего болезнь выявляется слишком поздно. В результате инфицированный может стать скрытым носителем и распространителем вируса.
Амебный гепатит симптомы
Вирусный гепатит С (ВГС) имеет две формы: острую и хроническую. Сразу после заражения наступает инкубационный период, длящийся порой от 6 — 7 недель до полугода. Острая форма Симптомы болезни проявляются после завершения инкубационного периода и выражаются повышенной температурой, головной болью, болями в мышцах и суставах, общим недомоганием и слабостью. Этот период называют еще безжелтушным, он имеет продолжительность 2 ÷ 4 недели. Затем следует желтушная фаза, во время которой у заболевшего может возникнуть желтушный окрас кожи, сопровождаемый болями в правом подреберье, рвотой, поносом, отсутствием аппетита. Но первое, что настораживает — это цвет мочи, которая становится коричневой. Иногда можно наблюдать безжелтушную форму болезни. Во время острой фазы в крови повышается содержание билирубина. Длится она примерно месяц, после чего наступает восстановительный период, протекающий на протяжении нескольких месяцев. После него в 15 – 25% случаев может произойти самовосстановление или же болезнь приобретает хроническую форму.
Симптомы хронического гепатита С
Переход ВГС из острой фазы в хроническую происходит примерно в 80% случаев. Причем у женщин хроническая форма наступает реже, чем у мужчин, да и симптомы заболевания у них выражены слабее. Хотя порой и у мужчин бывают незаметны признаки заболевания, но это не мешает воспалительному процессу, активно протекающему в печени. В результате болезнь принимает сначала хроническую форму, а потом переходит в цирроз или рак печени.
При бессимптомном течении хронического гепатита С (ХГС) заболевание может выражаться в следующих признаках:
- слабости;
- снижении работоспособности;
- ухудшении аппетита.
Периодически в течении болезни наступают волнообразные обострения, сменяющиеся ремиссиями. Но такие обострения редко принимают тяжелую форму. Симптомы ВГС у взрослых пациентов чаще всего выражаются незначительно, тогда как дети страдают сильнее. У них заболевание принимает более агрессивную форму, сопровождаясь обострением и возникновением осложнений в виде цирроза. Признаки хронического вирусного гепатита С (ХВГС) усугубляются от воздействия неблагоприятных факторов, к которым относятся:
- тяжелые физические или нервно-психические нагрузки;
- неправильное питание;
- злоупотребление алкоголем.
Причем последний из факторов наиболее сильно оказывает свое негативное действие на печень заболевших ХВГС. Происходит это из-за того, что у пациентов может развиться алкогольный токсический гепатит, усиливающий проявления ХВГС и способствующий возникновению осложнений в виде цирроза. Волнообразные изменения свойственны не только ходу течения болезни, они непосредственно отражаются также на лабораторных показателях. Из-за этого в крови пациентов периодически замечают повышение уровня билирубина и печеночных ферментов.
Причем длительный период времени регистрируются нормальные значения лабораторных показателей даже при наличии изменений в печени. Это вынуждает проводить чаще лабораторный контроль — не реже одного – двух раз в течение года. Поскольку у ВГС симптомы не всегда проявляются в ярко выраженной форме, следует обратить внимание на случаи появления слабости и снижения работоспособности. Заметив за собой такие признаки, имеет смысл обследоваться на наличие заражения ВГС.
Воспалительные процессы, обусловленные паразитарным инфицированием организма, не всегда клинически проявляются сразу после заражения. Зачастую наблюдается инкубационный период, необходимый для активации возбудителя и увеличения численности паразитов.

В этой статье мы подробно разберем, что такое амебный абсцесс печени, и чем он опасен для человека.
Воспалительное изменение печеночной ткани с присутствием гнойного компонента носит название абсцесса печени. Учитывая разнообразие причин его развития, он может быть следствием как паразитарного, так и бактериального инфицирования организма. В данном случае провоцирующим фактором является дизентерийная амеба, которая проникает в ткани железы посредством портальной вены из толстого отдела кишки.
Обычно поражение печени амебиазом является осложнением прогрессирования кишечного паразитарного заболевания (до 25% случаев). Заболевание чаще всего регистрируется в среднем возрасте с преобладанием мужской части населения (в 6 раз чаще).
Полость с гноем в железистых тканях в большинстве случаев является одиночным образованием, достаточно крупного размера, и локализуется преимущественно в правой доле органа. Содержимое представлено жидкостью красно-коричневого оттенка.
Любое нарушение структуры железы сопровождается печеночной недостаточностью в той или иной степени. Орган утрачивает способность выполнять физиологические функции, из-за чего страдает не только пищеварительная система, но и весь организм.
Когда речь идет об инфекционном образовании в печени, то помимо развития органной дисфункции существует риск распространения инфекции по брюшной и плевральной полостям.
Непосредственной причиной патологии является энтамеба, которая может вызывать несколько форм заболевания:
устойчивую кисту; гистолитическую форму, при которой поражается кишечник и железа; слабопатогенную регрессирующую.
Формирование внутрипеченочной полости с жидкостью обусловлено проникновением паразитов в печеночные ткани. Заражение человека паразитарными микроорганизмами осуществляется энтеральным способом, когда цисты попадают в пищеварительный тракт. Так, в кишечнике, а именно в толстом отделе, циста трансформируется в просветную форму, после чего человек становится носителем инфекции.
Болезнь развивается при трансформации просветной формы в тканевую. Амебные паразиты проникают в подслизистый слой тонкого кишечного отдела, где начинают интенсивно размножаться. Вследствие этого формируются абсцессы в кишке, после прорыва которых в просвет кишечника происходит поражение слизистой в виде язвенных дефектов. При рубцевании язв может уменьшаться диаметр кишечника, что сопровождается запорами. После попадания амеб в кровеносные сосуды происходит заражение внутренних органов.

Паразиты с током крови быстро проникают в печень и вызывают некротические процессы. В результате отмирания гепатоцитов (печеночных клеток) с последующим расплавлением участка ткани формируются полости с гнойным содержимым.
Они могут быть одиночными, а также множественными (в редких случаях).
Заметим, что в абсцессах зачастую находится много паразитов, однако иногда полости могут самостоятельно санироваться. После этого содержимое полости приобретает густую консистенцию с шоколадным оттенком.
В 40% случаев амебное заражение печени может сопровождаться инфицированием железы кишечной палочкой, вследствие чего содержимое приобретает желто-зелёный окрас с запахом каловых масс.
При обследовании, когда содержимое полости подвергается бактериологическому анализу, могут обнаруживаться бактерии. Что касается простейших микроорганизмов, они находятся в стенках гнойников.
Если сравнивать паразитарные абсцессы с бактериальными, для амебных полостей в печени на начальной стадии не характерна высокая лихорадка. Со временем, когда присоединяется вторичная инфекция, гипертермия может достигать 40 градусов. Для дифференциальной диагностики важно уточнить факт перенесенной дизентерии кишечника.
Зачастую симптомы печеночного поражения маскируются кишечными проявлениями дизентерии. Следует помнить, что появление полостей в паренхиме печени может наблюдаться спустя пару месяцев или лет после перенесенного паразитарного заболевания с кишечной локализацией.
Болезнь может протекать по типу острого паразитарного процесса или иметь хроническое течение. В зависимости от этого симптоматика может быть ярко выраженной или стертой. Обычно клиническая картина представлена многочисленными признаками, однако сильно обращает на себя внимание лишь гипертермия, а также болевой синдром в животе.
При пальпации (прощупывании) зоны правого подреберья врач обнаруживает гепатомегалию (увеличение размеров печени), что свидетельствует о появлении дополнительного образования в паренхиме органа.
Симптомы острой формы представлены:
лихорадкой свыше 39 градусов; выраженным ознобом; сильным недомоганием; обильным потовыделением.
Что касается хронического течения, для него характерна субфебрильная гипертермия, чувство разбитости и небольшая слабость. Не стоит забывать, что при заболевании регистрируется:
желтушный синдром, когда кожные покровы, слизистые приобретают желтушный оттенок, темнеет моча и обесцвечиваются каловые массы; диспепсические расстройства в виде тошноты, рвоты и отрыжки; кишечная дисфункция (диарея, урчание и вздутие); уменьшение массы тела.
Отдельно следует сказать о гепатомегалии как о важном признаке поражения печени. Выявление увеличенных размеров органа помогает в диагностике паразитарного заболевания. В зависимости от объема и локализации гнойника увеличение железы может наблюдаться частичное или полное. Так, по мере нарастания объема печени отмечается компрессия окружающих органов – сдавление диафрагмы или кишечника.
Все это приводит к появлению клинических признаков кишечной дисфункции (запоров, метеоризма), а также затрудненному дыханию из-за нарушения экскурсии (движения) диафрагмы и уменьшения объема легких.
При больших размерах абсцесса может визуально наблюдаться выпячивание органа в правом подреберье или желудочной зоне (в зависимости от расположения паразитарной полости).
От степени гепатомегалии зависит выраженность болевого синдрома. На начальном этапе при небольшом размере гнойника пациента беспокоит тяжесть в правом подреберье. Она постепенно переходит в болезненность и в конечном итоге проявляется в виде острой боли. Чтобы несколько уменьшить ее интенсивность, порой достаточно изменить положение тела. Однако иногда это может, наоборот, усилить болевой синдром.
При локализации гнойника в правой части органа болезненность может распространяться в правое плечо, зону спины, шеи, а также правые отделы живота. Если гнойник располагается в левой доле железы, боль может иррадиировать в желудочную зону, спину, левые отделы живота и лопатку.

При отсутствии терапии заболевание сопровождается диффузным печеночным поражением и осложнениями, которые связаны с распространением паразитарных микроорганизмов. Среди наиболее частых нежелательных последствий амебного абсцесса следует выделить следующие:
нарушение целостности стенки гнойника с прорывом в плевральную полость. Вследствие этого паразиты инфицируют плевру, вызывая амебную эмпиему; при проникновении паразитов в легочную ткань наблюдаются признаки абсцесса легкого. Также не исключена вероятность формирования бронхоплеврального свища; если гнойник располагается в левой доле железы, существует риск поражения миокарда. Подобное наблюдается в 1-2% случаев. В диагностике главное – вовремя обнаружить серозную жидкость в полости перикарда, что указывает на высокий риск прорыва амебного абсцесса в перикардиальную полость. Паразитарное воспаление перикарда может стать причиной развития сдавливающего перикардита, из-за чего появляются признаки нарушения кардиального ритма, стенокардия, одышка и другие проявления сердечной недостаточности; при распространении возбудителя с током крови возможно инфицирование головного мозга с формированием абсцесса в тканях.
При обращении к врачу первым делом опрашиваются симптомы болезни (наличие признаков кишечной дисфункции, лихорадки или дискомфорта в правом подреберье). Затем проводится физикальное обследование, в ходе которого:
осматриваются кожные покровы, оценивается цвет, наличие сосудистых звездочек и отеков; прослушиваются легкие (аускультация) – для обнаружения зон ослабленного дыхания и наличия хрипов; перкутируются легкие (простукиваются) – для выявления участков уплотненной ткани и жидкости в синусах; пальпируется (прощупывается) живот с прицельным вниманием на зону правого подреберья. Врач оценивает границы печени, которые в норме не должны выходить за пределы правой реберной дуги. При гепатомегалии специалист приблизительно указывает, насколько сантиметров нижняя граница железы ниже реберной дуги (1-5 см).
Ведущим методом диагностики является лабораторное исследование. В связи с этим врач может назначить анализ каловых масс, а также серологические тесты, например, реакцию гемагглютинации, связывания комплемента или непрямой иммунофлюоресценции.
Положительный результат регистрируется у пациентов с амебным колитом или печеночным абсцессом. При отсутствии клинической симптоматики результаты анализов могут быть отрицательными. Большинство серологических тестов облают высокой чувствительностью, например, у реакции гемагглютинации (РГА) она достигает 99%.

РГА может давать положительный результат не только при остром амебном поражении, но и спустя пару месяцев после болезни, что указывает на перенесенное паразитарное поражение железы. Только по истечении полугода после заболевания тест становится отрицательным.
Учитывая его высокую чувствительность, он часто используется для профилактического обследования людей, которые определенное время находились в эндемичных регионах.
Среди инструментальных методов диагностики предпочтение отдается:
ультразвуковому исследованию. Оно позволяет установить наличие дополнительного образования в паренхиме органа, оценить его размер, структуру, а также осмотреть окружающие органы; КТ, МРТ; ректороманоскопия, в процессе которой проводится забор материала из язвенного дефекта кишечника, в котором обнаруживаются амебы.
Что касается инвазивных методов диагностики, то их применение достаточно опасно, так как существует риск распространения инфекции из гнойника.
Консервативная тактика предусматривает назначение Метронидазола дозой из расчета 30 мг/кг трижды в сутки. Такой схемы следует придерживаться 10 дней. На протяжении следующих 10 дней необходимо принимать половинную дозу. Параллельно на два дня назначается Резохин по 2 г в сутки. Затем 20 дней нужно пить по 0,5 г однократно в сутки. В дальнейшем терапия изменяется на антибактериальные средства группы тетрациклинов.
При неэффективности Метронидазола врач рассматривает вопрос о применении противопаразитарных средств, которые действуют в кишечнике. Так, может назначаться йодохинол по 650 мг трижды в сутки. Данная схема терапии должна соблюдаться 20 дней, что позволяет побороть амебную инфекцию в кишке.
Если после проведенной консервативной терапии по результатам инструментальных исследований не будет прослеживаться положительной динамики, может проводиться пунктирование абсцесса для санации полости. По показаниям (наличие клинических симптомов, неполная санация гнойника) может выполняться наружное дренирование.
Хирургическое вмешательство рекомендуется только после окончания кишечной фазы болезни.
Острый гепатит:
Макрокартина: внешний вид печени при остром гепатите зависит от характера развивающегося воспаления.
Острый экссудативный гепатит. Серозный гепатит при тиреотоксикозе; экссудат пропитывает строму печени. Гнойный гепатит при гнойном холангите и холангиолите;экссудат диффузно инфильтрирует портальные тракты или образовывает гнойники (пилефлебитические абсцессы печени при гнойном аппендиците, амебиазе; метастатические абсцессы при септикопиемии).
Острый продуктивный гепатит. Дистрофия и некроз гепатоцитов различных отделов дольки и реакция ретикулоэндотелиальной системы печени. Гнездные или разлитые инфильтраты пролиферирующих звездчатых ретикулоэндотелиоцитов (купферовских клеток), эндотелия, к которым присоединяются гематогенные элементы.
Хронический гепатит.
Макрокартина: печень увеличена и плотна. Капсула очагово или диффузно утолщена, белесовата. Ткань печени на разрезе имеет пестрый вид.
Деструкция паренхиматозных элементов, клеточная инфильтрация стромы, склероз и регенерация печеночной ткани в различных сочетаниях:
1) активный (агрессивный): резкая дистрофия и некроз гепатоцитов (деструктивный гепатит), выраженная клеточная инфильтрация, охватывающая склерозированные портальные и перипортальные поля, проникающая внутрь дольки.
2) персистирующий: дистрофические изменения слабо выражены, диффузная клеточная инфильтрация портальных полей, реже – внутридольковой стромы;
3) холестатический: холестаз, холангит и холангиолит, сочетающиеся с межуточной инфильтрацией и склерозом стромы, а также с дистрофией и некробиозом гепатоцитов.
+ хронический лобулярный гепатит (при вирусах): внутридольковые некрозы групп гепатоцитов и лимфоидно-клеточная инфильтрация.
Исходгепатита зависит от характера и течения, от распространенности процесса, степени поражения печени и ее репаративных возможностей. В легких случаях возможно полное восстановление структуры печеночной ткани. При остром массивном повреждении печени, как и при хроническом течении гепатита, возможно развитие цирроза.
Вирусный гепатит
Вирусный гепатит (болезнь Боткина) – вирусное заболевание, характеризующееся преимущественно поражением печени и пищеварительного тракта.
Этиология и эпидемиология:
1) вирус А (HAV): РНК-содержащий. Путь передачи: фекально-оральный. Источник: больной, вирусоноситель. Инкубационный период: 15-45 дней. Характерны эпидемические, течение острое → не ведет к циррозу печени;
2) вирус В (HBV): ДНК-содержащий. Путь передачи: переливание крови, инъекции, татуировка. Источник: больной, вирусоноситель. Инкубационный период: 25-180 дней. Распространен во всех странах мира, тенденция к учащению, сопутсвует СПИДу. Течение острое иди хроническое;
4) вирус С (гепатит ни А ни В): в 50% случаев он имеет хроническое течение.
Вирусный гепатит В
Этиология.ДНК-содержащий вирус (частица Дейна), включающий 3 антигенные детерминанты:
1) поверхностный антиген (HBsAg);
2) сердцевидный антиген (HBcAg) – патогенность вируса;
3) маркер ДНК-полимеразы (HBeAg).
Патогенез.Вирусно-иммуногенетическая теория: разнообразие форм вирусного гепатита В связана с особенностями иммунного ответа на внедрение вируса.
Первичная репродукция вируса в регионарных лимфатических узлах → вирусемия (переносится эритроцитами) → повреждение эритроцитов → антиэритроцитарные антитела → генерализованная реакция лимфоцитарной и макрофагальной систем (лимфоаденопатия, гиперплазия селезенки, аллергические реакции) → избирательное проникновение вируса в гепатоциты (обладает гепатотропностью) → образование печеночного липопротеина (аутоантиген) → аутоиммунизация → образование иммунных комплексов HBsAg + АТ → повреждение гепатоцитов иммунным клеточным или антителозависимым цитолизом (непосредственного цитопатического действия нет) → некроз, захватывающий различную площадь печеночной паренхимы:
2) ступенчатый: периполез (соприкосновение лимфоцита с гепатоцитом, что может сопровождаться лизисом мембраны гепатоцита) или эмпериополез (пенетрация лимфоцитом плазмолеммы и внедрение в цитоплазму гепатоцита с последующим его лизисом) лимфоцитов;
2. субмассивный (мультилобулярными);
Классификация по клинико-морфологическим формам:
1) острая циклическая (желтушная);
3) некротическая (злокачественная, фульминантная, молниеносная);
Патологическая анатомия.Внепеченочные изменения: катаральное воспаление слизистой оболочки верхних дыхательных путей и пищеварительного тракта. Дистрофические изменения эпителия почечных канальцев, мышечных клетках сердца и нейронах ЦНС.
Острая циклическая (желтушная) форма. Частиц вируса и антигенов нет в ткани печени (HBsAg обнаруживается при затянувшемся).Морфологические изменения зависят от стадии:
1) стадия разгара (1-2-я неделя):
Микрокартина. Нарушение балочного строения печени, выраженный полиморфизм гепатоцитов (двуядерные и многоядерные клетки), в клетках видны фигуры митоза. Гидропическая и баллонная дистрофия гепатоцитов. Пятнистые и сливные некрозы, тельца Каунсильмена (гепатоциты в состоянии коагуляционного некроза: округлые эозинофильные гомогенные образования с пикнотичным ядром или без ядра).
Портальная и внутридольковая строма диффузно инфильтрирована лимфоцитами и макрофагами с примесью плазматических клеток, эозинофильных и нейтрофильных лейкоцитов. Число звездчатых ретикулоэндотелиоцитов увеличено. Клетки инфильтрата выходят из портальной стромы в паренхиму дольки → разрушение гепатоциов пограничной пластинки → перипортальные ступенчатые некрозы. Капилляры переполнены желчью.
2) стадия выздоровления (4-5-я неделя):
Макрокартина. Печень нормального размера, ↓ гиперемия; капсула утолщена, тусклая, между капсулой и брюшиной небольшие спайки.
Микрокартина.Восстановление балочного строения долек, уменьшение степени некротических и дистрофических изменений. Выражена регенерация гепатоцитов. Лимфомакрофагальный инфильтрат становится очаговым. На месте сливных некрозов огрубение ретикулярной стромы и разрастание коллагеновых волокон.
Безжелтушная форма.
Макрокартина. «Большая красная печень (возможно поражение лишь одной доли) выражена меньше.
Микрокартина.Баллонная дистрофия гепатоцитов, очаги некроза, редко тельца Каунсильмена, пролиферация звездчатых ретикулоэндотелиоцитов; воспалительный лимфомакрофагальный и нейтрофильный инфильтрат не разрушает пограничную пластинку; холестаз отсутствует.
Некротическая (злокачественной, фульминантной, молниеносной) форма.
Макрокартина. Печень быстро уменьшается в размерах, серо-коричневая или желтая; капсула морщинистая.
Микрокартина.Прогрессирующий некроз паренхимы: мостовидные или массивные; тельца Каунсильмена, скопления звездчатых ретикулоэндотелиоцитов, лимфоцитов, макрофагов, нейтрофилов. Стаз желчи в капиллярах. Гепатоциты сохранены на периферии долек в состоянии гидропической или баллонной дистрофии. В участках резорбции некротических масс обнаженная ретикулярная строма, просветы синусоидов резко расширены, полнокровны; многочисленные кровоизлияния.
Холестатическая форма.У пожилых.
Микрокартина. Внутрипеченочный холестаз и воспаление желчных протоков (холангиты, холангиолиты): желчные капилляры и желчные протоки портальных трактов переполнены желчью, желчь в гепатоцитах и звездчатых ретикулоэндотелиоцитах. Гепатоциты центральных отделов долек в состоянии гидропической или баллонной дистрофии; тельца Каунсильмена. Портальные тракты расширены, инфильтрированы лимфоцитами, макрофагами, нейтрофилами.
Хроническая форма. Степень распространенности некроза – критерий активности (тяжести) гепатита.
Макрокартина. Желтуха, множественные кровоизлияния в коже, серозных и слизистых оболочках, увеличение лимфоузлов, селезенки (гиперплазия ретикулярных элементов), системные поражения экзокринных желез (слюнных, желудка, кишечника, ПЖЖ) и сосудов (васкулиты, гломерулонефрит).
3) лобулярный гепатит.
Исходы:
1) выздоровление с восстановлением структуры печени;
2) некротическая форма острого вирусного гепатита В и хронический активный гепатит → постнекротический крупноузловой цирроз печени;
3) хронический персистирующий гепатит → активный гепатит → цирроз печени.
Смерть:
1) некротическая форма острого вирусного гепатита В и хронический активный гепатит с исходом в цирроз → печеночная недостаточность → смерть от печеночной комы;
2) гепаторенальный синдром.
Алкогольный гепатит
Алкогольный гепатит– острое или хроническое заболевание печени, связанное с алкогольной интоксикацией.
Этиология.Алкоголь (этанол).
Патогенез.Алкоголь (этанол) – гепатотоксический яд → ↑концентрация → некроз печеночных клеток + угнетение регенераторных возможностей печени (+ аутоиммунный механизм: аутоантиген – алкогольный гиалин) → повторные атаки острого алкогольного гепатита → хронический персистирующий гепатит (доброкачественное течение при прекращении употребления алкоголя) → портальный цирроз печени / хронический активный алкогольный гепатит → постнекротический цирроз печени.
Не нашли то, что искали? Воспользуйтесь поиском:
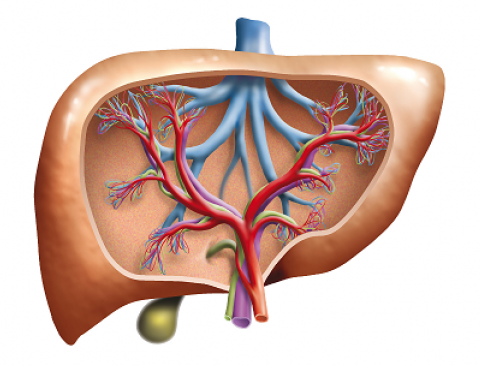
В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени.
Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
В данной статье вы найдете ответы на следующие вопросы: что такое хронический гепатит, каковы его причины и признаки, как лечить хронический гепатит у детей и взрослых.
Хронический (активный) гепатит печени – что это такое? Так называется воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости.
По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
Классификация хронического гепатита
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии).

Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной – АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной – концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной – АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита.
- 0 стадия – фиброз отсутствует
- 1 стадия – незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия – умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия – признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Причины и патогенез хронического гепатита
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени. Но специалисты выделяют некоторые особенности патогенеза в зависимости от этиологических факторов.
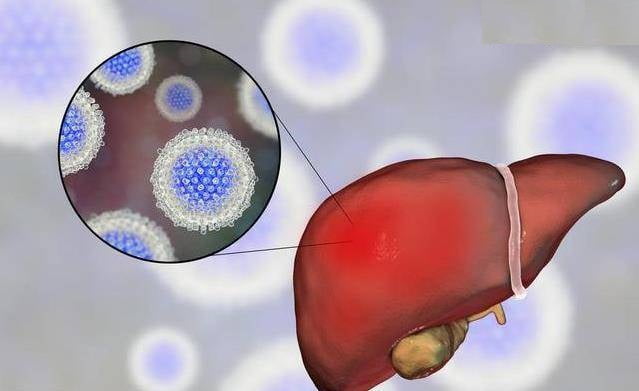
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов.
Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система.
Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может нерациональное питание, злоупотребление алкоголем, неправильный образ жизни, инфекционные заболевания, малярия, эндокардит, различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Основные симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме.
У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
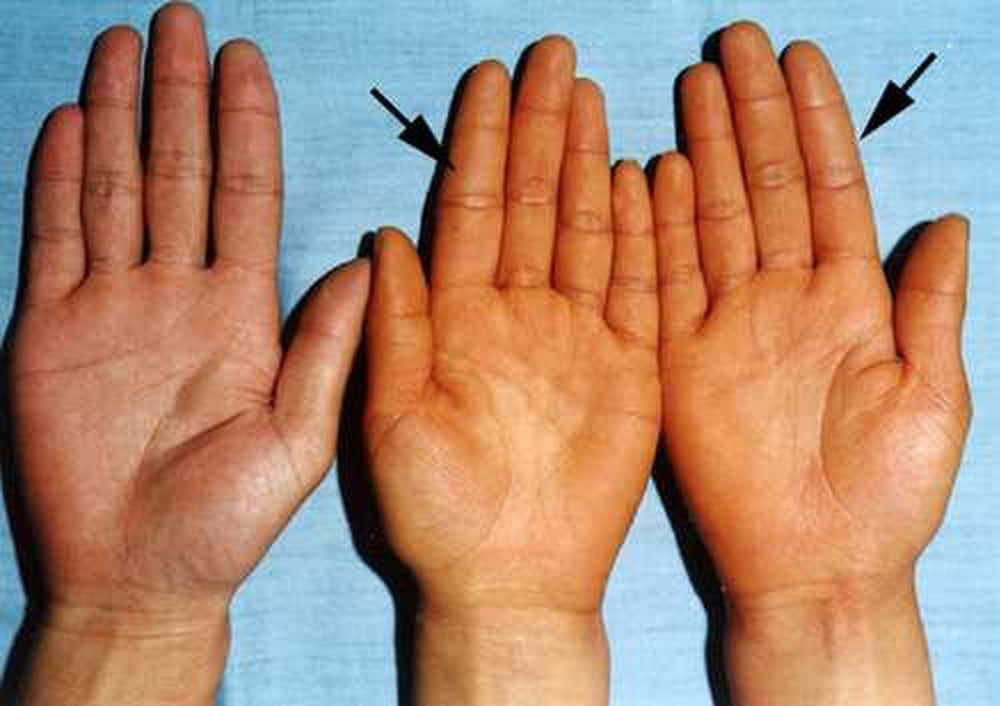
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных, диагностируются внепеченочные признаки хронического гепатита: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный хронический гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.

Диагностика хронического гепатита
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа – anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму).
Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С – Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения.
Лечение хронического гепатита
Лечение хронического гепатита преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной.
Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5).
Нередко применяют витамины в инъекциях: В1, В6, В12.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств.
В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз хронического гепатита
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями.
Для экстренной профилактики и лечения хронического гепатита В (с целью полного излечения) в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени.
Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Читайте также:


