Кашель при вирусной пневмонии
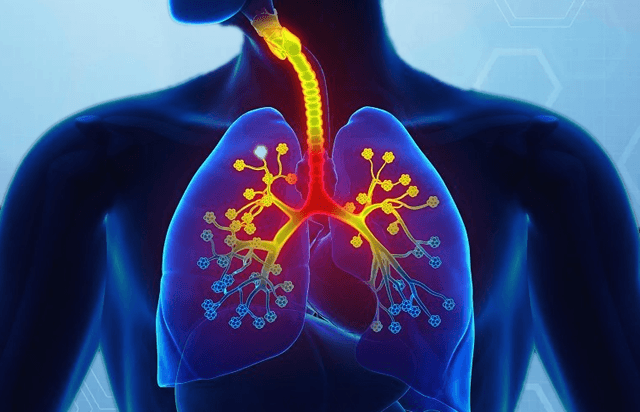
Когда наступает сезон простуды и гриппа, пневмония отстаёт не сильно. Те же самые вирусы, которые вызывают у вас чихание и повышение температуры, также могут заразить ваши легкие. И врачи говорят, что если вы боретесь с простудой или гриппом, вы также более подвержены бактериальной форме пневмонии.
Но, не думайте, что вы защищены от инфекции, когда зима закончится. Несмотря на сезонный всплеск, это общее заболевание легких может возникнуть в любое время года. Пневмония распространяется при кашле, чихании и прикосновениях или при вдыхании зараженного воздуха. Вы также можете получить её, вдыхая инородные тела в легкие.
Маленькие дети, пожилые люди и люди с ослабленной иммунной системой особенно уязвимы, говорят врачи. Но, даже здоровые молодые люди могут попасть в больницу или умереть от пневмонии, когда она приобретает тяжелую форму.
Обычно ваш нос и дыхательные пути отфильтровывают нежелательные элементы. Но, когда эти захватчики достигают одного или обоих легких (часто после того, как вы простудились или заболели гриппом), или, если ваша иммунная система слишком слаба, чтобы защититься от инфекционной атаки, крошечные воздушные мешочки в ваших легких, называемые альвеолами, воспаляются и наполняются жидкостью или гноем.
Пневмония у взрослых обычно обусловлена бактериальной инфекцией. Streptococcus pneumoniae (также известный как пневмококк) часто несёт ответственность за её развитие. У детей виновниками чаще являются вирусы. Причины вирусной пневмонии включают грипп (вирус гриппа), риновирус (простуда) и RSV (респираторно-синцитиальный вирус). Грибки и химические вещества также могут поражать легкие.
Вот некоторые общие признаки и симптомы пневмонии. Если вас что-то беспокоит, проверьтесь!
Кашель при пневмонии
В зависимости от типа пневмонии и других факторов у вас может быть сухой кашель или грудной с мокротой. У людей с типичной бактериальной пневмонией чаще возникает кашель с мокротой.
В отличие от этого, вирусная пневмония часто (но не всегда) характеризуется меньшим выделением мокроты, а у людей, чья иммунная система работает плохо, слизь вообще не производиться.
Лихорадка при пневмонии
Повышенная температура тела очень часто связана с бактериальной и вирусной пневмонией.
Однако, отсутствие лихорадки не исключает воспаления легких. Низкая температура, известная как субфебрильная, также может быть признаком бактериальной пневмонии, и встречаются случаи пневмонии при отсутствии изменений температуры тела.
Озноб при пневмонии
Озноб при кашле может быть признаком воспаления легких, и мы не говорим о мурашках, которые вы получаете, когда температура падает. Озноб, связанный с пневмонией, обычно наступает быстро, и он может быть довольно интенсивным. Этот тип дрожи обычно сопровождается лихорадкой и может сигнализировать о размножении бактерий в кровотоке.
Сбивчивое дыхание
Если у вас пневмония, у вас могут быть проблемы с дыханием. Вы можете иметь увеличенную частоту дыхания из-за стремления организма компенсировать дефицит кислорода в крови.
Если инфекция нарушает работу легких, вы не сможете доставить достаточное количество кислорода в кровь. Некоторые люди нуждаются в дополнительном кислороде или лечении, восстанавливающим дыхание. В серьезных случаях, в дыхательные пути вставляется трубка, чтобы помочь человеку дышать.
У ребенка с пневмонией, которому трудно дышать, губы или ногти становятся синеватыми. Если вы заметили это у своих детей, немедленно свяжитесь с врачом.
Дискомфорт в груди или боль
По словам врачей, затрудненное дыхание или кашель могут привести к истощению мышц, что затруднит дыхание. Если вы испытываете острую боль в груди, это может быть связано с воспалительными эффектами по всему телу. В некоторых случаях пневмония может привести к инфаркту. Позвоните своему врачу или в скорую помощь, если у вас внезапная боль в груди и другие симптомы сердечного приступа.
Липкая или потная кожа
Когда ваше тело пытается бороться с инфекцией, такой как пневмония, у вас может быть обильное потоотделение или кожа, которая кажется липкой на ощупь.
Не воспринимайте этот симптом легкомысленно, поскольку он может быть признаком сепсиса, потенциально опасного для жизни осложнения пневмонии, возникающего в ответ на проникновение бактерий в кровь.
Головокружение или спутанность сознания
Когда пневмония осложняется сепсисом, собственная иммунная система организма начинает сеять хаос. Кровяное давление падает, мочеиспускание ослабляется и даже могут быть затронуты когнитивные способности. Вы можете почувствовать головокружение или замешательство, признак того, что вам нужен стационарный уход!
Неспецифические симптомы пневмонии
Как и у взрослых, у младенцев и маленьких детей с пневмонией может быть жар, озноб или затрудненное дыхание. Но, следите за менее специфическими симптомами. Например, дети могут плохо есть и отказываться от питья. У детей может быть потеря аппетита. Младенцы будут плакать чаще, чем обычно. Ваш малыш мало активен. Пневмония у детей также может привести к появлению болей в животе или рвоте.
Как определить – это бронхит или пневмония?
Ключевая разница между бронхитом и пневмонией – это объём симптомов и их тяжесть.
Бронхит – это инфекция внутренней слизистой оболочки ветвистых проходов (так называемых, бронхов), которые переносят воздух в легкие.
У здорового человека бронхит, как правило, проявляется только кашлем. О пневмонии стоит задуматься, когда кашель сочетается с лихорадкой и проблемами с дыханием.
Конечно, когда вы болеете одним из этих состояний, вы не сможете отличить одно от другого – ещё одна причина, по которой важно обратиться за медицинской помощью. Врач может назначить рентген грудной клетки, чтобы определить, является ли бронхит или пневмония причиной ваших симптомов.
При заболевании органов дыхания организм человека начинает бороться с вирусом. Выделения, образующиеся в результате этой борьбы, выводятся наружу благодаря кашлевому рефлексу. Его вызывают сокращения мышц дыхательных путей. Реакция организма на заболевание наступает достаточно быстро. Поэтому позывы кашля при пневмонии или воспалении легких появляются в самом начале развития болезни. Так организм готовится к отхаркиванию вредных веществ, образующихся в результате его борьбы с болезнетворными бактериями.
Кашлевой рефлекс является очень важным при целом ряде болезней человека и особенно при пневмонии. К нему принято относиться негативно, так как он может свидетельствовать о появлении заболевания. Но на самом деле такой рефлекс скорее свидетельствует о здоровой иммунной системе. Она стремится очистить организм от вредных для него веществ.

Какой бывает у взрослых
Рефлекс откашливания при воспалении легких может выражаться по-разному. Обычно это связано с разными этапами заболевания. В зависимости от них кашель может быть разных видов:
Наиболее понятными видами кашля для обычных взрослых людей являются сухой и влажный. Первый может служить одним из первых симптомов пневмонии у взрослых. Он появляется вначале заболевания, так как организм уже готовится удалить из дыхательных органов появившиеся там выделения, но самих выделений еще мало. Поэтому такой вид называют непродуктивным. Постепенно защитные силы организма все активнее начинают бороться с болезнетворными бактериями, когда отходов борьбы становится больше, они отхаркиваются и кашель становится влажным появляется насморк. Поэтому такой вид чаще называют продуктивным.
ВАЖНО! Пневмония — серьезное заболевание, которое может угрожать жизни больного. Чтобы помочь иммунитету организма справиться с болезнетворными бактериями, необходимо вмешательство врача. Только он может точно определить вид кашля и поставить правильный диагноз, изучив остальные симптомы.
Характер кашля лучше всего знакомы врачам-пульмонологам — специалистам в области лечения заболеваний дыхательных органов. Обследуя больного, помимо сухого и влажного они могут определить такие виды кашля, как: спастический — сопровождающийся приступами и свистящими звуками; сиплый — вызываемый воспалением связок или битональный — со звуками высокого и низкого тембров, свидетельствующими о язвах в тканях легких.
Разрушение тканей легкого может вызвать наличие крови в отхаркиваемой мокроте. Проявляющаяся с такими симптомами пневмония всегда является особенно тяжелым заболеванием. Однако, незначительное количество крови может быть в слюне и при сухом кашле из лопнувших от перенапряжения кровеносных сосудов. Поэтому для точного понимания ситуации необходимо как можно скорее попасть на прием к врачу.
Если нет симптомов

В ряде случаев течение пневмонии не сопровождается кашлем. Такие случаи встречаются, когда:
- нарушен иммунитет,
- неправильно принимаются лекарства,
- подавляется кашлевой рефлекс.
Кашлевой рефлекс — естественная защитная функция организма. Если он отсутствует при воспалении легких, работа иммунной системы, скорее всего нарушена. Идентифицировать болезнь у взрослых и отслеживать ее течение приходится по другим симптомам и признакам. В таких случаях лечение включает процедуры, удаляющие из организма вредные продукты жизнедеятельности.
Некоторые лекарства, которые принимает больной пневмонией, нацелены на прекращение воспалительного процесса и удаления из легких вредных выделений. Когда нарушается режим приема лекарств, они перестают действовать, потому что организм не реагирует на них. В результате продукты болезнетворной деятельности не удаляются из организма и курс лечения приходится корректировать.
Подавление кашлевого рефлекса в силу индивидуальных особенностей организма пациента, при пневмонии данных симптомов так же может и не быть. Выявить болезнь и определить ее форму в таких случаях сложнее. В результате методы лечения требуют альтернативных способов удаления мокроты из дыхательных органов.
ВАЖНО! При пневмонии очень важно, чтобы образовавшаяся мокрота как можно скорее была удалена из дыхательных органов. Это наряду со специальной терапией ускоряет выздоровление больного.
Сколько может длится
Обычно кашель при пневмонии не проходит на протяжении всего периода заболевания. Если начать лечение своевременно у взрослых и детей, то симптомы кашля пройдут быстрее, так как его причину — воспаление в легких и выделение мокроты — удастся устранить в относительно короткие сроки.
Как долго длится, зависит от сложности течения воспалительного процесса человек может кашлять пол месяца, месяц, а иногда и дольше. Иногда кашель может сохраняться одну – две недели после окончания лечения как остаточное явление. Но в большинстве случаев он проходит вместе с окончанием заболевания, если только болезнь не приняла хроническую форму.
Лечение

Поскольку кашель является результатом воспалительных процессов в легких и отвечает за удаление из организма отработанных продуктов, лечить его нецелесообразно.
Лечение обычно направлено на подавление очага воспаления, для этого, прежде всего, используют антибиотики. Прекращается воспаление, организм не выделяет продуктов борьбы с болезнетворными организмами и откашливать становится просто нечего.
Чтобы ускорить удаление из организма вредных веществ во время курса лечения, медицина наоборот расширяет возможности кашля, предлагая отхаркивающие средства. Они способствуют разжижению и отделению мокроты. Когда воспалительный процесс заканчивается, а его продукты удаляются из организма, кашлевой рефлекс проходит сам собой.
Среди препаратов, превращающих непродуктивный кашель в продуктивный, стоит отметить сиропы Амброксол, Гербион или Аскорил. Можно применять и ингаляции. Например, облегчить откашливание у взрослых и особенно если болеют дети, можно с помощью раствора для ингаляции Амбробене, смешиваемого с физраствором в пропорции 2:1. Но в каждом конкретном случае разрабатывается индивидуальный курс лечения. Поэтому чтобы выбрать препарат, который поможет в случае кашля при пневмонии, необходимо проконсультироваться с лечащим врачом.
Полезное видео
Ознакомьтесь подробно о симптомах пневмонии на видео ниже:
При пневмонии организм пытается бороться с болезнетворными микроорганизмами. Образующаяся мокрота выводится наружу с помощью кашлевого рефлекса. Поскольку организм реагирует на болезнь быстро, кашель — один из признаков воспаления легких. Рассмотрим, почему возникает кашель при пневмонии у детей, как его лечить.
Виды кашлевого рефлекса
Кашель, возникающий при пневмонии, бывает нескольких видов. Часто разграничить их может только специалист. Но родителям стоит знать о них, чтобы среагировать и направить ребенка к пульмонологу:
- Сухой. Возникает на ранней стадии заболевания, когда микроорганизмы только проникают в дыхательные пути. В тканях скапливается экссудат, раздражающий стенки органов. Сухой кашель при пневмонии у ребенка почти всегда сопровождает воспаление легких. Он бывает приступообразный, продолжается несколько дней и переходит во влажный.
- Влажный . Этот тип возникает, когда патогенные микроорганизмы начинают активно размножаться. Между альвеолами скапливается инфильтрат. Влажный кашель чаще бывает у взрослых в начале заболевания. Этот симптом свидетельствует о сильной иммунной системе, которая способна противостоять микробам и защитить организм в начале заражения.
- Лающий . Характерен для вирусной инфекции, при которой поражается трахея и гортань. Этот кашлевой рефлекс характерен для младенцев, больных пневмонией, осложненной трахеитом и ларингитом.
- Спастический. Характерен для аллергических реакций и бронхиальной астмы. У младенцев этот вид сопровождает крупозную пневмонию, проявляется чаще ночью.
- Сиплый. Это сильный симптом, сопровождающийся болью, кровянистыми вкраплениями в мокроте. Данный факт свидетельствует, что воспаление затронуло голосовые связки. Больного госпитализируют.
- Битональный . Симптом сопровождается низкими звуками с высоким свистом в конце. Характерен для тяжелых форм пневмонии, когда в тканях формируются свищи.
- Стаккато . Отрывистый кашлевой рефлекс характерен для воспаления легких, вызванного хламидиями. Его сопровождают звонкие звуки, одышка, повышенная температура тела.
- С обмороками . Синкопа или временная потеря сознания возникает из-за повышенного давления в грудной клетке и притока венозной крови. В результате выброс крови сердцем снижается в объеме и возникает обморок.
Кашель при пневмонии сопровождается и иными симптомами:
- насморком;
- ознобом, потливостью;
- слабостью, сонливостью, утомляемостью;
- нехваткой воздуха, одышкой.
Большинство признаков болезни похожи на ОРВИ. Чтобы диагностировать воспаление, лучше обратиться к врачу. Если вы заметили один из перечисленных симптомов, обязательно покажите ребенка пульмонологу.
Почему появляется кашель при пневмонии
Причиной становятся патогенные микроорганизмы. Когда они проникают в дыхательные пути, в организме включаются механизмы защиты. Гибнущие клетки образуют мокроту, раздражающую нервные центры. Кашель возникает как попытка организма очистить дыхательные пути.
Исключение составляет аллергический кашель. Попадая в дыхательные пути, аллергены раздражают нервные центры и провоцируют возникновение симптома. В любом случае симптоматика свидетельствует о том, что иммунная система активно борется с болезнетворными агентами.
Сколько может длиться кашель?
Симптомы кашля при пневмонии у взрослых и детей продолжаются на протяжении всего заболевания. Если лечение начато вовремя, их удается устранить в короткие сроки. Главное — ликвидировать причину, т.е. патогенные микроорганизмы, провоцирующие появление мокроты.
Как долго продлится кашлевой симптом, зависит от тяжести болезни. Традиционно кашлять придется не менее 2 недель, а иногда и дольше. После выздоровления симптом может сохраняться как остаточное явление. Если болезнь не переходит в хроническую, кашлевой рефлекс прекращается с окончанием терапевтического курса.
Лечение кашля антибиотиками
Независимо от того, какой кашель при пневмонии у детей или взрослых, устранять только этот симптом нецелесообразно. Лечение должно быть направлено на ликвидацию причины заболевания . Традиционно причиной пневмонии становится бактериальная инфекция. Но заболевание может развиваться на фоне первоначального заражения вирусом. В зависимости от возбудителя и назначаются препараты:
- Противовирусные. Эти препараты активизируют иммунитет, ускоряют выздоровление, помогают организму бороться с инфекцией. Популярным медикаментом для лечения воспаления легких остается Лаферобион или его аналог Виферон. Лекарство продается в форме ректальных свечей, раствора для небулайзера. В тяжелых случаях его вводят в форме инъекций.
- Антибиотики. Чтобы избавиться от бактерий — главной причины воспаления, назначают антибактериальные препараты. Существует много видов антибиотиков, которые подбираются в зависимости от типа возбудителя: пенициллины, цефалопорины, макролиды. Предпочтение отдается медикаментам с широким спектром действия. Курс терапии продолжается 1-2 недели. В тяжелых случаях прописывают сразу 2 антибиотика: один принимают перорально, второй вводят внутривенно. Популярными препаратами для лечения воспаления легких остаются Азитромицин, Амоксициллин, Цефазолин, Сумамед, Супракс, Амоксиклав.
- Препараты для ингаляций. Для лечения воспаления легких используют специальный аппарат для ингаляций под названием небулайзер. Он распыляет лекарственные средства на мелкие частицы, проникающие глубоко в клетки. Для ингаляций прописывают противовоспалительные средства Лафиробион, Пульмикорт, Беродуал.
- Отхаркивающие средства. Лекарства используют для ускорения выведения мокроты. Их принимают перорально, используют для ингаляций через небулайзер. Для отхаркивания мокроты используют Мукалтин, Амброксол, Аскорил, Доктор МОМ, Амбробене, Стопуссин. Медикаменты принимают в течение 1-2 недель.
- Противовоспалительные средства. При ознобе, температуре, головной боли рекомендуют Парацетамол, Ибупрофен, Нурофен. Они снимают жар, купируют болевые ощущения, облегчают общее состояние. Но увлекаться этими лекарствами не стоит: их используют только по острой необходимости. Для малышей существуют формы суспензии или ректальных свечей.
- Общеукрепляющие препараты, витаминные комплексы. Без нормализации работы иммунной системы трудно вылечить тяжелое заболевание. Необходимо увеличить поступление в организм витаминов А, С, Е, В, кальция, цинка, железа. Перед покупкой витаминного комплекса посоветуйтесь с педиатром. Для детей подойдут Дуовит, Витрум, Мильтруим, Алфавит.
Лечение пневмонии редко проходит в домашних условиях. Детей, особенно младенческого возраста, срочно госпитализируют, поскольку осложнения могут возникнуть в течение нескольких часов.
Когда острое воспаление устранено, для ускорения выздоровления используют физиотерапию. Детям назначают:
- диатермию (хроническое прогревание тканей при хроническом воспалении легких);
- ионогальванизацию (насыщение тканей ионами кальция для быстрого заживления);
- электрофорез с хлористым кальцием, антибиотиками (для прогревания и усиления кровотока в легких);
- озокеритотерапию (для усиленного прогревания, повышения иммунной и биохимической реакции);
- обертывание теплыми грязями, песком;
- высокочастотная магнитная терапия в области тимуса;
- воздействие теплым воздухом;
- массаж похлопывающими движениями.
Взрослым подходят те же методы, что и детям. Дополнительно могут проводиться и другие процедуры:
- УВЧ;
- светотерапия;
- магнитотерапия;
- воздействие инфракрасными лучами;
- оксигенотерапия;
- электрофорез и ультразвук с иммуномодуляторами, гормональными средствами.
Одновременно можно проводить лечение народными средствами. Традиционно используются прогревания, прием иммуностимулирующих травяных, фруктовых и ягодных настоев, витаминных смесей.
После выздоровления нужно избегать переохлаждения, вовремя начинать лечение ОРВИ, не допуская развития хронической формы болезни.
Почему не проходит кашель
Иногда даже после длительного лечения кашлевой симптом не проходит и продолжает мучить человека, особенно по ночам. Причин такой ситуации бывает несколько:
- длительная регенерация тканей легких (симптом проходит через 1-3 недели после лечения);
- воспалительных процесс не завершен, остался в легких или бронхах;
- в организме присутствуют другие хронические заболевания, например, болезни почек.
Если кашлевой рефлекс продолжает проявляться, обратитесь к врачу. Необходимо продолжить лечение, иначе возможно развитие серьезных осложнений:
- бессонница;
- обмороки;
- рвота;
- брюшная или тазовая грыжа;
- пневмоторакс;
- непроизвольное мочеиспускание.
Важно! Только после исчезновения покашливания лечение можно считать завершенным.
Профилактика кашля у детей
Чтобы избежать заболевания, придерживайтесь простых рекомендаций:
- Соблюдайте личную гигиену, мойте руки с мылом.
- Питайтесь полноценно, обязательно включайте в рацион овощи и фрукты.
- Закаляйтесь, гуляйте на свежем воздухе, занимайтесь спортом.
- Соблюдайте режим дня.
- Избегайте стрессов.
- Не посещайте людных мест в периоды вирусных эпидемий.
- Откажитесь от курения и алкоголя.
- Проветривайте помещения.
Кашлевой рефлекс при пневмонии — серьезный симптом, указывающий на воспалительный процесс. Для его ликвидации нужно немедленно начать лечение. Чем быстрее вы обратитесь к врачу, тем скорее наступит выздоровление.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
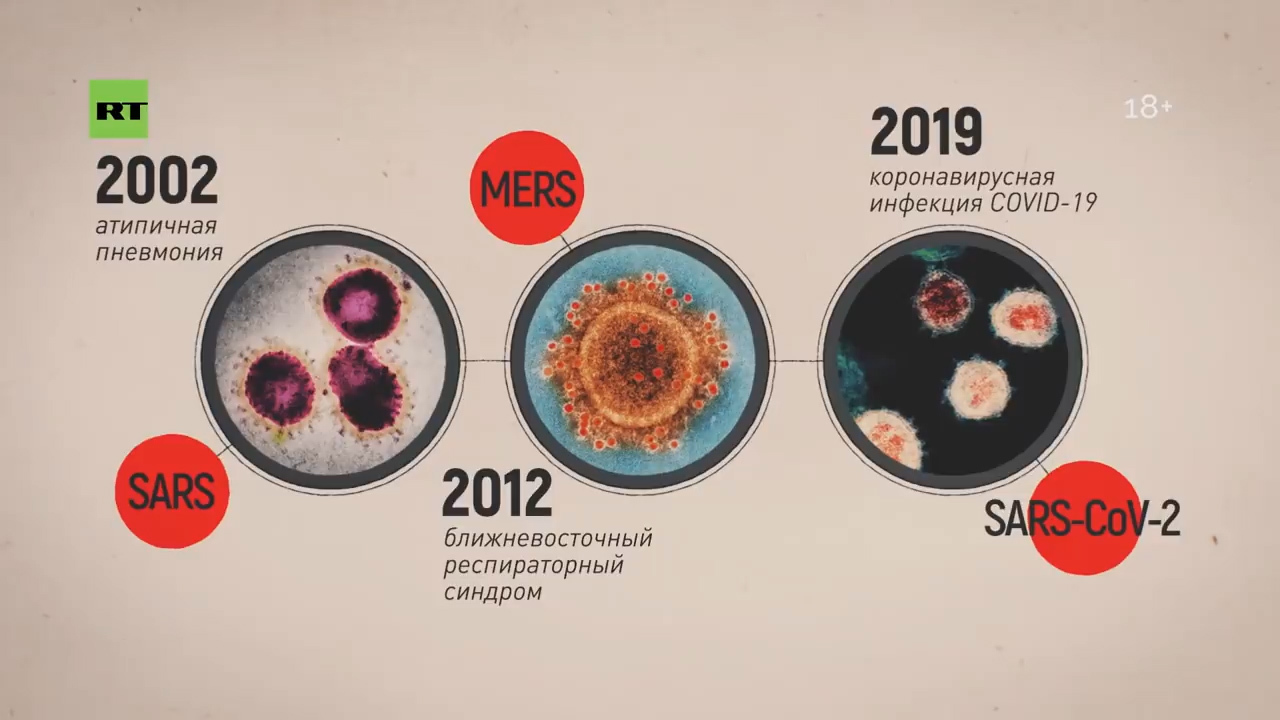
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


