Могут ли быть понижены тромбоциты при гепатите с
Общий анализ крови при гепатите С входит в перечень обязательных исследований, так как является доступным, быстрым и показательным. Вирусы не способны к репликации вне клетки, поэтому инфекция проникает через клеточные мембраны внутрь, встраивая свой генетический материал в ядро инфицированного организм.

Форменные элементы имеют клеточную структуру и могут поражаться при вирусном процессе, поэтому правильно расшифрованный клинический анализ способствует первичной диагностике заболеваемости и контролю эффективной терапии.
Изменение ОАК при гепатите С типично для вирусного поражения, однако есть некоторые особенности в результатах, особенно в количественном анализе.
Может ли ОАК диагностировать вирус
Гемограмма не относится к скрининговым методам при гепатите С, поскольку не способна определить титр антител к HCV либо обнаружить генетический материал вируса.
Изменение показателей крови включает в себя достаточно составляющих, вариабельность которых поможет заподозрить заболевание и назначить более информативные анализы.
- Показатели красной крови (эритроциты, гемоглобин и цветовой показатель). Снижение количества эритроцитов и Hb при hcv свидетельствует о гемолитической анемии вследствие диффузных дистрофических изменений в печени. Поскольку орган не в полной мере выполняет функцию детоксикации, эритроциты погибают из-за циркуляции токсинов. Цветовой показатель в данном случае остается в норме. Снижение гемоглобина ниже 100 г/л является абсолютным противопоказанием к противовирусной терапии. Эритроцитоз при расшифровке может быть обусловлен гемохроматозом, ген которого распространен среди 10–15% больных хроническим гепатитом С.
- Показатели белой крови (лейкоциты и их фракции). В зависимости от стадии процесса, лейкоциты могут оставаться в норме или незначительно снижаться. При вирусном гепатите С клетками-мишенями являются лимфоциты и моноциты. Относительная лимфоцитоз, моноцитоз и нейтропения свидетельствует о хроническом вирусном процессе. При абсолютной лейкопении ниже 1,5 Г/л и нейтропении ниже 0,75 Г/л противопоказана противовирусная схема.
- Пластинки крови (тромбоциты). Снижение тромбоцитов определяет дисфункцию печени, поскольку факторы свертываемости, необходимые для гемостаза, выделяются органом в меньших количествах, поэтому увеличивается скорость разрушения тромбоцитов. Тромбоцитопения наблюдается при всех расстройствах печени, но при инфицировании HCV 1 генотипа определяется значительное снижение клеток. Число кровяных телец ниже 50 Г/л – противопоказание для проведения ПВТ.
- Скорость оседания эритроцитов (СОЭ). Высокая реакция оседания обусловлена инфекционно-воспалительным процессом, в данном случае протекающим в печени.
Таким образом, для заболеваемости вирусным гепатитом С характерен панцитопенический синдром со снижением количества всех форменных элементов.
Лейкоцитарная формула при гепатите С
Всегда ли повышены лейкоциты? Процентное соотношение фракций лейкоцитов (нейтрофилов, эозинофилов, базофилов, лимфоцитов и моноцитов) описывает лейкоцитограмма. Лейкоцитарная формула при гепатите С в острой фазе характеризуется лейкоцитозом со сдвигом вправо (за счет лимфоцитоза).
При хроническом процессе количество лейкоцитов может оставаться в норме и быть сниженным за счет истощения запасов. Патологический процесс сопровождается абсолютной нейтропенией при относительном лимфоцитозе. Вирусная инфекция способствует быстрому разрушению нейтрофилов, на фоне такой картины крови процентное число лимфоцитов увеличивается.
Изменение показателей крови при лечении вируса
Противовирусный курс в процессе лечения изменяет клиническую картину крови. Повышение лимфоцитов при лечении гепатита Ц указывает на активную борьбу с заболеванием. Если упали показатели нейтрофилов при терапии, в процессе задействованы антитела к нейтрофилам, вырабатывающиеся при лечении интерферонами и рибавирином.
Снижение числа нейтрофилов в крови может способствовать развитию вторичного бактериального инфицирования за счет отсутствия иммунного ответа. Поэтому лечение противовирусными средствами должна осуществляться под строгим наблюдением динамики заболевания.
Одно из ведущих мест в структуре этиологических причин поражения печени занимает хронический гепатит С. Часто именно у пациентов с хроническим гепатитом С наблюдается тромбоцитопения.
Клиническое значение тромбоцитопении при хроническом гепатите С определяется повышенным риском развития кровотечений при проведении инвазивных диагностических и лечебных манипуляций (пункционная биопсия печени, эндоскопия, трансплантация печени). Даже при тромбоцитопении менее 50х103/мкл спонтанные кровотечения и кровоточивость встречаются крайне редко. Однако у пациентов со сформированным циррозом печени в исходе гепатита С риск кровотечений при тяжелой тромбоцитопении выше, чем у пациентов с небольшим уровнем фиброза. Уровень тромбоцитов оценивается врачом для решения вопроса о назначении интерферонотерапии.
Тромбоцитопения у пациентов с хроническим гепатитом С возникает вследствие нарушенной продукции и повышенного разрушения тромбоцитов. При гиперспленизме происходит избыточный распад тромбоцитов в гипертрофированной селезенке. Аутоиммунный процесс поломки тромбоцитов связан с образованием антитромбоцитарных антител, которые связывают поверхностные антигены тромбоцитов и образованные иммунные комплексы разрушаются в печени и селезенке. Нарушение выработки тромбоцитов вызвано подавлением костномозгового кроветворения вследствие прямого цитотоксического действия. Кроме того, печень является основным органом, в котором происходит синтез тромбопоэтина, который регулирует созревание и дифференцировку мегакариоцитов в тромбоциты в костном мозге. С развитием фиброза в печени снижается выработка тромбопоэтина. Также нарушается синтез тромбоцитов вследствие действия на процесс кроветворения интерферона-α - основного препарата, который в комбинации с рибавирином используется для лечения вирусного гепатита С. Снижение уровня тромбоцитов происходит у 20-30% пациентов, получающих комбинированную противовирусную терапию. Обычно тромбоциты снижаются на 10-50% от исходного уровня.
Пороговым безопасным исходным значением уровня тромбоцитов для комбинированной противовирусной терапии пегилированными интерферонами и рибавирином является уровень тромбоцитов более 90х103/мкл для Пег-интерферонов более 100х103/мкл. На практике такая выраженная исходная тромбоцитопения встречается преимущественно у пациентов с декомпенсированным циррозом печени (класс С по системе Чайлда-Таркотта-Пью), при котором нельзя проводить противовирусную терапию в связи с риском осложнений.
Инфузии тромбомассы не приводят к желаемому уровню тромбоцитов, имеют высокую стоимость, в связи с чем их введение не используется для подготовки пациентов к противовирусной терапии.
Около 3-6% пациентов требуется модификация терапии пегилированным интерфероном. В соответствии с инструкциями к лекарственным препаратам (Пег-интерферон-α 2а и Пег-интерферон-α 2b) рекомендуется снижение дозы интерферона до половины терапевтической, если число тромбоцитов менее 50х103/мкл и прекращение приема интерферона, если число тромбоцитов менее 25х10з/мкл. Есть данные о том, что такое снижение дозы сопровождается снижением вероятности излечения гепатита С.
Для коррекции начальной и интерферон-индуцированной тромбоцитопении у пациентов с гепатитом С для проведения противовирусной терапии Федеральным агентством по контролю качества пищевых продуктов и лекарственных препаратов США одобрено применение фактора роста тромбоцитов - элтромбопага, который стимулирует пролиферацию и дифференцировку мегакариоцитов. Начальная дозировка элтромбопага - 25 мг перорально ежедневно, максимальная дозировка - 100 мг/сут. Рекомендуемый уровень тромбоцитов на фоне терапии элтромбопагом - (50-150)х10з/мкл. Прием препарата прекращается при прекращении противовирусной терапии.
ТРОМБОЗЫ СОСУДОВ ПЕЧЕНИ
Анатомия сосудов печени
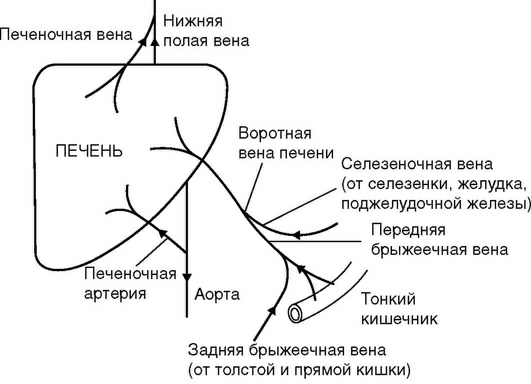
Печень снабжается кровью из двух сосудов: венозного - воротной вены и артериального - печеночной артерии. Воротная (или портальная) вена несет кровь от селезенки, желудка, поджелудочной железы, кишечника. Печеночная артерия ответвляется от чревного ствола, который является одной из основных ветвей аорты. Эти сосуды входят в печень в области ее ворот, где оба сосуда дают ветви к левой и правой долям печени. Венозная кровь от печени оттекает по печеночным венам от левой и правой долей печени, печеночные вены впадают в нижнюю полую вену (рис. 11).
Тромбозы при декомпенсированных заболеваниях печени
У пациентов с декомпенсированным циррозом печени и гепатоцеллюлярной карциномой склонность к венозным тромбозам повышена по сравнению со здоровыми пациентами. Однако в структуре венозных тромбозов непосредственно сосудов печени (воротной вены и печеночных вен) цирроз печени занимает всего 5%, тогда как при гепатоцеллюлярной карциноме тромбоз вен печени происходит в 30% случаев.
Артериальные тромбозы для пациентов с циррозом печени не характерны. Исключение составляют пациенты с неалкогольной жировой болезнью печени, у которых высок риск артериальных тромбозов в рамках метаболического синдрома (инфаркт миокарда, острое нарушение мозгового кровообращения). Тромбоз печеночной артерии может являться осложнением оперативных вмешательств на печени.
При декомпенсированных заболеваниях печени микроскопически часто выявляют тромбозы мелких сосудов печени. Микротромбозы паренхимы печени являются фактором, усугубляющим процесс фиброзирования путем местной ишемии.
Не разработаны эффективные рекомендации по ведению пациентов с тромбозами при декомпенсированных заболеваниях печени.
Тромбоз воротной вены
Тромбоз воротной вены возникает вследствие:
• спленэктомии и других хирургических вмешательств;
• гепатоцеллюлярной карциномы, реже - цирроза печени;
• беременности, длительного приема оральных контрацептивов.
Диагностику тромбоза воротной вены проводят с помощью ультразвукового исследования, которое выявляет в просвете воротной вены тромб, ультразвуковое исследование с допплером оценивает нарушение кровотока. Визуализацию тромба можно проводить с помощью компьютерной и магнитно-резонансной томографии печени с контрастированием, также в воротах печени выявляется сеть расширенных мелких вен. Ангиография выявляет дефект наполнения воротной вены.
В результате гиперспленизма развиваются лейкопения и тромбоцитопения, анемия не развивается (если не происходит кровотечения из варикозно-расширенных вен пищевода). Функциональные печеночные пробы (аланинаминотрансфераза, аспартатаминотрансфераза, γ-глютамилтранспептидаза, щелочная фосфатаза, билирубин, протромбиновый индекс, альбумин) обычно долго остаются в пределах нормы (кроме случаев тромбоза воротной вены на фоне заболевания печени). При выполнении коагулограммы повышены фибриноген и протромбиновый индекс.
При остром тромбозе портальной вены возможно проведение тромболизиса урокиназой, стрептокиназой в воротную вену или верхнюю брыжеечную артерию.
Всем пациентам должна проводиться антикоагулянтная терапия с целью предотвращения распространения тромбоза и, по возможности, восстановления кровотока в воротной вене. Раннее применение антикоагулянтов способствует реканализации воротной вены.
Антикоагулянтную терапию начинают с внутривенного введения нефракционированного гепарина в течение 2-3 нед под контролем АЧТВ.
Можно назначать НМГ (далтепарин, эноксапарин, надропарин), которые так же эффективны и более удобны в применении.
При стабилизации состояния пациента назначается непрямой антикоагулянт - антагонист витамина K - варфарин, доза которого подбирается индивидуально под строгим контролем и поддержанием МНО в пределах 2-3.
Нельзя начинать антикоагулянтную терапию у пациентов с хроническим тромбозом воротной вены, не проведя профилактику кровотечения из варикозно-расширенных вен пищевода.
При циррозах печени с тромбозом портальной вены гепарин или варфарин могут оказать непредсказуемое действие. Ввиду высокого риска кровотечения эти препараты не назначаются у этой группы пациентов. Кроме того, контролировать их дозировку невозможно: АЧТВ у пациентов с циррозом печени зачастую удлиняется, МНО при развитии печеночной недостаточности повышено вследствие низкого синтеза протромбина.
При оперативном лечении имеется большой риск осложнений, в связи с этим хирургическое шунтирование воротной вены выполняется только при продолжающихся кровотечениях из вен пищевода и неэффективности консервативной терапии.
Прогноз определяется основным заболеванием.
Тромбоз печеночной артерии
Тромбоз печеночной артерии встречается крайне редко. Возможные причины тромбоза печеночной артерии:
• осложнение хирургических вмешательств на печени.
Диагноз редко ставится при жизни больного. Работ с описанием клинической картины тромбоза печеночной артерии очень мало. Боль в эпигастрии сопровождается шоковым состоянием, лихорадкой. В результате инфаркта печени быстро нарастает желтуха, повышаются трансаминазы, наблюдается лейкоцитоз. Резко снижается протромбиновый индекс, появляется кровоточивость. При тромбозе крупных ветвей печеночной артерии пациент погибает в течение нескольких суток. Легкое течение тромбоза печеночной артерии, сопровождающееся несильной болью в правом подреберье, может остаться недиагностированным и случайно выявляется при патологоанатомическом вскрытии.
Рутинные исследования показывают гипокоагуляцию. Изменения системы гемостаза, связанные с активацией свертывающих механизмов, можно выявить только с помощью специальных методик, например откалиброванной автоматической тромбинографии.
При ультразвуковом исследовании можно визуализировать гипоэхогенные инфарктные очаги. Также инфаркт печени можно выявить при компьютерной томографии, магнитно-резонансной томографии. Необходимо проведение печеночной артериографии.
Есть скудные данные о применении аспирина для профилактики тромбоза печеночной артерии.
Основной целью является терапия печеночной недостаточности.
Синдром Бадда-Киари - это заболевание, характеризующееся нарушением оттока венозной крови от печени. Основная причина синдрома Бадда-Киари - тромбоз печеночных вен, а также печеночного отдела нижней полой вены.
Причинами синдрома Бадда-Киари могут служить:
• гематологические заболевания (истинная полицитемия, миело-пролиферативные заболевания, АФС);
• использование больших доз эстрогенов;
• гепатоцеллюлярная карцинома, редко - цирроз печени;
• метастатические поражения печени;
• инфекционные болезни печени (туберкулез, амебиаз, аспергиллез);
Клинически синдром Бадда-Киари проявляется надпеченочной портальной гипертензией: гепатомегалией, диуретико-резистентным асцитом, позже присоединяются спленомегалия и варикозное расширение вен пищевода. Поэтому кровотечения из вен пищевода - редкое осложнение синдрома Бадда-Киари. Как правило, гепатомегалия и асцит появляются быстро. Характерен полицитоз, высокий уровень гемоглобина из-за перемещения жидкой части крови в брюшную полость. Быстро прогрессирует печеночная недостаточность, и вследствие этого пациенты погибают. При появлении отеков на ногах следует искать тромбоз нижней полой вены.
Обычно дифференциальная диагностика проводится с печеночной формой портальной гипертензии.
Специфических гематологических тестов не существует. Для диагностики используются допплеровское ультразвуковое исследование, магнитно-резонансная томография и компьютерная томография с контрастированием, золотым стандартом диагностики является печеночная венография. Биопсия печени, использующаяся для дифференциальной диагностики и оценки стадии фиброза печени в случае длительного тромбоза, показывает венозный застой, атрофию печеночных клеток, редко - микротромбозы печеночных венул.
Медикаментозная терапия, направленная на лечение портальной гипертензии и отечно-асцитического синдрома, малоэффективна. Незначительный эффект показали антикоагулянтная (НМГ с переводом на варфарин) и тромболитическая терапия.
Основным методом лечения является хирургическое лечение - проводится портосистемное шунтирование. Некоторым пациентам выполняют трансъюгулярное внутрипеченочное портосистемное шунтирование. Также проводится трансплантация печени.
Дата добавления: 2018-05-02 ; просмотров: 1265 ;
Низкий уровень тромбоцитов в крови у мужчин может стать причиной сильных кровотечений. Это связано с их функциями свертывания крови в организме. Кровяные пластинки красного цвета, не имеющие ядра в своем строении, носят название тромбоцитов. Когда их количество уменьшается до 180 тысяч единиц, развивается тромбоцитопения. Увеличение цифры более 400 тысяч, носит название тромбоцитоза. Высокие показатели тоже приносят вред организму мужчины, у него может развиться тромбоз сосудов, инфаркты и инсульты.
Функции тромбоцитов

Каждая клетка крови имеет свои функции в организме человека. Эритроциты выполняют транспортную и дыхательную функцию, лейкоциты защитную, а тромбоциты отвечают за целостность сосудистых стенок. Они беспрепятственно перемещаются с током крови вдоль сосудистых стенок, одновременно вступая с ними во взаимодействие.
Тромбоциты выполняют ряд жизненно важных функций в организме мужчины:
- Происходит формирование первичного тромба, для обеспечения временной остановки кровопотери. Сгусток крови закрывает поврежденный участок сосудистой стенки. Этот процесс носит название адгезивно-агрегационная функция.
- Участвует в образовании спазма поврежденных сосудов путем сужения их стенки за счет адреналина и серотонина.

- Выполняют ангиотрофическую функцию, для этого пятая часть всех тромбоцитов ежедневно прилипает к сосудистой стенке и отдает ей свое содержимое. Это питает эндотелиальную ткань, выстилающую внутреннюю поверхность сосудов, укрепляя их, не давая возникнуть околососудистым кровоизлияниям.
- Фибринолиз и коагуляционный гемостаз тоже происходят с участием этих кровяных клеток.
- В процессе формирования иммунитета, защитной функции организма тромбоциты выполняют немаловажную роль. Они имеют фагоцитарную активность. Вместе с лимфоцитами они разрушают патогенные микроорганизмы.
- Вещество, выделяемое тромбоцитами, носящее название митоген, способно влиять на развитие атеросклероза.
Но все же главной функцией этих клеток является образование тромба. Тромбоциты при малейшем повреждении сосудистой стенки изменяют свою форму, приобретают звездчатую.
Производится наслоение этих клеток друг на друга для образования защитного каркаса, тем самым останавливая кровотечение. В течение всего периода кровопотери тромбоциты начинают активно выделять коагуляционные вещества для ускорения этого процесса.
Симптомы сниженного количества тромбоцитов
Внешне такое нарушение может не проявиться до определенного времени. Но когда мужчина внезапно травмируется, тратит при этом много времени на остановку кровопотери, тогда стоит задуматься о наличии у него этой проблемы.
Низкий уровень тромбоцитов в крови у мужчин проявляется:
- периодическими носовыми кровотечениями, иногда со слизистой полости рта;
- неожиданное появление гематом на теле;
- петехии на коже в виде маленьких пятнышек красного цвета;
- в кале и моче может наблюдаться кровь;

- кровоизлияние в сетчатку глаз с дальнейшей потерей зрения;
- кровотечения внутрь органов;
- обильная кровопотеря в связи с травмами;
- геморрагический инсульт с летальным исходом.
Чем ниже уровень тромбоцитов в крови, тем большая опасность грозит мужчине. Это может проявиться инсультом или обширной кровопотерей несовместимой с жизнью.
Остановить кровь при минимальном количестве тромбоцитов вне больничных условий, иногда становится невозможным. Человек может умереть. Медлить в этом случае нельзя, необходима срочная госпитализация в гематологическое отделение.
Причины, влияющие на снижение тромбоцитов
Пониженный уровень тромбоцитов у мужчины имеет невыраженную симптоматику до момента появления травмы, а также может развить серьёзные последствия, если вовремя не остановить процесс уменьшения этих клеток в крови.
Если тромбоцитопения продолжается длительный период, то это обязательно скажется на самочувствии пациента и дальнейшей жизнедеятельности мужчины.

Есть ряд причин, из-за которых начинается это нарушение в составе крови:
- Снижается производство данных клеток костным мозгом. Часто это совпадает с уменьшением выработки лейкоцитов и эритроцитов.
- Или, наоборот, тромбоцитов производится в костном мозге больше чем нужно, но в периферической крови они разрушаются.
- Сбой в работе иммунной системы ведет к разрушению клеток антителами в синусоидах селезенки. В таком состоянии этот орган имеет патологическое увеличение. Попавшая в него клетка тромбоцита назад не возвращается, а уничтожается селезенкой.
- Гематологические заболевания и печеночные патологии влекут развитие тромбоцитопении.
- Обширные кровотечения во время операций или травм.
- Онкологическая болезнь крови.
- Синдром Верльгофа, также болезнь Гоше.
- Хронический алкоголизм.
- Отравление солями тяжелых металлов.
- Дефицит витамина В12 в организме мужчины.
- Спленомегалия, причина которой — инфекционная или паразитарная патология органа.
- Лекарственные препараты антикоагуляционного действия.
- Различные заболевания красного костного мозга.
- Вирусные заболевания, гепатит, герпес, ветряная оспа, ОРВИ, мононуклеоз влияют на состав тромбоцитов, снижая его.
- ВИЧ, при котором поражаются иммунные клетки.

- Аутоиммунные болезни, где собственные клетки разрушают свои же антитела, принимая их за чужие клетки.
- Тяжелые аллергические состояния.
Некоторые продукты растительного происхождения способны разжижать кровь, обладая антикоагулянтными свойствами. Это имбирь, чеснок, лимон, вишня, лук.
Мужчины, имеющие вышеперечисленные факторы, вызывающие снижение тромбоцитов в крови, состоят в группе риска, поэтому нужно следить за составом крови, периодически сдавая ее на анализ.
Методы коррекции уровня тромбоцитов
Сниженный уровень тромбоцитов не является отдельным заболеванием, это признак происходящего в организме какого-либо отклонения. Лечащий врач, выявивший эту патологию, обязательно назначит полное обследование организма мужчины, после чего поставит диагноз и распишет комплексное лечение.
Каждый человек может попасть в группу риска, например, из-за заражения инфекционным заболеванием. Предупредить этот процесс можно постоянным укреплением иммунитета, спортом и правильным питанием.

- Пища должна быть разнообразной, включать в себя все сорта рыбы, красное мясо и наваристые мясные бульоны, колбасы, паштеты, печень, яйца, сыр, овощные салаты, зелень, гречневая и овсяная каши, орехи и ягоды, сок шиповника и зеленые сорта яблок.
- Соки, фреши и витаминно-минеральный комплекс, положительно влияет на состав крови.
- Нельзя пить алкоголь, употреблять маринады, соления и специи.
- Нужно откорректировать сон и отдых, минимум раз в год отдыхать на море.
- Стимулировать организм кардионагрузками.
- Отказаться от приема лекарственных препаратов антикоагуляционного действия.
- Если выявлена опасная форма тромбоцитопении, назначают прием глюкокортикоидных гормонов и терапию для коррекции иммунитета.
- Применяется антирезусная D-сыворотка и переливание донорской тромбоцитной массы.
- Используется плазмаферез, потому что в плазме крови содержатся антитела, недостаточное количество которых вызывает дефицит иммунитета. Это эффективно при развитии аутоиммунного процесса в организме.
Народные способы увеличения тромбоцитов в крови
Любое лечение народными способами должно быть согласовано с лечащим врачом. Самолечение может нанести вред или усугубить процесс.
Распространенные и самые эффективные рецепты:
- Крапива заваривается как чай. 20 грамм травы залить стаканом кипятка и немного прокипятить. Пить до еды по 100 гр отвара. Эта трава имеет кровоостанавливающие свойства.
- Смесь измельченных плодов шиповника, травы ромашки и крапивы залить кипятком, дать настояться и пить с добавлением лимонного сока и меда (для пополнения организма недостающими микроэлементами и полезными веществами).
- Травы тысячелистника, хвоща полевого, мяты, подорожника, калган, кровохлебка и горец почечуйный хорошо стимулируют уровень тромбоцитов в крови. Все это в равной пропорции смешать, залить кипятком, настоять. Пить по 1,5 стакана во время еды.
- Кунжутное и льняное масло, богаты различными минералами и Омега-3 и 6 кислотами. Поэтому их прием благотворно действует на процесс кроветворения.
- Включить в рацион мёд, его нужно употреблять ежедневно.
- Собирать орехи в лесу и кушать их сразу после разбития оболочки.
- Пить березовый сок.
При чуть сниженных тромбоцитах, восстановление происходит быстро. А вот для выраженной тромбоцитопении важно придерживаться методов лечения и регулярно делать анализ крови. Это необходимо для корректировки лечения.
Все эти рекомендации помогут, если вести здоровый образ жизни, правильно питаться и заниматься умеренными физическими нагрузками.

Тромбоциты понижены (син. тромбоцитопения) — патологическое состояние, которое может развиваться как у взрослого человека, так и у ребенка. Возникают проблемы с повышенной кровоточивостью и проблематична остановка кровоизлияний.
Среди причин снижения тромбоцитов в крови анемия, аллергии, серьезные отравления и патологические новообразования. Провокаторы отличаются в зависимости от возрастной категории пациента.
Яркие и специфические клинические признаки для тромбоцитопении не свойственны, однако заподозрить наличие нарушения можно благодаря частым носовым кровотечениям, гематомам и синякам.
Снижение тромбоцитов может быть выявлено после расшифровки результатов общеклинического анализа крови. Для поиска причин аномалии могут понадобиться дополнительные диагностические мероприятия.
Для повышения содержания тромбоцитов используются нехирургические методы. Чтобы полностью вернуть показатели в норму, необходимо избавиться от болезни-провокатора.
Этиология
О том, что понижены тромбоциты в организме, говорят, когда их концентрация падает ниже нормы. Необходимо учитывать, что у детей и взрослых допустимые параметры могут отличаться. Например, для новорожденного нормой выступает 100–420х10^9 ед./л, у детей от 1 года до 10 лет — 180–320х10^9 ед./л. Для женщин допустимое количество тромбоцитов составляет 150–380х10^9 ед./л, а для мужчин — 170–320х10^9 ед./л.

Разными будут и этиологические факторы патологии. Например, у новорожденных основными провокаторами того, что понижены тромбоциты, выступают следующие:
- появление малыша на свет раньше положенного срока;
- аутоиммунные заболевания, например, системная красная волчанка;
- асфиксия при рождении;
- малокровие;
- синдром Фанкони или Бернара-Сулье;
- любые иммунодефицитные состояния;
- несовместимость группы крови матери и ребенка;
- врожденные пороки сердца;
- гемангиомы;
- болезнь Вискотта-Олдрича;
- практически все патологии инфекционной природы.
Наиболее распространенные источники патологии у детей старше 1 года:
- поражение верхних дыхательных путей;
- ДВС-синдром;
- тиреотоксикоз и другие заболевания эндокринной системы;
- анемия;
- гемодиализ;
- вирусный гепатит;
- лучевая болезнь;
- длительная химиотерапия;
- гепатомегалия или изменение размеров печени в большую сторону;
- нерациональное применение некоторых лекарственных препаратов, в частности антибактериальных веществ, анальгетиков, антидепрессантов и цитостатиков;
- недостаточное поступление фолиевой кислоты;
- острые или хронические аллергические реакции;
- тяжелая интоксикация.
У мужчин и женщин низкий уровень тромбоцитов развивается на фоне таких состояний:
- анемия или лейкоз;
- повреждения или новообразования в костном мозге;
- неадекватный прием медикаментов;
- хронический алкоголизм;
- синдром Верльгофа;
- обильные кровопотери;
- перенесенное ранее хирургическое вмешательство;
- попадание в организм солей тяжелых металлов и других химических и ядовитых веществ;
- инфекционные болезни;
- аутоиммунные или наследственные патологии;
- гемодиализ;
- протезирование сердечных клапанов;
- уремия, развивающаяся при почечной недостаточности;
- спленомегалия — тромбоциты разрушаются в увеличенной в объемах селезенке;
- цирроз печени;
- портальная гипертензия.
Для женщин пониженное содержание тромбоцитов в крови может быть спровоцировано несколькими физиологическими причинами, например, протекание менструации или период вынашивания малыша.
Классификация
Низкие тромбоциты в крови могут отличаться в зависимости от механизма формирования нарушения. Тромбоцитопения бывает:
- аллоиммунная — следствие разрушения маленьких кровянистых пластинок из-за несовместимости разных групп крови;
- аутоиммунная — организм воспринимает такие частички как чужеродный элемент и вырабатывает против них специфические антитела;
- трансиммунная — кровяные антитела проникают к плоду через плаценту матери;
- гетероиммунная — связана с появлением антигенов или вирусов в крови.
Симптоматика
Пониженный уровень тромбоцитов может протекать бессимптомно, однако это возможно лишь при незначительном отклонении от нормы. В противном случае возникают характерные клинические проявления:
- частые носовые кровотечения;
- кровоизлияния в конъюнктиву;
- повышенная кровоточивость десен;
- длительные кровоизлияния, развивающиеся даже после небольших повреждений;
- возникновение синяков после незначительной травматизации;
- формирование больших гематом при слабых ушибах;
- мелкие множественные кровоизлияния на коже, которые принимают вид сыпи или могут сливаться в большие пятна;
- обильные менструации у женщин.

Диагностика
При возникновении одного или нескольких клинических проявлений необходимо как можно скорее отправиться в медицинское учреждение, чтобы сдать общий анализ крови.
Забор исследуемой жидкости проводят из пальца, реже требуется венозная кровь, а расшифровкой результатов занимается врач-гематолог. Для получения наиболее достоверной информации рекомендуется проводить исследование натощак и в утренние часы.
Такого лабораторного теста недостаточно для выявления причин, почему возникли пониженные тромбоциты в крови. Чтобы врач смог установить этиологический фактор, пациентам необходимо пройти комплексное обследование.
Общая для всех первичная диагностика включает:
- сбор и анализ анамнеза — информация касательно протекания беременности, пристрастия к вредным привычкам и приема медикаментов, поиск причины развития аномалии;
- тщательный физикальный осмотр больного;
- оценка состояния кожных покровов и глаз;
- детальный опрос заболевшего — чтобы выяснить интенсивность симптомов и время их первого проявления.
Дополнительные лабораторные анализы, инструментальные процедуры и консультации докторов другого профиля назначаются индивидуально.
Лечение
Полностью избавится от проблемы можно путем ликвидации основного этиологического фактора. Иногда вполне достаточно отказаться от приема тех или иных лекарств, полностью исключить вредные привычки. Однако часто для нейтрализации патологического пускового механизма требуется комплексный подход.
Поднять тромбоциты в крови у новорожденного можно при помощи таких действий:
- донорское молоко, которое дают на протяжении месяца — после этого в рацион постепенно вводят молоко матери с постоянным контролем лабораторных показателей;
- внутривенное введение 2 миллиграмм преднизолона на 1 килограмм массы тела — курс терапии составляет 2 недели;
- переливание донорской тромбоцитарной массы;
- введение иммуноглобулинов;
- прием рутина и аскорбиновой кислоты.
Лечение у детей старшего возраста:
- иммуноглобулин в объеме 1500 миллиграмм на 1 килограмм — дают 1 раз на 2 суток;
- применение глюкокортикостероидов;
- этамзилат натрия — по 1 миллилитру 1 раз в день на протяжении 10 суток;
- пантотенат кальция;
- заместительная трансфузия тромбоконцентратных компонентов крови с предварительным облучением плазмы.
Если произошло снижение тромбоцитов в крови у взрослых, схема терапии будет следующей:
- инъекции иммуноглобулина;
- прием глюкокортикостероидов;
- переливание тромбоцитарной массы;
- использование антирезусной D-сыворотки.
Всем пациентам предписываются витаминно-минеральные комплексы, иммуномодуляторы, обогащение меню жирными кислотами омега-3, лечебная физкультура и дозированные физические нагрузки.
Быстро повысить концентрацию тромбоцитов можно народными средствами, но делать это следует после предварительного консультирования у лечащего врача. В домашних условиях готовят целебные отвары и настои на основе таких составляющих:
- крапива;
- семена кунжута;
- шиповник;
- ромашка;
- черноплодная рябина;
- кора дуба.
Возможные осложнения
Если проблема сниженных тромбоцитов будет игнорирована, то высока вероятность развития нежелательных осложнений. К ним стоит отнести:
- обширные внутренние кровотечения;
- острое кровоизлияние в головной мозг;
- серьезная кровопотеря;
- инсульт;
- кровоизлияние в сетчатку глаза, что может привести к потере зрения.
Все нарушения могут привести к летальному исходу.
Профилактика и прогноз
Чтобы у человека не возникла проблема с тем, что понижены тромбоциты в крови, необходимо строго соблюдать несколько несложных правил. Профилактика включает такие действия:
- отказ от вредных привычек;
- здоровое и полноценное питание;
- постоянное укрепление иммунитета;
- прием лекарственных препаратов только по предписанию специалиста;
- рационализация распорядка дня;
- ведение активного образа жизни;
- регулярное прохождение полного медицинского обследования и общего анализа крови.
Прогноз в полной мере зависит от этиологического фактора. В любой ситуации, когда тромбоциты понижены, отсутствие лечения вызывает либо негативные последствия, либо осложнения базового заболевания.
Читайте также:


