Московская область хронические гепатиты
Центр по лечению хронических вирусных гепатитов является амбулаторным структурным подразделением ГБУЗ ИКБ№1 ДЗМ и курирует проблему хронических вирусных гепатитов в Москве.
Заведующая консультативно-диагностическим отделением
Центра по лечению хронических вирусных гепатитов
Блохина Наталья Петровна
Образование высшее
В 1975 году окончила Московский Государственный медико-стоматологический университет по специальности "Лечебное дело"
Действующий сертификат "Инфекционные болезни" 2016 год
Профессор. Высшая категория
Доктор медицинских наук
Отличник здравоохранения
Старшая медицинская сестра 
Гончарова Ирина Владимировна
Центр по лечению хронических вирусных гепатитов
Хронические гепатиты В и С относятся к разряду социально-значимых заболеваний и являются одними из наиболее актуальных проблем здравоохранения в мире. Тяжелые последствия гепатитов могут приводить к потере трудоспособности, к инвалидности и смерти. В среднем цирроз печени формируется у каждого 5-го больного через 20-25 лет, а на фоне цирроза у 5-10% больных развивается рак печени. Кроме того, инфицированные лица могут служить источником заражения здоровых и способствуют, таким образом, дальнейшему распространению инфекций. С этой точки зрения, эффективное лечение пациентов служит не только средством сохранения здоровья инфицированных лиц, но и решает задачу профилактики распространения инфекций среди населения.
В структуру Центра по лечению хронических вирусных гепатитов входят: консультативно-диагностическое отделение с кабинетом ультразвуковой диагностики, лаборатория ПЦР-диагностики вирусных гепатитов. Материально-техническая база Центра позволяет обеспечить качественный диагностический процесс, включающий в себя:
- пункционную биопсию печени
- фиброэластометрию
- ультразвуковые исследования
- гастро- и колоноскопию
- качественное и количественное определение вирусов гепатитов В и С, их генотипирование при помощи полимеразной цепной реакции
- различные виды клинических и биохимических исследований крови
В Центре по лечению хронических вирусных гепатитов ИКБ №1 ведут прием 8 врачей-специалистов, из них - 3 кандидата медицинских наук, 5 врачей имеют высшую квалификационную категорию. Заведует консультативно-диагностическим отделением Центра кандидат медицинских наук, врач-инфекционист Русанова Марина Геннадьевна. Является одним из ведущих специалистов в области диагностики и лечения хронических вирусных гепатитов. Участвует в организации, проведении и читает лекционные материалы на различных научно-практических конференциях. Имеет международный сертификат исследователя стандарта GCP.
Работая с пациентами с хроническими вирусными гепатитами более двадцати лет, специалисты центра имеют уникальный профессиональный опыт по диагностике и лечению хронических вирусных гепатитов. Ежегодно в Центр по лечению хронических вирусных гепатитов ИКБ №1 за консультативной помощью впервые обращается около пяти тысяч вновь выявленных пациентов с хроническими вирусными гепатитами. Обратившись в Центр по лечению хронических вирусных гепатитов ИКБ №1, каждый пациент может рассчитывать на получение высокопрофессиональной и эффективной специализированной медицинской помощи.
С 2007г на базе Инфекционной клинической больницы №1 ведется работа по противовирусному лечению пациентов, имеющих право на получение набора социальных услуг. В рамках этой программы современную противовирусную терапию получают ежегодно примерно 300-400 больных. В настоящее время, в соответствии с Приказом Департамента здравоохранения г. Москвы от 26.12.12г №1511, пациенты льготных категорий (инвалиды, участники боевых действий) при наличии у них показаний к лечению хронических вирусных гепатитов В и С получают в Центре льготные рецепты , по которым обеспечиваются препаратами в выделенной для этих целей аптеке. Детальная информация предоставляется в ходе консультации специалиста Центра.
С 2016 г. в Центре проводится лечение пациентов с хроническим гепатитом С в рамках целевой региональной программы «Лекарственное обеспечение пациентов с хроническим вирусным гепатитом С, не имеющих право на социальную помощь" (то есть не относящихся к льготным категориям населения). Это позволит обеспечить лечением примерно 1500-2000 пациентов в год с эффективностью, превышающей 95%.
Помимо большой практической деятельности Центр аккредитован на проведение и участвует в международных клинических исследованиях наиболее современных лекарственных препаратов для лечения гепатитов В, С и Д.
В связи с переходом ГБУЗ ИКБ №1 ДЗМ (в состав которой входит Центр) в систему обязательного медицинского страхования (ОМС), с января 2017 г Центр оказывает консультативную помощь для пациентов, имеющих прикрепление к поликлиникам г. Москвы, работающих в системе ОМС.
Для получения консультации (при необходимости углубленного обследования) в Консультативно-диагностическом отделении Центра в рамках ОМС при себе необходимо иметь:
1. Направление терапевта или инфекциониста поликлиники г Москвы, к которой прикреплен пациент, выданное в текущем году
(на направлении должны быть: печати поликлиники, указаны номер направления, цель направления в Центр; специальность и фамилия врача, выдавшего направление, дата выдачи, подпись зав отделения)
2. Документы (и желательно их копии): паспорт, медицинский страховой полис, СНИЛС
3. Результаты обследования: общий анализ крови (с тромбоцитами), биохимический анализ крови, маркеры вирусных гепатитов, УЗИ органов брюшной полости (желательно).
Консультации оказываются в плановом порядке по записи, ежедневно, кроме субботы, воскресенья и праздничных дней, с 8:30 до 15:00 час.
Записаться на консультацию к врачу можно в регистратуре (кабинет №1) с 08:00 до 16:00 часов, а также по телефонам:
Запись по телефону осуществляется:
- на первичную консультацию - с 08:00 до 16:00 час:
- первичные пациенты (ранее не обращавшиеся в Центр)
- пациенты, у которых с момента последнего визита в Центр прошло более года,
- пациенты, которым врачом Центра было рекомендовано наблюдение в поликлинике по месту жительства (прикрепления)
- на повторную консультацию - с 14:00 до 16:00 час.
Консультации на платной основе оказываются без предварительной записи в день обращения (регистратура по оказанию платных услуг – кабинет №16) с 08:30 до 15:00 час. ежедневно, кроме субботы, воскресенья и праздничных дней.
Межрегиональная общественная организация
содействия пациентам с вирусными гепатитами
Горячая линия правовой помощи
По будням с 13:00-17:00 мск.
Записаться к врачу
в Московской области
Горячая линия для онкобольных
Горячая линия Росздравнадзора
Горячая линия Роспотребнадзора
Возможность совершенно бесплатно вылечить гепатит С современной безынтерфероновой терапией есть у всех жителей России. Клиники в Мытищах, Домодедово, Подольске и Щелково Московской области, а также в Коломне, Твери и Самаре приглашают жителей всех регионов России, больных хроническим вирусным гепатитом С, вызванным вирусом 1b генотипа, для лечения 8-12 недельной безынтерфероновой противовирусной терапией за счет средств обязательного медицинского страхования (ОМС) – бесплатно.
Действующая в России система обязательного медицинского страхования (ОМС) позволяет жителю любого региона, имеющему полис ОМС, совершенно бесплатно получать медицинскую помощь на всей территории России. Причем в некоторых случаях объем медицинской помощи может быть больше, чем в регионе проживания. Так некоторые клиники в Московской области предоставляют жителям других регионов (не из Московской области) возможность совершенно бесплатно, за счет средств ОМС вылечить хронический вирусный гепатит в том числе современными препаратами прямого противовирусного действия.
- быть зарегистрированным за пределами области, где расположена клиника;
- возраст — старше 12 лет;
- подтвержденный ранее диагноз хронического гепатита С (ПЦР положительный);
- генотип 1b
с мая 2018 года также предоставляется лечение ограниченному количеству пациентов с генотипами 2 и 3, пока только интерферонами; - фиброз F2-F4,
в том числе компенсированный цирроз печени (5-6 баллов по шкале Child-Pugh)
в некоторых клиниках лечение предоставляется пациентам с фиброзом, начиная с F0.
Предыдущий опыт противовирусной терапии не имеет значения.
Наличие сопутсвующей патологии, в том числе носительства HBsAg, хронической болезни почек, ранее диагностированной онкологической патологии с проведенным радикальным лечением или ПХТ и др. не является противопоказанием к назначению противовирусной терапии.
Обратите внимание: клиники предоставляют лечение жителям других регионов. Например в Самаре терапию могут получить пациенты, зарегистрированные за пределами Самарской области; в Мытищах, Домодедово, Подольске, Щелково - зарегистрированные за пределами Московской области и т.д.
Решение о проведении противовирусной терапии принимается по совокупности результатов обследования и готовности пациента выполнять условия проведения терапии. Дата начала терапии согласовывается индивидуально.
Обязательное условие: пациент должен лично приезжать в клинику для получения препаратов.
Обратите внимание: в некоторых случаях, в зависимости от применяемой схемы терапии, могут быть назначены более частые посещения.
Также для контроля лечения через определенные интервалы времени обязательно сдавать анализы. Если пациент не сдал анализы вовремя, клиника вправе отказать ему в продолжении терапии.
Будьте внимательны и по возможности согласовывайте свои поездки и отпуск с лечащим врачом.
- Общий анализ крови + тромбоциты (в мазке), выполненный не ранее 1 месяца назад;
- Биохимический анализ крови, включающий АЛТ, АСТ, ГГТП, ЩФ, альбумин, билирубин + фракции, мочевину, креатинин, холестерин, глюкозу, мочевую кислоту, выполненный не ранее 2 месяца назад;
- Коагулограмма (МНО, ПТИ), выполненная не ранее 2 месяца назад;
- HCV RNA генотипирование – 1b генотип (срок давности неограничен);
- УЗИ органов брюшной полости с отсутствием данных об асците, тромботические массы и объемные образования печени, выполненное не ранее 6 месяцев назад;
- Уровень альфа-фетопротеина определенный не ранее 1 мес. назад;
- Эзофагогастродуоденоскопия, выполненная не ранее 3 мес. назад;
- Эластография печени (выполненная не ранее 12 месяцев);
- Только для пациентов с циррозом: эзофагогастродуоденоскопия (выполненная не ранее 12 месяцев).
Для первичной консультации необходимо направить результаты анализов
- для лечения в клиниках в Мытищах, Щелково, Коломне - на адрес электронной почты: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript
- для лечения в Твери - на адрес электронной почты: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript .
- для лечения в Самаре - на адрес электронной почты: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript
В теме письма обязательно указывать ФИО.
О дате и времени консультации договариваться по телефону: 8 800 550-1996
Телефоны клиник
+7 (495) 586-1829 — клиника в Мытищах
+7 (496) 619-2627 — клиника в Коломне
+7 (925) 924-64-62 — клиника в Щелково
+7 (482) 242-07-01 — клиника в Твери
+7 (960) 812-1109 — клиника в Самаре
Перечень необходимых документов:
- паспорт гражданина РФ,
- полис обязательного медицинского страхования,
- выписка или подробное заключение направляющего врач,
- результаты последних лабораторно-инструментальных исследований (см. выше)
Гепатит С — что это такое?
Гепатит С – инфекционное заболевание, которое поражает печень, самый распространенный из видов гепатита. Его вызывает мелкий сферический вирус с маленьким геномом, образованным одним геном, в котором зашифрована структура девяти белков.
Белки способствуют проникновению вируса гепатита С (HCV) внутрь клетки, обеспечивают сборку и создание вирусных частиц. Также они переключают на себя отдельные функции печени. Три белка HCV являются структурными и отвечают за формирование вирусной частицы. Остальные – неструктурные – берут на себя различные ферментативные функции.
Геном HCV – одна нить РНК, заключенная в капсулу (капсид). Капсид образован нуклеокапсидным (сердцевинным) белком, который важен для сборки вируса. Он способен нарушать иммунный ответ зараженного человека. В свою очередь, капсула вместе с нитью рибонуклеиновой кислоты закрыта оболочкой из белков и липидов, которые связывают HCV с клеткой печени и помогают вирусу в нее проникнуть.
Если бы ученые смогли создать препарат, который бы нарушил описанные процессы, вопрос, как вылечить гепатит С, был бы уже решенным. Но на сегодняшний день отсутствует возможность досконально изучить связывание HCV с клеткой. Попав в кровь, вирус гепатита С быстро разносится. Достигая печени, присоединяется к поверхности гепатоцитов и проникает внутрь них.
Остановка гепатита С осложнена тем, что вирус HCV может существовать в виде набора неидентичных вирусных частиц – квазивидов. Каждый квазивидный набор – это редкий вирусный вариант. Когда организм уничтожает доминирующий вирус, его место занимает новый квазивид. Таким образом, иммунитет пытается победить доступные ему варианты HCV, в то время как сам вирус создает много разных вариантов самого себя. Именно из-за изменчивости HCV лечение гепатита С проблематично.
Диагностика гепатита С
Чтобы точно определить наличие в организме вируса гепатита С, нужно сдать анализ крови наПЦР. Изучение полимеразной цепной реакции позволяет поставить верный диагноз очень быстро. Согласно статистике, антитела HCV выявляются в крови пациентов уже в течение первых двух недель. У 70% зараженных метод позволяет распознать наличие вируса практически сразу после возникновения первых симптомов гепатита С.
Однако нередко заболевание протекает бессимптомно. Тогда о его наличии люди узнают, проходя очередную медицинскую комиссию. Инкубационный период гепатита С составляет от двух недель до шести месяцев. У большинства первые клинические проявления возникают через полтора-два месяца. Даже когда больной не знает о своей болезни и хорошо себя чувствует, он является источником заражения для других.
Виды гепатита С
Гепатит С бывает острым и хроническим. Первую форму диагностируют очень редко.
Симптомы гепатита С
- сонливость, вялость;
- рвота, тошнота;
- мигрень;
- боли в мышцах и суставах;
- простудные симптомы.
Затем следует желтушный период.
- потемнение мочи (темно-коричневый цвет);
- пожелтение глазных склер, полости рта;
- пожелтение кожи ладоней;
- боль справа под ребрами;
- обесцвечивание кала (вызывается закупоркой желчных ходов).
Хронический гепатит С – это не всегда следствие острой формы. Он может возникать самостоятельно.
- сонливость, повышенная утомляемость;
- желание спать днем и бессонница по ночам (симптом развивающейся печеночной энцефалопатии);
- рвота и тошнота, вздутие;
- снижение аппетита;
- желтуха при хронической форме бывает очень редко. В медицинской практике встречаются ситуации, когда симптомы гепатита С проявляются только на стадии цирроза печени. Тогда лечение является сложным и не может обеспечить полного выздоровления.
Лечение гепатита С
- На ранней стадии гепатит С можно купировать, но полное излечение невозможно.
- Если у человека обнаружен гепатит С, лечение проводится противовирусными препаратами. Эти препараты снижают количество вирусов в крови, уменьшая их распространение.
- Назначается иммуномодуляторы. Для восстановления функции печени назначают гепатопротекторы.
- Если заболевание сопровождается застойной желтухой, назначают желчегонные препараты.
Как можно заразиться вирусом гепатита С
- через кровь (гематогенный);
- половым (при незащищенном половом акте).
Первый является более частым.
- переливание крови/ее компонентов;
- нанесение татуировки, пирсинг (если используются нестерильные инструменты);
- посещение стоматолога, маникюрного кабинета (если в центре плохо обрабатывают используемые инструменты);
- использование общих игл при введении наркотических препаратов;
- использование общих маникюрных ножниц, бритвенных станков, зубных щеток (если произойдет травмирование слизистой);
- во время родов от инфицированной матери ребенку;
- уколы инфицированными иглами в медучреждениях.
Гепатит С и гепатит В передаются одинаково.
Группы риска
- женщины и мужчины, у которых больше одного полового партнера (особенно если практикуют незащищенный половой акт);
- лица, у которых диагностирована ВИЧ-инфекция;
- половые партнеры людей, болеющих гепатитом С;
- гомосексуалисты;
- лица, принимающие наркотики внутривенного действия;
- пациенты, у которых выявлены заболевания, передающиеся половым путем;
- люди, нуждающиеся в переливании крови/ее компонентов;
- лица, нуждающиеся в гемодиализе;
- дети, матери которых являются носителями/болеют вирусом гепатита С;
- медицинские работники, деятельность которых связана с частыми контактами с кровью (ведь гепатит С чаще всего передается через кровь).
В отдельную группу медики выделяют людей, у которых лечение гепатита С осложнено.
- ВИЧ-инфицированные;
- алкоголики;
- имеющие хронические заболевания печени;
- люди пожилого возраста;
- дети.
Гепатит С – сколько с ним живут
На вопрос, сколько живут с гепатитом С, нет однозначного ответа. Вероятность полного выздоровления составляет до 20%. Некоторые люди заражаются заболеванием и становятся его носителями, но сам вирус значительного вреда их здоровью не приносит. При обследовании у них диагностируются изменения печеночных проб. При взятии анализов определяются признаки гепатита. Не исключено и скрытое прогрессирование.
У большинства пациентов (70%) гепатит С переходит в хроническую форму. Они нуждаются в комплексном лечении и постоянном медицинском наблюдении, так как риск активации вируса всегда остается высоким.
Наиболее часто умирают от гепатита С лица, злоупотребляющие алкоголем, так как у них развивается цирроз печени. Десятилетняя выживаемость с названным диагнозом составляет всего 50%.
Диета при гепатите С
Больной гепатитом С в сутки должен употреблять не более 3000 Ккал. Питание должно быть частым и дробным – четыре-пять раз в день. Оптимальные способы приготовления пищи – на пару, варка, запекание. Все жареные блюда запрещены.
Питание при гепатите С (стол №5) предполагает употребление только тех продуктов, которые не влияют на печень.
- рыба и мясо нежирных сортов;
- молочные продукты (очень полезен творог), молоко;
- овсяная, гречневая и рисовая каши;
- орехи, семечки;
- фрукты, овощи в любом виде.
- копченостей, консервов, специй;
- соленых и острых блюд;
- сдобы, сладостей;
- алкоголя;
- кофе, газированных напитков;
- кулинарных жиров.
Как лечить гепатит С
Лечится ли гепатит С? Да, но эффективность лечебных процедур напрямую зависит от тяжести заболевания и его формы. Если необходимые меры приняты вовремя, прогноз обычно благоприятный.
Симптомы могут исчезнуть, и больной вернется к привычному образу жизни. Единственное, ему необходимо будет наблюдаться у врача и периодически сдавать анализы, проверять функции печени.
Если проявятся признаки активации вируса, обязательно проведение очередного этапа комплексной, индивидуально подобранной лечебной терапии.
Лечение гепатита С базируется на применении противовирусной комбинированной терапии.
- предотвращение прогрессирования гепатита;
- исключение развития гепатоцеллюлярной карциномы (первичный рак печени) и цирроза.
Если лечение будет эффективным, уменьшится фиброз, в сыворотке крови и тканях печени исчезнет HCV РНК, нормализуется уровень аминотрансфераз, прекратятся воспалительные изменения печени, снизится либо исчезнет инфекциозность, не будет проявляться клиническая симптоматика.
Сегодня гепатологи активно используют рибавирин и интерферон-альфа. Интерферон-альфа – белок, самостоятельно синтезируемый человеческим организмом в ответ на вирусную инфекцию. Иными словами, это базовый компонент естественной защиты против вирусов. Также он характеризуется противоопухолевой активностью.
При парентеральном введении интерферона-альфа наблюдается большое количество побочных эффектов. Препарат можно принимать исключительно под врачебным контролем, чтобы своевременно корректировать дозировку.
Как отдельное лекарство рибавирин обладает низкой эффективностью. Но вместе с интерфероном-альфа позволяет достигать неплохих результатов.
Самостоятельно назначать себе лекарственные препараты больной не должен. Самолечение практически всегда приводит к усугублению ситуации. При тщательном соблюдении врачебных рекомендаций традиционное лечениегепатита С довольно часто способствует замедлению прогрессирования болезни или полному выздоровлению.
Гепатит С и беременность
Фармакологические препараты, которые обычно используются при лечении больных гепатитом С – рибавирин и интерферон-альфа – негативно влияют на здоровье будущего ребенка. Поэтому во время беременности гепатологи рекомендуют прекратить лечение.
Если же состояние будущей мамы ухудшается, наблюдаются ярко выраженные признаки холестаза, назначаются инъекции, безопасные для плода. Чаще всего это курс урсодеоксихолиевой кислоты. Лечение всегда подбирается индивидуально и при необходимости корректируется.
Возможные осложнения при гепатите С
Самое тяжелое осложнение гепатита С – это цирроз печени. Он приводит к формированию участков рубцовых изменений, которые нарушают структуру органа, мешают его нормальному функционированию. О развитии цирроза говорят:
- ухудшение аппетита;
- быстрое снижение веса;
- асцит (жидкость накапливается в брюшной полости);
- отеки ног (иногда всего тела);
- уплотнение печеночных вен, варикоз в области прямой кишки и пищевода;
- кровавый понос;
- рвота с примесью крови;
- пожелтение слизистых и кожных покровов;
- кожный зуд.
Если развивается печеночная недостаточность, цирроз может привести к печеночной энцефалопатии. Печень перестанет обезвреживать некоторые токсические вещества. Если токсинов накапливается много, начинается поражение головного мозга. Больной жалуется на сонливость, ночные кошмары, галлюцинации, спутанность сознания. Если печеночная энцефалопатия, ставшая следствием гепатита С, быстро прогрессирует, пациент может впасть в кому.
Еще одним осложнением заболевания является печеночно-клеточный рак – первичный рак печени. Это злокачественное новообразование, источником которого являются сами гепатоциты.
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
МКБ-10
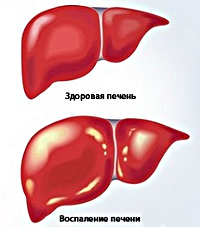
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.

Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной - АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной - концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной - АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия - незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия - умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия - признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа - anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С - Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Читайте также:


