Невралгия тройничного нерва вирусная инфекция
ГлавнаяНеврологияНевралгия Причины развития невралгии тройничного нерва, методы диагностики и лечения болезни
Невралгия тройничного нерва – это одно из наиболее встречаемых заболеваний периферической нервной системы, главным клиническим симптомом которого выступают интенсивные боли приступообразного характера, отмечающаяся в иннервируемых участках лица. Для своевременной и эффективной терапии болезнетворных процессов нужно иметь представление о видах невралгий, этиологии их развития, основных симптомах, а также современных методах диагностики и терапии.
Что такое невралгия тройничного нерва?
Тройничный нерв начинается в передней зоне Варолиева моста, который находится возле мозжечковых ножек. Он включает в себя 2 типа корешков: большой чувствительный и маленький двигательный. Эти структуры направлены к верхушкам височных костей.
Волокна двигательных корешков в комплексе с третьей чувствительной веткой выходят через овальное отверстие, а после этого соединяются с ней. В полости впадины возле пирамидных костей находятся структуры полулунного узла. Из них выходят тричувствительные ветви тригеминального нерва.
Тригеминальная невралгия – это патологическое состояние, при котором отмечаются боли по ходу нервных волокон. Структуры тройничного нерва принимают участие в иннервации орбитальной зоны, губ, щёк, дёсен, челюстей и носа.
По ходу нерва к участкам иннервации ветви проходят через различные анатомические структуры, в которых они могут подвергаться раздражениям и сдавливанию. В большинстве случае происходит поражение челюстных ветвей. Невралгия первой ветви отмечается крайне редко.

Все типы невралгий тройничного нерва делятся на 2 вида:
- Первичная невралгия. Она является отдельным заболеванием и развивается в результате сдавливания волокон нерва или нарушения кровообращения в области поражения.
- Вторичная невралгия. Её развитие обусловлено наличием сопутствующих заболеваний. Среди них чаще всего встречаются доброкачественные и злокачественные новообразования, а также тяжёлые инфекционные поражения организма.
Причины возникновения
Среди факторов, приводящих к образованию патологических процессов в волокнах нерва, наиболее распространёнными являются:
- Сдавливания нервных структур в месте их выхода из черепа. Чаще всего причинами этого выступают травматические поражения височной кости, челюсти, посттравматические рубцы, врождённые аномалии развития костной ткани, доброкачественные и злокачественные новообразования, сосудистые патологии, инсульты головного мозга, артериальная гипертензия, остеохондроз позвоночного столба, острые инфекционные заболевания, склеротическое поражение миелиновых оболочек.
- Болезни нервной системы. К ним относят детский церебральный паралич, воспаление мозговых оболочек бактериальной и вирусной этиологии, рассеянный склероз, эпилепсия, онкологическое процессы и энцефалопатии, которые развиваются в результате травм головы, гипоксии, инфекционного поражения и нарушений метаболизма.
- Одонтогенные факторы. Среди них выделяют зубные флюсы, травмы челюстей, последствия пломбирования и удаления зубов, а также других хирургических манипуляций, проводимых в области лица.
- Воздействие вирусных агентов. Приводить к невралгии тройничного нерва может полиомиелит, вирусы герпеса, а также ВИЧ.
Характер боли и основные симптомы
Клинические проявления при невралгии тройничного нерва делятся на несколько групп – болевой синдром, рефлекторные и двигательные нарушения, а также вегетативно-трофические расстройства. Боли интенсивные, с резким, приступообразным характером. Продолжительность спазмов составляет от нескольких секунд до 4-5 минут. Они могут иметь следующую локализацию:
- Глазная ветвь – лоб, переносица, верхнее веко, внутренний угол глаза, волосистая часть головы, решетчатая пазуха.
- Верхнечелюстная ветвь – верхняя челюсть и губа, зубы, щёки, гайморова пазуха, нижнее веко, слизистые оболочки носа.
- Нижнечелюстная ветвь – нижняя часть щеки, губы и шеи, зубы, затылок, подбородок и передняя поверхность нижней челюсти.
Рефлекторные и двигательные нарушения в большинстве случаев проявляются мышечными спазмами. Во время приступов мышечные волокна круговых мышц глаза непроизвольно сокращаются, что провоцирует развитие блефароспазма. Эти процессы могут распространяться на жевательную мускулатуру, а в запущенных случаях – на всю половину лица.
Вегетативно-трофические расстройства отмечаются во время приступов, и на ранних этапах развития патологических процессов они слабо выражены. Со временем они становятся более заметными и проявляются следующими симптомами:
- слезотечение, слюнотечение, насморк;
- гиперемия кожных покровов;
- сухость или сальность кожи;
- отёки лица;
- выпадение ресниц.

При отсутствии своевременно оказанного лечения происходит образование точек болевой патологической активности в структурах таламуса. Вследствие этого происходит изменение характера и локализации болей. Для этого этапа характерны следующие признаки:
- распространение болевого синдрома на всё лицо;
- гиперестезия кожных покровов;
- перерастание болей из приступообразного характера в хроническое течение;
- усиление вегетативно-трофических нарушений.
В большинстве случаев невралгия тройничного нерва диагностируется у людей возрастом 35-45 лет. Чаще всего поражается правая половина лица. В 5-7% случаев заболевание является двусторонней. Обострение патологических процессов характерно в осенне-весеннее время года.
Диагностика
Для диагностики заболевания необходимо обратиться к неврологу. Установка диагноза происходит на основании жалоб больного, анамнеза заболевания, результатов объективного и неврологического осмотров. Главным диагностическим критерием является наличие точек-триггеров, которые соответствуют ходу веток нерва. С целью уточнения этиологии патологических процессов врач может назначать инструментальные методы обследования:
- Магнитно-резонансная ангиография. Её применяют для обнаружения компрессионных поражений сосудов. Информативность методики высока при наличии больших сосудистых петель или аневризм.
- Компьютерная томография черепа. С её помощью обследуют черепную коробку на предмет изменений в размерах и локализации костных структур. Она даёт возможность обнаружить сужения каналов и отверстий, которые являются воротами для ветвей тройничного нерва.
- Магнитно-резонансная томография головного мозга. Данную методику используют для исключения наличия объёмных образований как причины компрессии нервных волокон.
Невралгии тройничного нерва нужно дифференцировать с прозопалгиями миогенной, сосудистой и психогенной этиологии. Наличие вегетативных расстройств указывает на сосудистую природу пароксизмов. Психогенные лицевые боли отличаются приступообразным характером и разнообразным паттерном болевых ощущений. С целью исключения риногенных, офтальногенных и одонтогенных факторов необходимы консультации отоларинголога, офтальмолога и стоматолога.
Методы лечения

Терапию невралгии тройничного нерва проводят комплексно. Для этой цели используются следующие методики:
- лекарственная терапия;
- оперативные вмешательства;
- физиотерапия;
- гимнастика лица;
- рецепты нетрадиционной медицины.
Выбором лекарственных средств, дозировок и длительности курса их применения при тригеминальной невралгии занимается невропатолог. Основными группами препаратов для лечения заболевания выступают:
- спазмолитики и миорелаксанты;
- противосудорожные лекарства;
- нестероидные противовоспалительные средства;
- обезболивающие препараты;
- витаминные комплексы.
Спазмолитики и миорелаксанты используются для лечения невралгий, которые сопряжены с рассеянным склерозом. Они расслабляют мускулатуру и устраняют болевые ощущения. Наиболее эффективными представителями данных групп являются Сирдалуд и Мидокалм.
Сирдалуд эффективно применяется при различных формах тригеминальной невралгии. К побочным действиям средства относятся нарушения сна, слабость, быстрая утомляемость, постоянная сонливость, головокружения, сухость во рту, снижение показателей артериального давления. Суточная доза средства составляет 12-24 мг. Она разделяется на 2-4 приёма с перерывом на одинаковые промежутки времени.
Мидокалм обладает похожим лекарственным эффектом с Сирдалудом. Препарат принимают 3 раза в день, каждые 8 часов. В случае назначения неправильной дозировки возможно развитие головных болей, снижение уровня артериального давления, ощущение мышечной слабости. При непереносимости действующих компонентов средства появляются зуд, крапивница, тошнота и рвота.
Основным противосудорожным препаратом при лечении невралгии тройничного нерва является Фенлипсин. Главным активным компонентов средства является карбамазепин. Приём препарата позволяет избавиться от болевого синдрома, возможных судорог и пароксизмов мышечных волокон. Дозировка рассчитывается на основании наличия данных о весе, возрасте и возможных сопутствующих болезней в анамнезе больного.
Использование лекарства в больших дозах рекомендуется до полной ликвидации болей с дальнейшей поддерживающей терапией. Наиболее распространёнными побочными эффектами лечения Фенлипсином являются тошнота, рвота, повышенная сонливость, расстройства со стороны желудочно-кишечного тракта, а также мышечная атаксия.
В случае отсутствия эффекта при лечении препаратом невролог может назначать приём других лекарственных средств, которые обладают похожим действием. К ним относятся Ламотриджин, Баклофен, Габапентин и Пребалгин.
Баклофен и Ламотриджин являются препаратами выбора при наличии у пациентов рассеянного склероза. Среди побочных эффектов этих средств выделяют гастралгические расстройства, гипотонию, сонливость, головокружения и синдром отмены.
Нестероидные противовоспалительные препараты применяются для устранения воспалительных процессов, которые привели к компрессии волокон тройничного нерва. Среди них чаще всего используются Ибупрофен, Нимесулид, Индометацин. Они не обладают абсолютными противопоказаниями, а также имеют низкую вероятность развития побочных эффектов.
С целью купирования острого болевого синдрома в челюстях, затылке и ушах назначаются обезболивающие препараты. В этом случае наиболее выраженным лечебным эффектом обладают Дексалгин, Баралгин, Парацетамол. Их рекомендуется принимать после приёма пищи. Это позволит снизить влияние активных компонентов на слизистую оболочку желудка. Использование средств данной группы противопоказано при наличии бронхиальной астмы, хронических кровотечений, гастрита, язв желудка и двенадцатиперстной кишки, а также заболеваний печени.
Витамины группы B назначаются в форме таблеток или ампул для инъекций. В качестве основной терапии рекомендуется использование препаратов в виде курса уколов, а при поддерживающем лечении – в форме драже или таблеток. Также возможен электрофорез с витаминами.
Данная группа средств назначается в комплексе с другими медикаментозными препаратами. Витамины способны снижать выраженность болевого синдрома, способствовать восстановлению поражённых нервных волокон, а также повышать эффективность используемых лекарств с низкими дозировками. Это даёт возможность уменьшить негативное воздействие на организм пациента.
К наиболее эффективным препаратам витаминов группы B относятся Нейробион, Мильгамма, Нейромультивит и Комбилипен. В случае их приёма возможно развитие кожных аллергических реакции, аритмий и повышенного потоотделения.
В качестве вспомогательных медикаментозных препаратов возможно использование следующих групп:
- Сосудистые средства. Они способствуют улучшению микроциркуляции, а также повышению активности метаболизма и быстрой регенерации поражённых нервных волокон. Наиболее эффективными лекарствами при лечении невралгии тройничного нерва являются Актовегин и Пентоксифиллин.
- Антибактериальные и противовирусные средства. Их действие направлено на борьбу с патогенными микроорганизмами, которые привели к развитию патологических процессов в структурах нерва. К ним относятся Цефотаксим, Цефуроксим, Цефтриаксон, Циклоферон, Ацикловир, Озелтамивир.
- Кортикостероиды. С их помощью достигается нормализация микроциркуляции и устранение отёков в очагах воспаления. Среди этой группы для лечения невралгии тройничного нерва используют Дексаметазон и Преднизолон.
В восстановительный период возможно назначение Нейромидина. Он улучшает качество проведения нервных импульсов и способствует регенерации поражённых волокон тройничного нерва.

В случае отсутствия эффекта при консервативном лечении заболевания врачи назначают проведение оперативных вмешательств. Для этого используются следующие виды манипуляций:
- декомпрессия нервных структур;
- радиочастотная деструкция поражённых волокон;
- перкутанное удаление воспалённого нерва.
Физиотерапевтические процедуры снижают выраженность болевого синдрома, а также ускоряют процессы регенерации поражённых структур. Основными методами физиотерапии при невралгии тройничного нерва являются:
- электрофорез;
- ультравысокочастотное лечение;
- лазерная терапия;
- ультрафиолетовое облучение;
- магнитная терапия;
- электрические токи.
Использование комплекса упражнений при невралгии тройничного нерва позволяет облегчить выраженность приступов болевого синдрома и уменьшить компрессию веток тройничного нерва. Помимо этого, среди положительных эффектов ЛФК выделяют:
- улучшение микроциркуляции;
- повышение проводимости нервных импульсов;
- предотвращение развития застоя в мышцах.
Выполнять упражнения нужно перед зеркалом. Это позволит контролировать процесс. Комплекс гимнастики лица включает в себя:
- повороты и наклоны головы;
- сведение губ в трубочку и растягивание в широкой улыбке;
- втягивание щёк;
- набирание воздуха в щёки с дальнейшим выдохом через узкую щель в губах;
- закрытие и открытие глаз;
- поднятие и опускание бровей.
Использование средств нетрадиционной медицины рекомендуется только после консультации с лечащим врачом. При лечении невралгии тройничного нерва наиболее эффективными рецептами являются:
- Компрессы с варёной свеклой и соком чёрной редьки. Для этого нужно сварить свеклу, тщательно натереть её на крупной тёрке и залить массу соком чёрной редьки. Также можно добавить лавандовую настойку и эфирное масло. Полученную смесь кладут в конвертик из бинта и помещают в ушной проход на стороне воспаления или приматывают к участку, где чаще всего отмечаются боли. Компрессы делают на ночь каждый день на протяжении недели. После этого нужно сделать перерыв на 1-1,5 месяца.
- Чай с мёдом и аптечной ромашкой. После приготовления средства нужно набирать его в рот небольшими глотками и держать 2-3 минуты. Это позволит снизить выраженность клинической картины патологии при поражении верхнечелюстных или нижнечелюстных ветвей нерва.
- Примочки с корнем хрена. Один корень растения натирают на крупной тёрке, после чего полученную массу заворачивают в небольшой кусочек ткани или салфетку и прикладывают к очагу воспаления.
Прогноз
Своевременное обращения к специалистам в 75% случаев обеспечивает полное выздоровление. При отсутствии адекватной терапии невралгия тройничного нерва приобретает хроническое течение, что существенно усложняет лечения.

Невралгия тройничного нерва практически не влияет на общее состояние организма человека. Тем не менее, при запущенных случаях возможно развитие пареза и паралича отдельных групп мышц, что оказывает воздействие на ряд социальных и психологических аспектов жизни пациента.
Профилактика
Специфическая профилактика болезни не разработана. Среди неспецифических мер, позволяющих предотвратить развитие заболевания, наиболее эффективными являются:
- своевременное лечение сопутствующих заболеваний, который повышают риск невралгии тройничного нерва;
- контролирование течения уже имеющихся хронических патологий;
- избегание переохлаждений, стрессов;
- регулярное закаливание и повышение иммунной защиты организма;
- ведение активного образа жизни, проведение свободного времени на свежем воздухе;
- посещение плановых медицинских осмотров.

При обнаружении каких-либо симптомов невралгии тройничного нерва рекомендуется немедленно проконсультироваться у невролога. Своевременное обнаружение патологии снижает вероятность развития осложнений и позволяет назначить наиболее эффективную тактику лечения. Это даёт возможность полностью восстановить функцию поражённого нерва и повысить качество жизни пациента.
Обзор
Невралгия тройничного нерва — это хроническое (длительное) заболевание, которое зачастую обостряется с течением времени и характеризуется внезапной, острой болью, которая развивается в области лица и головы.
Невралгия тройничного нерва впервые встречается обычно у людей, старше 50 лет. У женщин частота невралгии составляет 5 случаев на 100 000 населения, у мужчин значительно реже — 2,7 на 100 000. В 70% случаев невралгия возникает справа, в 28% — слева, в 2% наблюдается двустороннее поражение.
Боль в лице можно описать как пронизывающую, колющую, как при ударе током. Приступ боли может продолжаться от нескольких секунд до двух минут. Чаще всего поражается одна сторона лица (односторонняя боль), как правило, правая. В редких случаях при невралгии тройничного нерва боль возникает с обеих сторон лица (двусторонняя боль). В 80–90% случаев боль возникает давления на тройничный нерв — самый крупный нерв.
Данная статья посвящена невралгии тройничного нерва, редкому типу невралгии. Постгерпетическая невралгия — это довольно распространенный тип невралгии, который обычно возникает после опоясывающего лишая. Прочитайте подробнее о постгерпетической невралгии.
Невралгию тройничного нерва можно разделить на несколько категорий в зависимости от типа боли. Эти категории описаны ниже.
- Невралгия тройничного нерва 1 типа — типичная форма невралгии тройничного нерва. Пронизывающая и колющая боль возникает непостоянно и только в определенных случаях. Этот тип невралгии также называется идиопатической (когда нельзя определить ее причину).
- Невралгия тройничного нерва 2 типа также называется атипичной (нетипичной) невралгией тройничного нерва. Боль более постоянная, ноющая, пульсирующая, сопровождается чувством жжения.
- Симптоматическая невралгия тройничного нерва — боль возникает в результате другого заболевания, например, при рассеянном склерозе.
При диагностике невралгии тройничного нерва ваш врач может провести обследования, чтобы исключить другие заболевания.
В настоящее время способа полностью избавиться он нее с помощью лекарств не существует. Жить с невралгией тройничного нерва может быть сложно, она может отрицательно сказываться на качестве жизни человека. Однако с помощью лекарств обычно можно на какое-то время облегчить симптомы.
Если лекарства не помогают или вызывают неприятные побочные эффекты, может быть рекомендована хирургическая операция. Цель исключить давление кровеносных сосудов на тройничный нерв, либо повредить его так, чтобы он больше не передавал болевых сигналов. Согласно результатам исследований, хирургическая операция эффективно и надолго устраняет боль, и примерно в 70–90% случаев она больше не возвращается. Однако остается вероятность возвращения боли, причем риск рецидивов зависит от типа операции.
Симптомы невралгии тройничного нерва
Основной симптом невралгии тройничного нерва — резкая пронизывающая или колющая боль в лице, которая появляется внезапно. Почти всегда боль возникает в одной половине лица, хотя в редких случаях она может появляться с обеих сторон. Боль может распространяться на нижнюю челюсть, верхнюю челюсть, щеку, реже — в глаз и лоб. Каждый приступ боли может продолжаться от нескольких секунд до двух минут, и вы при этом можете чувствовать:
- покалывание или онемение в лице перед появлением боли;
- легкое чувство ломоты или жжения во время приступа.
Болевые спазмы могут происходить регулярно на протяжении многих дней, недель или месяцев. В тяжелых случаях вы можете чувствовать боль сотни раз в день. Некоторые люди в перерывах между приступами ощущают в отдельных участках тупую боль. Вместе с тем, боль может полностью пройти и появиться вновь только через несколько месяцев или лет.
Приступ невралгии тройничного нерва могут спровоцировать некоторые действия или движения, например:
- разговор;
- улыбка;
- жевание;
- чистка зубов;
- легкое прикосновение;
- бритье;
- глотание;
- прохладный ветер;
- движения головы.
Жить с невралгией тройничного нерва может быть сложно, она может отрицательно сказываться на качестве вашей жизни. У вас может отсутствовать желание выполнять определенные действия, например, мыться, бриться или есть, чтобы не спровоцировать новый приступ боли.
Жизнь с болью, особенно если она отрицательно сказывается на качестве вашей жизни, может также привести к депрессии (чувству глубокой тоски или отчаяния, которое может продолжаться долгое время).
Причины невралгии тройничного нерва
Хотя точные причины установить удается не всегда, невралгия тройничного нерва зачастую связана со сдавлением тройничного нерва или другим заболеванием.
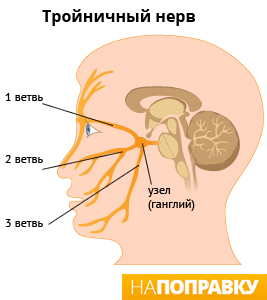
Тройничный нерв — это крупнейший из нервов. У человека есть два тройничных нерва, по одному на каждой стороне лица. Каждый нерв разделен на три ветви:
- верхняя ветвь (глазной нерв) отвечает за участок кожи над глазом, на лбу и в передней части головы;
- средняя ветвь (верхнечелюстной нерв) отвечает за участок кожи в области щеки, сбоку носа, верхней челюсти, зубов и десен;
- нижняя ветвь (нижнечелюстной нерв) отвечает за участок кожи в области нижней челюсти, зубов и десен.
Эти три ветви нерва передают в мозг ощущения боли и прикосновения от лица, зубов и рта. Невралгия тройничного нерва может охватить одну или несколько ветвей тройничного нерва. Чаще всего бывает затронут верхнечелюстной нерв, реже всего — глазной.
Согласно имеющимся фактам, в 80–90% всех случаев невралгия тройничного нерва связана с давлением на тройничный нерв рядом с местом, где он входит в стволовую часть головного мозга (нижняя часть мозга, которая переходит в спинной мозг). Согласно одному исследованию, в 64% случаев давление на тройничный нерв оказывает артерия, а в 36% случаев — вена. В результате сдавления, нерв посылает в головной мозг неконтролируемые сигналы о боли.
Другие причины невралгии тройничного нерва:
- новообразование (опухоль или нарост);
- киста;
- рассеянный склероз, хроническое заболевание, поражающее центральную нервную систему (головной и спинной мозг).
При рассеянном склерозе иммунитет (защитная система организма) вызывает повреждение нервных волокон центральной нервной системы. Тройничный нерв может быть также поврежден.
Некоторые факторы (триггеры) иногда могут провоцировать или обострять приступ невралгии. Приступы боли можно облегчить, если по возможности избегать триггеров. Например, боль может спровоцировать ветер или даже сквозняк в помещении. В таком случае старайтесь не сидеть у открытых окон или кондиционеров, а в ветреную погоду закрывайте лицо шарфом.
Боль может вызывать горячая или холодная еда и напитки. Если пить теплые или холодные напитки через соломинку, можно избежать контакта жидкости со слизистой рта и возникновения боли.
Диагностика невралгии тройничного нерва
Если вы подозреваете у себя невралгию тройничного нерва, обратитесь к терапевту или неврологу. Сначала он спросит вас о симптомах, а затем может провести некоторые обследования, чтобы исключить другие заболевания.
Диагностикой и лечением невралгии тройничного нерва занимается обычно . Вы можете самостоятельно записаться к нему на прием или сначала обратиться к терапевту. осмотрит вас и расспросит о ваших жалобах. Он проведет первичную диагностику и исключит другие причины боли в лице. Сначала он тщательно осмотрит следующие области:
- голову и шею;
- уши;
- рот;
- зубы;
- сустав нижней челюсти ( сустав).
Перед тем, как поставить диагноз невралгии тройничного нерва, необходимо исключить другие заболевания, которые могут вызывать боль в лице. Нужно определить форму заболевания — типичную невралгию тройничного нерва или невралгию, вызываемую другим заболеванием (симптоматическую невралгию тройничного нерва). В случае симптоматической невралгии необходимо лечить вызывающее ее заболевание.
Другие заболевания, которые необходимо исключить:
- зубная инфекция или трещина в зубе;
- мигрень;
- боль в суставе нижней челюсти;
- височный артериит, тяжелое заболевание, при котором происходит воспаление кровеносных сосудов в виске, что может привести к слепоте или инсульту;
- травма лицевого нерва (посттравматическая невралгия);
- непрерывная боль в лице без определенной причины (идиопатическая боль).
У людей младше 40–50 лет причиной боли в лице чаще бывают другие заболевание, поэтому терапевт будет, в первую очередь, исключать эти причины. Если терапевт заподозрит нейрогенную причину болей, он направит вас на консультацию к неврологу, под руководством которого будет происходить дальнейшее обследование и лечение.
томография (МРТ) может с большой точностью показать, где происходит сдавление тройничного нерва. Во время МРТ с помощью сильного магнитного поля и радиоволн создаются подробные изображения внутреннего строения вашего мозга и тройничного нерва. С помощью МРТ можно также исключить другие причины боли в лице, например, опухоль в основании черепа. Такие причины вызывают 5–10% всех случаев невралгии тройничного нерва.
Примерно у 1–5% людей с рассеянным склерозом (хроническим заболеванием, поражающим головной и спинной мозг) появляется невралгия тройничного нерва, поэтому необходимо учитывать вероятность этого заболевания. Вам зададут ряд вопросов, связанных с симптомами рассеянного склероза, чтобы исключить это заболевание.
Симптомы, присущие рассеянному склерозу:
- головокружение;
- тремор (дрожь) в конечностях, нарушение координации;
- слабость глазных мышц;
- нарушения зрения в одном глазу.
При необходимости для диагностики рассеянного склероза также может использоваться МРТ.
Лечение невралгии тройничного нерва
Для облегчения боли при невралгии тройничного нерва назначаются лекарственные препараты. Если медикаментозное лечение не эффективно или не возможно, прибегают к хирургической коррекции. Лечение невралгии тройничного нерва проводится под контролем . При отсутствии невролога, медицинскую помощь может оказать врач общей практики, семейный врач или терапевт.
Лечение невралгии тройничного нерва обычно начинают с назначения антиконвульсантов (препаратов для лечения припадков при эпилепсии). Они помогают облегчить боль в лице. Препараты этого типа замедляют электрические импульсы в нерве и снижают его способность передавать болевые ощущения. Обычные обезболивающие, такие как парацетамол, неэффективны при лечении невралгии тройничного нерва.
Обычно сначала назначается антиконвульсант, который называется карбамазепин (см. ниже). Если он не действует, может использоваться другой антиконвульсант — габапентин.
Карбамазепин обычно используется для лечения эпилепсии, иногда он эффективен при лечении невралгии тройничного нерва, так как он ослабляет неконтролируемые болевые сигналы. Скорее всего, сначала вам потребуется принимать его один-два раза в день, хотя некоторым людям требуется повышенная дозировка. Карбамазепин может вызывать побочные эффекты, особенно тяжелые у пожилых людей. Ниже описаны возможные побочные эффекты.
Побочные эффекты, возникающие более чем у одного человека из десяти:
- тошнота и рвота;
- головокружение;
- чувство усталости;
- трудности с координацией движений;
- пониженное количество белых клеток крови, которые борются с инфекциями (лейкопения);
- изменения уровня ферментов печени (ферменты — это белки, которые ускоряют любую реакцию, которая происходит в организме).
Побочные эффекты, возникающие максимум у одного человека из десяти:
- повышенный риск возникновения синяков и кровотечений;
- задержка жидкостей (невозможность помочиться);
- увеличение веса;
- дезориентация в пространстве и времени;
- головная боль;
- двоение в глазах или размытое зрение;
- сухость во рту.
К редким побочным эффектам карбамазепина относятся:
- неконтролируемые (непроизвольные) движения, например, дрожь в конечностях;
- необычные движения глаз;
- понос;
- запор.
Установлена, что прием антиконвульсантов может быть связан с мыслями о самоубийстве и членовредительстве. Дополнительную информацию о возможных побочных эффектах карбамазепина вы можете получить у вашего врача или в инструкции, прилагаемой к лекарству.
Непатентованные лекарственные средства не имеют лицензии на применение для лечения тех или иных заболеваний. Другими словами, лекарство не прошло клинические испытания (тип исследования, при котором одно средство сравнивается с другим) по определению его эффективности и безопасности при лечении данного заболевания. Однако некоторые специалисты применяют непатентованные лекарственные средства, если они считают, что они могут принести результат, и что их преимущества перевешивают связанные с ними риски.
Если ваш специалист планирует назначить вам непатентованное лекарственное средство для лечения невралгии тройничного нерва, он должен уведомить вас о том, что это средство не имеет лицензии, и обсудить с вами возможные риски и преимущества.
Некоторым людям снять боль помогает нетрадиционные методы лечения:
- медитация и прочие техники расслабления;
- массаж;
- иглоукалывание (акупунктура);
- витаминная терапия.
Вместе с тем, в настоящее время эффективность этих методов клинически не доказана.
Ниже приводится краткое описание некоторых процедур, которые вам, возможно, следует принять во внимание, хотя они все имеют определенные риски:
- инъекции глицерина — он вводится в центральную часть тройничного нерва и снимает боль примерно на 6–12 месяцев;
- радиочастотная термокоагуляция периферических ветвей тройничного нерва — с помощью электростимуляции повреждаются нервные окончания, но с этим связан необратимый риск появления постоянной боли, не поддающейся лечению;
- чрезкожная балонная компрессия — над тройничным нервом надувается маленький баллон, который сдавливает нервные веточки, прекращая прохождение болевого импульса по ним. Этот метод может применяться в тех редких случаях, когда хирургия не дала результата.
- электрический ток — используется для того, чтобы вызывать онемение тройничного нерва, и может быть очень эффективным.
Согласно результатам исследований, после радиочастотной термокоагуляции, инъекции глицерина или баллонной компрессии в 90% случаев наступает немедленное облегчение боли. Однако 50% людей после процедуры теряют чувствительность в области лица. После радиочастотной термокоагуляции через год боль может вернуться.
В некоторых случаях рекомендуется делать хирургическую операцию. Цель уменьшить компрессию (сжатие) тройничного нерва кровеносными сосудами, либо повредить нерв так, чтобы он больше не передавал болевых сигналов. Используются две хирургические процедуры:
- микроваскулярная декомпрессия;
- стереотаксическая радиохирургия.
Эти методы описаны ниже.
Микроваскулярная декомпрессия — это операция по снятию давления кровеносных сосудов на тройничный нерв. Во время операции хирург удалит или перенесет кровеносные сосуды, отделив их от тройничного нерва. Этот метод оказывается эффективным у большинства больных, надолго избавляя их от боли. Свыше 70% людей избавляются от невралгии на срок более 10 лет.
Однако эта операция может привести к потере слуха, что по статистике происходит в менее 3% случаев. Также есть вероятность, что после операции боль вернется, а чувствительность в области лица пропадет, но это случается редко и чаще всего проходит со временем. В очень редких случаях операция этого типа может привести к инсульту, менингиту и даже смерти.
Стереотаксическая радиохирургия — это сравнительно новый метод лечения с помощью ионизирующего излучения. При стереотаксической радиохирургии не требуется обезболивание (наркоз), а на коже не делается никаких разрезов. В процессе облучения нерв теряет способность передавать в мозг болевые импульсы.
Перед операцией ваш хирург обсудит с вами ее детали. На сегодняшний день этот метод лечения невралгии тройничного нерва дает хорошие результаты. В 33–90% случаев после операции боль в области лица прекращается сразу же, хотя в 14% случаев болевые ощущения могут вернуться через 18 месяцев. Для достижения максимальной эффективности лечения, оно может продлиться вплоть до двух месяцев.
Стереотаксическая радиохирургия в 8% случаев может вызывать онемение лица. Редкие осложнения:
Несмотря на относительную безопасность стереотаксической абляции нерва, эта процедура назначается только в тех случаях, когда другие методы лечения оказались неэффективными.
К какому врачу обратиться при постгерпетической невралгии?
С помощью сервиса НаПоправку вы можете найти врача невролога, предварительно ознакомившись с отзывами о нем на нашем сайте.
Читайте также:



