Основными резервуарами вируса бешенства являются
Природные эпизоотии бешенства поддерживаются различными дикими плотоядными животными из семейства собачьих, куньих, виверровых, кошачьих, енотовых, а также рукокрылых. Дикие хищники из семейства собачьих — волки, лисицы, шакалы, койоты, енотовидные собаки — благодаря высокой численности и широкому распространению являются основным резервуаром вируса бешенства, главным переносчиком его и распространителем в природе.
В Европе вспышки лисьего бешенства наблюдались в XVIII веке во Франкфурте-на-Майне, в 1803—1804 гг. — в Ваадтлэнде, в 1806 г.— Вюрттемберге, в 1819—1820 гг.—в Шпессарте, в 1819—1828 гг.—в Восточной Швейцарии, в 1866—1927 гг.—в Каринтии и с 1925 по 1926 г.—в Кот д'ор (Koch, 1930).
Ограниченные эпизоотии природного бешенства были описаны также в США среди лисиц — в 1800 г. в Массачусетсе, в 1890 г.— в Алабаме, среди скунсов — в 1871 г. в Канзасе, в 1907—1910 гг.—в Аризоне (Tierkel, 1959).

Волк (Canis) раньше являлся главным природным резервуаром вируса бешенства в Западной, Центральной, Восточной Европе. В XX веке ограниченные вспышки волчьего бешенства сохранились главным образом в странах Средиземного бассейна (Балканах), в Восточной Европе, в некоторых районах Азии, Америки и Африки. По отчетам ВОЗ бешенство у волков в последние годы встречалось в Турции, Югославии, Греции, Чехословакии, Иране, Ираке, Монголии, Индии, США, Канаде, Гондурасе, Иордании, Родезии, АРЕ. За 1965 г. по одному заболеванию у волков диагностировано в Турции, Чехословакии, Индии, в Иране зарегистрировано 7, в АРЕ — 2 и Родезии — 2 случая бешенства у земляного волка. По данным Института Пастера в Касаули (Индия), за 1973 г. были подвергнуты антирабическому лечению по поводу укусов волками 182 человека, что косвенно указывает на распространение этой инфекции среди волков.
В последние годы отмечается увеличение заболеваемости бешенством у волков и койотов в США. С 1955 по 1965 г. там было лабораторно установлено 15 заболеваний, а с 1968 по 1971 г. заболеваемость этих животных увеличилась до 42 случаев. За 1971— 1973 гг. в США регистрировано 24 случая бешенства у койотов. В США бешенство у волков регистрируется главным образом в Северо-Западных штатах (Аризона, Миссури, Луизиана, Северная Дакота, Аляска и др.). В Канаде за 1970 г. диагностировано 6 случаев, в Гондурасе за 195:8 г. — 3 заболевания у койотов.
Очаги бешенства среди койотов регистрированы также в Мексике.
Одной из наиболее неблагополучных стран по эпизоотиям волчьего бешенства считалась Россия. К сожалению, ветеринарная регистрация заболеваемости волков остается неудовлетворительной до сих пор. Бешеные волки обычно регистрировались, когда они нападали на людей. Так, в нашей стране за 1923—1924 гг. бешеными волками были укушены 476 человек. В 30—50-х годах спорадическая заболеваемость волков регистрировалась во всех районах страны: на Дальнем Востоке, в Сибири, на Урале, в Центральных районах РСФСР, на Украине, в Белоруссии, Прибалтике, Закавказье и Средней Азии.
В 60-х годах популяция волков была значительно сокращена и вспышки бешенства стали редким явлением. Так, в Литовской ССР в 1961 г. диагностировано бешенство у одного волка, в 1966 г.— у 3, в 1968 г.— у 2 и в 1969 г.— у одного. В Белоруссии за 1954—1963 гг. из 103 заболевших бешенством диких животных 16 заболеваний приходилось на волков. В самое последнее время волчье бешенство вновь активизируется в Казахстане и Поволжье. Так, в Казахстане в 1967 г. установлено одно заболевание, в 1968 г.—7, в 1969 г.— 16, в 1970 г.—5 и в 1971 г.— 24 случая бешенства у волков. В 1971 г. очаги волчьего бешенства наблюдались в 12 из 17 областей (в Алма-Атинской— 4, Восточно-Казахстанской — 5, Кустанайской — 3, Уральской, Талды-Курганской, Чимкентской— по 2 и в Джамбулской, Павлодарской, Северо-Казахстанской, Карагандинской, Целиноградской и Семипалатинской —по одному заболеванию).
Шакалы (Cuonaurens mesomelas) и дикая собака (Cuon alpicus) поддерживают локальные вспышки бешенства в тропиках, субтропиках, на юге Азии и на севере Африки. Шакал — важный источник рабической инфекции в 30 странах мира, но в большинстве случаев это страны Азии (Индия, Пакистан) и Африки (Алжир, Родезия, Тунис, Уганда, Южная Африка и др.). Так, по отчетам Института Пастера в Касаули (Индия) за 1958 г. по поводу укусов шакала подвергались антирабическому лечению 1528 человек, что составляет 2,7% от общего числа привитых людей, а в 1973 г. на укушенных шакалами приходилось 1,14% всех привитых. Согласно отчетам ВОЗ за 1965 г., единичные случаи бешенства у шакалов отмечены в Эфиопии, Кении, Малави, Израиле, Индии, Уганде, а также в Турции. В СССР отдельные случаи бешенства регистрируются на Кавказе, в Средней Азии и Молдавии.
Бешенство (rabies)–остро протекающая вирусная болезнь теплокровных животных, характеризующаяся поражением центральной нервной системы, что выражается приступами возбуждения и развитием параличей.
Этиология. Возбудитель болезни РНК-геномный, сложноорганизованный пулевидной формы. Он относится к семейству Rhabdoviridae, род Lysavirus. Осуществляет свою репродукцию в цитоплазме нервных клеток, где формируются включения Бабеша-Негри.
В слюне, выделяемой больными животными, вирус сохраняется до 24‑х часов, в гниющем трупе 2 недели, в почве 2 месяца. Кипячение разрушает вирус мгновенно, при 60 о С инактивация наступает через 5 минут. К действию дезинфицирующих средств вирус не устойчив: 1-5%-ные растворы формалина инактивируют его за 5 минут, 5%-ный раствор фенола за 5 минут.
Эпизоотология. К бешенству восприимчивы все виды домашних и диких животных, а также человек. Молодые животные более чувствительны, чем взрослые.
Существует бешенство двух эпизоотических типов: лесное природное (сильваническое), поддерживаемое и распространяемое дикими животными; городское (урбаническое), наблюдаемое среди бродячих собак, кошек и других домашних животных, которое теперь почти ликвидировано. Ведущим является лесное бешенство. В настоящее время бешенство рассматривают как природно-очаговое заболевание диких животных, периодически заносимое в сферу домашних животных.
Источником возбудителя инфекции являются больные животные, а также вирусоносители, выделяющие возбудителя за 2-10 дней до появления клинических признаков болезни и в течение 31-го дня после выздоровления. Основным резервуаром вируса являются лисицы. Передача вируса бешенства осуществляется главным образом через слюну при покусах (в слюнных железах вирус обнаруживают в 54% погибших от бешенства собак). Наиболее опасны глубокие, обширные рваные раны, лицевой части головы и участков тела богатых нервными волокнами. Возможно также заражение при попадании слюны на слизистые оболочки и поврежденную поверхность кожи.
Отмечена достаточно строгая цикличность подъема эпизоотии, что зависит от числа диких животных, активности их миграции, наличия мышевидных грызунов и их количества. Периодичность вспышек составляет два, в некоторых случаях три года. Сезонность болезни связана с биологией диких плотоядных. Заболеваемость лисиц может составить свыше 76% случаев, собак до 72%.
Патогенез.Попав в организм, вирус по нервным волокнам, центростремительно продвигается к синапсам спинного и головного мозга, где он репродуцируется, вызывая негнойный энцефалит. После этого начинается центробежное движение возбудителя в слюнные железы.
Симптомы и течение. Инкубационный период может варьировать от нескольких дней до года, но чаще всего составляет 3 недель. Его продолжительность во многом обусловлена близостью укуса к голове, размерами и глубиной раны, количеством попавшего вируса и индивидуальной резистентностью организма.
Течение болезни острое, продолжительностью 3 - 11 дней.
По характеру проявления болезни различают две формы: буйную и тихую (паралитическую). Кроме того, возможна атипичная и абортивная и возвратная (ремитирующая) формы болезни.
При буйной форме четко выражены три стадии развития болезни: продромальная (меланхолическая), стадия возбуждения (маниакальная) и стадия параличей (депрессивная).
Продромальная стадия продолжается 1,5 дня и характеризуется изменением поведения собаки, что выражается в следующем: она становится менее внимательной к хозяину, не сразу отзывается на зов, с трудом встает; часто становится необычно ласковой, начинает лизать руки и лицо человека (хозяина); взгляд у нее тупой, безразличный, отсутствующий, глаза мутные. В процессе прогрессирования болезни животное пытается забиться в темный угол, хватает воздух (ловит мух); появляется извращенный аппетит (проглатывает камни, куски дерева, бумагу, собственные фекалии и др.). Иногда на месте укуса появляется зуд, что сопровождается ожесточенными расчесами. К концу второго дня отмечается расстройство акта глотания; собака не прикасается к корму, не пьет воду, хрипло лает, возникает обильное слюнотечение.
Стадия возбуждения продолжается 3-4 дня и характеризуется: резко выраженными приступами буйства; стремлением сорваться с цепи и убежать из дома; бросается на других животных, резко возрастает агрессия, она без лая набрасывается на других собак и беспощадно кусает их. Больная собака испытывает сильную жажду, но пить не может, в результате судорожного сокращения глотательных мышц и резкой болезненности, при виде воды собака приходит в ярость и наступает сильное возбуждение.
Паралитическая стадия продолжается 2 дня и характеризуется развитием параличей мышц задних конечностей, туловища, хвоста. Она может возвращаться к владельцу. Такое животное сильно истощено, шерсть взъерошена, глаза глубоко запавшие, нижняя челюсть отвисшая, язык вываливается наружу, изо рта обильно течет слюна. Походка становится шаткой, затем животное вообще не может подняться. Гибель наступает на 6-11-ый день от начала болезни.
У кошек бешенство протекает, как правило, в буйной форме. В начале болезни отмечают беспокойство, извращенный аппетит, сильное слюнотечение, затрудненный акт глотания. Кошки, заключенные в клетки, яростно бросаются на раздражитель. Тихая форма у них встречается крайне редко.
У диких животных наиболее характерными признаками являются потеря чувства страха перед людьми и агрессивность. Гидрофобии нет. С точки зрения опасности заражения особое значение имеет тихая форма бешенства.
Патологоанатомический диагноз.Вскрытие трупов позволяет констатировать следующее: наличие рваных ран и инородных предметов в желудке. Кровоизлияния и эрозии в слизистой желудка, венозная гиперемия печени, легких и селезенки.
Диагноз. Предварительный диагноз устанавливают с учетом эпизоотической ситуации и характерных симптомов. Окончательный диагноз устанавливают по результатам лабораторных исследований. Для этого в лабораторию направляют свежий труп и голову животного или головной мозг. Диагноз считают установленным при получении положительных результатов в РИФ; при выявлении включений Бабеша-Негри в световом микроскопе; при положительной биопробе (ставят при получении отрицательных результатах световой и люминесцентной микроскопии).
Бешенство необходимо отличать от болезни Ауески (обнаруживают расчесы, отсутствует агрессивность и паралич нижней челюсти, нет телец Бабеша-Негри), от чумы (конъюнктивит, отсутствие агрессивности и паралича нижней челюсти, наличие пневмонии и энтерита).
Лечение. Больных животных убивают. Трупы сжигают.
Профилактика и меры борьбы. Профилактические мероприятия против бешенства включают упорядочение содержания собак и кошек и регулирование численности диких хищных животных; профилактическую вакцинацию собак, кошек и др.; своевременную постановку диагноза у заболевших; выявление и ликвидация очагов болезни; разъяснение населению сущности болезни и правил содержания животных.
Всех собак, независимо от их принадлежности, а в необходимом случае и кошек прививают против бешенства антирабической вакциной.
Для предупреждения бешенства граждане обязаны: соблюдать установленные правила содержания собак, кошек, пушных зверей и хищных животных; доставлять, принадлежащих им собак и кошек, в ветеринарное учреждение для осмотра и предохранительных прививок; не допускать собак, кошек, не привитых против бешенства, на зверофермы, собакопитомники, на охоту и др. О каждом случае покуса собак дикими животными, собаками, кошками или о подозрении на заболевание бешенством НЕМЕДЛЕННО сообщать ветеринарному специалисту, а животных, подозрительных по заболеванию или покусанных бродячими собаками (кошками) и дикими хищниками, надежно изолировать.
Собаки, кошки и другие животные, покусавшие людей или животных, НЕМЕДЛЕННО доставляются владельцем в ближайшее ветеринарное учреждение для осмотра и карантинирования под наблюдением специалиста в течение 10‑ти дней, которых тщательно осматривают не менее 3-х раз в сутки.
В случае установления диагноза населенный пункт или его часть объявляют неблагополучным и накладывают карантин. Явно больные собаки и кошки, а также подозрительные по заболеванию животные подлежат уничтожению. Трупы сжигают, снятие шкур запрещается.
Места, где находились животные, больные и подозрительные по заболеванию бешенством, предметы ухода, спецодежду и другой инвентарь, загрязненный слюной и выделениями больных бешенством животными, дезинфицируют.
Карантин, снимают через 2 месяца со дня последнего случая заболеваний животных бешенством и выполнения мероприятий, предусмотренных планом.

Вирус бешенства – опасный микроорганизм, проникающий в организм человека и вызывающий развитие тяжелого инфекционного заболевания, которое сопровождается стойким поражением ЦНС и часто заканчивается летально. Отличительные признаки патологии: быстрое течение, тяжелые проявления и неблагоприятный прогноз.
Rabies virus относится к роду Lyssavirus семейства Rhabdoviridae. Вирус обладает тропностью к структурам нервной ткани, которые постепенно разрушаются и отмирают. Микроб оказывает двоякое действие – сначала повышает возбудимость нервных волокон, а затем вызывает их паралич, сопровождающийся мышечной дисфункцией с полным или частичным отсутствием способности к сокращению. Люди заражаются через укусы животных, в слюне которых содержатся патогены. Вирусы по аксонам нейронов распространяются по всему организму, устремляются к церебральным и спинномозговым центрам и поражают их, вызывая необратимые изменения, которые становятся причиной гибели больных.
Бешенство у человека сопровождается развитием специфического энцефалита с формированием патологических очагов в коре и других участках головного мозга. Симптомами инфекции являются признаки стойкой дисфункции ЦНС – различные фобии, приступы агрессии и эйфории, галлюциноз.
Бешенство — неизлечимая патология. Чтобы спасти человека, необходимо сразу после укуса животного ввести антирабическую вакцину. Иммуннопрофилактика до развития симптомов — единственный метод лечения. Даже самые сильные антибактериальные и противовирусные средства не помогают при бешенстве. Все случаи патологии после появления клинических признаков заканчиваются смертью пациента.
Этиология
Рабивирус — нейротропный вирус, вызывающий бешенство. Он передается здоровым лицам через секрет слюнных желез больных животных. Микроорганизм обладает целым рядом специфических свойств: морфологических, тинкториальных, физиологических, культуральных, патогенных, антигенных.
![]()
Вирус бешенства имеет цилиндрическую или многогранную форму, спиральную или кубическую симметрию, плотную оболочку и одну цепочку РНК. Внешне клетка напоминает пулю, один конец которой закруглен и немного заужен, а другой – плоский или слегка вогнутый.- Гликопротеиновый каркас имеет на своей поверхности специальные шипы-рецепторы, позволяющие вириону внедриться внутрь клетки хозяина и обуславливающие его иммуногенность – способность вызывать иммунный ответ.
- Размножение вирусов происходит в цитоплазме нейронов головного мозга. Этот процесс сопровождается появлением особых новообразований. Тельца Бабеша-Негри имеют овальную или палочковидную форму. Они получили свое название в честь ученых, которые впервые их описали независимо друг от друга.
- К факторам патогенности микроба относятся: аксонный транспорт, обеспечивающий его перемещение по нервным волокнам в ЦНС; белок P, подавляющий иммунную реакцию макроорганизма; белок G – антиген, стимулирующий выработку иммуноглобулинов.
- Вирус бешенства сравнительно устойчив. Он живет во внешней среде — на поверхности земли при температуре + 2—16° до 3 месяцев. Микроб обладает высокой чувствительностью к гипертермии, ультрафиолету, этанолу и прочим дезинфицирующим средствам. Микроб быстро погибает при кипячении, высушивании и при попадании в кислую среду. Он обладает устойчивостью к гипотермии, антибиотикам и фенолу. В трупах больных животных вирус остается жизнеспособным в течение пяти недель, теряя при этом свою патогенность.
- Культивируют микроорганизмы в клетках почек новорожденных хомячков и головного мозга белых мышей, а также в желточном мешке куриных эмбрионов.
Патогенетические особенности
Патогенные биологические агенты проникают в макроорганизм через рану, образовавшуюся в результате укуса животного. В месте внедрения происходит первичная репликация микробов. Сначала поражаются мягкие ткани вокруг раны, а затем нервные волокна. По ним вирусы направляются в церебральные и спинномозговые структуры. Гематогенный и лимфогенный пути диссеминации возбудителя не играют существенной роли в развитии патологии. Вирусы взаимодействуют с нейромедиаторами, осуществляющими нервно-мышечную передачу, повышая возбудимость нейронов, а затем вызывая их паралич. Этот механизм лежит в основе патогенеза болезни.
Проникая нейрогенным путем в клетки мозговой ткани, вирусы провоцируют развитие грубых и необратимых нарушений в работе ЦНС. У больных возникает негнойный менингоэнцефалит, и происходит постепенное разрушение нервных клеток. На месте погибших нейронов образуются тельца Бабеша-Негри. Патоморфологические особенности бешенства – кровоизлияние в мозг, отек мозговой ткани, очаги некроза, дегенеративные изменения. Органическое поражение приводит к стойкой дисфункции. В организме нарушается иннервация внутренних органов и тканей, и развивается полиорганная недостаточность.

Стремительная деструкция очагов жизнеобеспечения, расположенных в коре головного мозга, клинически проявляется судорожным синдромом, парезами и параличами. Больные впадают в кому и погибают от асфиксии и остановки сердца, которые вызваны поражением соответствующих центров в головном мозге. Смерть наступает очень быстро без предшествующего развития осложнений и наступления негативных последствий.
Эпидемиология
Основными эпидемиологическими звеньями инфекции являются: источник, пути передачи, восприимчивый организм. Выключение любого из этих элементов приводит к прерыванию эпидемического процесса.
Природным резервуаром вируса бешенства являются различные животные – дикие, домашние, сельскохозяйственные. Носители и распространители инфекции считаются максимально опасными в эпидотношении в последние десять дней инкубации и в период выраженных клинических проявлений.
Микробы покидают организм больных животных вместе с секретом слюнных желез. Человек заражается парентеральным путем через укусы, ослюнение поврежденной кожи, оцарапывание, а также при контакте с предметами, загрязненными инфицированной слюной. Возбудитель через рану проникает в кровь. У 95% укушенных лиц развивается патологический процесс. Заражение контактным путем иногда происходит при разделке убитых животных. Известны случаи распространения инфекции аэрогенным путем при вдыхании инфицированной слюны и пищевым путем при поедании павших животных. Вирус бешенства не передается через бытовые предметы. Заболевание не развивается даже после тесного общения с зараженным пациентом или медицинским работником.

Восприимчивость людей к бешенству всеобщая. Она определяется локализацией очага поражения и глубиной повреждения мягких тканей. Лица, укушенные в шею и лицо, в 100% случаев заболеют. При укусах голеней, кистей и стоп бешенство возникает у 30% людей. Домашние животные и скот — основные виновники заражения человека. Инфекция крайне опасна для детей, проживающих на селе, где много беспризорных собак. В азиатских и африканских странах ежегодно от бешенства умирает более 50 тысяч людей.
Бешенство распространено практически повсеместно. Заболевание регистрируется на всех континентах, кроме Антарктиды. В России вирус широко распространен в Липецке, Туле, Брянске, Москве. Ранняя и адекватная медико-профилактическая помощь предотвратит развитие патологии у инфицированных лиц. Бешенство без вакцинации – гарантированная смерть.
Симптоматика
Бешенство как и любой другой инфекционный процесс представляет собой ряд сменяющих друг друга стадий.
- Длительность инкубации зависит от локализации укуса: на голове — пару недель, на ногах и руках — 2-3 месяца. В это время у больного отсутствуют симптомы патологии.
- Продрома — относительно короткий период, проявляющийся общим недомоганием, угнетением сознания, субфебрилитетом, зудом и болью в месте уже зажившей раны. Иногда воспаляется рубец и близлежащие ткани.
- Начальная стадия называется депрессией. У больного начинает изменяться поведение. Появляются признаки поражения ЦНС — цефалгия, бессонница, потеря аппетита, равнодушие ко всему, подавленное настроение, беспокойство и раздражительность, панические атаки. Неврологические и психические расстройства обычно сопровождаются неприятными ощущениями за грудиной и нарушением пищеварения.
- Разгар болезни называется возбуждением. Эта стадия через 2-3 дня сменяет депрессию. У пациента появляются фобии: они боятся воды, воздуха, звуков, света, перестают пить, уединяются в темной комнате, избегают общения. Вид и шум воды вызывают сильный страх, при котором возникают приступы удушья. Даже испытывая сильную жажду, больные не могут сделать и глотка. У пациентов спазмируются мимические мышцы, расширяются зрачки, дрожат руки. Возбуждение достигает крайней степени выраженности. Больные испытывают панику и ужас, кричат, откидываются назад, дышат прерывисто и громко со свистящими и шумными вдохами. Они становятся агрессивными, мечутся, кидаются в драку, рвут одежду, кусаются. Все изменения поведения сопровождаются повышенным выделением слюны, которая постоянно течет изо рта по подбородку. По мере развития патологии пациенты сильно худеют. Они перестают употреблять пищу и воду. В организме происходят дегидратационные процессы. У больных заостряются черты лица, возникают эпиприпадки, бред, галлюциноз.
![]()
- Терминальная паралитическая стадия проявляется апатией, ограничением движения, снижением чувствительности. Фобические пароксизмы исчезают, и наступает мнимое благополучие. Больному лишь ненадолго становится лучше, он начинает есть и пить, а затем быстро поднимается температура тела, учащается сердцебиение, падает давление. Глазные, скуловые мышцы и мускулатура конечностей теряют свою силу, возникает паралич. Пациенты не шевелятся, тяжело дышат и подолгу смотрят в одну точку, не замечая происходящего вокруг. Они будто спят с открытыми глазами. Из-за параличей у них отвисает нижняя челюсть, возникает экзофтальм, лицо выражает глубокое страдание. У больных появляется икота, рвота, извращенный аппетит — они едят все несъедобное и опасное. В паралитический процесс вовлекаются и мозговые нервы. Поражение жизненно важных центров приводит к прекращению работы сердца и органов дыхания.
Диагностический процесс
Диагностика бешенства начинается с изучения симптоматики и сбора эпиданамнеза. Важно установить факт контакта с инфицированным животным – наличие укуса, оцарапывания или ослюнения. Симптомы патологии весьма специфичны: гидрофобия, аэрофобия, судороги и спазмы мышц, гиперсаливация, отвисшая челюсть и прочие. Врачи наблюдают за больным и отмечают мидриаз, странное поведение, тяжелое дыхание.

Результаты вирусологического исследования и серодиагностики имеют решающее значение при постановке диагноза. В лаборатории исследуют биоматериал от больного – ликвор, слюну, мозговую ткань, ставят биопробы, определяют антитела.
- Реакция иммунофлуоресценции — выявление антигенов вируса в мазках-отпечатках мозговой и железистой ткани.
- Реакция нейтрализации, связывания комплемента, радиоиммунный и иммуноферментный анализы — обнаружение антител против вируса бешенства.
- ПЦР ликвора — определение генетического материала микроба в испытуемом образце.
- Биопроба на лабораторных грызунах – их заражение слюной или ликвором больного.
- Гистологический анализ биопсийного материала – мозговой ткани, взятой от умершего человека.
Диагностические процедуры проводят сертифицированные специалисты в условиях лаборатории особо опасных инфекций. Окончательный диагноз бешенства обычно устанавливается посмертно.
Лечебно-профилактические меры
Бешенство — смертельно опасная патология, исход которой зависит от времени обращения в ЛПУ. При наличии у больного явно выраженных симптомов недуга прогноз становится неблагоприятным.

Сразу после обращения пострадавшего в больницу проводят местные лечебные процедуры. Сначала рану промывают и обрабатывают спиртом, затем ее края иссекают и ушивают. Иммуноглобулин вводят глубоко в рану и окружающие ткани. Специфическое лечение – введение больным антирабической вакциной. Эти препараты по разному воздействуют на макро- и микроорганизм. Вакцина не может самостоятельно убить вирус. Она предоставляет организму информацию о его антигенной структуре, благодаря чему начинается продукция антител, нейтрализующих антигены. На выработку активного иммунитета уходит 13-15 дней. Чтобы защитить организм в это время, используют иммуноглобулин. С его помощью вводят готовые антитела, полученные из крови донора. Больным с клиническими признаками болезни эти методы не помогут. Им проводят паллиативную терапию, облегчающую общее состояние и устраняющую неприятные симптомы.
Пациентам с бешенством показаны:
- Госпитализация в темную и изолированную от шума палату,
- Симптоматические препараты — антиконвульсанты, анестетики, седативные и снотворные средства,
- Мероприятия, поддерживающие функцию дыхания и работу сердца,
- Парентеральное питание,
- Дегидратационные процедуры.
В настоящее время специалисты разрабатывают новые терапевтические методы. К ним относится иммуномодулирующая терапия, заключающаяся во введении больным специфических иммуноглобулинов. Хороший эффект в экспериментальных условиях дает гипотермия головного мозга. Новые методики интенсивной терапии направлены на продление и сохранение жизни пациентов. Но не смотря на разработки современных ученых-медиков, бешенство все еще остается серьезным инфекционным заболеванием, при котором летальность составляет 100%.
Чтобы предупредить развитие патологии, необходимо иммунизировать домашних животных. Профилактическое вакцинирование показано ветеринарным врачам и фельдшерам, сотрудникам лабораторий, лесникам, любителям охоты, работникам производств по разделке мяса. Вакцинация — это единственный эффективный способ предотвращения патологии, позволяющий сохранить жизнь человека.
Специалист в области микробиологии Луи Пастер является первооткрывателем вакцины против бешенства. В далеком 1885 году он получил вакцинный штамм путем многократного введения вируса в головной мозг кролика. Впервые вакцину ввели мальчику, которого укусила собака. Организм ребенка смог противостоять инфекции. Современные антирабические вакцины вводят шесть раз, начиная с дня обращения к врачу и далее, по специальной схеме, до 90 дня. Если выяснится, что животное здоровое, вакцинацию прекращают. К концу лечебного курса формируется стойкая иммунная защита, и вирус погибает. Успех вакцинопрофилактики зависит от времени начала лечения. Чем раньше введут вакцину, тем благоприятнее исход процесса.
Видео: бешенство: устойчивость вируса, осложнения, прогноз
Как работает российская программа вакцинирования диких животных с воздуха

Фото: Wally Santana / AP
Ученые атакуют пока неизлечимую вирусную инфекцию бешенства с двух сторон. Молекулярные биологии создают ДНК-вакцину против вируса бешенства. Зоологи массово вакцинируют диких животных — природных носителей вируса путем массового разбрасывания приманки с вакциной в местах их обитания.
Летальность при заражении вирусом бешенства у человека — 100%. Единственный способ спасения — своевременная вакцинация. Сейчас ведутся работы по созданию ДНК-вакцин от бешенства как для человека, так и для животных. Животных тоже надо лечить, потому что человек всего лишь промежуточный и случайный хозяин вируса при его циркуляции в природе, а без ликвидации природных очагов вируса борьба с бешенством будет бесконечной.
Пастеровские прививки
134 года назад впервые пациенту, укушенному бешеной собакой, была введена вакцина на основе препарата мозга зараженного кролика. Это был большой риск для уже знаменитого ученого Луи Пастера, опыты на животных были в самом разгаре, и гарантировать исход вакцинации человека не мог никто. Ясно было только одно — без лечения укушенный ребенок умрет. Вакцина сработала, это стало выдающимся событием в медицинской науке. Пастер был удостоен беспрецедентных почестей, стал членом академий, кавалером более 200 орденов разных стран мира, в его институте проходили вакцинацию тысячи пациентов ежегодно.
Сложно поверить, но и спустя столько лет человечество все еще находится под угрозой страшного заболевания. Несмотря на ежегодную вакцинацию более 15 миллионов человек, потенциальную угрозу этот вирус несет для 3,3 млрд человек в 100 странах мира. 99% случаев заболевания связаны с укусами больных собак, но источником заражения могут быть и другие плотоядные (кошки, ежи и др.), в некоторых регионах мира переносчиком заболевания могут стать летучие мыши.
Для человека нет спасения, если уже появились симптомы заболевания. По оценкам Всемирной организации здравоохранения (ВОЗ), из-за отсутствия лечения ежегодно от бешенства погибает до 60 тыс. человек, 40% из них — дети в возрасте от 5 до 15 лет.
До настоящего времени бешенство остается одним из самых опасных заболеваний, от которого в мире ежегодно погибает около 50 тыс. человек. Из этого числа 35–45 тыс. (от 70 до 90%) приходится на азиатский континент, в основном Индию. В Африке насчитывается от 500 до 5 тыс. летальных исходов ежегодно, в Латинской Америке — 200–400, в Северной Америке — 4–8, в Европе — 10–20. Доля детской смертности составляет 30–50% от общего числа.
Случаи заболевания бешенством среди людей в Европе достаточно редки (в большинстве случаев от укусов собак). Чаще выявляются случаи заболевания в европейских странах пациентов, пострадавших от укусов в эндемичных по бешенству странах Азии и Африки.
Современная ситуация по бешенству на американском континенте характеризуется как чрезвычайно сложная и постоянно меняющаяся. Если до 1970-х годов большинство случаев бешенства регистрировалось среди домашних животных, то в последующие десятилетия более 90% случаев встречается среди популяций диких животных. В эпизоотии бешенства вовлечены популяции енотов, лис, скунсов и койотов. Важную роль в трансмиссии классического бешенства в США играют и летучие мыши. В 1990-е годы в США отмечается расширение эпизоотии бешенства среди енотов.
В странах Латинской Америки ситуация по бешенству более напряженная. Основным резервуаром бешенства в этих странах остаются собаки, но не менее важную роль играют летучие мыши, особенно кровососущие. Они являются активными переносчиками этого заболевания, передающими его человеку и животным. Паралитическое бешенство, переносимое от кровососущих летучих мышей крупному рогатому скоту, представляет очень серьезную проблему для сельского хозяйства. В последние годы в Латинской Америке отмечается рост числа случаев бешенства человека, передающегося летучими мышами, при снижении числа случаев, передающихся собаками.
На большей части территории Африки доминирует собачье бешенство (более 90%, по 5% приходится на шакалов и гиен). Ежегодно регистрируется 100–200 случаев заболевания бешенством человека, в большинстве из них диагнозы являются клиническими. На африканском континенте серьезную озабоченность Всемирной организации здравоохранения вызывает нарастающая частота бешенства среди популяций диких животных, в плане как угрозы самим животным, так и появления новых резервуаров.
На современном этапе самая сложная ситуация в мире с бешенством сохраняется в Азии, где основным переносчиком являются собаки. Приблизительное число ежегодных летальных исходов в Азии составляет 40 тыс., наибольшее число случаев отмечено в Индии. Ежегодно в Индии около 700 тыс. человек получают постэкспозиционное (профилактическое) лечение в связи с укусами, причем не только собак, но и кошек, коров, лошадей, свиней, верблюдов, обезьян.
Случаев бешенства нет, но специалистов Всемирной организации здравоохранения беспокоят случаи выявления здесь вируса бешенства в популяциях летучих мышей.
Единственный материк, на сегодня свободный от природных очагов вируса бешенства.
Необычный энцефалит
Вирус бешенства относится к роду Lyssavirus семейства Rhabdoviridae. Помимо вируса бешенства другие 11 представителей этого рода тоже вызывают прогрессирующий энцефалит. Можно считать бешенство энцефалитом, вызываемым лиссавирусами, а вирус бешенства — основным вирусным видом этого рода.
Заражение обычно происходит через повреждение кожи после царапины или укуса зараженным животным. Вирус содержится в его слюне. В зависимости от удаленности места укуса от основных нервных окончаний, от количества попавшего в рану вируса период скрытого развития заболевания занимает от недели до года, в среднем три месяца, особенно опасны укусы в область головы и шеи.
Вирус распространяется по нервной системе, организм не вырабатывает к нему антитела, и заражение невозможно диагностировать на ранней стадии. Разработаны эффективные способы определения вируса только на стадии клинических его проявлений и при посмертном обследовании.
Но бешенство отличается от многих других инфекций тем, что вакцинация оказывается эффективной после заражения: вирус распространяется по организму скрытно, неуклонно, но очень медленно.
Современные вакцины
До сих пор миллионы людей получают вакцину этого типа. Она опасна своими побочными эффектами, поскольку кроме вируса бешенства содержит остатки тканей животного, что может вызвать аллергическую реакцию. Но такая вакцина проста в производстве и относительно дешева. ВОЗ рекомендует в ближайшее время отказаться от вакцин этого типа и перейти на работу с вакцинами, полученными из культуры тканей.
В 1956 году было предложено выращивание вируса в тканях эмбриона утки, а к концу 1960-х годов развитие методов культивирования тканей позволило размножать вирус в биореакторе, что значительно повысило чистоту препарата и снизило побочные эффекты.
Сейчас на рынке предлагаются препараты на основе разных штаммов вируса, полученные в разных культурах клеток. Главное условие: все они должны отвечать стандартам по иммуногенной активности: не менее 2,5 международных единиц в разовой дозе для внутримышечного введения.
Бешенство в России
В России за медицинской помощью после нападения животных обращаются от 250 тыс. до 450 тыс. человек в год. Все группы риска проходят постэкспозиционную (профилактическую) вакцинацию, причем в связи с опасностью заболевания без ограничения для детей, беременных женщин и людей с иммунодефицитом.
Несмотря на это, в России с начала этого века регистрируется от четырех до 22 смертей от бешенства в год. Потребность России в антирабической вакцине оценивается в 1,5 млн доз, срок хранения таких препаратов составляет до трех лет при температуре от +2°С до +8°С в защищенном от солнечного света месте.
Все это делает актуальным поиск вариантов вакцин нового типа — более дешевых (цена дозы в $45 в некоторых регионах мира оказывается для многих недоступной), более стабильных и менее капризных к условиям хранения (не везде можно обеспечить температурный режим хранения), более иммуногенных при меньшем количестве побочных эффектов.
Природные очаги вируса бешенства существовали в природе в течение всей истории человека, в том числе и на территории современной России. Здесь тоже с незапамятных времен люди заражались и умирали от бешенства (водобоязни). Но первое документальное свидетельство о заражении бешенством человека в Московском княжестве было сделано в 1534 году при правительнице-регенте Елене Глинской (матери Ивана IV Грозного). С тех пор можно с достаточной достоверностью проследить, какие животные заражали людей на территории нашей страны.
Гибель людей от бешенства при контактах с собаками постоянно регистрировалась с XVI века. Удельный вес собак в заражении человека с конца XIX до середины XX веков достигал 85%. В 1960–1970-е годы показатель снижался до 30–35%, а в начале XXI века вновь увеличился — до 43%.
Заражал людей на протяжении всех пяти веков. До Второй мировой войны эпидемическое значение волка доходило до 19%, а со второй половины XX и в XXI веке гибель людей от укусов волков варьировала в пределах 2–7% случаев.
Инфицировал человека на протяжении всех пяти веков, но не часто — 0,3–2% случаев.
О случаях заражения от лисиц до конца XVIII века в России не известно. Первые свидетельства гибели людей от бешенства после укусов этих животных датируются началом XIX века. Но с 1825 года случаи бешенства у людей при контактах с лисицами отмечать перестали. Снова лисицы начали заражать людей с 1940-х годов. В отдельные годы в период 1970–1990-х лисица была источником гидрофобии в 50–52% случаев. В XXI веке ее роль в инфицировании человека снижалась до 16%, но удельный вес вида в структуре зарегистрированных бешеных животных периодами возрастал почти до 50%.
Роль кошек в заражении людей достоверно прослежена с конца XIX века и за последние 130 лет возросла с 2 до 18%.
Начала заражать людей после Второй мировой войны (0,4%). Ее эпидемическая роль медленно возрастала и в XXI веке достигла 11%.
Не менее 130 последних лет, то есть с конца XIX века представляли крайне редкую эпидемическую опасность.
Заражали людей редко, но участвуют в эпидемическом процессе уже не менее 50 лет, а песец — 100 лет.
На территории России зафиксировано два случая смерти человека от бешенства после укуса летучей мыши — в 1985 и 2008 годах.
В России люди никогда не заражались бешенством от насекомоядных, а от грызунов только в трех случаях: от двух сусликов и одной белки.
ДНК-вакцины
ДНК-вакцины интересны тем, что в их составе можно комбинировать белки разных представителей рода лиссавирусов, их проще хранить, дешевле производить. ДНК-вакцины уже проходят испытания в животноводстве.
Но в случае ДНК-вакцин для человека существенным ограничением для их внедрения становится смертельный характер заболевания.
Нет ни малейшего шанса на ошибку, иммунный ответ и его стабильность должны соответствовать международным стандартам, которые написаны кровью пациентов, не получивших должного лечения за прошедшие 134 года.
Ген белка, на который нужно вызвать иммунный ответ (например, ген белка оболочки вируса бешенства), клонируется в плазмиду, которая нарабатывается в большом количестве и вводится человеку или животному.
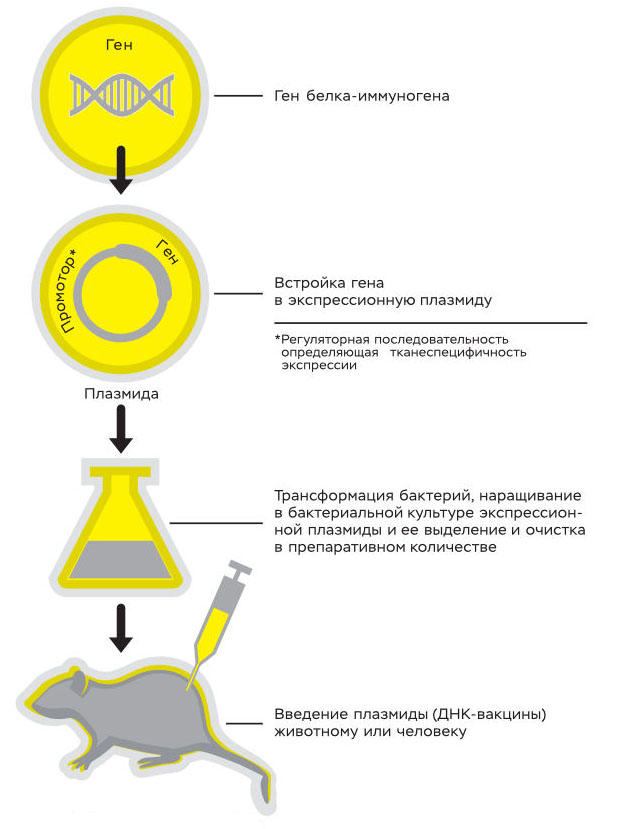
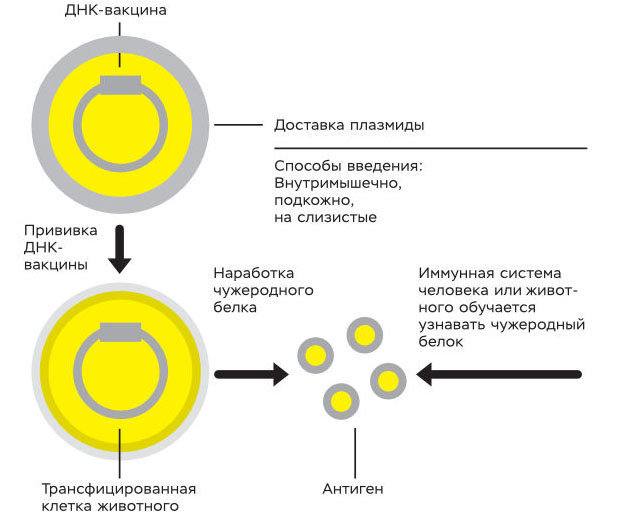
Попадая в клетку, плазмида экспрессирует ген и нарабатывается белок вируса бешенства. Иммунная система распознает чужеродный белок, и к нему, а значит, и к вирусу бешенства вырабатывается иммунитет.
Накормить вакциной
Но даже при полном охвате групп риска постэкспозиционной вакцинацией проблема бешенства не будет решена до конца. В природе останутся ее зоонозные очаги, и придется постоянно ждать, не произойдет ли там какой-нибудь мутации вируса, против которой даже самые продвинутые ДНК-вакцины окажутся бессильными. Требуется вакцинация диких животных — носителей вируса, желательно поголовная. Основные целевые виды вакцинируемых животных: лисица, енотовидная собака, песец, корсак, шакал.
Ее проводят с помощью специальных кормовых добавок или кормовых брикетов с дозой вакцины, которые распространяются в дикой природе или в зонах, граничащих с поселениями, на неблагополучных и угрожаемых по бешенству территориях. При поедании приманки животное раскусывает блистер с вакциной, вирус контактирует со слизистой оболочкой ротовой полости и глотки в области окологлоточного лимфоидного кольца, проникает в организм и, проходя ограниченное количество циклов репродукции, инициирует иммунный ответ к вирусу бешенства через 21 сутки.
Методика не нова. В странах Западной Европы она применятся с конца 1970-х годов. Пионером была Швейцария, где в 1978 году была применена массовая оральная вакцинация лис, после того как ученые в опытах продемонстрировали, что орально введенный аттенуированный штамм вируса бешенства SAD может защищать лис от заболевания. Через пять лет после первого испытания в Швейцарии по этому пути пошла Германия, где использовали вакцину SADD 19, производную от швейцарского вакцинного штамма. Еще через три года к вакцинации диких животных присоединилась Франция.
В начале 1990-х здесь на площади 120 тыс. кв. км было разбросано 4,4 млн приманок. После этого заболевание бешенством не отмечалось здесь ни среди людей, ни среди животных. Фактически был создан грандиозный иммунологический барьер от Ла-Манша до швейцарской границы. Частота бешенства снизилась на 99,7%, заболевание во Франции практически исчезло.
Под прицелом
У нас такие же меры принимались еще при Советском Союзе, но при огромной территории нашей страны разделить ее сплошными иммунологическими барьерами и зачистить потом территории внутри них невозможно.
Была избрана другая стратегия — выявление зоонозных очагов вируса бешенства и иммунизация животных в них приманками с вакцинами, в том числе с применением авиации для разбрасывания приманок с вакцинными блистерами. Образно говоря, в отличие от стран ЕС, в России ковровые бомбардировки вакцинированными приманками невозможны, тут требуется прицельное бомбометание.
Вакцинированные брикеты разбрасываются с самолетов малой авиации из расчета 20–30 брикетов на 1 кв. км. Считается, что систематическое применение такого метода вакцинации позволяет в течение шести лет перевести территорию в разряд благополучных по бешенству. После реформы системы управления в ветеринарии в начале 2000-х годов, когда полномочия по борьбе с бешенством переданы на региональный уровень, занимаются этим ветеринарные службы регионов.
В 2018 году природные очаги бешенства обнаруживались на большей части территории России (за исключением 14 регионов). Лидерами по числу случаев заболевания животных стали Московская, Белгородская, Саратовская области, правда, эпидемиологический порог не был достигнут.
По данным Россельхознадзора, в 2019 году о раскладке брикетов с оральной вакциной от бешенства (в том числе с применением малой авиации) сообщили ветеринарные службы Московской области, Удмуртии, Бурятии, Татарстана, Кировской области, Ненецкого автономного округа и др.
Работы много. Но если она продолжится, а на смену традиционным антирабическим вакцинам придут более эффективные ДНК-вакцины, можно достичь цели, и бешенство в нашей стране перейдет в разряд экзотических болезней.
Читайте также:




