Плазмаферез при вирусе герпеса
По памяти: наличие выкидыша во второй половине беременности или преждевременных родов плюс наличие волчаночного антикоагулянта или средне-высоких титров антифосфолипидных антител, выявленных дважды достаточно для постановки диагноза антифосфолипидного синдрома. Большинство беременных донашивают детей на малых дозах аспирина и низкомолекулярном гепарине, назначенных от 10-12 и до 35-36 недель.
Нужны будут ссылки на международные консенсусы - сообщите.
One or more premature births of a morphologically normal neonate at or before the 34th week of gestation because of severe preeclampsia or eclampsia, or severe placental insufficiency.
Anticardiolipin antibody of IgG and/or IgM isotype in blood, present in medium or high titer, on 2 or more occasions.
Prolonged phospholipid-dependent coagulation demonstrated on a screening test, e.g., activated partial thromboplastin time.
Definite antiphospholipid antibody syndrome is considered to be present if at least 1 of the clinical criteria and 1 of the laboratory criteria are met.
Из Wilson WA, Gharavi AE, Koike T. et al. International consensus on preliminary classification criteria for definite antiphospholipid syndrome. Arthritis Rheum 1999; 42: 1309-1311
У Вас наличествуют один клин. и похоже 2 лаб. признака антифосфолипидного синдрома (удлинение АЧТВ, АВР требует доп. исследования, но может быть из-за наличия ВА) и к сожалению, в том, что Вам не выставлен диагноз, это не Ваша вина, а упущение лечащего доктора.
The combination of heparin plus low-dose aspirin has been demonstrated by randomized, controlled clinical trials to significantly increase the live birth rate to 71 to 80% and to be superior to low-dose aspirin alone (live birth rate about 40%). Substitution of unfractionated heparin with low-molecular-weight heparin led to similar results. Heparin administration is well tolerated and, in general, it does not decrease bone density.
Из Semin Thromb Hemost. 2003 Apr;29(2):195-204.
Antiphospholipid syndrome: definition and treatment.
Galli M, Barbui T.
И к сожалению, не верифицированный правильный диагноз привел к тому, что Вам предлагается не соответствующее лечение. Думаю, имеет смысл найти более грамотного специалиста.
Во-первых, Вы так и не предоставили результатов лаб. исследований, что бы судить о них (титр АФ антител и каких, АЧТВ, АВР и рефер. лаб. величины).
Во-вторых, удлинение АЧТВ или АВР не бывает без причин - или выраженный дефицит факторов свертывания (который, думаю, проявился кровотечением во время кесарева) или наличие ингибитора.
Данный вопрос решается инкубацией Вашей плазмы с нормальной - если не нормализуется, значит ингибитор, если нормализуется - дефицит одного из факторов свертывания крови. Следующий момент - подтверждение фосфолипид-зависимого ингибирования: взвесь криоразрушенных тромбоцитов или спец. фосфолип. смесь инкубируется с Вашей плазмой - нормализация АЧТВ/АВР.
В третьих, так как Ваши рекомендации как правильно искать волчан. антикоагулянт никто в лаборатории слушать не будет, то мой совет простой - найдите НОРМАЛьНУЮ коаг. лабораторию (в Москве думаю это не сложно). Критерии нормальности - могут применять не обычное АЧТВ, а обедненное фосфолипидами, более чувствит. к ВА, или реагент на основе яда гадюки Рассела, обзательный трехэтапный поиск, микс-исследования идут с обязательной предварительной инкубацией при 37°С (а иначе ВА не "работает"), наличие спец.фосфо-смеси.
В четвертых, если титр антикардиолип. АТ достаточно высок + наличие удлиненных фосфолипид-зависимых коаг. тестов без кровоточивости + клин. фактор, то этого ДОСТАТОЧНО для подтверждения АФЛС.
Если даже предположить, что плазмаферез может удалить на некоторое время эти антитела, то разумнее Вашим докторам было бы советовать его на протяжении всей беременности, а не перед зачатием - ведь с зачатием у Вас все в порядке - не получается доносить ребенка.
Не бывает повышения АЧТВ без причины - это не диагноз, а лаб. скрининговый тест с целью дальнейшего обнаружения причины. Если ВА не выявлен, то какое заключение? Приведите, пожалуйста результаты.
Какие критерии (децизионные уровни) анти-фосфолипидных антител? Слабо-положительный - это что норма?
Японцы в недавней статье приводят данные, что антитела к Фосфатидилэтаноламину выявляются у 20% женщин с поздними выкидышами:
In patients with mid-to-late pregnancy loss(es), prevalence of IgM aPE (19.2%, P = 0.008) and IgG aCL (23.1%, P = 0.02) was significantly higher than in the control group. CONCLUSION: Our data suggest that aPE may be a risk factor in patients with mid-to-late pregnancy loss(es) as well as recurrent early pregnancy losses.
Из J Obstet Gynaecol Res. 2004 Aug;30(4):326-32.
Antiphosphatidylethanolamine antibodies in recurrent early pregnancy loss and mid-to-late pregnancy loss.
Sugi T, Matsubayashi H, Inomo A, Dan L, Makino T.
По поводу плазмафереза/плазмафильтрации: в доступной литературе существуют 3 публикации из Японии о его использовании (1992,1999,2001) у беременных с СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКОЙ/АФЛС, находившихся на преднизолоне до беременности и высокими титрами антител. В последнем применялся Double Filtration Plasmapheresis (2 литра), проводимый каждые 2 недели, с 10-ой по 30-ую недели (плюс аспирин и преднизолон) и все равно кесарили на 32-ой с плодом 1200 г.
Takeshita Y, Turumi Y, Touma S, Takagi N.
Successful delivery in a pregnant woman with lupus anticoagulant positive systemic lupus erythematosus treated with double filtration plasmapheresis.
Ther Apher. 2001 Feb;5(1):22-4
Но там выхаживают и меньших, а в условиях России, ка Вы уже убедились, ситуация иная.
Мой Вам совет - найдите "знакомого" доктора не на плазмаферезе, а того, который может поставить диагноз и умеет вести женщин с невынашиванием согласно общерекомендуемым стандартам:
For pregnant patients with antiphospholipid antibodies (APLAs) and a history of two or more early pregnancy losses or one or more late pregnancy losses, preeclampsia, intrauterine growth retardation, or abruption, we suggest antepartum aspirin plus minidose or moderate-dose UFH or prophylactic LMWH (Grade 2B).
Из Chest. 2004 Sep;126(3 Suppl):627S-644S. Use of antithrombotic agents during pregnancy: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy.
Bates SM, Greer IA, Hirsh J, Ginsberg JS.
Он попадает в организм через слизистые, продвигается к нервным волокнам и по ним начинает карабкаться в полость черепа. Там он внедряется в скопления нервных клеток и ждет, когда произойдет сбой в иммунной системе. Тут-то герпес наглеет и сбегает по нервным окончаниям к месту своего внедрения, и вот получите – болезненный пузырек.
Иммунный сбой бывает в следующих случаях:
-напряженная работа иммунной системы при переохлаждении, ОРЗ и других заболеваниях лишает ее сил на контроль дремлющего герпеса.
Вирусов герпеса целых 8 разновидностей. Наиболее частые – вирусы 1 и 2 типа. Первый тип оставляет пузырьки вокруг рта, второй — на гениталиях. Правда бывает интересная ситуация – первый тип вируса может вполне перепрыгнуть на половые органы при оральном сексе.
Но не всегда герпес = пузырек. Иногда симптомов активности вируса вовсе нет, а иногда он маскируется очень умело. Оказывается 7 тип вируса или HHV-6 может проявляться синдромом хронической усталости. Да-да, когда все бесит, сон плохой и слабость без физической нагрузки. На вирусную природу усталости может навести увеличение лимфоузлов и непонятная температура тела 37- 37, 1, которая держится несколько месяцев.
Как избавиться от герпеса?
Вытащить герпес из места его жительства в организме практически невозможно. Он внедряется аж в саму ДНК нервной клетки. Но генетики уже получили хорошие результаты: с помощью специальных молекул можно сделать разрез в вирусной ДНК, что приведет к снижению количества зараженных клеток. Если сделать два разреза – вирусы полностью погибают.
Но пока мы еще не можем кромсать ДНК, когда захотим. Поэтому будем справляться с герпесом следующим образом:
1.Прием противовирусного препарата, когда есть кожные проявления в виде пузырьков. Сам вирус он из организма не убирает, но предотвращает его развитие в крови, помогая не заразить кого-то другого, укорачивает время заболевания, смягчает симптомы.
Самый популярный препарат — ацикловир. Он как дедушка всех противовирусных препаратов. Однако остается одним из наиболее эффективных. Имеет прицельное действие и очень низкую токсичность.
Все бы хорошо, но если лечить герпес только ацикловиром к нему быстро возникает устойчивость. Это значит, что в следующие эпизоды обострения герпеса препарат будет помогать все меньше и меньше. А самое главное — такой устойчивый вирус можно передать дальше, при половом контакте или поцелуе.
2.Поэтому, помимо лекарств, нужны другие методы: озон, плазмоферез, биорезонанс, аутогемотерапия, лазер.
Эти методы можно применять вне зависимости от стадии герпеса. И все они способствуют улучшению баланса собственных защитных сил. В результате повышается выработка интерферона и токсичных для вируса антител, улучшается активность клеток — киллеров.
Мы расскажем про два метода, которые с успехом применяем в Neo Vita.
Озонотерапия
Медицинский озон — это универсальный стимулятор биохимических процессов внутри клетки. Его активное воздействие на иммунную систему используется в лечении простого герпеса, особенно при частых рецидивах. Если герпес беспокоит каждый месяц, то после курса озона можно забыть о нем на полгода – год. Есть данные, что озонотерапия в комплексном лечении способна приводить к полному удалению вирусов.
В остром периоде озон напрямую уничтожает вирусы в крови, а местное применение озонированных растворов помогает убрать воспаление, уменьшить боль и восстановить повреждения кожи.
Озонотерапия хорошо помогает в лечении непонятного синдрома хронической усталости, вызванным вирусом герпеса 7 типа.
ВЛОК – внутривенное лазерное облучение крови
Лазеротерапия не удаляет вирус герпеса и не излечивает полностью. Но за счет активации собственных сил организма течение заболевания становится мягким, усиливается действие лекарств, ускоряет заживление кожных травм. Быстрее проходит отек, зуд и боль. Поэтому начинать курс процедур нужно как только появилось неприятное жжение и болезненность – эффект будет максимальным.
Сочетание внутривенного и наружного лазерного воздействия укорачивает время отека и зуда до 2 дней, а заживление наступает за 4 дня. После профилактического курса ВЛОК значительно увеличивается время ремиссии.
| Клинические показатели | I группа (только противовирусное лечение) | II группа (противовирусное + наружная лазеротерапия) | III группа (противовирусное + ВЛОК, УФО) | IV группа (сочетанная лазеротерапия: ВЛОК + наружная лазеротерапия) |
| Снятие отека, боли, зуда | 4-5 день | 2 день | 3-4 день | 2 день |
| Прекращение новых высыпаний | 5-6 день | 1-2 день | 3 день | 1-2 день |
| Исчезновение папул, везикул, заживление | 7-8 день | 3-4 день | 5-6 день | 3-4 день |
| Рецидивы | 70% | 50 % | 5-10 % | 5-10 % |
Cертификаты отображаются только в полной версии сайта

ДНК-вакцина от герпеса, разрабатываемая Санкт-Петербургским научно-исследовательским институтом особо чистых биопрепаратов ФМБА России, намного безопаснее существующих, которые содержат ослабленный вирус или его инактивированные компоненты.
Сейчас в мире применяется и разрабатывается несколько вакцин от герпеса, которые можно использовать для увеличения продолжительности ремиссий и снижения тяжести рецидивов. Каждая из них справляется только с каким-то одним типом этого вируса, поэтому для профилактики герпеса их не применяют.
По словам ученого, новая вакцина — продукт генной инженерии — обеспечивает высокий уровень биобезопасности, потому что содержит только гены фрагментов белков. Наличие в вакцине фрагментов, специфичных для разных типов вируса, защищает человека почти от всех разновидностей этой болезни.



Вакцину можно применять и для взрослых, и для детей. Она будет использоваться как с целью профилактики заболевания, так и для лечения людей, уже инфицированных герпесом.
По словам Андрея Симбирцева, вакцина позволит увеличить интервалы между рецидивами и снизить тяжесть их течения, то есть существенно повысить качество жизни пациента.
— Нельзя исключить и возможность полного выздоровления на фоне применения вакцины, — отметил ученый. — В долгосрочной перспективе всеобщая профилактическая вакцинация может искоренить это заболевание как таковое или снизить его эпидемическую актуальность до минимальных значений.
— Многие даже не подозревают, что они носители вируса. Но это опасная болезнь. При определенных условиях наличие герпеса у человека может привести к отказу иммунитета. Непрерывно рецидивирующая форма течения, с клиническими проявлениями от шести раз в год, встречается у 60% инфицированных и приводит к вторичному иммунодефициту, а это уже риск тяжелых бактериальных инфекций и даже развития онкологии. Универсальная ДНК-вакцина против вируса — это прорыв в лечении заболевания, — рассказал он.
Уже проведены пилотные исследования препарата. Следующий этап — масштабирование технологии и полноценные регистрационные доклинические исследования для получения разрешения на проведение клинических испытаний.
— Доклиника сработала великолепно, и высока вероятность, что клинику мы успешно пройдем и получим универсальную вакцину против герпеса, — добавил руководитель ФМБА России.
Замдиректора Центрального НИИ эпидемиологии Роспотребнадзора Виктор Малеев считает, что важно создать вакцину от герпеса отечественного производства.

— Герпес широко распространен. Это условно-патогенный вирус. Он есть у всех, но не у каждого проявляется, — отметил эксперт. — Сейчас нет отечественных вакцин от герпеса, так что создание собственного препарата необходимо.
Доктор медицинских наук, врач-иммунолог Владислав Жемчугов, напротив, не видит смысла в вакцинации от герпеса. Он пояснил, что вирусов герпеса много, и сделать одинаково эффективную вакцину против всех крайне сложно. К тому же чаще всего вирус активизируется на фоне других заболеваний. Поэтому, чтобы подавить активность герпеса, нужно искать причину и вылечить или компенсировать основной процесс. А им может быть хроническая инфекция вплоть до СПИДа, обменные или гормональные нарушения.
— Вирус опасен для тех, у кого есть нарушения иммунитета. Это, например, люди с хроническими инфекциями, онкологическими заболеваниями, ВИЧ, туберкулезом. Случается, что вирус активизируется у детей, не долеченных от простудных заболеваний. Он может вызвать тяжелейшие повреждения мозга, — рассказал Вячеслав Жемчугов.
Но бывает и так, что сам герпес является причиной заболевания. Например, он может спровоцировать бесплодие, невынашиваемость беременности, инфекционный мононуклеоз и заболевания крови (вирус Эпштейн-Барра — это один из видов герпес-вирусов). В таких случаях рекомендуется медикаментозно подавить его активность (противовирусными средствами) на некоторое время в расчете на то, что дальше организм будет справляться сам.
С годами в кровеносной системе человека происходит накопление отравляющих элементов и токсинов, которые разносятся по организму с кровотоком, проникают в клетки, ткани и отрицательно воздействуют на защитную функцию - иммунитет.
Для очищения плазмы крови от токсических элементов и активизации метаболических процессов в наше время успешно применяется такая современная методика, как плазмаферез. За границей данная процедура используется давно, но стоимость её проведения значительно выше, чем в отечественных клиниках. Плазмаферез в Юсуповской больнице можно выполнить по доступным ценам и с высокой эффективностью.
Для того, чтобы понимать, в чем польза и вред плазмафереза, нужно иметь представление об особенностях этой процедуры.
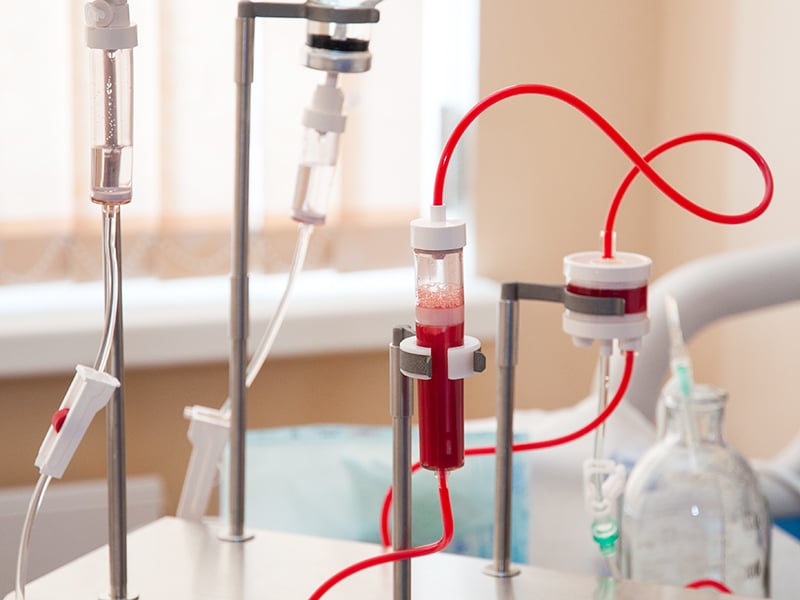
Суть плазмафереза
Суть плазмафереза заключается в извлечении из организма пациента части крови, последующей её очистки и возвращения обратно в кровяное русло.
Для проведения плазмафереза существуют несколько способов: с использованием специальной аппаратуры и без неё.
Безаппаратная методика более простая и финансово доступная. Однако при её использовании существует высокий риск инфицирования. Кроме того, подобная процедура позволяет очистить только небольшие объемы крови.
Для проведения аппаратного плазмафереза необходима специальная медицинская аппаратура. Аппаратный плазмаферез, в свою очередь, может быть центрифужным, мембранным (фильтрационным) и каскадным.
Показания к проведению плазмафереза
Изначально плазмаферез использовался для того, чтобы очистить донорский материал. На сегодняшний день данная процедура является еще и вспомогательным методом лечения множества заболеваний. По мнению специалистов, плазмаферез помогает бороться с самыми тяжелыми патологиями, в том числе онкологическими, особенно при отсутствии положительных результатов от других методов лечения.
Данная процедура применяется во многих частных клиниках, в том числе в одном из лучших многопрофильных центров Москвы – Юсуповской больнице. Однако к проведению плазмафереза существуют определенные показания и противопоказания, для выявления которых пациентам назначается обязательное предварительное обследование.
Плазмаферез показан пациентам при следующих заболеваниях:
- с различными сердечно-сосудистыми заболеваниями: стенокардией, миокардитом, атеросклерозом, вирусными заболеваниями, постинфарктными изменениями;
- заболеваниями дыхательной системы: бронхиальной астмой, альвеолитом и т.д.;
- заболеваниями печени и почек;
- болезнями желудочно-кишечного тракта: язвами, колитами;
- эндокринными заболеваниями: сахарным диабетом, при тиреотоксикозе;
- гинекологическими патологиями: воспалительными процессами органов половой системы, в климактерический период, перед экстракорпоральным оплодотворением (ЭКО);
- поражениями соединительной ткани: склеродермией, красной волчанкой, артритом, дерматомиозитом;
- кожными заболеваниями: псориазом, герпесом, пузырчаткой – для удаления токсинов, которые приводят к развитию данных заболеваний;
- аллергическими реакциями: крапивницей, дерматитом, холодовой и тепловой аллергией, отеком Квинке;
- заболеваниями нервной системы: энцефалитом, рассеянный склерозом, инфекционными заболеваниями;
- офтальмологическими патологиями: ретинопатией, увеитом.
Кроме того, плазмаферез в некоторых ситуациях полезен при беременности: если возникает фетоплацентарная недостаточность, резус-конфликт, гестоз, сильный токсикоз.
Плазмаферез используется для снятия алкогольной, никотиновой и наркотической зависимости, а также при отравлении медикаментозными или химическими веществами.
Мнение эксперта
Алексей Васильев, заведующий отделением неврологии, кандидат медицинских наук, врач-невролог высшей категории
«Высокообъемный плазмаферез считается золотым стандартом лечения широкого спектра неврологических заболеваний. Он проводится пациентам с тяжелым, агрессивным течением рассеянного склероза, острым рассеянным энцефаломиелитом, миастениями, хронической воспалительной демиелинизирующей полинейропатией и многими другими заболеваниями. Данный метод лечения обладает выраженным терапевтическим эффектом, безопасен и доступен для пациентов.
Противопоказания к проведению плазмафереза
Абсолютными противопоказаниями к плазмаферезу являются следующие состояния и заболевания:
- кровотечения различного рода;
- тяжелые заболевания головного мозга (например, инсульт);
- почечная, печеночная недостаточность, сердечно-сосудистые заболевания в декомпенсированной стадии;
- острые психические расстройства.
Кроме абсолютных, имеются и относительные противопоказания к проведению плазмафереза:
- низкое артериальное давление;
- нарушение свертываемости крови;
- язвенная болезнь желудка;
- язвенная болезнь кишечника;
- нарушение ритма сердца;
- низкий уровень белка в крови;
- женщинам в период менструации.
Для того, чтобы исключить вред плазмафереза, перед проведением процедуры в Юсуповской больнице назначается комплексное обследование для выявления противопоказаний к данному методу очистки крови.
Результаты плазмафереза
Для получения желаемых результатов не всегда достаточно одной процедуры. При определении необходимого количества сеансов плазмафереза врачи Юсуповской больницы учитывают общее состояние пациента, объем крови и сложность проблемы, которую необходимо устранить. Как правило, наилучший эффект достигается после 5-7 процедур плазмафереза.
Один-два сеанса плазмафереза могут помочь пациентам, страдающим аллергическими дерматитами и другими кожными проблемами.
Каждый последующий сеанс способствует:
- улучшению общего состояния крови и самочувствия пациента;
- регенерации тканей, исчезновению прыщей, угрей, пигментных пятен;
- удалению из крови ядов, токсинов, вирусов, больных клеток;
- нормализации деятельности внутренних органов: почек, печени, легких, сердечно-сосудистой системы;
- укреплению иммунитета, активизации работы ранее не функционировавших звеньев – благодаря устранению из крови лишних иммунных комплексов, провоцирующих воспалительные процессы.
Чем опасен плазмаферез?
Ввиду индивидуальности каждого организма, его реакция на плазмаферез может быть совершенно непредсказуемой. Опасность плазмафереза состоит в возможном развитии осложнений, о чем пациент должен быть проинформирован врачом до начала процедуры.
Несмотря на минимальный процент вероятности развития негативных последствий при проведении плазмафереза в Юсуповской больнице, нужно знать об осложнениях процедуры:
- развитие аллергических реакций на кровезаменители, донорскую кровь, в единичных случаях – анафилактического шока;
- возникновение кровотечений, связанных с превышением доз лекарственных средств, снижающих свертываемость крови;
- инфицирование крови – может встречаться при использовании безаппаратного метода плазмафереза;
- образование тромбов – при недостаточном введении препаратов, снижающих свертываемость крови;
- развитие почечной недостаточности – наблюдается при использовании в качестве кровезаменителей донорской крови.
Новейшая аппаратура Юсуповской больницы, огромный практический опыт врачей-трансфузиологов нашей клиники и соблюдение всех правил асептики гарантируют стерильность процедуры, высокие результаты плазмафереза и отсутствие неблагоприятных последствий. Для достижения эффективности лечения на сегодняшний день не обязательно делать плазмаферез за границей. Современные отечественные клиники, в том числе Юсуповская больница, предоставляют медицинские услуги, отвечающие мировым стандартам качества.

Как, согласно новым взглядам, надо бороться с этой инфекцией? Слово – экспертам.
Не снаружи, а изнутри

Научный руководитель Центра вирусной патологии кожи г. Москвы, доктор медицинских наук, профессор Алексей Халдин:
Этот коварный вирус также может поражать почки, желудок, прямую кишку, печень. Мало кто знает о герпетическом гепатите, а ведь он существует. У детей герпес чаще стартует во рту – в виде стоматита. А у многих взрослых может протекать и без внешних признаков, маскируясь под синдром хронической усталости.
Словом, проявления герпеса на коже – это лишь видимая часть айсберга. Поэтому нужно воздействовать на него не снаружи, только мазями и гелями, а изнутри. Для этого существуют современные схемы профилактики и лечения. Тогда вам удастся держать герпес под контролем – то есть уживаться с ним без снижения качества жизни и не заражать им окружающих.

Подавляющая терапия
– В России герпетическую болезнь сегодня лечат точно так же, как и во всём прогрессивном мире. Существует два современных подхода. Первый – это лечение каждого конкретного обострения, поэтому он так и называется – эпизодическая терапия. Такой подход годится, когда герпес обостряется не чаще шести раз в год.
Едва почувствовав признаки обострения (например, характерные ощущения на губе), человек начинает принимать специальный препарат. А именно одно из трёх противовирусных лекарств, действующих именно на семейство герпесов: ацикловир, валацикловир или фамцикловир. Каждый из них блокирует деление вирусов.
Но если обострения случаются чаще (каждые один-два месяца), применяется другая схема. Она носит название подавляющей терапии. В этом случае человек принимает противогерпетический препарат постоянно в малой дозе. Например, валацикловир по 500 мг раз в день. При таком режиме лечения число эпизодов герпеса уменьшается в 10 раз. Многократно снижается и риск передачи вируса окружающим.
Подавляющее лечение длится год, затем делается перерыв. Мы наблюдаем, как будут развиваться события. И во многих случаях новой вспышки инфекции не происходит.

Профилактический приём

Профессор кафедры дерматовенерологии Санкт-Петербургского государственного медицинского университета им. И. П. Павлова, доктор медицинских наук Елена Аравийская:
– Есть и ещё один подход к обузданию герпеса – профилактический. Его смысл в том, чтобы предотвратить обострение, когда его риск повышен. Например, перед проведением медицинских вмешательств в организм, при которых повреждаются глубокие слои кожи. Ведь любая травма приводит к снижению защитных свойств кожи и общего иммунитета и потому способна разбудить спящий вирус.
Делаете ли вы эстетическую операцию на лице, удаляете ли зубы – во всех подобных ситуациях мы рекомендуем профилактический приём валацикловира. Его начинают за 2–3 дня до вмешательства и продолжают ещё 7–8 дней после.
Если же планируется целая серия процедур, значит, защитные свойства кожи будут нарушены на более долгий срок. И тогда противовирусное лечение удлиняется до целого месяца.

Импульсная схема

Профессор кафедры нервных болезней Первого МГМУ им. И. М. Сеченова, исполнительный директор Ассоциации междисциплинарной медицины, доктор медицинских наук Алексей Данилов:
– Самые тяжёлые осложнения герпетической инфекции – опоясывающий лишай и постгерпетическая невралгия.
Вирус герпеса деформирует нервную систему на периферическом уровне, и вначале это проявляется в виде высыпаний. Но через несколько недель, месяцев или даже лет, откуда ни возьмись, возникает выраженная боль – чаще в области грудных нервов. Справиться с ней самостоятельно подчас невозможно годами. Причина этой проблемы – резкая активация живущего в организме вируса. Обычно на фоне сниженного иммунитета, после 50 лет.
К сожалению, многим пациентам в такой ситуации ошибочно назначают анальгетики, но они при этом типе боли совершенно неэффективны. Пользу же принесут специальные противовирусные препараты от герпеса.
Если же невралгия уже проявилась, также понадобятся особые препараты из группы антиконвульсантов и антидепрессантов.
Читайте также:


