Поражения головного мозга при цитомегаловирусе
Рубрики
- Бактериальные инфекции (41)
- Биохимия (5)
- Вирусные гепатиты (12)
- Вирусные инфекции (43)
- ВИЧ-СПИД (28)
- Диагностика (30)
- Зооантропонозные инфекции (19)
- Иммунитет (16)
- Инфекционные заболевания кожи (33)
- Лечение (38)
- Общие знания об инфекциях (36)
- Паразитарные заболевания (8)
- Правильное питание (41)
- Профилактика (23)
- Разное (3)
- Сепсис (7)
- Стандарты медицинской помощи (26)

Цитомегаловирусная инфекция — широко распространенная вирусная инфекция, которая характеризуется многосторонними проявлениями от бессимптомного течения до тяжелых генерализованных форм с поражением внутренних органов и центральной нервной системы (ЦНС). Вирусные энцефалиты составляют 20-30% инфекционных поражений центральной нервной системы (ЦНС). Среди спорадических энцефалитов герпесвирусами обусловлено 64%.
При отсутствии специфической этиотропной терапии летальность от герпесвирусных энцефалитов может превышать 70-90% и только 2,5% таких пациентов полностью выздоравливает. Герпесвирусные инфекции стали одной из ведущих медико-социальных проблем на западе и приобретают общегосударственное значение у нас. Сегодня более половины детей, которые умирают на втором полугодии жизни, практически четверть реципиентов внутренних органов и треть больных СПИДом страдают клинически манифестной ЦМВ-инфекцией.
Этиология.
ЦМВ — ДНК-содержащий бета-вирус семьи Негреsvігісіае или герпесвирус 5 типа (Herpes human virus — ННV-5). Между отдельными штаммами ЦМВ имеют место антигенные различия. Обладает свойствами, общими для всех вирусов группы герпеса. Резервуаром и источником инфекции является только человек. ЦМВ может находиться во всех выделениях человека: слюне, молоке, моче, испражнениях, семенной жидкости, в вагинальном секрете, крови, слезах.
Периодически он размножается в лейкоцитах крови внешне здорового человека. Специфические антитела к ЦМВ обнаруживается у 50-80% взрослых людей, что указывает на широкое распространение инфекции. В развивающихся странах этот показатель еще выше.
Патогенез и патологическая анатомия ЦМВ-инфекции с поражением ЦНС.
В зависимости от путей передачи воротами инфекции могут быть слизистые оболочки верхних дыхательных путей, органов пищеварения, половых органов. Каких-либо локальных изменений на месте ворот инфекции нет. Инкубационный период неизвестен, так как чаще ЦМВ-инфекция протекает в латентной форме, а клинически манифестные формы болезни возникают на фоне иммунодефицита другого происхождения.
Характер инфицирования не отражается и на клиническом течении инфекции. ЦМВ обладает тропностью к тканям слюнных желез и при локализованных формах определяется только в этих железах. Вирус персистирует в организме человека в течение всей жизни. В ответ на первичное инфицирование ЦМВ развивается иммунная перестройка организма. Переход латентной ЦМВ-инфекции в клинически манифестные формы обычно вызывается какими-либо провоцирующими факторами (например, интеркуррентными болезнями, назначением цитостатиков, иммунодепрессантов, негативными факторами окружающей среды, ВИЧ-инфекцией и др.).
Значительную часть больных ЦМВ-энцефалитом, к сожалению, составляют дети, подростки и молодые люди, что обусловлено изменениями в нейроэндокринной и иммунной системе возрастного (пубертатного и социально-адаптационного) происхождения. В структуры ЦНС вирус попадает гематогенным путем в условиях нарушения проницаемости гемато-энцефалического барьера (ГЭБ).
Цитомегаловирусный энцефалит представлен некротическим характером процесса с образованием очагов деструкции, главным образом в субэпендимарных участках, и воспалительной реакцией, которая имеет разную степень выраженности. К типичным проявлениям относят также наличие кальцификатов и кист,что свидетельствует о давности процесса. Острый ЦМВ-энцефалит относят к первичным энцефалитам, связанным с непосредственным поражением вирусом мозговой ткани. При хронизации процесса и поражении периферической нервной системы включаются аутоиммунные реакции.
Чаще цитомегалы образуются в эпителиальной ткани, реже — в соединительной, мышечной и нервной. Наибольшее число цитомегалов встречается в извитых канальцах почек, в портальных желчных протоках печени, в слюнных железах, а также в альвеолах легких, головном мозге и других органах. Специфический метаморфоз касается и астроцитов, микроглии, ганглиоцитов, клеток эпендимы.
Некротические очаги, кроме субэпендимарной локализации, могут находиться в веществе полушарий мозга (височные, теменные, затылочные доли), его стволе, мозжечке. Для ЦМВ-энцефалита характерно наличие выраженного геморрагического компонента: кровоизлияния под эпендиму желудочков, массивные кровоизлияния в очагах некроза. В редких случаях возможны субарахноидальные кровоизлияния.
Воспалительная реакция при ЦМВ-энцефалите проявляется образованием периваскулярных инфильтратов, состоящих из мононуклеарных элементов. Они также локализуются прежде всего в перивентрикулярных участках. Степень воспалительной реакции зависит от формы и периода болезни.
В случаях с большой давностью болезни воспалительные явления и некротические процессы затухают, постепенно развиваются конечные состояния с обызвествлением, глиозом, кистообразованием, гемосидерозом, интерстициальным фиброзом. Однако, в течение определенного времени эти процессы могут идти параллельно.
При патологоанатомическом исследовании внутренних органов умерших может быть установлено наличие плевропневмонии, часто геморрагически-некротического характера, лизис надпочечников, гепатит, отек печени, язвенный энтероколит, миокардит. Во всех пораженных органах можно найти ЦМВ-метаплазию клеток. В сосудах всех калибров пораженных органов выявляются признаки ДВС синдрома: садж (необратимая агрегация) эритроцитов, тромбы (фибриновые, эритроцитарные, смешанные), кровоизлияния.
Этиологическая диагностика.
С целью этиологической диагностики ЦМВ-инфекции могут использоваться:
- цитологические исследования;
- гистологические исследования биоптатов;
- иммунофлуоресцентные исследования мазков-отпечатков и биоптатов;
- иммуноферментный анализ (специфические IgG, IgМ)
- полимеразная цепная реакция (ПЦР) — качественная и количественная;
- вирусологическое исследование биоматериала.
Цитоскопическая диагностика основывается на выявлении в мазках из осадков мочи, слюны, вагинального и цервикального секрета, бронхолегочного лаважа или спинномозговой жидкости (СМЖ) так называемых цитомегалических клеток, в которых за счет накопления вирусных частиц формируется одно (или два) большое внутриядерное включение, которое значительно увеличивает размеры инфицированных клеток .
Мазки после фиксации в смеси спирта с эфиром красят гематоксилин-эозином или по Романовскому-Гимзе. Образование таких клеток характерно только для ЦМВ-инфекции, и их обнаружение при гистологическом исследовании материала аутопсии имеет бесспорное диагностическое значение.
Более чувствительным считается метод выделения ЦМВ на культуре клеток — первичной культуре фибробластов человека или линии диплоидных клеток из легких эмбриона человека. ЦМВ размножается медленно, и характерное проявление ЦПД (цитоплазматическое действие) может наступить через 2-4 недели.
Для более раннего определения антигенов ЦМВ в культуре тканей используют иммунофлуоресценцию. Диагностические результаты при этом могут быть получены через 25 часов.
Для выявления антигенов ЦМВ в клетках и сыворотке крови используют иммуногистохимический анализ с моноклональными антителами. Эта методика позволяет определять антигены ЦМВ, в том числе и в тканях, фиксированных формалином и заключенных в парафиновые блоки.
Электронная микроскопия позволяет быстро выявлять ЦМВ, но следует учитывать, что с помощью этого метода диагноз можно установить только в случае наличия в исследуемом материале очень большого количества вирусных частиц. Кроме того, далеко не везде есть электронные микроскопы.
Широкое распространение получила серологическая диагностика, основанная на реакциях нейтрализации, связывания комплемента, непрямой гемагглютинации. Серологические методики позволяют оценить эпидемическую ситуацию, иногда — выявить сероконверсию. Однако, широкая распространенность инфицирования ЦМВ усложняет интерпретацию данных, особенно если не определяются классы иммуноглобулинов, к которым относятся обнаруженные антитела.
Выявление специфических анти-ЦМВ IgG в сыворотке крови говорит только о факте инфицирования человека ЦМВ, но ни в коем случае, даже при очень высоких цифрах, не говорит о возможной активацию процесса. Выявление анти-ЦМВ IgG в СМЖ может иметь место при повреждении ГЭБ и проницаемости антител из крови в СМЖ, но в таком случае количество этих антител не превышает 1:10. Более высокое содержание анти-ЦМВ IgG в СМЖ свидетельствует об их интратекальном происхождении.
Определение специфических анти-ЦМВ IgМ в сыворотке крови является подтверждением активации ЦМВ-инфекции. Следует помнить, что эти антитела сохраняются в крови после активации процесса в течение 30-45 суток. Поэтому, повторно обнаружен положительные анти-ЦМВ IgМ течение этого срока не должны быть поводом к выводу о продлении активности ЦМВ-инфекции при положительных результатах клинического и лабораторного течения болезни.
ПЦР — наиболее быстрый (3 часа) и достоверный метод диагностики ЦМВ-инфекции. Материалом для исследования могут быть любые биологические среды (кровь, СМЖ, слюна, моча и др.). При постановке диагноза ЦМВ-энцефалита первостепенное значение имеет обнаружение ДНК ЦМВ в СМЖ. Распространенная методика качественного определения ЦМВ с чувствительностью > 100.000 вирусных копий/мкл.
Необходимо помнить о возможности ассоциированных (микст) поражений ЦНС. Среди этиологических агентов, которые одновременно были найдены у больных ЦМВ-энцефалитом, сообщалось о возможности параллельной активации других персистирующих агентов (Н8У, ЕBY, Тохорlаsmа gоndii, ВИЧ), или наслоения другой вирусной инфекции (эпидпаротит) и о ЦМВ-бактериальных ассоциациях: стафилококковых, вызванных синегнойной палочкой.
К отмеченному ранее следует добавить полиомавирусы, верифицированные методом ПЦР в СМЖ, и Candida Albicans (высев из СМЖ). ЦМВ-инфекция может быть ВИЧ-индикаторной, поэтому целесообразно больных ЦМВ-энцефалитом обследовать на ВИЧ-инфекцию.
Инструментальные методы диагностики ЦМВ-энцефалита.
КТ: рядом с давними изменениями (кисты различных размеров, расширение желудочковой системы, подпаутинных пространств, цистерн и междолевых щелей, атрофия вещества мозга) определяются свежие изменения воспалительно-некротического характера (уменьшение размеров желудочков, недостаточная визуализация подпаутинных пространств, иногда смещение желудочков и компрессия рогов боковых желудочков, очаги пониженной плотности в проекции белого вещества), гиперемия коры, иногда с геморрагическим компонентом. Возможна верификация гидроцефалии. Изменения на КТ при остром ЦМВ-энцефалите появляются лишь со 2-й недели болезни.
Более информативной является МРТ головного мозга, при которой изменения могут регистрироваться уже с первых дней ЦМВ-энцефалита. При этом методе обследования также выявляются признаки острых воспалительно-некротических изменений иногда рядом со сложившимися органическими дефектами (гидроцефалия, порэнцефалия, кальцификаты, атрофия).
Наиболее типичными являются изменения в паравентрикулярных участках, паратригональных зонах — от единичных мелких очагов гиперинтенсивного сигнала на Т2-изображениях до больших участков поражения (2,5×3,5 см). Очаги расположены, как правило, симметрично в белом веществе, нередко очаги могут быть множественными. Возможно поражение лобных, теменных, височных долей мозга и мозжечка, ножек мозга, внутренней капсулы и даже надгипофизарного участка.
В остром периоде ЦМВ-энцефалита очаги имеют неправильную форму с нечеткими контурами, можно обнаружить перифокальный отек, геморрагические пропитывания, а также признаки деструкции вещества мозга в центре таких очагов; возможна деформация желудочков и незначительное смещение срединных структур.
Изменения на МРТ продолжаются достаточно долго, регрессируют уже после клинического улучшения и выздоровления. Увеличение изменений на МРТ свидетельствует о неэффективности проводимого лечения. При рецидивах ЦМВ-энцефалита появляются новые участки поражения мозгового вещества. Развитие гидроцефалии может привести к нейрохирургическому вмешательству — шунтирующим операциям.
При внутривенном контрастировании (магневист) у больных с ЦМВ-энцефалитом могут иметь место: в остром периоде болезни имеется геморрагический компонент воспаления, в стадии резидуальных явлений — отсутствие накопления контраста.
Возможна верификация ЦМВ-миелита методами КТ и МРТ: как в остром периоде (изменения воспалительно-некротического характера, аналогичные по характеристикам поражения головного мозга), так и во время завершения процесса (кистообразования).
Отсутствие изменений при КТ и МРТ головного и спинного мозга, особенно в первые дни заболевания, не должно исключать диагноз ЦМВ-энцефалита, если для этого есть основательные клинико-лабораторные и вирусологические основания. Следует проводить повторные нейровизуализационные обследования больного в динамике.
При ЭЭГ могут отмечаться изменения, указывающие на повышенную судорожную готовность: на фоновой записи — значительные ирритативные изменения биотоков мозга с включением эпилептоидных элементов; при гипервентиляции — диффузное усиление явлений раздражения, гиперсинхронная полиморфная высокоамплитудная активность с быстрыми и медленными волнами различного периода, комплексы быстрая-медленная волна, деформированные комплексы судорожного характера.
При РЭГ (реоэнцефалография) чаще регистрируется гипертонический тип РЭГ-волны с замедлением восходящей ее части, высоким дикротическим зубцом и выпуклой восходящей частью. Количественные показатели РЭГ могут выявлять повышение тонуса крупных и мелких артерий мозга, нарушение венозного оттока и недостаточность пульсового кровенаполнения.
Реже оказывается гипотонический тип РЭГ-волны с быстрым подъемом ее начальной части и быстрым спуском, глубоким дикротическим зубцом и пресистолический венозной волной. У части больных оказывается межполушарная асимметрия кровенаполнения. Тип РЭГ имеет значение для избрания патогенетического лечения.
Цитомегалия – это инфекционное заболевание вирусного генеза, передающееся половым, трансплацентарным, бытовым, гемотрансфузионным путем. Симптоматически протекает в форме упорной простуды. Отмечается слабость, недомогание, головные и суставные боли, насморк, увеличение и воспаление слюнных желез, обильное слюноотделение. Часто протекает бессимптомно. Опасна цитомегалия беременных: она может вызывать самопроизвольный выкидыш, врожденные пороки развития, внутриутробную гибель плода, врожденную цитомегалию. Диагностика осуществляется лабораторными методами (ИФА, ПЦР). Лечение включает противовирусную и симптоматическую терапию.
МКБ-10
Общие сведения
Другие названия цитомегалии, встречающиеся в медицинских источниках, - цитомегаловирусная инфекция (ЦМВ), инклюзионная цитомегалия, вирусная болезнь слюнных желез, болезнь с включениями. Цитомегалия является широко распространенной инфекцией, и многие люди, являясь носителями цитомегаловируса, даже не подозревают об этом. Наличие антител к цитомегаловирусу выявляется у 10—15% населения в подростковом возрасте и у 50% взрослых людей. По некоторым источникам, носительство цитомегаловируса определяется у 80% женщин детородного периода. В первую очередь это относится к бессимптомному и малосимптомному течению цитомегаловирусной инфекции.

Причины
- воздушно-капельным: при чихании, кашле, разговоре, поцелуях и т.д.;
- половым путем: при сексуальных контактах через сперму, влагалищную и шеечную слизь;
- гемотрансфузионным: при переливании крови, лейкоцитарной массы, иногда - при пересадке органов и тканей;
- трансплацентарным: во время беременности от матери плоду.
Нередко цитомегаловирус находится в организме многие годы и может ни разу не проявить себя и не нанести вреда человеку. Проявление скрытой инфекции происходит, как правило, при ослаблении иммунитета. Угрожающую по своим последствиям опасность цитомегаловирус представляет у лиц со сниженным иммунитетом (ВИЧ-инфицированных, перенесших трансплантацию костного мозга или внутренних органов, принимающих иммунодепрессанты), при врожденной форме цитомегалии, у беременных.
Патогенез
Попадая в кровь, цитомегаловирус вызывает выраженную иммунную реакцию, проявляющуюся в выработке защитных белковых антител – иммуноглобулинов М и G (IgM и IgG) и противовирусной клеточной реакцией - образованием лимфоцитов CD 4 и CD 8. Угнетение клеточного иммунитета при ВИЧ-инфекции приводит к активному развитию цитомегаловируса и вызываемой им инфекции.
Даже при бессимптомном течении инфекции носитель цитомегаловируса является потенциально заразным для неинфицированных лиц. Исключение составляет внутриутробный путь передачи цитомегаловируса от беременной женщины плоду, который происходит в основном при активном течении процесса, и лишь в 5% случаев вызывает врожденную цитомегалию, в остальных же носит бессимптомный характер.
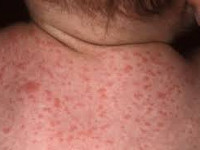
Симптомы цитомегалии
В 95% случаев внутриутробное инфицирование плода цитомегаловирусом не вызывает развития заболевания, а протекает бессимптомно. Врожденная цитомегаловирусная инфекция развивается у новорожденных, матери которых перенесли первичную цитомегалию. Врожденная цитомегалия может проявляться у новорожденных в различных формах:
- петехиальная сыпь – мелкие кожные кровоизлияния - встречается у 60-80% новорожденных;
- недоношенность и задержка внутриутробного развития плода - встречается у 30% новорожденных;
- желтуха;
- хориоретинит – острый воспалительный процесс в сетчатке глаза, часто вызывающий снижение и полную потерю зрения.
Летальность при внутриутробном инфицировании цитомегаловирусом достигает 20-30%. Из выживших детей большая часть имеет отставание в умственном развитии или инвалидность по слуху и зрению.
При инфицировании цитомегаловирусом в процессе родов (при прохождении плода по родовым путям) или в послеродовом периоде (при бытовом контакте с инфицированной матерью или грудном вскармливании) в большинстве случаев развивается бессимптомное течение цитомегаловирусной инфекции. Однако у недоношенных младенцев цитомегаловирус может вызывать затяжную пневмонию, к которой часто присоединяется сопутствующая бактериальная инфекция. Часто при поражении цитомегаловирусом у детей отмечается замедление в физическом развитии, увеличение лимфоузлов, гепатит, сыпь.
У лиц, вышедших из периода новорожденности и имеющих нормальный иммунитет, цитомегаловирус может вызывать развитие мононуклеозоподобного синдрома. Течение мононуклеазоподобного синдрома по клинике не отличается от инфекционного мононуклеоза, вызываемого другой разновидностью герпесвируса – вирусом Эбштейна-Барр. Течение мононуклеозоподобного синдрома напоминает упорную простудную инфекцию. При этом отмечается:
- длительная (до 1 месяца и более) лихорадка с высокой температурой тела и ознобами;
- ломота в суставах и мышцах, головная боль;
- выраженные слабость, недомогание, утомляемость;
- боли в горле;
- увеличение лимфоузлов и слюнных желез;
- кожные высыпания, напоминающие сыпь при краснухе (обычно встречается при лечении ампициллином).
В отдельных случаях мононуклеозоподобный синдром сопровождается развитием гепатита – желтухой и повышением в крови печеночных ферментов. Еще реже (до 6% случаев) осложнением мононуклеозоподобного синдрома служит пневмония. Однако у лиц с нормальной иммунной реактивностью она протекает без клинических проявлений, выявляясь лишь при проведении рентгенографии легких.
Длительность течения мононуклеозоподобного синдрома составляет от 9 до 60 дней. Затем обычно наступает полное выздоровление, хотя на протяжении нескольких месяцев могут сохраняться остаточные явления в виде недомогания, слабости, увеличенных лимфоузлов. В редких случаях активизация цитомегаловируса вызывает рецидивы инфекции с лихорадкой, потливостью, приливами и недомоганием.
Ослабление иммунитета наблюдается у лиц, страдающих синдромом врожденного и приобретенного (СПИД) иммунодефицита, а также у пациентов, перенесших пересадку внутренних органов и тканей: сердца, легкого, почки, печени, костного мозга. После пересадки органов пациенты вынуждены постоянно принимать иммунодепрессанты, ведущие к выраженному подавлению иммунных реакций, что вызывает активность цитомегаловируса в организме.
У пациентов, перенесших трансплантацию органов, цитомегаловирус вызывает поражение донорских тканей и органов (гепатит – при пересадке печени, пневмонию при пересадке легкого и т. д.). После трансплантации костного мозга у 15-20% пациентов цитомегаловирус может привести к развитию пневмонии с высокой летальностью (84-88%). Наибольшую опасность представляет ситуация, когда инфицированный цитомегаловирусом донорский материал пересажен неинфицированному реципиенту.
Цитомегаловирус поражает практически всех ВИЧ-инфицированных. В начале заболевания отмечаются недомогание, суставные и мышечные боли, лихорадка, ночная потливость. В дальнейшем к этим признакам могут присоединяться поражения цитомегаловирусом легких (пневмония), печени (гепатит), мозга (энцефалит), сетчатки глаза (ретинит), язвенные поражения и желудочно-кишечные кровотечения.
У мужчин цитомегаловирусом могут поражаться яички, простата, у женщин – шейка матки, внутренний слой матки, влагалище, яичники. Осложнениями цитомегаловирусной инфекции у ВИЧ-инфицированных могут стать внутренние кровотечения из пораженных органов, потеря зрения. Множественное поражение органов цитомегаловирусом может привести к их дисфункции и гибели пациента.
Диагностика
С целью диагностики цитомегаловирусной инфекции проводится лабораторное обследование. Постановка диагноза цитомегаловирусной инфекции основана на выделении цитомегаловируса в клиническом материале или при четырехкратном повышении титра антител.
- ИФА-диагностика. Включает определение в крови специфических антител к цитомегаловирусу - иммуноглобулинов М и G. Наличие иммуноглобулинов М может свидетельствовать о первичном заражении цитомегаловирусом либо о реактивации хронической ЦМВИ. Определение высоких титров IgМ у беременных может угрожать инфицированию плода. Повышение IgМ выявляется в крови спустя 4-7 недель после заражения цитомегаловирусом и наблюдается на протяжении 16-20 недель. Повышение иммуноглобулинов G развивается в период затухания активности цитомегаловирусной инфекции. Их наличие в крови говорит о присутствии цитомегаловируса в организме, но не отражает активности инфекционного процесса.
- ПЦР-диагностика. Для определения ДНК цитомегаловируса в клетках крови и слизистых (в материалах соскобов из уретры и цервикального канала, в мокроте, слюне и т. д.) используется метод ПЦР-диагностики (полимеразной цепной реакции). Особенно информативно проведение количественной ПЦР, дающей представление об активности цитомегаловируса и вызываемого им инфекционного процесса.
В зависимости от того, какой орган поражен цитомегаловирусной инфекцией, пациент нуждается в консультации гинеколога, андролога, гастроэнтеролога или других специалистов. Дополнительно по показаниям проводится УЗИ органов брюшной полости, кольпоскопия, гастроскопия, МРТ головного мозга и другие обследования.
Лечение цитомегаловирусной инфекции
Неосложненные формы мононуклеазоподобного синдрома не требует специфической терапии. Обычно проводятся мероприятия, идентичные лечению обычного простудного заболевания. Для снятия симптомов интоксикации, вызываемой цитомегаловирусом, рекомендуется пить достаточное количество жидкости.
Лечение цитомегаловирусной инфекции у лиц, входящих в группу риска, проводится противовирусным препаратом ганцикловиром. В случаях тяжелого течения цитомегалии ганцикловир вводится внутривенно, т. к. таблетированные формы препарата обладают лишь профилактическим эффектом в отношении цитомегаловируса. Поскольку ганцикловир обладает выраженными побочными эффектами (вызывает угнетение кроветворения - анемию, нейтропению, тромбоцитопению, кожные реакции, желудочно-кишечные расстройства, повышение температуры и ознобы и др.), его применение ограничено у беременных, детей и у людей, страдающих почечной недостаточностью (только по жизненным показаниям), он не используется у пациентов без нарушения иммунитета.
Для лечения цитомегаловируса у ВИЧ-инфицированных наиболее эффективен препарат фоскарнет, также обладающий рядом побочных эффектов. Фоскарнет может вызывать нарушение электролитного обмена (снижение в плазме крови магния и калия), изъязвление половых органов, нарушение мочеиспускания, тошноту, поражение почек. Данные побочные реакции требуют осторожного применения и своевременной корректировки дозы препарата.
Прогноз
Особую опасность цитомегаловирус представляет при беременности, так как может провоцировать выкидыш, мертворождение или вызывать тяжелые врожденные уродства у ребенка. Поэтому цитомегаловирус, наряду с герпесом, токсоплазмозом и краснухой, относится к числу тех инфекций, обследоваться на которые женщины должны профилактически, еще на этапе планирования беременности.
Профилактика
Особенно остро вопрос профилактики цитомегаловирусной инфекции стоит у лиц, входящих в группу риска. Наиболее подвержены инфицированию цитомегаловирусом и развитию заболевания ВИЧ-инфицированные (особенно больные СПИДом), пациенты после трансплантации органов и лица с иммунодефицитом иного генеза.
Неспецифические методы профилактики (например, соблюдение личной гигиены) неэффективны в отношении цитомегаловируса, так как заражение им возможно даже воздушно-капельным путем. Специфическая профилактика цитомегаловирусной инфекции проводится ганцикловиром, ацикловиром, фоскарнетом среди пациентов, входящих в группы риска. Также для исключения возможности инфицирования цитомегаловирусом реципиентов при пересадке органов и тканей необходим тщательный подбор доноров и контроль донорского материала на наличие цитомегаловирусной инфекции.
Что такое Цитомегаловирусный энцефалит -
Что провоцирует / Причины Цитомегаловирусного энцефалита:
Возбудитель (Cytomegalovirus hominis) относится к вирусам герпеса (семейство Herpesviridae). Диаметр вириона около 180 нм, вирус содержит ДНК, при развитии вируса в ядрах инфицированных клеток образуются включения. Может развиваться на культурах фибробластов человека. Под воздействием вируса нормальные клетки превращаются в цитомегалические, диаметр которых достигает 25-40 мкм. В культуре тканей не выявлено существенных нарушений хромосомного аппарата. Возможность онкогенного действия вируса окончательно не изучена. Имеются антигенные различия между отдельными штаммами вируса. Обладает свойствами, общими для всех вирусов группы герпеса.
Частота цитомегаловирусного энцефалита у детей составляет 2-3% среди других форм острых энцефалитов.
Патогенез (что происходит?) во время Цитомегаловирусного энцефалита:
В зависимости от путей передачи воротами инфекции могут служить слизистые оболочки верхних отделов респираторного тракта, органов пищеварения и половых органов. Каких-либо изменений на месте ворот инфекции не отмечается. Не сказывается характер инфицирования и на клинических проявлениях болезни. Вирус имеет тропизм к ткани слюнных желез и при локализованных формах обнаруживается только в этих железах.
Вирус персистирует в организме пожизненно. В ответ на первичное внедрение развивается иммунная перестройка организма. Переход латентной цитомегаловирусной инфекции в клинически выраженные формы обычно провоцируется какими-либо ослабляющими факторами, например, интеркуррентными заболеваниями, назначением цитостатиков и других иммунодепрессантов. В последние годы особенно актуальной стала проблема обострения цитомегаловирусной инфекции у ВИЧ-инфицированных лиц.
У беременных с латентной цитомегаловирусной инфекцией плод поражается далеко не всегда. Необходимым условием для этого является обострение у матери латентной инфекции с развитием вирусемии с последующим заражением плода. Вероятность заражения плода будет значительно выше при инфицировании матери во время беременности. Во время фазы вирусемии при отсутствии антител у матери (а, следовательно, у плода) передача инфекции плоду осуществляется значительно легче, чем в иммунном организме ранее инфицированной матери.
Симптомы Цитомегаловирусного энцефалита:
Диагностика Цитомегаловирусного энцефалита:
Клиническая диагностика генерализованных форм ЦМВ-инфекции представляет значительные трудности, т.к. клиническая картина ее полиморфна, часто не имеет специфических проявлений и протекает под маской других заболеваний
Лабораторная диагностика ЦМВ-инфекции:
– определение методом ИФА специфических антител класса IgG
– определение методом ИФА специфических антител класса IgM
– цитологические исследования (анализ на клетки –цитомегалы)
– определение методом ПЦР ДНК ЦМВ в разных биосубстратах (плазма крови, моча, ликвор, слеза, слюна, амниотическая жидкость и др.)
– МРТ выявляет перивентрикулярные сливные очаги с усилением контраста.
– ПЦР на цитомегаловирус в СМЖ обладает чувствительностью >80% и специфичностью 90%.
– Выделить культуру ЦМВ из СМЖ обычно не удается.
Лечение Цитомегаловирусного энцефалита:
Профилактика Цитомегаловирусного энцефалита:
К каким докторам следует обращаться если у Вас Цитомегаловирусный энцефалит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Цитомегаловирусного энцефалита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


