Повторная вакцина от гриппа
Вирус гриппа является самым распространенным в мире инфекционным заболеванием. Им приходилось болеть, наверное, каждому. Кому-то удалось перенести его в легкой форме, проболев пару дней, а кому-то пришлось переболеть тяжелой формой продолжительное время. Она, как правило, сопровождается высокой температурой, кашлем, болью в гландах, головной болью, общем состоянием слабости. В этом и заключается суть вакцинации, она помогает нам избежать болезненных симптомов и перенести недуг почти незаметно.

Определение заболевания
Грипп – это распространенное острое вирусное инфицирование организма, относится к группе ОРВИ, характеризующееся воспалительными процессами, связанными с поражением дыхательной системы. Насчитывается около двух тысяч разновидностей этой болезни. Несколько раз в год наблюдаются эпидемии этой инфекции, часто вирус мутирует и приобретает новую форму.
С этого момента вспышки болезней начали происходить чаще, затронули свиней, у человека первый раз вирус был выявлен в 1933 году в Англии.
Если человек однажды заразился и переболел, то у него вырабатывается стойкий иммунитет, повторные поражения вирусом гриппа происходят по причине его мутации, переболеть дважды одним и тем же штампом практически невозможно.
Для борьбы с массовыми заболеваниями на помощь приходит вакцинирование.

В этом видео доктор Мясников расскажет, в чем главная опасность этого инфекционного заболевания, почему прививка от гриппа столь важна:
Что такое вакцинирование?
Это своего рода обучение нашего иммунитета, его подготовка. В случае инфицирования, он без задержки обнаружит и уничтожит источник вторжения. Таким образом, мы переносим болезнь в легком варианте.
Существуют следующие виды вакцинации:
- Ослабленные, но активные штампы вирусов и микробов;
- Инактивированные (мёртвые) возбудители;
- Введение анатоксинов – токсинов, потерявших свои токсические свойства в результате специальной лабораторной обработки, но сохранивших свои антигенные свойства;
- Компонентные или субъединичные вакцины, способные обеспечить невосприимчивость.
Каждая из этих групп предназначена для наиболее эффективной профилактики различных видов заболеваний.

Нужно ли делать прививку от гриппа?
Этим вопросом на сегодняшний день задается множество людей, существуют, как сторонники вакцинирования, так и противники. Кто же из них прав? Давайте разберёмся.
Аргументы против:
- У многих вызывают подозрение составные компоненты сыворотки, помимо ослабленного вируса в ней могут содержаться вредные для организма вещества;
- Есть вероятность возникновения аллергического шока у определенных групп людей;
- В редких случаях может развиться расстройство нервной системы под названием синдром Гийена-Барре;
- Нет стопроцентной гарантии, что сыворотка будет эффективна, вирус ведь может мутировать.
Аргументы за:
- После протекания болезни может появиться огромное множество осложнений;
- При увеличении отказов от прививания резко возрастает заболеваемость;
- Современные сыворотки могут подстраиваться под мутирующие штампы.
Как только в России рождается новый человек, вместе со свидетельством о рождении для него заводится прививочный дневник. В нашем законодательстве предусмотрен комплекс прививок, который является обязательным, такие прививания отказу не подлежат, иначе ребенка просто не возьмут в садик, школу и т.д., на взрослых людей также накладываются санкции, запрещающие выезжать за пределы страны, устраиваться на многие должности, учиться в учебных заведениях и многое другое.

Прививка от гриппа: обязательна или добровольна?
Согласно законодательству РФ, существуют определенные категории людей, которым прививание от гриппа должно осуществляться в обязательном порядке:
- Маленьким детям, начиная от трех месяцев жизни с ослабленной иммунной системой или её нет совсем;
- Пожилым гражданам от 50 лет;
- Работникам сферы здравоохранения, образования, сельского хозяйства и др.;
- Гражданам, которые имеют расстройства, сопровождающиеся слабым функционированием иммунной функции;
- Людям с хроническими болезнями дыхательной системы.
Эти группы людей наиболее подвержены вторжению инфекций.

Увеличенная доза вакцины
Часто случается так, что по каким-то обстоятельствам человеку (особенно часто происходит с детьми) дважды делают прививку от гриппа. Например, родители сделали своему чаду прививку в поликлинике, затем повторно в школе. Родители в таких случаях бьют тревогу, переживают, не может ли это быть опасно для здоровья?
Увеличенная доза вакцины идет на пользу:
- Детям от шести месяцев до 9 лет, их иммунитет вырабатывает значительно больше антител;
- Людям, прошедшим пересадку органов, в таком случае, их иммунитет ослабевает, и организм с меньшей степенью отторгает пересаженный орган.
Для остальных людей двойная норма лекарства не окажет никаких положительных эффектов, наоборот, появится риски возникновения кишечных инфекций.

С каждым годом процент сторонников этой процедуры увеличивается, ученые в области медицины создают всё более совершенные и безопасные сыворотки с минимальными вероятностями последующего появления осложнений и высочайшим уровнем эффективности.
Помните, прививание спасло человечество от массового вымирания и ежегодно спасает миллионы человеческих жизней! Здоровье наших близких – это самое важное. Многократно всё обдумайте и взвесьте все аргументы, прежде чем принимать решение об отказе от прививания. Эта процедура может спасти жизнь и вашему близкому человеку.
В данном ролике доктор Комаровский расскажет, правда ли прививка от гриппа бесполезна или даже вредна:
В октябре еще не поздно поставить прививку против гриппа. Эпидемический сезон еще не настал, а отсутствие настоящих холодов способствует тому, чтобы организм без проблем воспринял иммунизацию. Но защитить себя и близких многим мешают мифы, с которыми не устают бороться врачи. Разберем главные из них.
Но успеть до начала эпидемиологического сезона еще можно, помня, что на выработку иммунитета организму обычно требуется около двух недель. Профилактическая кампания завершается в середине декабря — примерно за месяц до того, как ОРВИ и грипп получают массовое распространение. Также неплохо было бы успеть до наступления настоящих холодов, когда повышается риск простуды. Одно из обязательных условий успешной иммунизации против гриппа — организм должен быть здоровым, по крайней мере, в течение двух недель до прививки.
Нет, заболеть после прививки невозможно. Во всех без исключения вакцинах против гриппа используется не сам вирус, а лишь его отдельные фрагменты. Такие вакцины называют инактивированными, и они подходят даже людям с ослабленным иммунитетом, включая малолетних детей (с 6 месяцев) и пожилых (старше 60 лет).
Так что, для кого это актуально — удачный момент для вакцинации надо выбирать с лечащим или наблюдающим врачом. Кстати, всем остальным перед прививкой тоже не мешает показаться терапевту: пусть вас осмотрит и убедится, что все в порядке.
Представление, что импортное всегда лучше отечественного, укоренено в нас настолько, что порой даже сами врачи, пусть и полушепотом, советуют не применять российскую вакцину. Но на самом деле, если у вас есть выбор, надо обращать внимание на сам препарат, а не на его происхождение. Простой пример: в прошлом году вышла новая отечественная вакцина, которая содержала четыре штамма вируса, о распространении которых предупредила Всемирная организация здравоохранения. В то время как все импортные препараты, использовавшиеся в России, содержали только три штамма.
Кроме того, две из трех известных отечественных вакцин были выпущены с более умеренной дозировкой (содержали не по 15 мкг каждого антигена, а по 5-11 мкг), тем самым сделав еще менее значительным риск упомянутых прививочных реакций без ущерба для иммунологической эффективности самих вакцин. (Дополнение от 18:37 24 октября. Следует уточнить, что рекомендация ВОЗ — использовать вакцины с 15 мкг антигена. Вакцины с меньшим содержанием могут быть менее эффективны, считают в ВОЗ. Но наши производители парируют тем, что снижение дозировок компенсируется добавлением в состав вакцин специальных веществ — адъювантов, которые усиливают иммунный ответ. А то, что эффективность от этого не страдает, доказано клиническими испытаниями, утверждают они. Сейчас этот вопрос — предмет довольно напряженной дискуссии в отечественной фармакологии).
В остальном разницы между импортными и отечественными вакцинами нет. Все они гарантированно содержат актуальные штаммы вируса типов А и В — в соответствии с эпидемической ситуацией в мире и составленными на ее оценке рекомендациями ВОЗ. Изготовление вакцин, что у нас, что за рубежом, проходит по строгим стандартам, которые включают необходимые клинические исследования как до регистрации препарата, так и после нее.
Вообще, правила запрещают лечебно-профилактическим учреждениям даже хранить вакцины, которые остались невостребованными по окончании сезона иммунопрофилактики. Они специальным порядком сдаются и утилизируются. За этим строго следят. В современной России, конечно, возможно все, но вряд ли случаи нарушения удалось бы утаить. И вряд ли кто-то в медицинских кругах возьмет на себя смелость пойти на подобное. Во всяком случае наш поиск в новостном архиве закончился ничем.
Так или иначе, каждый посетитель кабинета иммунопрофилактики вправе попросить показать ампулу, где должна быть проставлена дата производства препарата. Можно также попросить предъявить сопроводительные документы, включая сертификат безопасности.
Самые недоверчивые вполне могут приобрести свежую вакцину в аптеке и прийти с ней в процедурный кабинет. Для этого вам понадобится термоконтейнер или, на худой конец, обычный бытовой термос с широким горлышком. Вакцина требует постоянного особого температурного режима, иначе испортится и станет бесполезной. Кроме того, прививка должна быть поставлена не позже, чем через два часа. Так что во избежание лишних проволочек хорошо бы договориться с медкабинетом заранее. Кстати, не забудьте взять в аптеке чек, подтверждающий, что вакцину вы купили где надо.
А это, пожалуй, главный миф, который надо разбирать по пунктам, потому что у противников профилактической вакцинации самые разные аргументы. Например, подвергается сомнению ежегодная вакцинация: мол, иммунитет остался после прививки в прошлом году. Это не так: иммунитета хватает в лучшем случае только на 12 месяцев. О том же стоит помнить тем, кто переболел гриппом прошлой зимой и убежден, что в новый эпидсезон болезнь его не возьмет. Даже если бы иммунитет сохранялся так надолго, не надо забывать, что вирусы мутируют и приходят к нам обновленными. Не защищен от гриппа и тот, кто до начала сезона успел переболеть ОРВИ.
Еще больше скептиков среди тех, кто делал прививку, но все же переболел. Здесь важно разобраться, почему и чем именно. Грипп — самый зловредный, но не единственный из большого числа респираторных вирусов, которые могут накинуться на нас зимой.
Вот почему при первых же симптомах надо вызывать врача, а не пытаться лечиться самостоятельно, не вполне понимая, что именно надо лечить.
Есть и другая причина, по которой прививка могла не сработать, и мы о ней уже говорили: вакцинация была проведена на фоне простуды или инфекционной болезни, которые отвлекли ресурсы организма и не дали ему должным образом подготовиться к вирусной атаке.
В любом случае, организм будет лучше готов к сезонным болезням и гораздо лучше их перенесет, избежав осложнений, которые могут быть летально опасны, например, для людей старшего возраста. Вот пара неплохих аргументов за то, что прививки на самом деле работают: в Екатеринбурге по итогам сезона 2018–2019 годов только 6% заболевших с подтвержденным диагнозом гриппа были с прививкой в текущем сезоне, а у 94% заболевших прививки против гриппа не было. При этом среди тех, кто умер в результате гриппа или принесенных им осложнений, за все годы вакцинации в этом городе не было ни одного привитого.
Адреса пунктов, где можно сделать прививку в Москве, можно узнать на Официальном сайте мэра Москвы.
Пока многие отрицают вакцины от гриппа или сомневаются - ставить или нет, другие без сомнений ставят их ДВА раза в год. Но это только по необходимости, для абсолютного большинства - будет достаточно один раз в год.
Мы на днях первый раз поставили вторую за сезон вакцину. Целое приключение найти тех, у кого вакцина ещё осталась, и кто согласится её поставить, пришлось уговаривать. На картинке рекомендации по вакцинации и амбулаторная карта. Какие вакцины рекомендуются, а какие нет - писали уже не раз даже здесь, на Пикабу, на картинке - повторяю ещё раз. (Прививки, которые с печатями - это первая в жизни прививка от гриппа, её всегда делают два раза, с интервалом в месяц).
* Пост для интересующихся

Принципиально не делаю, особенно из-за давления со стороны начальства, пишу отказ и все.
Это ваше право. Я раньше так же делал, пока не было ответственности.
А смысл то в них есть? Я помню в школьные годы всегда после них заболевал с температурой под 40 неделю валялся
Смысл беусловно есть, только нужно знать какие вакцины ставить, где, и при каких обстоятельствах. Таким образом возможные риски, и так небольшие, будут сведены к минимуму.
Частные примеры в прививках приводить некорректно, это дело всего населения. Но так и быть, приведу свой пример - мы в четыре человека ставим их несколько лет - ни разу ни у кого не было даже лёгкой побочки, просто мы старались сделать это максимально безопасным способом.
И не ссыкотно в себя всякое неведомое говно колоть. Дважды в год.
Ты совсем чтоли ебобо? Причем тут мое образование? Твое образование позволяет по взгляду определять содержимое ампулы?
Бляяя, откуда вы все такие берётесь
Это не так. Дважды.
А что, ведомое? Или вы ее сами у изготовителя закупаете?
Более-менее ведомое (максимум из возможного). Исследования, контроль качества, лицензии, и прочее.
Поведайте - вы сами-то - сами строите своё жильё, выращиваете свою еду и делаете свои повозки? )
Ой, да коли все что угодно. Похуй.
Вангую - человек отдыхает во Вьетнаме - ник вьетнамского курорта, регистрация пара часов, глубокий вечер по местному времени, фантазии уже не хватает, алкоголь. Ну и море, похоже, уже по колено.
Скорее школьник с кризисом социального развития.
А про Вьетнам, тема реферата может
Нет, я был на его месте не раз, узнаю "брата Колю" ))
@moderator тут @NhaTrang в соседнем комменте грубит и в игнор кидает
Симметрично, мой "пикабушник уже 1 час"

Ну давай, внеси ещё стопицот правок в пост.
От количества проведенного времени мозгов у тебя не особо прибавилось.
Что вы хотите сказать. Говорите конкретно и сразу. Не ёрзай жопой.
С каких хуев ты взяло, что я хочу тебе что то сказать?
Какой прекрасный намек от Городка на тему вакцинации)
![]()
Наткнулась на пост о рекламе в Италии, который был опубликован год назад. В реалиях выглядит жутко.

![]()
Влияет ли вакцинация против ВПЧ на фертильность?

Способность женщины к рождению здорового ребенка – чудо, достоинство, преимущество, да, как ни назови, - богатство практически любой женщины. Именно поэтому вопрос, может ли прививка от ВПЧ оказывать влияние на фертильность, волнует многих молодых девушек и их матерей в первую очередь. Причем только тех, кто следит за своим здоровьем, регулярно повышая свой уровень медицинской грамотности, остальные или не знают о ее существовании, или не задумываются о вероятности получения ВПЧ-инфекции.
Можно продолжать бесконечно… Так что же делать? Если верить всему, что написано, лично я вижу только один выход: не жить половой жизнью! Это, конечно же, шутка. Я сама мама и чуть позже, думаю, с нетерпением буду ждать от своего ребенка внуков! Поэтому давайте разбираться, будем ли мы с вами делать себе и своим дочерям прививку от ВПЧ?
Так что же, появилось еще больше сомнений?
В целом о вакцинации…
Анализируя сообщения в интернете, могу сказать, что сегодня люди настроены против любой профилактической прививки. Единичные случаи неблагоприятных исходов, не всегда имеющие прямую связь с перенесенной инъекцией, представлены кричащими, пугающими заголовками. Страшно читать об ужасных последствиях проведенных вакцинаций против АКДС, кори, полиомиелита… При этом вакцина от ВПЧ фигурирует в качестве виновника осложнений и неблагоприятных явлений намного реже, чем любая другая, что, возможно, связано с небольшим числом вакцинированных в нашей стране. Так что же теперь, не делать прививки вообще? Это добровольный выбор каждого, но, отмечу, что к родителям непривитых детей при устройстве в детский сад, школу, как правило, возникает намного больше вопросов. Политика государства ясна, прививкам – да! Отмечу, что большинство родителей за программу вакцинации, число непривитых детей в детских учреждениях в разы меньше.
Моя личная позиция
Своего ребенка прививаю согласно календарю профилактических прививок. В 3 месяца после вакцинации против дифтерии, коклюша, столбняка и гепатита В на фоне подъема температуры до 39 градусов, дочка выдала судорожный синдром. Страшно было так, что я и думать забыла о том, что я врач, превратилась в истеричную мамашу и измучила звонками педиатра. Да, понервничала, но я была предупреждена о возможной гипертермии. Инструкции были даны мне дежурным врачом и выполнены безукоризненно. Все обошлось, и далее мы выполняем программу без особых сложностей. У меня не сформировалось предвзятого отношения к вакцинации, во многом благодаря тому, что я была осведомлена о возможности осложнений и о тактике, которую необходимо предпринять в случае их возникновения.
В 70 странах мира прививка от ВПЧ включена в национальные программы вакцинации, что привело к снижению показателей заболеваемости и смертности от рака шейки матки. Как здравомыслящий человек, могу сказать одно, если бы риски вакцинации были велики, уверена, что от профилактики уже давно бы отказались. Остро стоит вопрос о включении вакцин от ВПЧ в национальный календарь прививок в России в связи с увеличением заболеваемости раком шейки матки. Всемирная организация здравоохранения и ведущие регуляторные организации настоятельно рекомендуют включение вакцинации против ВПЧ в национальные календари прививок всех стран мира.
Почему в России сегодня ситуация по раку шейки матки (казалось бы, визуальному, легко диагностируемому заболеванию), несмотря на достижения современной медицины, стала хуже, чем в СССР?
Во – первых, воспитание было иным. Понятно, что и в СССР секс был, но, позвольте, не в таких же количествах и разнообразии, как сегодня! И принять во внимание нужно тот факт, что не обязательно женщина должна быть крайне сексуально активной для высокой вероятности встречи с вирусом, вполне достаточно единственного незащищенного полового контакта с носителем ВПЧ.
В 60-х годах прошлого столетия в стране был организованный массовый скрининг. Существовала сеть цеховых, сельских и участковых врачей, велись активные работы по санитарному просвещению населения. Однако эффективная превентивная система здравоохранения была разрушена в 90-е годы.
Сегодня сократили большую часть фельдшерско-акушерских пунктов, катастрофически не хватает работников первичного звена системы здравоохранения, санитарно-просветительские работы вести некому. Вот и выходит, что осведомленность населения низкая. И несмотря на наличие в нашей стране бесплатного диспансерного наблюдения, далеко не все проходят программу диспансеризации. Уверена, что мои читатели к данной категории лиц не относятся.
Можно ли снизить заболеваемость, не прибегая к вакцинации?
В нашей стране уже реализовано 12 пилотных программ иммунизации с положительными результатами. Тяжелых побочных эффектов вакцинации, к которым и относятся бесплодие или смертельный исход, в Российской Федерации не наблюдалось.
А какие результаты вакцинации освещены в мире?
Подведем итоги вышеизложенному:
1. Прививка от ВПЧ не несет в себе больший риск, чем любая другая прививка, входящая в национальный календарь прививок.
2. Вероятность каких-либо нежелательных реакций – минимальная, но, к сожалению, она есть, как и после проведения любой другой прививки.
3. Вакцинация от ВПЧ в масштабах нашей страны – великое благо, которое однозначно приведет к снижению заболеваемости и смертности. Сейчас дела обстоят так: заболеваемость в РФ составляет 20 женщин на 100000, смертность – 9,6; в Швеции, где введена массовая вакцинация, данные показатели составляют 9,5 и 3,9 на 100000 женщин соответственно.
4. Решение о том, нужно ли делать прививку от ВПЧ, Вы принимаете самостоятельно. Мое дело, как врача, предоставить Вам информацию: польза перевешивает риски в сотни раз, опять – таки, как и при проведении любой другой прививки.
5. То, что Вы вакцинированы, не означает отсутствие необходимости посещения гинеколога: вакцина защищает не от всех типов вируса, и помимо плоскоклеточного рака, существует еще и аденокарцинома. Да и вообще, кроме шейки есть еще вульва, влагалище, матка и ее придатки.
А для тех, кто дочитал до конца и был терпелив, в качестве бонуса приведу свои скромные размышления о времени, когда лучше выполнить вакцинацию, и о том, как быть, если Вы боитесь ее больше, чем перспективы инфицирования.
Благополучным моментом вакцинации считаю время перед началом половой жизни. Единственное, для формирования стойкого иммунитета к вирусу необходим временной интервал в 6 – 12 месяцев. Поэтому данный подход оправдан только в случае, если
- у Вас доверительные отношения с ребенком,
- Вы являетесь для него авторитетом,
- подросток сознателен и терпелив.
Чаще бывает более печальный вариант: мама может не догадываться о том, что половой дебют уже произошел, а сегодня, когда молодые пациентки честно говорят, что половую жизнь начали в 13 лет, я уже и не удивляюсь. Поэтому, если Вы не уверены, что ребенок Вас посвятит в подробности своей личной жизни, то 13 лет, на мой взгляд, оправданный возраст.
Помните о цитологическом скрининге и ВПЧ - тестировании! Начало их должно быть привязано к половому дебюту. И, даже если у Вас один половой партнер, и Вы в нем уверены на все 100%, и чувствуете Вы себя замечательно, не игнорируйте ежегодные посещения гинеколога и цервикальный скрининг.
Конечно, хорошо, чтобы ничего не было найдено. Но, если уж найдено, помните, у ВПЧ есть право находиться в Вашем организме не более 2 лет, далее вероятность неблагоприятных последствий его присутствия возрастает в разы. Поэтому до 2 лет допустимо наблюдение со строгим цитологическим контролем и, возможно, биопсией, а далее – только активная тактика!

На днях выздоровел Денис Проценко – главврач больницы в Коммунарке и самый известный доктор, работающий на передовой пандемии COVID-19.
Его коллеги тоже ежечасно рискуют заразиться, многие уже болеют. Это неизбежно, и так происходит в любой стране. Однако есть надежда переломить ситуацию. Ведь существует испытанная вакцина, успешно защищающая от всех ОРВИ, к которым относится и нынешний коронавирус.

Рождённая в СССР
Её создали в СССР в середине 1960-х и успешно опробовали в 1969–1975 гг. В этих испытаниях участвовали 320 тыс. человек. После прививки заболеваемость гриппом и ОРВИ снижалась в 3,2 раза (это лучше, чем после противогриппозной вакцины), и за всё время не было ни одного случая нежелательных побочных реакций.
Удивительно, но эта советская разработка идеально подходит для нынешней ситуации, когда вакцины от COVID-19 нет и ещё долго не будет. А ведь она жизненно необходима сейчас медикам и всем, кто тесно контактирует с больными, рискуя своей жизнью. Дело в том, что вакцину разрабатывали именно для экстренной профилактики гриппа и ОРВИ в условиях наступающей эпидемии.
Понятно, что про COVID-19 тогда ничего ещё не могли знать, но коронавирусы в то время уже существовали и играли свою роль в развитии ОРВИ. Впервые их открыли в 1964 г., то есть прямо накануне создания вакцины. В то время было известно 110 вирусов, вызывающих ОРВИ (сейчас учёные говорят, что их уже более 200).
Научная династия
Их сын Пётр начал работать в лаборатории матери ещё будучи школьником, в 14 лет. Как раз в это время Ворошилова разрабатывала свою революционную теорию о полезных для организма непатогенных вирусах.

Были созданы два типа живой вакцины из безвредных (непатогенных) энтеровирусов, полученных у здоровых детей (они жили у них в кишечнике). Ещё использовали живую вакцину против полиомиелита, она тоже вызывала выработку интерферона и отлично защищала от гриппа и ОРВИ.
Испытания проходили во многих регионах СССР – в подмосковных Балашихе и Внукове, в Хабаровском крае, Таллине, Киеве и других местах. Вакцины закапывали в нос или принимали внутрь в виде драже или раствора. Уровень интерферона достоверно повышался как в крови, так и в слизистой носоглотки, где происходит проникновение вирусов в организм. По сути, интерферон работал как стена, препятствуя проникновению возбудителей в клетку и их размножению там. После вакцинации высокий уровень интерферона держался примерно 14 дней. А при его снижении можно было проводить повторную вакцинацию, чтобы продлить время защиты от возбудителей ОРВИ до 5 недель. Это было показано в испытаниях в 1970-е гг., когда некоторым людям вводили вакцину 2–3 раза. Также был доказан лечебный эффект вакцины на начальных стадиях гриппа и ОРВИ. У большинства болезнь прерывалась через 10–12 часов после её приёма, а у остальных на это уходило до 24 часов.
Америка нам поможет
Но все попытки Петра Чумакова закончились неудачей, никто живой вакциной не заинтересовался. Но, как выяснилось в процессе подготовки этой публикации, всё-таки нашлись люди, которым идея старой советской вакцины показалась заманчивой. Вот только случилось это в. США.

Оно целиком посвящено обсуждению живой советской вакцины от полиомиелита и возможности её использования для защиты от COVID-19. Профессор Галло заявил, что бросает вызов коронавирусу и главную ставку делает на старую советскую живую вакцину.
Вот фрагмент его выступления, который, думаю, будет особенно интересен для нас: «Эта идея возникла из обсуждений с Константином Чумаковым (это родной брат Петра Чумакова, он тоже вирусолог. – Ред.). Он заместитель директора отдела разработки вакцин Управления по контролю за качеством пищевых продуктов и лекарств США (FDA). Родители Константина были русскими вирусологами, сделавшими, по моему мнению, удивительное наблюдение. Очень давно, в 1970-е гг., они обнаружили, что живая вакцина от полиомиелита не только очень эффективна против данного заболевания, но ещё и защищает от ряда вирусов. От гриппа, к примеру, она защищает даже лучше, чем специфические вакцины против него.
Похоже, получается как всегда: мы придумали и сделали, они подхватили и внедрили. А мы потом у них купили это втридорога.
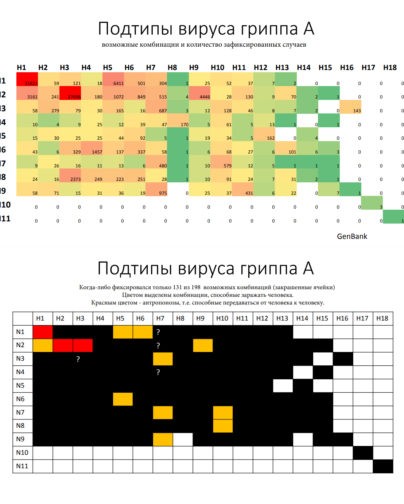
Что из себя представляет вирус гриппа?

О гриппе говорят как об одной инфекции. Но на самом деле существует несколько видов, а точнее типов , вируса гриппа. Люди могут заражаться тремя из них — типами А, В и С.
Самый разнообразный — это вирус типа А. Именно он был причиной пандемии испанки в начале прошлого века. Это известно точно, так как в последующие годы его смогли восстановить из образцов 1918 года и определить, что это был подтип H1N1.
В зависимости от строения двух поверхностных антигенов (белков) и их сочетания вирусы гриппа А подразделяются на подтипы. Возможно аж 198 комбинаций, но пока что зафиксировано только 131 ( таблица ниже ). Из всего этого многообразия только 3 комбинации могут передаваться от человека к человеку.
Вирус типа B чаще всего встречается у человека и морских млекопитающих. Впервые его выделили в 1940 году, он циркулировал параллельно с вирусами типа А, но в конце 1980-х годов что-то произошло и тип разделился на две линии: Виктория и Ямагата.
Линии гриппа В тоже отличаются друг от друга по строению поверхностных антигенов, циркулируют обычно вместе, но в разных пропорциях, и именно поэтому сейчас так актуальна тетравалентная вакцина. В трехвалентную вакцину включают только одну из линий гриппа В.
Важно отметить, что по симптомам грипп В невозможно отличить от гриппа А, он такой же тяжелый.
Грипп С у человека встречается очень редко, чаще всего у млекопитающих. У детей протекает в виде легкого ОРВИ, почти бессимптомно, так что он мало изучен. И вакцины от него тоже нет, так как его эпидемическая значимость ничтожна. Но есть места, где и этот грипп под присмотром, например, в Гонконге все образцы при ОРВИ обязательно тестируют на грипп, данный тип выявляется в среднем в 1-2% случаев.
Никаким другим гриппом человек заболеть не может?
Может. Человек заражается гриппом от животных, но так как он не является специфическим хозяином для этих вирусов, то другие люди от него не перезаражаются.
Вообще, чтобы так заразиться, человеку нужно длительно находиться среди зараженных птиц или животных (американская ярмарка свиней — лидер по регистрации вируса гриппа свиней), поэтому в России это нонсенс, а в стране, где частью повседневной жизни являются, например, птичьи рынки (в Азии, Египте), где птицу убивают и ощипывают прямо на месте — норма.
Большинство этих вирусов либо вообще не представляют угрозы для человека, либо протекают в виде легкого ОРВИ. Но есть и весьма патогенные, например, H5N1 или H7N9.
Какова природа сезонности гриппа?
Мы лишь знаем, что сезонность гриппа наблюдается там, где есть климатическая сезонность. А в тропиках заболеваемость фиксируется на протяжении всего года примерно на одном уровне. То есть мы видим корреляцию, но объяснить, почему это влияет на заболеваемость, пока что не можем.
Как предсказывают, какой вирус будет в новом сезоне?
Под эгидой Всемирной организации здравоохранения (ВОЗ) действует Глобальная система надзора за гриппом (GISRS, Global Influenza Surveillance and Response System).

В 114 странах мира существуют официально признанные ВОЗ Национальные центры по гриппу, один или несколько, которые заняты сбором информации по гриппу в своей стране или ее части. Они проводят тестирование мазков больных ОРВИ на предмет наличия в них вирусов гриппа, изучают их строение и генетические свойства. Методы исследования стандартизованы для всей сети ВОЗ, и это замечательно, потому что мы имеем единый подход по всему миру и все данные получаются единообразными, их можно сравнивать.
Полученные данные о вирусе (генотип, антигенная структура, устойчивость к противовирусным препаратам) вносятся в специальную базу данных FLUNET , куда стекается также информация по заболеваемости. Это глобальный информационный портал по гриппу.
Вся информация в итоге стекается в Сотрудничающие центры ВОЗ по справочной информации и исследованиям в области гриппа (СЦ ВОЗ). Их в мире всего пять (Лондон, Атланта, Мельбурн, Токио, Пекин), к каждому из которых приписаны определенные страны/регионы ВОЗ.
Два раза в год проходят Сезонные вакцинные совещания по выбору штаммов — кандидатов для включения в гриппозные вакцины (Seasonal influenza vaccine composition meeting). В феврале для северного полушария, в сентябре для южного. В рамках этой встречи выбирают вакцинные штаммы вируса на будущий сезон.
Как выбирают вакцинный штамм?
На основании собранных данных проводят анализ ситуации за прошедший сезон и определяют, какой вирус встречался наиболее часто или в начале сезона был представлен незначительно, а к концу был наиболее распространен (оказался самым приспособленным). В будущем сезоне вирус будет очень похож на тот, что доминировал под конец прошедшего. При помощи антигенного и генетического анализа, а также математического моделирования решают, стоит ли менять штаммы в вакцине (отдельно по каждому из 4 вариантов вакцинного вируса).
Как работает вакцина от гриппа?
Вакцина от гриппа каждый год новая.
Вакцины от гриппа могут быть введены одновременно с любыми другими вакцинами. Для детей и беременных производятся вакцины без консервантов. Иммунитет развивается примерно через 14 дней после прививки.
Как оценивают эффективность вакцины от гриппа?
Вакцину оценивают по критериям CPMP — Комитета по патентованным лекарственным препаратам (Committee for Proprietary Medicinal Products). Комитет входит в состав Европейского агентства по оценке лекарственных препаратов (ЕМЕА), однако пользуется значительной самостоятельностью.
Собственно критерии эффективности вакцины заключаются в следующем:
- Уровень сероконверсии (процент лиц, у которых титр антител повысился более чем в 4 раза по сравнению с исходным) должен быть более 40%.
- Уровень серопротекции (процент лиц, у которых титр антител более 1:40) должен достигаться не менее чем у 70% привитых.
- Фактор сероконверсии (кратность прироста средних геометрических титров антител по сравнению с исходным) — не менее чем в 2,5 раза.
По данным исследований 70-80-х годов, выполнение данных критериев коррелирует с защитой от гриппозной инфекции.
Согласно отчету ВОЗ от 2005 года , суммирующему данные исследований инактивированных вакцин за последние 20 лет, для достижения озвученных лимитов в вакцине должно быть по 15 мкг каждого из включенных в нее антигенов.
Однако это не означает, что тот же уровень серопротекции и сероконверсии не может достигаться другими методами, например, добавлением адъюванта. Если по результатам клинических испытаний вакцины с адъювантом и сниженным содержанием антигена показали соответствие критериям, оценивающим эффект от их применения, то можно сказать, что они соответствуют критериям ВОЗ, так как критерии определяют не концентрацию антигена, а иммунный ответ на вакцину.
Если я сделала прививку, то не заболею гриппом?
Если вы своевременно сделали прививку и встретились с вирусом гриппа, совпадающим по строению с одним из тех, от которого была сделана прививка, то вы не заболеете. Но всегда есть определенная вероятность, что вам попадется другой вариант вируса, и тогда вакцина окажется неэффективной. Прогноз ВОЗ не всегда сбывается. Но если не вакцинироваться вообще, то риск заболеть гораздо выше.
От других острых респираторных вирусных инфекций вакцина от гриппа вас защитить не сможет.
Может ли вакцина от гриппа вызвать грипп?
Важно понимать, что неживые вакцины никак не могут становиться причиной заболевания гриппом! Они могут вызывать недомогание, как любая другая прививка, но так как живого вируса в них не содержится, то причиной инфекционного заболевания они быть не могут.
Также сто́ит помнить, что вакцина не действует моментально. Организму необходимо минимум 2 недели, чтобы наладить производство антител в ответ на введенные антигены, ведь он видит их впервые! Поэтому если по пути из прививочного кабинета вы столкнетесь с больным гриппом, то заболеете, ведь вакцина еще не успеет сработать!
Именно поэтому наиболее эффективна вакцинация до начала эпидемиологического сезона. В этом случае иммунитет успеет сформироваться заблаговременно и организм будет готов к встрече с инфекцией. Но если по какой-то причине вы не успели сделать прививку заранее, то ее можно сделать и в течение сезона, просто шанс оказаться нос к носу с больным гриппом до начала действия вакцины в этом случае выше.
Какие вакцины от гриппа существуют?
Большинство современных вакцин от гриппа — это неживые вакцины:
Цельновирионная вакцина содержит просто убитый вирус целиком. Такие вакцины уже почти не применяются, так как они очень реактогенные. Однако на них вырабатывается наиболее сильный иммунный ответ, и в случае тяжелой эпидемиологической ситуации (например, пандемии) начинают производить именно эту разновидность, так как польза от нее превышает возможные риски и побочные эффекты.
Для кого наиболее опасен грипп?
Наиболее опасен грипп для детей до 5 лет, пожилых и беременных , а также лиц в состоянии иммуносупрессии (иммунодефициты разной природы, онкопациенты после химиотерапии/облучения, получающие кортикостероидную терапию и др.). Их всех необходимо прививать в первую очередь.

Американский консультативный комитет по вопросам вакцинации (ACIP) рекомендует вакцинацию против гриппа беременных женщин, которые в момент начала сезона гриппа находятся на 14-й (или больше) неделе беременности. Вакцинация, начиная со второго триместра, объясняется тем, что в первом триместре есть риск самопроизвольного прерывания беременности и выкидыш после вакцинации может быть неправильно истолкован как следствие вакцинации.
Однако беременные женщины, которые имеют более высокие риски заражения гриппом, должны быть вакцинированы перед началом эпидемии независимо от срока беременности. В Российской Федерации на этот счет даже есть специальные клинические рекомендации .
Здоровое взрослое население имеет меньше шансов столкнуться с осложнениями или смертью в результате этой инфекции, но могут заражать окружающих из групп риска, так что по возможности лучше сделать прививку и им, тем самым снизить шансы заболеть для их уязвимого окружения. Особенно для тех, кто в силу возраста еще не может быть привит (младенцы до 6 месяцев) или не может сформировать полноценный иммунный ответ на вакцину (люди с иммуносупрессией).
Я простудился, можно ли мне прививаться от гриппа? Сколько ждать после болезни?
Если мы говорим о плановой вакцинации до начала эпидемического сезона, то во всем мире врачи рекомендуют делать прививку сразу после исчезновения клинических симптомов. В России рекомендации по сроку медотвода после острого инфекционного заболевания определяются Методическими указаниями о противопоказаниях к профилактическим прививкам , которые гласят:
Плановая вакцинация в случае острого заболевания откладывается до выздоровления (или периода реконвалесценции). Это связано с тем, что развитие осложнения основного заболевания или его неблагоприятный исход могут быть истолкованы как следствие проведенной вакцинации . Врач определяет необходимый интервал (в пределах 2-4 недель), руководствуясь, в первую очередь, степенью риска развития осложнения заболевания.
В большинстве инструкций к вакцинам вы встретите фразу, что легкие респираторные и кишечные вирусные инфекции не являются противопоказанием к вакцинации, однако все же желательно, чтобы пришедший на вакцинацию человек уже не был заразен для окружающих, потому что в очереди на вакцинацию в больнице он встретит здоровых людей.
В эпидемический сезон ситуация другая. Прививку делают даже на фоне болезни, поскольку польза превышает возможные риски , что также оговорено в методических указаниях.
Какие это могут быть риски?
Для некоторых пациентов вакцина может оказаться менее эффективной. Например, для онкологических больных в состоянии иммуносупрессии, которые только что прошли химиотерапию или находятся в процессе ее прохождения. Иммунная система подавлена, она не может адекватно ответить на дозу вакцины. Но даже тот незначительный эффект, который будет получен, может оказаться жизненно важным для этой категории.
Еще один возможный риск, как уже говорилось выше — это возможная дискредитация вакцинации. Прививка может вызвать недомогание, схожее с симптомами инфекционного заболевания, которые могут быть неверно интерпретированы. Если мы делаем прививку на фоне какой-то болезни, то можем подумать, что она усилила или даже вызвала болезнь.
Существуют какие-либо еще противопоказания для вакцинации против гриппа?
Единственным абсолютным противопоказанием к применению гриппозных вакцин является зафиксированная гиперчувствительность к компонентам вакцины. Как правило, выявленная в результате введения предыдущей дозы вакцины.
Аллергические и даже анафилактические реакции на куриный белок сейчас не рассматриваются как противопоказание для вакцинации от гриппа, но предупредить врача об этом перед вакцинацией все-таки стоит.
Когда именно нужно пройти вакцинацию?
В нашем полушарии раньше, чем в конце августа, вакцинация от гриппа обычно не начинается. Самый оптимальный вариант — завершить вакцинацию до конца сентября-октября, чтобы к началу сезона быть уже защищенным от гриппа.
Если в этот период вакцинацию завершить не удалось, это не значит, что позже ее проводить не нужно. Например, детям делают прививку от гриппа с 6 месяцев. Если ребенок достигнет этого возраста в декабре и еще не болел, то вакцина может защитить его от вируса в оставшуюся часть сезона.
В каком возрасте и по какой схеме делают прививку от гриппа?
Прививку от гриппа делают ежегодно. Минимальный разрешенный возраст для вакцинации — 6 месяцев.
Дети с 6 месяцев до наступления 3 лет:
- Если прививка делается впервые, то вакцинацию проводят двукратно в дозе 0,25 мл с интервалом не менее 4 недель.
- Если в прошлом сезоне прививку от гриппа уже делали, то — однократно 0,25 мл.
Дети с 3 до 9 лет:
- Впервые вакцинация проводится дважды по 0,5 мл с интервалом в 4 недели.
- Ранее привитые — однократно 0,5 мл.
Взрослые: однократно — 0,5 мл.
И напоследок. Осенью кроме гриппа нас атакуют сотни других вирусов. По одним только симптомам без лабораторного подтверждения мы не можем сказать, был ли это именно грипп или что-то иное. Но вакцина защищает только от гриппа! Перед другими вирусами вы все так же беззащитны, поэтому не пренебрегайте неспецифическими мерами профилактики — разнообразно питайтесь, высыпайтесь, как можно чаще проветривайте помещения и мойте руки. Все эти меры в комплексе с вакцинацией от гриппа позволят максимально снизить риск ОРВИ.
Читайте также:
Читайте также:


