Профилактика вирусного гепатита а в казахстане
24 июля в Казахстане стартовал месячник по борьбе с вирусным гепатитом, который представляет серьезную угрозу общественному здоровью.
Вирусные гепатиты - распространенные и опасные инфекционные заболевания. Они могут проявляться различно, но среди основных симптомов выделяют желтуху и боли в правом подреберье. Желтуха возникает, когда желчь, вырабатываемая в печени, вместо участия в переработке пищи попадает в кровь и придаёт коже характерный желтоватый оттенок. Попадает она и в мочу, делая её тёмной. Кал, наоборот, лишаясь желчи, становится бесцветным. Такое бывает при воспалении печени, а именно при вирусных гепатитах, когда вирус нарушает нормальную работу органа. Однако не всегда вирусные гепатиты протекают с желтухой. Бывают, и довольно часто, безжелтушные формы, которые проходят не так остро.
Вирусы гепатита попадают в организм человека двумя основными способами.
Больной человек может выделять вирус с фекалиями. Вирус гепатита с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально-оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из-за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространённость этих вирусов в малоразвитых странах.
Второй путь заражения - контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С, D, G. Наибольшую опасность, ввиду распространённости и тяжёлых последствий заражения, представляют вирусы гепатитов В и С. Чаще всего происходит заражение при переливании донорской крови. Во всем мире в среднем 0,01-2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов.
Заражение гепатитом возможно также при использовании одной иглы разными людьми, этот фактор во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространённый путь заражения среди наркоманов.
Возможен путь заражения от матери к ребенку (врачи называют его "вертикальный") наблюдается не так часто. Риск повышается, если женщина имеет активную форму вируса или в последние месяцы беременности перенесла острый гепатит. Вероятность заражения плода резко увеличивается, если мать, кроме вируса гепатита, имеет ВИЧ-инфекцию. С молоком матери вирус гепатита не передаётся.
Вирусы гепатитов В, С, D, G передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами. В 40% случаев источник заражения остается неизвестным.
I. Не специфическая профилактика вирусного гепатита:
- соблюдение гигиены, личной и общественной;
- при угрозе заражения использовать индивидуальные средства защиты, проведение дезинфекции и стерилизации медицинского инструментария;
- культурно-просветительская работа с населением;
- так как вероятность заражения и развития вируса в значительной мере зависит от исходного состояния организма, то в качестве профилактики можно рассматривать меры, оздоравливающие и укрепляющие собственную иммунную защиту, в том числе, фитооздоровление (иммуномодулирующие сборы и адаптогены).
II. Специфическая профилактика вирусных гепатитов
Специфическая профилактика вирусных гепатитов делится на профилактику до заражения и профилактику после возможного заражения.
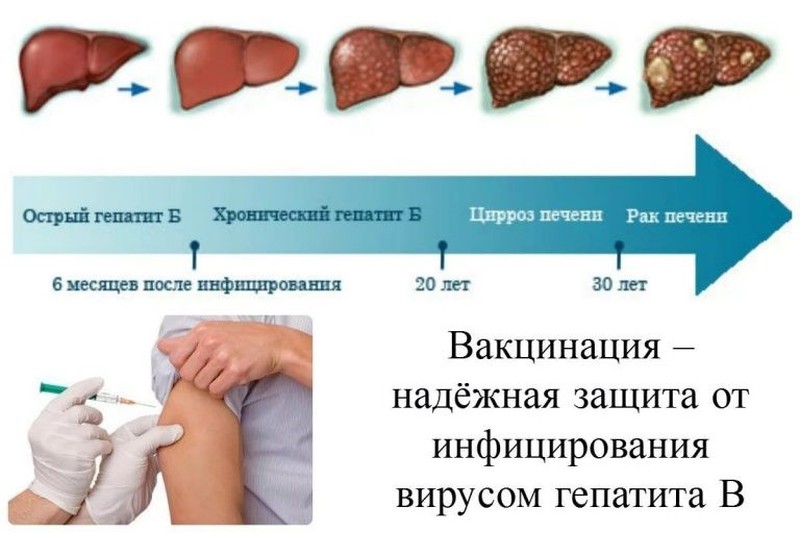
Специфическая профилактика после возможного заражения (признаки вирусного гепатита, диагностика вирусного гепатита) заключается в срочном назначении противовирусных препаратов в комбинации с интерфероном.

Профилактика вирусного гепатита для людей из групп риска более всего эффективна, в первую очередь, не специфическая. Соблюдение правил гигиены и поддержание собственного иммунитета на должном уровне позволяет противостоять вирусам не только гепатита, но и остальным. В связи с реальной угрозой заражения вирусами гепатита В, С, Д всем людям из групп риска жизненно важно проводить необходимую профилактику. Это позволит сохранить здоровье себе и своим близким.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
ПРИКАЗ
Ноября 2002 года № 1050
О мерах по профилактике заболеваемости
вирусными гепатитами в Республике Казахстан
В целях совершенствования мер по профилактике заболеваемости вирусными гепатитами,ПРИКАЗЫВАЮ:
1. Утвердить прилагаемые:
2. Департаменту лечебно-профилактической работы и Комитету государственного санитарно-эпидемиологического надзора Министерства здравоохранения Республики Казахстан(далее - Комитет):
1) обеспечить координацию деятельности лечебно - профилактических организаций по проведению комплекса лечебно-диагностических и профилактических мероприятий, обратив особое внимание на качество лабораторной диагностики, выявление лиц с хроническими гепатитами, предупреждение внутрибольничного и посттрансфузионного инфицирования;
3. Руководителям управлений (департаментов) здравоохранения областей, городов Астаны и Алматы:
1) обеспечить оснащение клинико-диагностических лабораторий, лабораторий центров (пунктов) крови современным оборудованием, тест-системами, диагностикумами для определения маркеров вирусных гепатитов методом иммуноферментного анализа (далее - ИФА), проведения биохимических исследований крови, а также лабораторной посудой, разовыми перчатками, скарификаторами, моющими и дезинфицирующими средствами;
2) обеспечить участие всех лабораторий, занимающихся ИФА диагностикой вирусных гепатитов, в системе внешнего и внутреннего контроля качества, обучение специалистов лабораторий на базе Национальной референс-лаборатории по вирусным инфекциям при Казахской республиканской санитарно-эпидемиологической станции в течение года с момента выхода настоящего приказа;
3) обеспечить лабораторное обследование больных вирусными гепатитами, добиваясь максимального подтверждения диагноза обнаружением маркеров;
4) потребовать от руководителей лечебно-профилактических организаций, независимо от форм собственности, проведения вакцинации всех работающих и вновь устраивающихся медицинских работников против вирусного гепатита В;
5) обеспечить соблюдение санитарно-гигиенического, противоэпидемического и дезинфекционно-стерилизационного режимов в лечебно-профилактических организациях;
6) осуществлять госпитализацию больных хроническими формами вирусных гепатитов по клиническим показаниям в инфекционные стационары (отделения);
7) осуществлять в установленном порядке передачу экстренных извещений на все случаи вирусных гепатитов, в том числе на хронический вирусный гепатит с впервые установленным диагнозом;
8) обеспечить контроль за работой центров (пунктов) крови, качеством тестирования крови и ее препаратов, используемых для переливаний, на маркеры вирусных гепатитов В и С, а также за обоснованностью назначений переливаний крови, ее препаратов и инъекционной терапии.
4. Главным государственным санитарным врачам областей, городов Астана, Алматы, на транспорте:
1) осуществлять надзор за обеспечением населения доброкачественной питьевой водой, соблюдением санитарных правил и норм при производстве и реализации пищевых продуктов, выполнением санитарно-гигиенических и противоэпидемических требований в школах, детских дошкольных организациях, лечебно-профилактических и других организациях и учреждениях независимо от форм собственности;
2) обеспечить полный учет и достоверную отчетность по всем формам вирусных гепатитов; эпидемиологическое расследование случаев заболевания острыми вирусными гепатитами;
3) проводить контроль за полнотой и своевременностью диагностики больных вирусными гепатитами с определением специфических маркеров;
1) обеспечить проведение обучающих семинаров для специалистов регионов по вирусным гепатитам, включающих вопросы контроля качества лабораторных исследований и организации системы эпидемиологического надзора за заболеваемостью вирусными гепатитами;
2) в первом полугодии 2003 года разработать программу по созданию национальной системы оценки качества лабораторных исследований для обеспечения достоверности их результатов;
3) разработать и внедрить в течение 2003 года компьютерную программу эпидемиологического надзора за вирусными гепатитами;
4) оказывать практическую и консультативную помощь органам и учреждениям здравоохранения областей, городов Астана и Алматы по вопросам лабораторной диагностики вирусных гепатитов, организации профилактических и противоэпидемических мероприятий, ликвидации вспышек.
6. Научному центру гигиены и эпидемиологии Министерства здравоохранения Республики Казахстан:
1) ежегодно проводить расчеты прогностических уровней заболеваемости вирусными гепатитами по территориям Республики Казахстан с представлением данных в Комитет;
2) привлекать специалистов практического здравоохранения для выполнения научных работ в области профилактики вирусных гепатитов;
3) оказывать постоянную научно-методическую помощь органам государственного санитарно-эпидемиологического надзора и лечебно-профилактическим организациям по вопросам борьбы и профилактики вирусных гепатитов.
7. Республиканскому центру крови:
1)обеспечить безопасность заготавливаемой крови и ее препаратов на всех уровнях системы здравоохранения;
2) оказывать региональным центрам крови организационно-методическую, практическую помощь по вопросам профилактики посттрансфузионных инфекций, в том числе вирусных гепатитов;
3) ежегодно проводить анализ деятельности региональных центров крови, подготовку специалистов по актуальным вопросам профилактики посттрансфузионных гепатитов.
8. Национальному центру проблем формирования здорового образа жизни проводить постоянную санитарно-просветительную работу среди населения по вопросам профилактики вирусных гепатитов с выпуском информационных материалов (брошюры, листовки, плакаты, памятки).
9. Настоящий приказ вступает в действие после государственной регистрации в Министерстве юстиции Республики Казахстан по истечению десяти календарных дней со дня первого официального опубликования.
10.Контроль за выполнением данного приказа возложить на Вице - Министра здравоохранения Республики Казахстан Белоног А.А.
Министр Ж. Доскалиев
Утверждено приказом МЗ РК
№ 1050 от 26 ноября 2002 г.
Методические указания
Профилактика вирусных гепатитов с энтеральным (А и Е)
Вирусные гепатиты – широко распространены во всем мире и составляют одну из серьезных проблем здравоохранения [1, 2, 3, 4, 5].
Актуальность изучения проблемы вирусных гепатитов связана с их высокой социальной, клинико-эпидемиологической и экономической значимостью. Казахстан является гиперэндемичным регионом по вирусным гепатитам. Наиболее высокий уровень заболеваемости отмечается в южных и юго-западных регионах республики. Официально регистрируемые формы вирусных гепатитов в Казахстане – гепатиты А и В 6.
Из всех нозологических форм вирусных гепатитов наиболее распространенным является гепатит А, и регистрируется до 90 %. За последнюю четверть века в нашей стране переболело 1,5 млн. человек, причем ежегодно регистрируется от 4 до 60 тысяч случаев вирусного гепатита А (ВГА). Однако эти статистические данные представляют только небольшую долю от действительного числа заболеваний, так как у детей младшего возраста инфекция протекает бессимптомно, и регистрируются далеко не все случаи [6].
Целью нашей работы являлось изучение особенностей проявления эпидемического процесса вирусного гепатита А среди населения небольшого города Центрального Казахстана.
Обсуждение результатов исследования. По данным статистики в 2011 году в Казахстане был зарегистрирован показатель заболеваемости вирусными гепатитами на 100 тысяч населения – 258,31. Из них 223,72 составил гепатит А, в то время как гепатит В – 25,32 соответственно.
Анализ многолетней динамики заболеваемости вирусными гепатитами А населения небольшого города Центрального Казахстана за период 2006-2012 годы показал, что отмечается снижение уровня заболеваемости с 35,1 на 100 тысяч населения в 2006 году до 8,8 в 2012 году соответственно. В 2006 и 2007 годы регистрируются высокие показатели заболеваемости 35,1 и 26,8. Низкие в 2010 году – 9,5 и 2012 году – 8,8. Однако в 2011 году выявлен подъем заболеваемости до 13,4. Установлено, что подъем сменяется снижением заболеваемости, следовательно, на фоне многолетней выраженной тенденции к снижению заболеваемости наблюдается периодичность эпидемического процесса с длительностью цикла 2–3 года. Для эпидемического процесса вирусного гепатита А в период 2006-2012 годы характерна выраженная тенденция к снижению, темп снижения составил – 10,3 %. Прогнозируемый уровень заболеваемости в 2013 году – 4,0 на 100 тысяч населения. Вместе с тем, в этом году заболеваемость может принять любое значение в пределах от 5,8 %000 до 3,3 %000.
Нами проведен анализ заболеваемости вирусными гепатитами в 2012 году, который установил, что показатель острыми вирусными гепатитами (ОВГ) составил 8,9 на 100 тысяч населения, в том числе у детей до 14 лет 21,0 соответственно. Зачастую среди ОВГ регистрируется ВГА и составляет – 7,8 на 100 тысяч населения, в том числе у детей до 14 лет 22,2. Диагноз ВГА 100 % подтвержден лабораторно обнаружением маркеров аnti-HAV JgM. Показатель заболеваемости ВГВ составил 1,1 на 100 тысяч населения и подтверждено выявлением HBsAg, а также обнаружением других маркеров анти-НВс IgM, HBeAg. Вирусные гепатиты С и Д не зарегистрированы.
Сравнительный анализ с предыдущим годом выявил снижение уровня заболеваемости вирусными гепатитами А с 13,4 до 8,8 на 100 тысяч населения. В возрастной структуре заболеваемость среди взрослых и детей составила по 50 %. Среди детей до 14 лет заболеваемость составила – 50 %, в том числе: у школьников – 57,1 %, у неорганизованных – 42,9 %. Заболеваемости среди организованных детей дошкольного возраста не зарегистрировано. Очаговости с 5-тью и более случаями не зарегистрировано. Пораженность школ составила 15,6 %, в которых зарегистрированы единичные случаи.
Возрастная структура заболевших ВГА выявила, что наиболее пораженной группой являются дети 5-9 летнего возраста, среди которых зарегистрированы самые высокие показатели, которые в среднем составили 39,7 на 100 тысяч населения.
Источники инфекции выявлены в 29 % случаев, активное выявление заболевших составило – 16,1 %.
Ведущий путь передачи возбудителя контактно-бытовой, который регистрируется в 71,5 %, затем водный путь в – 21,4 % (из них 14,3 % заражение связано с купаним в открытых водоемах и 7,1 % с употреблением не кипяченной воды). В 7,1 % случаев путь передачи не установлен. Исследовано 359 проб воды, коли-фаги обнаружены в 0,3 %, по эпидпоказаниям исследовано 88 проб воды, коли-фаги обнаружены в 1,1 %.
Анализ годовой динамики заболеваемости выявил осеннию сезонность, подъем которой наблюдается с 25 августа и заканчивается 16 октября. Вместе с тем, отмечается вспышечная заболеваемость, так в январе месяце был зарегистрирован показатель 18,2 на 100 тысяч населения, в марте – 9,1 и в мае – 17,3 соответственно.
Социально-профессиональное распределение заболевших выявило, что среди неорганизованных детей заболеваемость составила 21,4 %, среди школьников – 35,7 %, студентов – 14,3 %, среди работающих – 14,3 %, работников частного бизнеса и не работающих по 7,1 %. У мужчин заболеваемость регистрируется в 57,1 % случаев, среди женщин 42,9 %.
В текущем году для стабилизации эпидситуации и для проведения плановой вакцинации детей 2-х летнего возраста получено 2430 доз вакцины. Охвачено 1-й вакцинацией – 51,8 % детей, второй – 48,2 %. По эпидпоказанию привито контактных лиц в границах эпидемического очага ВГА – 2,6 %, целевые группы – 96,4 % и дети до 2-х лет – 1 %. Заболеваемости среди вакцинированных не зарегистрировано.
Таким образом, отмечается снижение заболеваемости вирусным гепатитом А населения небольшого города Центрального Казахстана за период 2006-2012 годы с 35,1 на 100 тысяч населения до 8,8. Темп снижения составил -10,3 %. Этиологическая расшифровка вирусных гепатитов подтверждена лабораторно определением соответствующих маркеров в 100 % случаев. Наиболее пораженной возрастной группой являются дети 5-9 летнего возраста, среди которых зарегистрированы самые высокие показатели. Ведущий путь контактно-бытовой и регистрируется в 71,5 % случаев. Выявлена осенняя сезонность. Своевременная вакцинация контактных лиц в эпидемических очагах привело к снижению заболеваемости.
Тема заражения гепатитами известна и страшна любому. Заболевание вызывается вирусом, относящимся к виду энтеровирусов, распространяется фекально-оральным способом от одного человека другому. В профилактике гепатита А важно уменьшение количества инфицированных. Заболевание отягощает сопутствующие хронические патологии организма.
О чем я узнаю? Содержание статьи.
Способы заражения гепатитом А
Строение возбудителя предоставляет сохранение жизнедеятельности при неблагоприятных условиях окружающей среды. Частая причина заражения – употребление грязной питьевой воды. Защитная оболочка возбудителя вирусного гепатита А выдерживает высокие температуры, воздействие активных химических веществ таких, как хлор. Только при кипячении воды, при 100 градусах защитная оболочка вируса разрушается и он погибает. Поэтому важно следить за качеством употребляемой воды.
Немытая зелень, овощи, фрукты становятся причиной заражения, если они произрастали вблизи сточных вод или орошались зараженной водой. Морепродукты из грязных водоемов, куда попадали зараженные фекалии, также становятся источником заражения.
Заражение возможно при тесном контакте с больным, предметами ухода, например, если сожители пользуются одним полотенцем, общей посудой и так далее. Инфицированный больной становится источником распространения инфекции еще до появления первых клинических симптомов.
Кто находится в группе риска?
Для профилактики вирусного гепатита А важна смена времен года. Количество зараженных увеличивается осенью и летом. Чаще заражаются дети – нередко они пренебрегают мытьем рук, свежих овощей, фруктов. Маленькие дети должны находиться под присмотром родителей.
Люди, направляющиеся в страны, где нередко фиксируются случаи заражения гепатитом А также относятся к группе риска. В особенности лица, которые никогда не болели этим заболеванием.
Профилактика гепатита А
Заключается в двух видах профилактики – специфической и неспецифической. Простая, неспецифическая профилактика производится путем обязательного кипячения воды, использования только чистой, не стоячей воды для полива огорода. Обязательное мытье фруктов, овощей, зелени перед употреблением.
Профилактика при контакте с инфицированным больным заключается в обработке туалетных принадлежностей, не пользоваться с больным одной посудой, столовыми приборами. Обработка туалета обязательна, после каждого посещения зараженным гепатитом А. Профилактика способна исключить вероятность распространение инфекции.
Понимание родственников, что профилактические меры способны исключить распространение вируса другим людям очень важно. Сам больной должен соблюдать личную гигиену, пользоваться только собственными предметами ухода. Храниться они должны отдельно от предметов ухода остальных членов семьи.
Специфическая профилактика требуется в случае контакта здорового с зараженным. Проводится в течение двух недель после контакта. Человеку вводится иммуноглобулин для создания иммунитета для борьбы с вирусом.
Основные понятия о гигиене, которая входит в профилактику, прививаются уже в детском саду. Службы по контролю над инфекционными заболеваниями занимаются также информированием населения. Осведомленность людей уменьшает вспышки инфекционных заболеваний, количества больных.
Охрана окружающей среды, своевременная уборка улиц, соблюдение правил личной гигиены – все это входит в общие меры профилактики инфекций. Каждый человек должен соблюдать чистоту, не пить воду из источников, рек и озер – только после кипячения вода становится безопасной для употребления. Осведомленность граждан о симптомах заболевания позволяет не допустить распространения вируса, так как люди знают, как обезопасить себя и своих близких.
Заключаются в плановой профилактической вакцинации. Существуют определенные группы риска, в которую входят дети и взрослые, ранее не болеющие гепатитом А. У таких людей отсутствует иммунитет и антитела к вирусу. Те, у кого присутствуют заболевания печени тоже подлежат обязательной вакцинации. Вакцина вводится внутримышечно или подкожно.
Специфическая профилактика затрагивает близкое окружение медицинских работников, военнослужащих, работающих на закрытых территориях и подвержены заражению. Сельскохозяйственные работники и те, кто несет ответственность за питание в детских и школьных учреждениях также подлежат вакцинации. Первые вакцинации против гепатита начинают с трех лет, а в дальнейшем, согласно утвержденному графику.
Осложнение заболевания
Каждая разновидность гепатита губительно действует на печень, разрушая структуры клеток, вызывая воспалительные процессы. Осложнения могут возникнуть в случае игнорирования лечения или при неполном соблюдении предписаний врача по лечению заболевания. Таким образом, вирус разрушает ткани печени, влияет на поджелудочную железу, что в дальнейшем вызывает:
- Печеночную недостаточность;
- Панкреатит;
- Перерождение клеток печени в клетки рака;
- Застой желчи;
- Воспаление желчного пузыря;
- Холецистит;
- Цирроз.
Если человек вовремя начал лечение, ни одно из перечисленных осложнений ему не грозит. Организм способен справиться с вирусом с помощью лекарственной терапии и диеты. После заболевания в крови человека навсегда остается ослабленный вирус, который не способен провоцировать развитие гепатита. Таким людям запрещено становиться донорами.
! Около 185 миллионов человек в мире инфицированны вирусом гепатита С. Каждый год к этому количеству добавляется 4 миллиона человек;
! Около 2 миллиардов человек инфицированны вирусом гепатита В**;
Большинство инфицированных даже не подозревает об этом. У многих инфицированных болезнь не проявляется никакими симптомами, и они могут заразить этим вирусом окружающих. Если у Вас возникли подозрения о возможном заражении вирусом гепатита, немедленно обратитесь к своему лечащему врачу. Самый большой риск для каждого человека живущего с вирусом гепатита это неосведомлённость!
Согласно Приказа Министра здравоохранения с 2018 года для лечения ВГС и ВГВ(Д) граждане Республики Казахстан и приравненные к ним лица будут получать следующую противовирусную терапию:
При ВГС лекарственными препаратами софосбувир/даклатасвир/рибави рин. Все генотипы. Курс лечения 12 недель. Эффективность 95-97%. Бесплатно, в рамках ГОБМП/ОМС. Все категории пациентов состоящие на Д учёте, без учёта степени и тяжести заболевания .
ПВТ рассматривается:
• Все пациенты ранее не получавшие и получавшие лечение с компенсированным и декомпенсированным заболеванием печени.
ПВТ строго показана:
• F2-F4, включая декомпенсированный цирроз печени;
• Наличие показаний к трансплантации печени;
• Рецидив HCV после трансплантации печени;
• Клинические значимые внепеченочные проявления, такие как системные васкулиты при HCV-ассоциированной смешанной криоглобулинемии, HCV-ассоциированный иммунокомплексная нефропатия, неходжкинская В-клеточная лимфома, поздняя кожная порфирия;
• HCV-инфицированные женщины, желающие вылечиться до беременности;
• Пациенты на гемодиализе;
• Медицинские работники и другие группы с эпидемиологически значимым риском передачи инфекции;
• Реципиенты солидных органов или стволовых клеток;
• Сопутствующий сахарный диабет.
ПВТ может быть отложена или назначена если:
• Нет фиброза или легкий фиброз (F0-F1) при отсутствии вышеуказанных осложняющих факторов индивидуальном порядке.
ПВТ не рекомендуется:
• Пациентам с ограниченной продолжительностью жизни из-за сопутствующих заболеваний, не связанных с печенью.
Таблица №7. Терапевтическая тактика в отдельных группах
| Характеристика пациентов | Тактика |
| Иммунотолерантная фаза | HBeAg-позитивные пациенты 107 МЕ/мл], без признаков заболевания печени, без ГЦК и ЦП в семейном анамнезе не нуждаются в ПВТ• Мониторинг каждые 3-6 месяцев• У пациентов >30 лет и/или семейным анамнезом ГЦК – LBx и возможна ПВТ |
| HBeAg-негативные пациенты с нормальной АЛТ, HBV DNA 2000-20000 МЕ/мл | Не нуждаются в срочной LBx и ПВТ• Мониторинг АЛТ каждые 3 месяца HBV DNA – каждые 6-12 месяцев• Через 3 года – мониторинг как при неактивном носительстве• Непрямая эластография м.б. полезна |
| Активный ХГВ (HBeAg+/ HBeAg--) | При АЛТ > 2ULN, HBV DNA > 20 000 МЕ/мл – ПВТ м.б. начата даже без LBx• Непрямая эластография печени может быть полезна |
| Неактивные носители HBsAg | В ПВТ не нуждаются• Мониторинг каждые 6-12 месяцев |
| Компенсированный ЦП с HBV DNA (+) | ПВТ в специализированный центрах даже при нормальной АЛТ |
| Декомпенсированный ЦП с HBV DNA (+) | Неотложная ПВТ АН в специализированный центрах• Определение показаний к ТП |
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Вирусный гепатит А — острое, циклически протекающее инфекционное заболевание, характеризующееся кратковременными симптомами интоксикации, быстро проходящими нарушениями печёночных функций, доброкачественностью течения.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Вирусный гепатит А у детей
Код протокола:
Код(ы) МКБ-10:
Шифр: В 15. 9
В 15 острый гепатит А
В15.0 гепатит А с печеночной комой
В15.9 гепатит А без печеночной комы
Дата разработки протокола: 22.08.2013
Сокращения, используемые в протоколе:
1. АЛТ – аланинтрансфераза
2. АСТ – аспартаттрансфераза
3. Анти-ВГА – JgM, JgG – иммуноглобулины M,G против ВГА.
4. ВГА - вирусный гепатит А
5. ИФА - иммуноферментный анализ
6. ОВГ- острые вирусные гепатиты
7. ОПЭ – острая печёночная энцефалопатия
8. ПТИ – протромбиновый индекс
9. ПЦР – полимеразная цепная реакция
10. РИА – радиоиммунный анализ
11. ЩФ – щелочная фосфатаза
12. ВОП – врачи общей практики
13. в/в - внутривенное введение
Категория пациентов: дети в возрасте от 0 до 18 лет.
Пользователи протокола: врачи-педиатры, инфекционисты, врачи-ВОП.


Классификация
Клиническая классификация
Вирусные гепатиты с энтеральным механизмом передачи
Острый вирусный гепатит А
I. Типичная желтушная форма – сочетание желтухи с цитолитическим синдромом с четким разграничением 3-х периодов болезни: преджелтушный, желтушный, реконвалесценция.
Типичная желтушная форма с холестатическим компонентом – желтуха более интенсивная, высокая билирубинемия, незначительная трансаминаземия, имеется тенденция к повышению показателя щелочной фосфатазы. Более продолжителен желтушный период болезни.
Типичная форма по степени тяжести делится:
- легкая,
- среднетяжелая,
- тяжелой степени тяжести.
II. Атипичная безжелтушная форма – полное отсутствие желтухи. Клинические симптомы не выражены и близки преджелтушному периоду, гепатомегалия. Специфические маркеры вирусных гепатитов в сочетании с повышенным уровнем АЛТ.
Существует злокачественная форма – фульминантный гепатит. Фульминантный (злокачественный) гепатит с массивным и субмассивным некрозом печени.
Сверхострый вариант соответствует подлинно фульминантному течению ОВГ с развитием печеночной комы и летальным исходом на 1-8 день болезни. Фульминантное течение при гепатите А встречается в 0,01 - 0,5случаев. Летальность высокая: 80-100%.
По течению ОВГ
Острое циклическое течение – в течение 1-1,5 месяцев прекращается репликация (размножение) вируса, он элиминируется (выводится) из организма и наступает полная санация. Для гепатитов А и Е – это типичное течение болезни.
При ВГА иногда отмечается затяжное течение у детей с отягощенным преморбидным фоном, но завершается полным выздоровлением.
Диагностика
ІІ. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные лабораторные исследования:
1. Общий анализ крови и мочи
2. Анализ мочи на желчные пигменты и уробилин
3. Кровь на общий билирубин и его фракции, АЛТ и АСТ (их соотношения)
4. Кровь на маркеры ВГ А (anti-HAV IgM)
Дополнительные лабораторные обследования:
1. Протеинограмма и коагулограмма по показаниям
2. Исследование щелочной фосфатазы
Обследования до плановой госпитализации:
1. Общий анализ крови и мочи
2. Анализ мочи на желчные пигменты и уробилин
3. Кровь на общий билирубин и его фракции, АЛТ и АСТ (их соотношения)
4. Кровь на маркеры ВГ А (anti-HAV Ig M)
Специфические методы диагностики:
Кровь на маркеры вирусного гепатита А - anti-HAV IgM, IgG:
- ИФА крови с определением anti- HAV IgM, IgG
- ПЦР крови с определением RNA HAV (при трудности диагностики)
Жалобы и анамнез
а) преджелтушный период – повышение температуры (70-80%), слабость, недомогание, снижение аппетита, тошнота, может быть рвота, боли в животе, гиперемия слизистой ротоглотки, объективный симптом - гепатомегалия;
б) желтушный период – улучшение самочувствия с появлением желтухи, желтушность склер, кожных покровов, потемнение цвета мочи, ахоличный стул, гепатомегалия;
в) в анамнезе – контакт с больным ВГ А, косвенно осенне-зимний период года, нарушение санитарно-гигиенических норм;
г) Критерии оценки степени тяжести острых вирусных гепатитов
1. Легкая степень тяжести:
- слабо выраженные явления интоксикации или их полное отсутствие;
- аппетит умеренно снижен, тошнота непостоянная;
- рвота не характерна;
- степень увеличения размеров печени обычно не коррелирует с тяжестью заболевания и больше связана с возрастными особенностями, предшествующими и сопутствующими заболеваниями;
- интенсивность и стойкость желтухи минимальная.
2. Среднетяжелая степень тяжести:
- симптомы интоксикации умеренно выражены;
- аппетит плохой, тошнота выраженная без рвоты;
- гепатомегалия умеренная, край тупой, эластической консистенции, селезенка не увеличена;
- желтуха выраженная и стойкая.
3. Тяжелая степень тяжести:
- выраженное нарастание признаков интоксикации;
- может присоединиться геморрагический синдром, тахикардия, болезненность в области печени, склонность к задержке жидкости, "асептическая лихорадка" с нейтрофильным лейкоцитозом;
Фульминантный гепатит. При ВГ А встречается очень редко. Клинический синдром с внезапным развитием тяжелого нарушения функции печени с энцефалопатией, коагулопатией и другими метаболическими расстройствами.
Физикальное обследование:
а) Желтушность кожных покровов и видимых слизистых оболочек, потемнение цвета мочи, ахоличный стул, возможные следы расчесов;
б) Определить край, консистенцию, болезненность и размеры печени.
Лабораторные исследования
При легкой степени тяжести:
- Общий билирубин (за счет прямой фракции) в крови не превышает 4-х кратных нормальных параметров, показатель коагулограммы (протромбиновый индекс) - без отклонений от нормы.
При средней степени тяжести:
- Уровень общего билирубина в сыворотке крови достигают до 160мкмоль/л с преобладанием прямой фракций, наиболее информативным является уровень протромбинового индекса, который снижается до 60-70%.
При тяжелой степени:
- билирубинемия свыше 160-180 мкмоль/л с тенденцией быстрого их роста.
- протромбиновый индекс снижается до40-60%;
- при нарастании тяжести отмечается билирубино-ферментная диссоциация (падение уровня аминотрансфераз при повышении уровня билирубина крови, что может указывать на угрозу развития острой печеночной недостаточности, особенно при нарастании непрямой фракции билирубина)
- необходимо помнить, что у детей первого года жизни даже при самых тяжелых поражениях печени содержание билирубина может быть невысоким и не превышать 4 норм (система СИ).
Инструментальные исследования
УЗИ органов брюшной полости с определением размеров, структуры тканей печени, селезенки при тяжелой степени тяжести, холестатическом варианте, затяжном течении ВГА.
Показания для консультации специалистов
В зависимости от состояния, фоновых и сопутствующих заболеваний пациента (хирурга, онколога).
Дифференциальный диагноз
Дифференциальный диагноз ВГА
| Диагноз или причина заболевания | В пользу диагноза |
| 1. Острое респираторное заболевание | Дифференциальная диагностика необходима только в начальный период заболевания ВГ, при котором не выражены катаральные проявления и после снижения температуры самочувствие ребенка не улучшается. Объективным симптомом ВГ является раннее увеличение печени |
| 2. Синдром Жильбера | Встречается в подростковом и молодом возрасте. Заболевание характеризуется относительной недостаточностью фермента УДФГТ и повышением уровня непрямого билирубина в крови. |
| 3. Острая кишечная инфекция | Дифференциальная диагностика требуется в начальный период заболевания ВГ, когда может быть диарейный синдром, который не имеет выраженности и купируется без лечения. Объективным симптомом является гепатомегалия |
| 4. Гемолитические желтухи – Надпеченочные желтухи | Характеризуются повышением непрямого билирубина вследствие усиленного гемолиза, а также желтухой на фоне анемии. Для гемолитических желтух не характерны синдромы паренхиматозного поражения печени (мезенхимально-воспалительный, цитолиз и холестаз). |
| 5. Острый живот: аппендицит, мезаденит, панкреатит | При ВГ А, как правило, выраженной болезненности всего живота нет, лишь умеренная болезненность в области правого подреберья. Объективный симптом ВГ - гепатомегалия |
| 6. Механические желтухи: | Возникают вследствие закупорки желчевыводящих путей камнями, клубком гельминтов, опухолью. При таких состояниях повышается общий билирубин за счет прямой фракции как при ВГ, но при этом активность трансаминаз, как правило, нормальное или слегка повышено и выражен чаще болевой синдром |
| 7. Гепатиты при ряде инфекций, например: иерсиниоз, листериоз, лептоспироз, инфекционный мононуклеоз, цитомегаловирусная инфекция | Кроме клиники и лабораторных данных характерных для гепатита, при таких заболеваниях много других симптомов, в том числе лихорадка, как правило, продолжительная нежели при ВГ А и кроме гепатомегалии имеется поражение других систем и органов |
| 8. Токсические поражения печени на фоне приема лекарств( например противотуберкулезные), токсических веществ | Клиника паренхиматозного поражения печени. Диффдиагностическим признаком служит исчезновение признаков заболевания после отмены вызвавшей причины |
Лечение
Цели лечения: купирование интоксикации, желтушного синдрома, цитолиза гепатоцитов.
Тактика лечения
Немедикаментозное лечение (базисная терапия):
1. Режим – постельный в преджелтушный, желтушный периоды ВГА независимо от степени тяжести на протяжении всего острого периода заболевания.
2. Диета – стол №5а,5, соотношение белков, жиров и углеводов 1:1:4,5, количество их соответствует возрастным нормам.
3. Дезинтоксикационная терапия – прием жидкостей через рот.
Медикаментозное лечение:
1. Лечение больных с легкой и средней степенью тяжести ВГА проводят в домашних условиях.
2. Основные средства патогенетической терапии, используемые при тяжелой степени тяжести ВГА:
- средства дезинтоксикационной терапии: 5%-10% растворы декстрозы, кристаллоиды (натрия хлорид, калия хлорид, натрия гидрокарбонат), реополиглюкин, рефортан;
- антихолестатические средства - урсодезоксихолевая кислота;
- желчегонные препараты холекинетического действия (в периоде снижения желтушного синдрома) –5-10% раствор магния сульфат через рот,холосас;
- ингибиторы протеолиза (контрикал, трасилол и др.);
- антиоксиданты и гепатопротекторы (аскорбиновая кислота, токоферол, эссенциальные фосфолипиды,препараты силимарина;
- гемостатическая терапия (свежезамороженная плазма, аминокапроновая кислота и др);
- посиндромная терапия.
Перечень основных лекарственных средств: нет.
Перечень дополнительных лекарственных средств:
1. 5-10% растворы декстрозы
2. кристаллоиды
3. свежезамороженная плазма
4. ингибиторы протеаз
5. урсодеоксихолевая кислота
6. препараты силимарина
7. антиоксиданты
8. холосас
Другие виды лечения: не показаны
Хирургическое вмешательство: не требуется.
Профилактические мероприятия вирусного гепатит А
Стратегия профилактики и контроля:
- Обеспечить население доброкачественной питьевой водой;
- Обеспечить надлежащие санитарно-гигиенические условия в детских дошкольных организациях, школах и других учебных заведениях для профилактики контактно-бытового пути передачи инфекции обратив особое внимание на создание питьевого режима и элементарных условий для соблюдения личной гигиены (мыло, туалетная бумага);
- Категорически запретить привлечение школьников к проведению уборки помещений школы;
- Лабораторные обследования контактных лиц на биохимические анализы крови назначаются врачом при наличии клинических показаний;
- Специфическая профилактика ВГА – вакцинация.
Контингенты, подлежащие вакцинации:
1. Дети в возрасте с 2-х лет;
2. Контактные в очагах ВГА в возрасте до 14 лет включительно в первые 2 недели со дня контакта;
3. Дети до 14 лет, больные хроническими вирусными гепатитами В и С в период ремиссии.
Вакцинация проводится 2-х кратно с интервалом в 6 месяцев. Побочные реакции на введение вакцины не характерны. Разрешается вводить вакцину против ВГА одновременно с другими вакцинами, при условии их раздельного введения.
Дальнейшее ведение
Диспансерное наблюдение:
Первый осмотр через 15-30 дней после выписки из стационара, повторный — через 3 месяца. При отсутствии остаточных явлений и полной нормализации печёночных проб реконвалесценты снимаются с учёта. При наличии остаточных явлений диспансерное наблюдение проводится до полного выздоровления.
Индикаторы эффективности лечения:
- исчезновение интоксикации (восстановление аппетита, улучшение самочувствия);
- нормализация пигментного обмена, размеров печени;
- полное клинико- лабораторное выздоровление.
Читайте также:


