Схема строения вируса гепатита а
1.Таксономия, классификация
Гепатит А(инфекционный гепатит, эпидемический гепатит, болезнь Боткина, катаральная желтуха) - острое инфекционное антропонозное заболевание с фекально-оральным механизмом передачи, характеризующееся преимущественным поражением печени и проявляющееся клинически гепатомегалией, интоксикацией и желтухой.
Вирус гепатита А (ВГА, HAV) относится к семейству Picornaviridae,роду Hepatovirus(ранее этот вирус считался серотипом 72 рода Enterovirus).
2. Морфология, размеры, особенности генома
Строение вириона. Диаметр вириона равен 27 нм, капсид имеет икосаэдрический тип симметрии (рис. 23), содержит 60 капсомеров и не имеет наружной суперкапсидной оболочки, поэтому не содержит липидов и углеводов. Каждая структурная единица капсида (протомер) построена из 4-х полипептидов: VP1, VP2, VP3, VP4, из них VP1, VP2, VP3 располагаются на поверхности вириона, a VP 4, вероятно, лежит внутри вирусной частицы и имеет тесный контакт с геномной РНК.
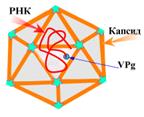
Рис. 23 Схема вируса гепатита А
Геном вируса представлен линейной однонитевой молекулой плюс-РНК, выполняющей также функции информационной РНК и обладающей инфекционностью.
Антигены. В антигенном отношении ВГА является однородным, его антигенная активность обусловлена тремя поверхностными капсидными белками, которые представляют собой единый вирусспецифический антиген вируса гепатита A (HAV-Ag).
Резистентность. ВГА относительно устойчив к низким значениям рН (до 1.0), низким температурам (при -20°С сохраняется годами), жирорастворителям (эфиру, хлороформу, детергентам), высушиванию. При комнатной температуре вирус выживает несколько недель.
Чувствителен к формалину (0,35%), хлору, ультрафиолетовым лучам. Вирус инактивируется при 60°С в течение нескольких часов, полностью теряет свою инфекционность при автоклавгировании (120°С) за 20 мин, при обработке сухим жаром (180°С) - через 1час.
3.Этапы репродукции
Репродукция. Вирус размножается в организме обезьян шимпанзе и мармозет, а также в отдельных первичных и перевиваемых линиях культур клеток человека и обезьян, в которых происходит репродукция лабораторных и вакцинных штаммов вируса гепатита А, но использование культур клеток для выделения вируса из клинического материала затруднено.
Считается, что цикл репродукции ВГА сходен с репродукцией других пикорнавирусов. Первично вирион взаимодействует со специфическими рецепторами на плазматической мембране чувствительных клеток (эпителиоциты, гепатоциты) и проникает в их цитоплазму, при этом теряется капсид и вирусная РНК освобождается.
Далее геномная РНК связывается с рибосомами клетки и транслируется с образованием гигантского белка-предшественника. Этот полипептид нарезается протеазами на три фрагмента: PI, P2 и РЗ. Фрагмент Р1 является предшественником для структурных белков (VP1 — VP4), из РЗ образуются неструктурные вирусспецифические белки - протеаза и РНК-полимераза, фрагмент Р2 разрушается.
В дальнейшем РНК-полимераза обеспечивает синтез дочерних геномов вируса. При этом вирионная плюс-РНК транскрибируется в комплементарную минус-РНК, которая и служит матрицей для синтеза дочерних геномов. Процесс репликации РНК идет на гладком эндоплазматическом ретикулуме.
При накоплении достаточного количества структурных белков и вирусных дочерних геномов на мембранах эндоплазматического ретикулума осуществляется самосборка вирионов (идет упаковка плюс-РНК в белковые капсиды).
Выход вируса из клетки осуществляется путем экзоцитоза и, возможно, при разрушении гепатоцитов цитолитическими Т-лимфоцитами.
4. Эпидемиология
Гепатит А является антропонозной инфекцией, преимущественно поражает детей. Распространен повсеместно. Характеризуется сезонностью с максимумом заболеваемости в осенне-зимний период, периодичностью с циклами подъема заболеваемости. Для гепатита А характерны отдельные вспышки, мелкие и средние, реже крупные эпидемии. В странах с высоким уровнем общественной гигиены и санитарной культуры заболеваемость гепатитом А ниже, чем в развивающихся странах. Летальность не превышает 0,1 - 0,5%.
Источником и резервуаром инфекции служат больные в инкубационном периоде желтушной и безжелтушной формы инфекции. Наиболее заразительны больные в последние 7-10 дней инкубационного периода и в течение 2-х недель преджелтушного периода заболевания. В это время наблюдается массированное выделзние вируса с фекалиями, которое прекращается в период разгара заболевания (желтушный период).
Основной механизм передачи при гепатите А - фекально-оральный. Заражение происходит через контаминированную вирусами воду, пищу и контактным путем. Передача вируса возможна от больных и через кровь в период вирусемии при проведении парентеральных манипуляций.
5. Клинические проявления
Входными воротами для ВГА являются слизистые ротоглотки и тонкого кишечника, в эпителиоцитах которых, возможно, происходит первичная репродукция, откуда вирус проникает в мезентериальные лимфатические узлы и далее в кровь, вызывая кратковременную вирусемию. С кровотоком через портальную вену вирус заносится в печень, где активно размножается в гепатоцитах.
Поражение клеток печени при гепатите А обусловлено клеточными цитотоксическими иммунными реакциями, их сущность заключается в том, что вирусные антигены появляются на мембране гепатоцитов вместе с антигенами главного комплекса гистосовместимости (HLA) 1-го типа. Далее пораженные вирусом клетки узнаются цитотоксическими Т-лимфоцитами и уничтожаются. Таким образом, организм освобождается от вируса, уничтожая клетки, пораженные ВГА. Но не исключается и частичное прямое цитопатическое действие этого вируса на клетки печени.
Гибель гепатоцитов ведет к развитию воспалительных и некробиотических процессов и, как следствие, к снижению дезинтоксикационной и барьерной функций печени.
Основными признаками вирусного гепатита А являются дистрофические изменения клеток печени, набухание гепатоцитов, отек портальных трактов. В тяжелых случаях развиваются некрозы. Воспалительные некробиотические процессы приводят к возникновению цитолитического, мезенхимально-воспалительного и холестатического клинико-биохимических синдромов.
Клиника. При типичном течении гепатита А характерна четкая смена периодов: инкубационный, продромальный (преджелтушный), разгар болезни (желтушный период) и реконвалесценция.
Инкубационный период при гепатите А продолжается в среднем 21-28 дней, а продромальный период 2-14 дней и характеризуется катаральными и диспептическими явлениями с токсическим синдромом. Разгар болезни продолжается в среднем 2-3 недели и знаменуется появлением желтухи.
Далее заболевание переходит в стадию реконвалесценции продолжительностью 1-12 месяцев, во время которой происходит постепенное угасание всех клинических симптомов. Болезнь, как правило, заканчивается полным выздоровлением. В результате развития иммунного ответа вирус элиминируется из организма.
Наиболее типичной формой является острая желтушная циклическая форма, возможен безжелтушной и бессимптомный варианты гепатита А. Хронические формы и вирусоносительство гепатита А не возникают.
6. Лабораторная диагностика, характер исследуемого материала
Вирусный гепатит А диагносцируется преимущественно с помощью иммунологических методов исследования, реже применяют иммунную электронную микроскопию (ИЭМ), в последнее время начали применять ПЦР. Вирусологические исследования проводят ограничено, главным образом для научных целей, что связано с трудностью культивирования ВГА на клеточных культурах.
Исследуемый материал - сыворотка крови, фекалии, реже моча икровь.
На ранней стадии заболевания - в продромальном (безжелтушном) периоде обнаруживают вирусспецифические антигены и/или антитела класса IgM в сыворотке крови.
ВГА-антиген (HAV-Ag) выявляют в фильтрате фекалий, используя соответствующую тест-систему ИФА или РИА.
ИЭМ, основанная на связывании специфических антител с находящимися в фекалиях вирусами и последующим образовании агрегатов вирионов, выявляемых при электронноскопии, в настоящее время применяется реже.
В то же время расширяется применение ПЦР.
Наиболее распространенным и доступным способом диагностики, позволяющим диагносцировать гепатит А как в раннем периоде, так и в более поздние сроки, является серологическое исследование испытуемой сыворотки с целью обнаружения антител класса IgM. Эти антитела появляются в безжелтушном периоде, их титр значительно нарастает в период разгара заболевания, а затем в течение нескольких месяцев постепенно снижается. Антитела класса IgM (ранняя диагностика) обнаруживаются с помощью ИФА (используя тест-систему ИФА-анти-HAV-M), применяют также РПГА и РГА.
Постановка этих же реакций с парными сыворотками позволяет выявить четырехкратное и более увеличение титра антител, характерное для желтушного периода и реконвалесценции.
Ретроспективный диагноз, а также наличие постинфекционного иммунитета, устанавливают путем обнаружения специфических IgG антител, которые сохраняются в организме в течение многих лет.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
С античных времен известно заболевание, при котором кожа и склеры становятся желтого цвета. Эпидемии случались уже в 17 веке. Сергей Петрович Боткин в 1888 году предположил инфекционный характер “желтухи”. В период Второй Мировой обнаружили связь между санитарными условиями и активностью распространения инфекции. В послевоенное время исследования активизировались, но только в 1973 году вирус гепатита А был выявлен Стефаном Фейстоуном.
По распространенности инфекции лидируют страны Юго-Восточной Азии.
Это связано с низким уровнем гигиены. В Европе и России риск заражения вирусом гепатитом А невысок. Замечен сезонный характер вспышек, приходящийся на период сбора урожая овощных культур.

Вирус гепатита А
О чем я узнаю? Содержание статьи.
Строение вируса гепатита А
Вирус гепатита А относится к малым (пикорна). Входит в род энтеровирусов. Строение соответствует вирусам этого типа:
- РНК (рибонуклеиновая кислота). Структура, содержащая генетический материал вируса. РНК генома гепатита А положительный, выполняет наследственную и информационную функцию. Одноцепочный.
- Белковая оболочка. Иное название – капсид. Оболочка состоит из 32 единиц, каждая из которых содержит четыре вида белка VP.
Взаимодействующие между собой РНК и капсид образуют цельную структуру – вирион. У вируса гепатита А вирион тычиночной формы.

Строение вируса гепатита A
Химические вещества в составе вируса
Вирус гепатита А помимо основы – белка и нуклеиновой кислоты, содержит в своем составе элементы:
Эти частицы соединены с теми элементами основы (белка и кислоты), которые заряжены отрицательно.
Репродукция вируса
Вирус гепатита А размножается в несколько этапов:
- Вирус прикрепляется к стенке клетки человека.
- Вирион проникает в клетку через мембраны.
- Происходит потеря капсида, цепь РНК освобождается.
- ДНК человеческой клетки инактивируется, РНК проводит репликацию (удвоение).
- Синтезируются клетки белковой оболочки.
- Вирион собирается и выходит из пораженной клетки.
Вирус попадает через ротовую полость в желудочно-кишечный тракт, затем достигает печени и начинает размножаться. При этом воспаляются желчные капилляры. В результате разрушительной деятельности, печеночные клетки распадаются. Желчь попадает в лимфу, затем в кровь.
Как передается вирус гепатита А?
Гепатит А передается несколькими путями:
- Контактно-бытовой. Через вещи, которыми пользовался больной человек. В группу риска попадают лица, контактировавшие с заболевшим. Инкубационный период может быть контагиозен в последние дни.
- Водный. Вирус попадает через канализацию, водоемы, другие источники подачи воды. Заразиться можно при купании в водоемах.
- Алиментарный. Через продукты, чаще овощи и фрукты, зараженные вирусом гепатита А. Также возможно занесение вируса при употреблении моллюсков и мидий в сыром виде.
- Парентеральный. Известны единичные случаи, когда гепатит А был занесен при инъекциях.
Выделяют четыре периода течения заболевания:
- Инкубационный. Длится от одной до семи недель. Чаще наблюдается срок в четыре недели. Начинается с момента попадания вируса в организм. На последних неделях больной уже выделяет возбудителя.
- Продромальный (дожелтушный). Длится до трех недель. Начинается остро – повышение температуры тела, нарушение работы желудочно-кишечного тракта, боли в области печени. Покрасневшее горло и заложенный нос часто становятся причиной неверного диагноза. Больные теряют аппетит, становятся вялыми, апатичными.
- Разгар (желтушный период). Может занять от двух недель до двух месяцев, в зависимости от уровня иммунной системы пациента. Начало характеризуется улучшением общего состояния. При этом появляется желтизна кожи, белков глаз. Моча темнеет. Кал обесцвечивается. Диагностируется увеличение печени и селезенки.
- Выздоровление (реконвалесценция). Печень возвращается к нормальным размерам, проходит желтизна, выделения нормализуются.
Гепатит А может протекать в разных формах.
| Формы течения | Симптомы |
| Легкая | Желтизна кожных покровов может не проявляться, либо на короткий период. Признаков практически не заметно, самочувствие страдает незначительно. Выявить заболевание в таких случаях может только диагностика вирусного гепатита А. |
| Тяжелая | Выраженная желтуха. Слабость, утомляемость. Проявление петехий на коже. Ослабляются тоны сердца, наблюдается тахикардия. Печень увеличена. Боли в правом подреберье. Язык обложен белым налетом. |
| Злокачественная | Происходят дистрофические изменения печени, она уменьшается в размерах. Возможны кровотечения, развитие печеночной комы. Такая форма может привести к летальному исходу. |
Антигены HAV и устойчивость вируса
Микробиология разработала методы определения антигена гепатита А.
- Вирусологический. Используются фекальные массы. Определяет маркеры AT (IgM и IgG). Применяется в конце продромального и начале желтушного периода. Эффективно для обследования контактных лиц.
- Иммунофлюоресценция. Реакция применяется при изучении биоптатов печени. Позволяет отыскать отдельные клетки с антигеном.
- Серологический. Исследование крови на обнаружение антител.
Вирус устойчив к воздействиям внешней среды.
Уничтожить его можно несколькими способами:
- Кипячение – при температуре 100 градусов, не менее пяти минут.
- Автоклавирование – температура 132 градуса, давление 2 атмосферы, выдержка 20 минут.
- Сухожаровой шкаф – 180 градусов, 60 минут.
- Хлорамин – 1%, экспозиция 15 минут.
- Ультрафиолетовое облучение – 1,1 Вт, в течение 1 минуты.
- Раствор формалина 1:4000 – обработка 72 часа при температуре 37 градусов.
- Перекись водорода 6% – 50 градусов, 180 минут.
Профилактические мероприятия включают дезинфекцию (обработку предметов, с которыми контактировал больной), вакцинацию группы риска, наблюдение за лицами, имевшими контакт с зараженным, соблюдении правил гигиены.
Вирусный гепатит А серьезное заболевание. Требует внимательного лечения и строгой диеты длительное время для восстановления функции печени. Переболевшие получают пожизненный иммунитет. Основа защиты от болезни – соблюдение правил личной гигиены.
Гепатит А (болезнь Боткина) – острое инфекционное вирусное заболевание печени с доброкачественным течением, относящееся к группе кишечных инфекций. Болезнь широко распространена в развивающихся странах. Это связано с большой скученностью населения и плохими санитарно-гигиеническими условиями жизни. В развитых странах показатель заболеваемости гепатитом А ежегодно снижается благодаря сформированным у населения гигиеническим навыкам, а также проведению вакцинации.
Причины и факторы риска
Возбудитель гепатита А относится к РНК-содержащим вирусам рода Hepatovirus. Он устойчив во внешней среде, при комнатной температуре сохраняет активность в течение нескольких недель, гибнет под воздействием ультрафиолетового излучения и высоких температур.
Источник инфекции – больной человек, который выделяет вирус в окружающую среду с каловыми массами уже с последних дней продромального периода и до 15-20-го дня желтушного периода. Велика роль в распространении инфекции больных с безжелтушными (стертыми) формами гепатита А, а также вирусоносителей.
Основными путями передачи вируса являются пищевой и водный. Контактно-бытовой путь передачи (через предметы личной гигиены, посуду) также возможен, однако наблюдается значительно реже. Риск инфицирования в основном связан с плохими санитарно-гигиеническими навыками и использованием не прошедшей обработку воды.
Гепатит А широко распространен в развивающихся странах, для которых характерна большая скученность населения и плохие санитарно-гигиенические условия жизни.
К гепатиту А восприимчивы взрослые и дети всех возрастов, в том числе грудные.
Формы заболевания
В зависимости от клинической картины выделяют две формы гепатита А:
- типичная (желтушная);
- атипичная (безжелтушная, стертая).
Стадии заболевания
В клинической картине вирусного гепатита А существует несколько последовательных стадий:
- Инкубационный период. Длится от момента инфицирования до появления первых признаков заболевания, от 20 до 40 дней (в среднем – 14–28).
- Продромальный период. Появляются симптомы общего недомогания (слабость, повышение температуры тела, диспепсия). Длительность – 7–10 дней.
- Желтушный период. Усиливается диспепсия, появляется желтушное окрашивание склер и кожных покровов. При атипичном течении заболевания желтушность кожных покровов выражена минимально и нередко не замечается ни самим больным, ни окружающими его людьми. Длительность – 5–30 дней (в среднем – 15).
- Период реконвалесценции. Симптомы заболевания постепенно исчезают, состояние больных улучшается. Длительность индивидуальна – от нескольких недель до нескольких месяцев.
Гепатит А в большинстве случаев заканчивается полным выздоровлением в течение 3–6 месяцев.
Симптомы
Вирусный гепатит А обычно начинается остро. Продромальный период может протекать в разных клинических вариантах: диспепсическом, лихорадочном или астеновегетативном.
Для лихорадочной (гриппоподобной) формы продромального периода характерны:
- повышение температуры тела;
- общая слабость;
- головная и мышечная боль;
- першение в горле, сухой кашель;
- ринит.
При диспепсическом варианте дожелтушного периода проявления интоксикации выражены слабо. Обычно пациенты предъявляют жалобы на разные нарушения пищеварения (отрыжку, горечь во рту, вздутие живота), боли в области эпигастрия или правого подреберья, расстройства дефекации (запор, диарею или их чередование).
Астеновегетативная форма продромального периода при вирусном гепатите А не специфична. Проявляется слабостью, вялостью, адинамичностью и расстройствами сна.
Переход заболевания в желтушную стадию характеризуется улучшением общего состояния, нормализацией температуры тела на фоне постепенного развития желтухи. Однако выраженность диспепсических проявлений в желтушном периоде не только не ослабевает, а, напротив, усиливается.
При тяжелом течении вирусного гепатита А у больных может развиться геморрагический синдром (спонтанные носовые кровотечения, кровоизлияния на коже и слизистых оболочках, петехиальная сыпь).
При пальпации выявляют умеренно болезненную, выступающую из подреберья печень. Примерно в 30% случаев отмечается увеличение селезенки.
По мере нарастания желтухи происходят осветление кала и потемнение мочи. Через некоторое время моча приобретает насыщенный темный цвет, а кал становится светло-серого цвета (ахоличный стул).
Желтушный период сменяется стадией реконвалесценции. Происходят постепенная нормализация лабораторных показателей и улучшение общего состояния пациентов. Длиться восстановительный период может до полугода.
Диагностика
Диагностика гепатита А осуществляется по характерным клиническим симптомам заболевания, данным физикального исследования пациента и лабораторных анализов. При биохимическом исследовании крови выявляют:
- билирубинемию (повышение концентрации билирубина преимущественно за счет связанной формы);
- значительное повышение активности печеночных ферментов (АСТ, АЛТ);
- снижение протромбинового индекса;
- снижение содержания альбумина;
- понижение тимоловой и повышение сулемовой проб.
Отмечаются и изменения в общем анализе крови: повышение СОЭ, лимфоцитоз, лейкопения.
Специфическая диагностика осуществляется на основании выявления антител при помощи РИА и ИФА. Наиболее точный метод серодиагностики – обнаружение в крови вирусной РНК при помощи полимеразной цепной реакции (ПЦР).
Вирусологическое исследование с выделением непосредственно самого вируса в клинической практике не проводится ввиду высокой сложности этого метода.
Лечение
В большинстве случаев гепатит А лечат амбулаторно; госпитализация показана только по эпидемиологическим показаниям или в случае тяжелого течения заболевания.
Вирусный гепатит А обычно начинается остро. Продромальный период может протекать в разных клинических вариантах: диспепсическом, лихорадочном или астеновегетативном.
В период разгара клинических признаков рекомендуется постельный режим. Основная роль отводится диетотерапии (диета №5 по Певзнеру):
- прием пищи 5-6 раз в сутки небольшими порциями;
- исключение из рациона жирных и острых блюд, а также продуктов, стимулирующих синтез желчи;
- включение в рацион достаточного количества растительных и молочных продуктов.
Категорически запрещается употребление спиртных напитков.
Этиотропная терапия заболевания не разработана, поэтому лечебные мероприятия направлены на устранение симптомов. При выраженной интоксикации пациентам назначают обильное питье (отвар шиповника, минеральную воду без газа), внутривенное капельное введение кристаллоидных растворов, витаминотерапию. Для улучшения функций пищеварительной системы показано применение лактулозы. С целью профилактики холестаза используют препараты спазмолитического действия.
Возможные осложнения и последствия
Вирусный гепатит А протекает обычно в легкой форме или форме средней тяжести, какие-либо осложнения им не свойственны. В редких случаях вирус может спровоцировать воспалительный процесс в билиарной системе, следствием чего могут быть:
- холецистит;
- холангит;
- дискинезия желчевыводящих путей.
Острая печеночная энцефалопатия при гепатите А развивается крайне редко.
Прогноз
Прогноз при вирусном гепатите А благоприятный. Заболевание в большинстве случаев заканчивается полным выздоровлением в течение 3–6 месяцев. Вирусоносительство и хронизация патологического процесса в печени для этого вида гепатита не характерны.
В развитых странах показатель заболеваемости гепатитом А ежегодно снижается благодаря сформированным у населения гигиеническим навыкам, а также проведению вакцинации.
Профилактика
К общим профилактическим мероприятиям, направленным на предотвращение распространения вируса гепатита А, относятся:
- обеспечение населения качественной питьевой водой;
- тщательный контроль над сбросом сточных вод;
- контроль над соблюдением санитарно-гигиенических требований работниками предприятий общественного питания, пищеблоков лечебных и детских учреждений.
В случае вспышки гепатита в организованном коллективе проводят карантинные мероприятия. Заболевших изолируют на 15 дней, поскольку с 14-15-го дня от начала желтушного периода выделение ими вируса прекращается. Над контактировавшими лицами осуществляют врачебное наблюдение на протяжении 35 дней. В очаге инфекции проводится дезинфекция. Допуск к учебе или работе лиц, переболевших гепатитом А, осуществляется только после наступления полного клинического выздоровления.
Возможно проведение специфической профилактики гепатита А путем вакцинации. Введение вакцины рекомендуется детям старше одного года и взрослым, проживающим в регионах с высокими показателями заболеваемости гепатитом А, а также отъезжающим в эти регионы.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Средняя продолжительность жизни левшей меньше, чем правшей.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Синдром истощенных яичников – это недостаточность их функциональной активности, которая развивается у женщин моложе 40 лет и приводит к бесплодию. Если вовремя .
Возбудитель. HAV – РНК-содержащий вирус из группы Picornaviridae (подкласс Hepatovirus), не имеющий оболочки, диаметром 27-28 нм, с кубической симметрией (рис. 3.2). Белки капсида образуют 60 центромер. Одноцепочечная линейная молекула РНК кодирует структуру белков капсида, протеаз Р2, Р3 и РНК- полимеразы. Идентифицирован один серотип и несколько генотипов HAV.

Рис. 3.2. Схематическое изображение строения вируса гепатита А
Эпидемиология. Источником заражения является больной ОВГ А. Вирус выделяется в течение одной-двух недель преджелтушного и, по меньшей мере, одной недели желтушного периода. HAV обладает устойчивостью во внешней среде.
Механизм передачи инфекции - преимущественно фекально-оральный. Вклад парентерального (при переливании крови инфицированного донора) и полового пути (у гомосексуалистов, рассматриваемый как фекально-оральный) в общее число случаев заражения небольшой. Нельзя полностью исключить возможность воздушно-капельной передачи. Вертикальная передача вируса (от матери плоду) не установлена.
Восприимчивость к инфекции высокая. Уровень заболеваемости значительно отличается в разных регионах. В странах Восточной Европы он составляет в среднем 250 случаев на 100.000 населения в год. В северных широтах выражена сезонность заболеваемости с нарастанием в осенне-зимний период. ОВГ А регистрируется спорадически, в виде вспышек, или в виде эпидемий. Эпидемии наблюдаются в развивающихся странах с 4-5 летней периодичностью.
Основные факторы риска развития ОВГ А: перенаселенность в условиях несоблюдения правил гигиены, поездки за рубеж, контакты с больным в быту, гомосексуальные контакты, контакты с детьми из детских садов, наркомания.
Инкубационный период длится в среднем 30 дней (15-50 дней).
Патогенез. Из желудочно-кишечного тракта вирус попадает в печень. Вирионы реплицируются в цитоплазме гепатоцита и выделяются в желчь (рис. 3.3).

Рис. 3.3. Репликация HAV в клетках печени
Лизис гепатоцитов опосредован иммунным ответом на инфекцию при участии цитотоксических Т-лимфоцитов и/или механизма антителозависимой клеточно-опосредованной цитотоксичности. Предполагается, что HAV не обладает значительной прямой цитопатогенностью.
Клиническая картина. Субклиническое течение, часто под маской острого гастроэнтерита, наблюдается особенно часто у детей (до 90% случаев). У взрослых ОВГ А обычно протекает в манифестной форме. В продромальном периоде возможно появление лихорадки (до 39°С). С появлением желтухи характерно улучшение самочувствия. В острый период может наблюдаться кореподобная или сходная с крапивницей кожная сыпь. В целом, частота внепеченочных проявлений существенно ниже, чем при ОВГ В или С. В фазе реконвалесценции у незначительного числа больных появляется преходящий асцит, не являющийся неблагоприятным прогностическим признаком, а также преходящая протеинурия и гематурия. Происхождение этих симптомов не установлено.
Для ОВГ А наиболее характерно развитие холестатических форм с мучительным кожным зудом. Чаще, чем при других ОВГ, наблюдаются рецидивы, особенно в детском возрасте. Они развиваются спустя 30-90 дней от начала болезни, что связано, как предполагается, с повторным заражением или реактивацией первичной инфекции. Картина рецидива напоминает первую атаку, с повторным выделением вируса. Рецидивы заканчиваются выздоровлением, изредка сопровождаются артритом, васкулитом, криоглобулинемией. Предсказать развитие рецидива можно по отсутствию тенденции к снижению уровня АЛТ.
Серологическая диагностика (рис. 3.4). В крови, кале, дуоденальном содержимом в острый период может быть обнаружен HAAg с использованием реакции иммунофлюоресценции, метода фиксации комплемента, радиоиммунного метода или ELISA. Однако в клинической практике эти методики не нашли широкого применения.
 Показатели острой инфекции: наличие Ig M анти- появление Ig G анти-HAV, Рис. 3.4. Изменения серологических показателей при ОВГ А Высокоспецифичные для ОВГ А анти-HAV класса IgM обнаруживаются в сыворотке на протяжении всей острой фазы болезни и в течение следующих 3-6 мес. (до года в низком титре). Анти-HAV класса IgG, по всей вероятности, обеспечивают стойкий иммунитет и сохраняются в течение всей жизни. Течение и прогноз. Длительность заболевания в среднем составляет 6нед. Как правило, больные выздоравливают без специального лечения. Вероятность летального исхода не превышает 0,001%. Хронизация инфекции не наблюдается. Функция и гистологическая картина печени обычно нормализуется в течение 6мес. Среди осложнений описано развитие мезангиопролиферативного гломерулонефрита с нефротическим синдромом. Имеются отдельные данные о пусковой роли ОВГ А в патогенезе аутоиммунного гепатита I типа у лиц с нарушением функции Т-супрессоров. Профилактика. Неспецифические методы профилактики включают изоляцию больных и контактировавших с ними лиц на протяжении двух последних недель преджелтушного и одной недели желтушного периода, дезинфекцию предметов пользования больного, мытье рук, соответствующую кулинарную обработку пищи в течение всего срока болезни. Иммунопрофилактика. Профилактические меры до контакта с больным (“отсроченный эффект”). Инактивированная HAV- вакцина. Вакцинация проводится в областях с низким и средним уровнем заболеваемости лицам, входящим в группы риска: выезжающим в эндемичные районы; пациентам, часто прибегающим к инъекциям лекарств; детям и молодым людям, проживающим в условиях скученности; военнослужащим; пациентам с хроническими заболеваниями печени; работникам лабораторий, контактирующим с HAV; гомосексуалистам; иногда - работникам детских учреждений и пищевой промышленности. Режим введения: взрослым старше 19 лет - два введения по 1440 Elisa Units (EU) с перерывом в 6-12 мес. Детям старше 2 лет вакцинация осуществляется по трехэтапному режиму - 360 EU c перерывом в 1 и 6-12 мес. или по двухэтапному режиму - 720 EU с перерывом в 6-12 мес. Однократная вакцинация обеспечивает иммунитет в течение одного года, повторная (“усиливающая”) в течение 5-10 лет. Профилактическая эффективность - 95-100%. Иммуногенность: почти у 100% здоровых вакцина пациентов вызывает продукцию анти-HAV (у 85% пациентов в течение 15 дней). Переносимость хорошая. Нет опасности заражения других лиц после вакцинации. Живая аттенуированная вакцина служит эффективным способом профилактики ОВГ А. Однако она еще не нашла широкого применения. Профилактические меры после контакта с больным (“немедленный эффект”). Пассивная иммунизация сывороточным иммуноглобулином. Показания: внутрисемейные и близкие контакты с больным ОВГ А (иммунизируются в т.ч. грудные дети). Не применяется при случайных спорадических контактах вне дома. Иммунизация больших групп оправдана при реальной опасности эпидемий. Режим иммунизации: 0,02 мл/кг вводятся в дельтовидную мышцу не позднее 14 дней после контакта с больным. Может также использоваться для быстрой иммунизации лиц, выезжающих в эндемичные районы, в дозе 0,06 мл/кг (предварительно желательно определить анти-HAV). При сохранении напряженной эпидемиологической обстановки возможна повторная иммунизация. Эффективность - 100% в предупреждении клинически манифестных форм ОВГ А при введении до контакта и 80-90% - при введении в пределах 6 дней после контакта. Переносимость хорошая. Возможно одновременное применение активной и пассивной иммунизации с контралатеральным введением (при выезде в эндемичные районы), а также одновременная активная вакцинация против гепатитов А и В. Читайте также:
|


