Состояние печени и желчного пузыря при гепатите

Воспаление печени – это болезнь, называемая гепатитом. При запущенной форме недуг переходит в фиброз (появление рубцов), а затем в цирроз. В ряде случаев может приводить к возникновению раковых опухолей. Иногда рассматриваемое заболевание связано с болезнями желчного пузыря или поджелудочной железы.
Существует множество видов воспаления печени. Больным строго не рекомендуется заниматься самодиагностикой – при схожих симптомах и признаках заболевания, причины его возникновения могут различаться. Лечение, назначаемое специалистом, всегда зависит именно от причин появления недуга.
Виды и симптомы воспаления печени
В большинстве случаев гепатит имеет вирусную природу, но могут быть и другие причины возникновения воспалительных процессов. Имеются следующие причины возникновения данного недуга:
- Вирусы. Самые распространенные вирусные возбудители заболевания – это гепатиты типов A, B, C, D и E. Признаки воспаления печени при этих болезнях выглядят примерно одинаково, и точная диагностика возможна только при проведении обследования у врача, с анализом телесных жидкостей пациента.
- Токсичные субстанции, попадающие в организм. В список входят: алкоголь (наиболее распространенная причина из этой группы), ряд наркотиков, определенные токсичные вещества (используемые на производстве, в быту и т. п.), медикаменты – лекарственный или медикаментозный гепатит. Последняя разновидность возникает при лечении серьезных заболеваний либо при злоупотреблении препаратами. Признаки воспаления печени могут различаться, в зависимости от вещества, попавшего в организм. Лечат обычно с помощью детоксикации и правильной диеты.
- Нарушение обмена веществ в организме, в частности, жиров.
- Аутоиммунные заболевания. Наименее распространенная форма воспаления печени. Бывает как наследуемой, так и приобретенной. Способ лечения выбирается в зависимости от причины возникновения заболевания.
- Физические травмы: аварии, травмы на производстве и в спорте, и т. п.
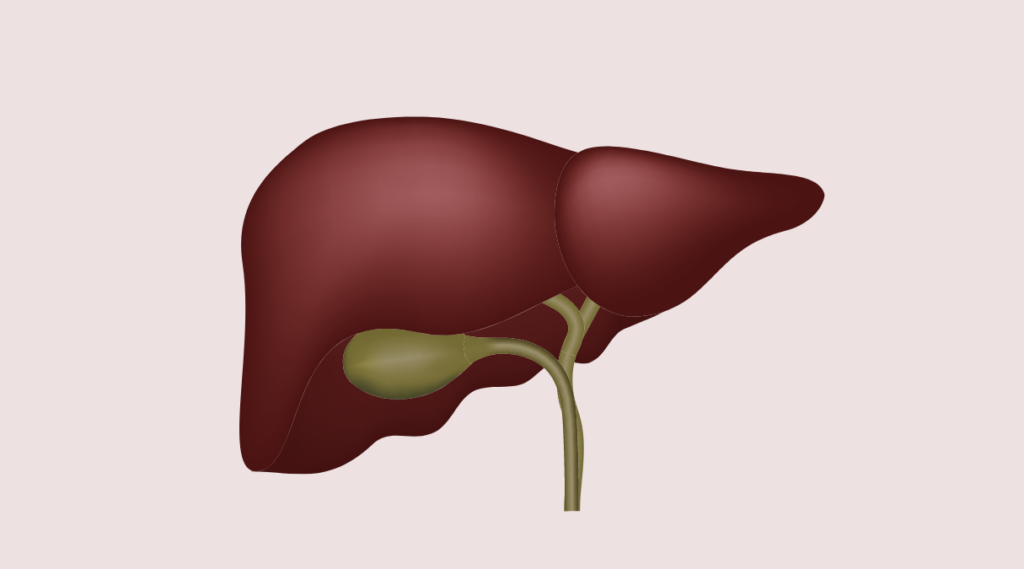
Имеется ряд симптомов, которыми обычно сопровождается гепатит. Но следует учитывать: симптомы воспаления печени могут проявляться с различной интенсивностью. А в ряде случаев болезнь протекает без внешних проявлений, и выявить ее можно только при проведении полного обследования у специалиста. Существуют следующие симптомы воспаления печени:
- Повышенная утомляемость, общая слабость организма.
- Снижение веса и аппетита.
- Изменение цвета кожи (желтуха), зуд и шелушение кожных покровов.
- Проблемы с желудочно-кишечным трактом: несварение, диарея, резкие боли в области живота и в правом подреберье, повышенное газообразование, тошнота, рвота.
- Изменение цвета мочи (ее потемнение).
Симптомы воспаления печени могут себя не проявлять в течение долгого времени. Это связано еще и с тем, что в процессе развития заболевания пораженный орган все еще способен поддерживать нормальную жизнедеятельность организма. Заметные признаки заболевания начинают проявляться на более поздних стадиях. Врачи рекомендуют обращаться к специалисту при первых же подозрениях на гепатит, дабы не терять время, и вовремя начинать процесс лечения.
Способы лечения воспаления печени
Основная рекомендация специалистов при диагностике гепатита – не заниматься самолечением. Имеется множество причин возникновения данного заболевания. Способы лечения гепатита также различаются. Все зависит от конкретной разновидности недуга, особенностей организма и ряда других факторов.
Наиболее распространенная причина воспаления печени – это вирусные штаммы. Лечат их следующими способами:
- При гепатите A, B, D или E используется вакцинация. Рекомендуется делать прививки заранее – при том же гепатите B излечить инфицированного больного уже невозможно, можно лишь поддерживать его состояние на комфортном уровне. На сегодняшний день все вакцины для лечения гепатита (за исключением гепатита E) находятся в широком доступе.
- Гепатит C лечится только с помощью лекарств, вакцина от него пока что еще находится в стадии разработки. Наиболее эффективными средствами для борьбы с данным вирусом являются препараты Софосбувир, Ледипасвир, Даклатасвир, Велпатасвир и Рибавирин. На текущий момент они распространены достаточно широко.
Способы лечения неинфекционных гепатитов зависят от формы заболевания. При попадании токсичных субстанций организм восстанавливают следующими методами:
- Проводится детоксикация – выведение вредных веществ из тканей печени. В случае медикаментозного гепатита врач заменяет препарат, вызвавший воспаление, на наиболее подходящий аналог.
- Применяются препараты, ускоряющие восстановление клеток печени. Выбор препарата зависит от врача, самостоятельный прием строго не рекомендуется.
- Назначается соответствующая диета. Имеется несколько вариантов подходящих диет, выбираемых в зависимости от особенностей организма. Общие рекомендации: отказаться от острой, жареной и слишком жирной еды, не добавлять в еду много соли, есть небольшими порциями. Алкоголь строго противопоказан.

При более редких разновидностях гепатита лечение выбирается в индивидуальном порядке.
Воспаление печени и желчного пузыря
В ряде случаев связаны между собой воспаление печени и желчного пузыря. В большинстве случаев проблема возникает из-за холецистита, воспаления желчного пузыря, и желчнокаменной болезни (эти два недуга обычно напрямую связаны). Камни, образующиеся в желчном пузыре, могут вызвать повреждение печени – ведь сам орган расположен на висцеральной поверхности печени. Инфекция, попадающая в него, может перекидываться на печень и вызывать воспаление.
Опасность представляют и полипы на внешней или внутренней поверхности органа (возникают обычно из-за паразитов). На текущий момент процесс образования полипов изучен слабо. Но из-за них воспаление печени и желчного пузыря могут быть связаны между собой – например, из-за давления, которое оказывает опухоль на печень.
Воспаление печени и поджелудочной железы
В ряде случаев между собой связаны воспаление печени и поджелудочной железы (панкреатитом). Органы не контактируют напрямую, но ряд их заболеваний (в том числе гепатит и панкреатит) связаны между собой.
Вирусные возбудители заболеваний у данных воспалительных процессов разные. Но токсичные вещества, вызывающие воспалительные процессы в печеночной паренхиме, обычно аналогичным образом влияют на поджелудочную железу. Наиболее частой причиной воспаления печени и поджелудочной железы является алкоголь.
Это же касается и большей части других видов отравления. Поэтому рекомендуется проверить состояние печени при отравлении, вызвавшем воспаление поджелудочной. Диета при панкреатите схожа с той, что рекомендуется при воспалении печени.
При панкреатите увеличивается и нагрузка на печеночную паренхиму, что тоже может приводить к воспалению. Механизм следующий: поджелудочная железа вырабатывает недостаточно ферментов, расщепляющих жиры. Это приводит к дополнительной нагрузке на печень и ее повышенному износу.
В результате может развиться неинфекционный гепатит. Здесь важно провести правильную диагностику, так как лечение поможет лишь убрать симптомы, но не устранить причину болезни.
Печень по праву считается жизненно важным органом: она имеет более десятка функций и участвует практически во всех процессах, происходящих в организме [1] . Сегодня мы поговорим о том, какие диагностические процедуры, возможно, придется пройти для определения патологий этого органа, что могут означать те или иные результаты анализов и к какому врачу лучше обратиться при болях в печени.
Направления диагностики поражений печени
В большинстве клиник первичный прием ведет терапевт: он проводит осмотр, сбор анамнеза и при обнаружении проблем, связанных с печенью, направляет пациента к гастроэнтерологу или гепатологу .
Гастроэнтеролог проверяет работу ЖКТ, а печень — орган, в значительной степени влияющий на пищеварение. Чаще всего постановку диагноза осуществляет этот специалист.
Гепатолог есть не во всех медицинских учреждениях, но именно он занимается диагностикой и лечением заболеваний гепатобилиарной системы (печени, желчного пузыря и протоков), например, гепатита или цирроза. В зависимости от диагноза пациенту может понадобиться также консультация онколога, инфекциониста, хирурга и других специалистов.
Первичные данные о состоянии больного врач получает посредством опроса. Дополнительными источниками сведений являются пальпация (прощупывание) и перкуссия (простукивание), в ходе которых специалист может оценить размер, расположение печени и ее плотность, наличие болевых ощущений у пациента.
После первого осмотра пациента направляют на лабораторные анализы и/или инструментальные исследования, о которых мы расскажем далее.
В ходе диагностики врачи должны определить, например:
- факт и степень нарушения функций печени;
- степень гистологической активности некровоспалительного процесса, фиброза (цирроза) печени;
- наличие инфекционных и наследственных болезней печени — гепатитов разной этиологии;
- наличие раковых образований в печени.
Анализ биоматериала помогает определить, насколько печень справляется с каждой из своих функций. Сбой в одной или нескольких функциях формирует клиническую картину, на основании которой ставят диагноз. Для выявления патологий печени чаще всего используют следующие виды анализов:
- Исследование пигментного обмена
Выявление пигмента билирубина с помощью анализа крови позволяет проверить общие функции печени. Билирубин может быть конъюгированный (прямой) и неконъюгированный (непрямой), а также общий, включающий в себя оба показателя. Исследование назначают при симптомах желтухи и иных заболеваний печени. - Билирубин мочи
Данный показатель проверяют в ходе общего анализа мочи, который терапевт назначает практически при любой симптоматике. В ходе анализа может быть обнаружен только прямой билирубин, поскольку неконъюгированный нерастворим. - Определение концентрации желчных кислот в желчи
Исследование применяется для оценки состояния печени, желчного пузыря и желчных протоков, а также для контроля состояния больных гепатитом С. Повышенный показатель кислот может говорить о нарушении оттока желчи. - Исследование белкового обмена
Анализ на содержание общего белка, альбуминов, глобулинов, фибриногена является индикатором выполнения печенью своей функции в белковом обмене. - Исследование свертывающей системы
Основной анализ: определение протромбина — фермента, синтезирующегося в печени и определяющего свертываемость крови. Самый распространенный метод исследования — по Квику, сравнение свертываемости образца крови пациента с образцом-эталоном. - Исследование экскреторной функции печени
Для оценки данной функции проводят специальный тест: в кровь пациента вводят раствор красящего вещества, через три минуты берут первичный анализ крови, а через 45 минут — повторный. В норме при втором анализе у человека должно оставаться не более 5% красителя. Если показатель выше 7%, говорят о нарушении экскреторной функции печени. Анализ актуален при застойных желтухах и переходе острого гепатита в хронический [2] . - Определение холинэстеразы
Анализ уровня фермента, синтезируемого печенью, помогает оценить уровень синтетической активности органа. Эффективен в том числе для контроля выздоровления пациента. - Исследование сывороточных ферментов
В эту группу входит определение аминотрансфераз и щелочной фосфатазы. Анализ на ферменты аланинаминотрансфераза (АлТ) и аспартатаминотрансфераза (АсТ) является одним из основных при выявлении патологий печени. Важно не только содержание этих веществ, но и соотношение АсТ/АлТ, в норме равное 1,33±0,42. Анализа показателя АлТ или АсТ (для маленьких детей — чаще второго) часто достаточно для первичного скрининга печени при отсутствии жалоб больного.
Анализ щелочной фосфатазы помогает выявить метастатические опухоли и проблемы с желчными протоками.
- Определение углеводного обмена печени
Исследование проводят при подозрении на цирроз, гепатит и другие заболевания. Анализ схож с оценкой экскреторной функции: больному дают принять раствор галактозы или делают укол внутривенно. Затем через два часа берут анализ мочи и крови. Если нет проблем с углеводным обменом печени, галактоза в крови должна отсутствовать. В моче допустимо содержание не более 6 г/л вещества через два часа после приема и не более 1,5 г/л — через четыре. Повышенное содержание галактозы говорит об остром гепатите, а сохранение вещества в последующих пробах (через 10 и 24 часа) — о хроническом [4] .
Ниже мы приведем пример, какие показатели будут оценивать в лабораторных исследованиях. Разумеется, эта таблица не является полной: специалист может назначить и другие анализы. Проводить диагностику по результатам также должен врач. В таблице указаны лишь некоторые возможные причины отклонений, кроме того, данные нужно оценивать в совокупности.
Возможные патологии при понижении
Возможные патологии при повышении
3,4–20,5 мкмоль/л [5] , кроме новорожденных младше двух недель (у них показатель может быть выше, что обычно не является патологией)
встречается редко, возможны искаженные результаты из-за нарушения подготовки к анализу или приема лекарственных препаратов. Также может быть симптомом ишемической болезни сердца
гемолитическая, паренхиматозная или механическая желтуха различной этиологии: инфекционные заболевания, отравления, онкология, резус-конфликт, цирроз печени и др.
Билирубин прямой (конъюгированный)
у взрослых с 19 лет — менее 8,6 мкмоль/л [6]
острые и хронические гепатиты, отравления, опухоли печени, наследственные заболевания и т.п.
Билирубин непрямой (неконъюгированный)
менее 19 мкмоль/л [7]
гемолитические анемии, инфекционные заболевания и др.
механическая желтуха, вирусный гепатит, метастазы в печени, цирроз
менее 10 мкмоль/л [9]
вирусные гепатиты, алкогольные поражения печени, цирроз, первичная гепатома и др.
С 14 до 60 лет — 64–83 г/л [10] , далее — 62–81 г/л
среди патологий печени: цирроз, онкозаболевания, гепатиты и др.
непеченочные патологии: аутоиммунные, онкологические заболевания, обезвоживание и др.
78–142% (по Квику) [11]
у мужчин: 5800–14600 ед/л; у женщин: 5860–11800 ед/л [12]
цирроз, гепатит, рак печени, а также ряд заболеваний других органов
непеченочные патологии: ожирение, психические заболевания, алкоголизм и др.
у женщин старше 17 лет — менее 31 ед/л; у мужчин – менее 41 ед/л [13]
обширный некроз, цирроз печени
некроз, цирроз, желтуха, онкозаболевания печени и т.д.
у женщин старше 17 лет — менее 31 ед/л; у мужчин — менее 37 ед/л [14]
тяжелые формы некроза, разрыв печени
онкозаболевания печени, гепатиты
40–150 ед/л у женщин старше 15 лет, у мужчин старше 19 лет
патологии, не связанные с печенью: цинга, гипотериоз, кретинизм и др.
цирроз, некроз печени, онкозаболевания, гепатиты и др.
Инструментальные методы диагностики
Лабораторные исследования являются не единственным способом выявления заболеваний. Для окончательного подтверждения диагноза, определения стадии патологии, наблюдения за ее течением, выявления характера и степени повреждения печени широко применяют следующие инструментальные методы:
- УЗИ
Ультразвуковая диагностика заболеваний печени — недорогой и достаточно информативный способ исследования. С ее помощью выявляют нарушения в структуре органа (например, кисты, опухоли), увеличение его размера, аномалии расположения и др [15] [16] . - КТ
Компьютерная томография — исследование печени с помощью рентгеновского излучения. Результат КТ представляет собой послойное трехмерное изображение органа и позволяет детально изучить каждый срез, обнаружить даже некрупные новообразования (от 1 см [17] ) и очаги различных заболеваний. - МРТ
Магнитно-резонансная томография позволяет определить наличие и характер опухолей печени, жировую дистрофию и многие другие заболевания. При использовании контрастного вещества можно также увидеть проходимость сосудов, желчных протоков [18] . - Радиоизотопное сканирование
Метод изучения органа с помощью радиоактивных изотопов, также называемый сцинтиграфией. Результатом исследования является двухмерное изображение, позволяющее выявить гемангиомы печени, оценить ее функционирование. Применяется реже предыдущих методов диагностики, так как уступает им в информативности, в ряде случаев дает ложноположительный результат [19] . - Биопсия печени
Взятие образца ткани органа с помощью специальной иглы применяется для определения степени повреждения печени, стадии некоторых заболеваний. Для диагностики ряда патологий, например таких, как гемохроматоз, скрытый гепатит В, биопсия печени является основным способом исследования [20] .
Некоторые заболевания печени могут иметь тяжелейшие последствия, вплоть до летального исхода. Поэтому при появлении первых симптомов (боль в правом подреберье, тошнота, желтизна кожных покровов и др.) следует немедленно обратиться к специалисту, который назначит комплексное обследование. Также следует внимательно отнестись к учреждению, которое будет проводить лабораторные анализы и инструментальные исследования: точность результатов (а значит, правильность диагноза) во многом зависит от качества оборудования и профессионализма персонала.

На определенной стадии процесса нарушаются функции органа и человек страдает от интоксикации вредными шлаковыми веществами, потери белка, витаминов, нарушенного метаболизма.
Изучение разновидностей гепатита позволило установить природу болезни, выявить возбудителей некоторых видов воспаления печени, разработать оптимальные подходы к лечению, предотвратить переход в стадию цирроза.
Какие бывают гепатиты?
Существующая классификация гепатитов предусматривает выделение разновидностей по причинам, клиническому течению, активности воспалительного процесса. Учитывая причины возникновения гепатита, патологию делят на инфекционную и неинфекционную.
Воспаление печени инфекционного характера включает:
- группу вирусных гепатитов, они получили название по латинскому наименованию вируса (вирусный гепатит А, В, С и далее до G), каждый имеет свои особенности, но все отличаются особым избирательным поражением печеночных клеток (гепатотропностью);
- вторичные гепатиты, когда печень поражают другие вирусы (краснухи, герпеса, гриппа, эпидемического паротита, мононуклеоза, желтой лихорадки, СПИДа), они не обладают целенаправленным воздействием и попадают в печеночную ткань из других очагов;
- бактериальные гепатиты, вызванные возбудителями лептоспироза, листериоза, сифилиса, пневмококком, стафилококком, стрептококком;
- паразитарные гепатиты — могут возникать при токсоплазмозе, амебиазе, фасциолезе, шистосомозе, описторхозе.
К неинфекционным гепатитам относятся:
- токсический — в свою очередь, делится на алкогольный, лекарственный и гепатиты, вызванные отравлениями химическими веществами;
- лучевой — является составной частью лучевой болезни;
- аутоиммунный — чаще встречается у женщин и детей, основной механизм связан с врожденной недостаточностью ферментов, входящих в оболочку гепатоцитов.
Формы течения болезни
Формы гепатита определяются клиническим течением, ответом организма на лечение воспаления печени. Клиницисты выделяют следующие формы. Острый гепатит — чаще вызывается отравлением, энтеровирусами, патогенными кишечными бактериями, проявляется резким ухудшением состояния, повышенной температурой, симптомами интоксикации.
В анализах крови обнаруживают повышение трансаминаз, щелочной фосфатазы и других показателей, указывающих на срыв работы печени. Длится до трех месяцев. В большинстве случаев расстройства удается остановить, болезнь считается излечимой.
Коварность патологии заключается в длительном скрытном периоде, постепенном переходе воспалительных явлений в дистрофию ткани печени. Лечение длительное (более 6 месяцев), вылечить заболевание удается редко. Типична трансформация в цирроз.
Какие причины вызывают воспаление печени?
Причины гепатита инфекционного вида чаще всего определяются характером вируса. Известные возбудители имеют свои особенности в строении и путях заражения. Обязательно имеют ядро с ДНК или РНК, определяющими генетическую информацию.
Наибольшие трудности для определения чем лечить пациента представляют вирусы-мутанты (например, гепатита С) своей способностью изменять геном. Фекально-оральный механизм передачи характерен для вирусных гепатитов Е и А. Микроорганизмы устойчивы во внешней среде, поступают к человеку с зараженной водой, продуктами, через контакт с больным.
Такие виды гепатитов, как С, В, D и G имеют парентеральный путь поступления. Их активность ниже вируса типа А. В организм человека проникают с компонентами крови при переливании, с медицинскими манипуляциями, мелкими травмами (маникюр, татуаж), через общие шприцы наркоманов, половым путем, сквозь плаценту от матери к плоду.
Попадая в кровь человека из кишечника или при непосредственном заражении шприцем, вирусы продвигаются к печени, внедряются в печеночные клетки, размножаются внутри и уничтожают их.
Токсические гепатиты, кроме алкоголя и его суррогатов, вызывают:
- контакт на производстве и в быту с соединениями белого фосфора, четыреххлористого углерода, промышленными ядами;
- отравление грибами (бледной и белой поганкой, мухомором);
- длительный прием лекарственных средств (Парацетамола, противотуберкулезных препаратов, Метилдопы, Амиодарона, Нифедипина, Азатиоприна, антибиотиков тетрациклинов, Кларитромицина, Индометацина, Ибупрофена, гормональных средств, контрацептивов).
Аутоиммунный гепатит — ежегодно выявляется у 15–20 человек на 100 тыс. населения, считается самостоятельным заболеванием. Основная причина развития — дефект в иммунной системе человека, при котором собственные клетки печени принимаются за инородные. Часто сопровождается вовлечением поджелудочной, щитовидной и слюнных желез.
При этом в организме пациента не находят маркеров вирусных гепатитов, нет данных об алкоголизме, но обнаруживаются антинуклеарные и антитела к гладкой мускулатуре, высокий уровень иммуноглобулина типа IgG и печеночно-почечные микросомальные антитела.
Какие симптомы характерны для гепатита?
Симптомы воспаления печени делят на печеночные и внепеченочные, ранние и поздние. К печеночным проявлениям гепатита относят: боли в животе с локализацией в подреберье справа и в эпигастрии, тошноту, отрыжку, пожелтение кожи и слизистых, увеличение печени и селезенки.
Внепеченочные признаки воспаления печени образуются за счет влияния нарушений, вызванных гепатитом, на функции разных органов и систем (головной мозг, метаболизм, сосуды, эндокринные железы). Они включают:
Признаки каждого нарушения объясняются характерными морфологическими и функциональными изменениями, подтверждаются диагностическими методами (биохимическими тестами, исследованием биоптата при пункции печени). Поэтому они объединены в типичные для гепатита синдромы.
Особенностью некоторых видов хронических гепатитов является длительное бессимптомное течение (например, при вирусном гепатите В и С). Практически первые симптомы гепатита заметить невозможно. При ретроспективном опросе пациенты отмечают периодическую слабость, неясные высыпания на коже, чувство тяжести в подреберье справа после еды.
Для диагностики инфекционных гепатитов важно то, что в этот период пациенты уже заразны для окружающих. Задача выявить и лечить обусловлена не только предупреждением тяжелых осложнений у больного, но и предотвращением распространения заболевания.
На первые признаки гепатита могут указывать боли в мышцах, повышение утомляемости на работе, периодические подъемы температуры, ухудшение аппетита. Поздние симптомы вызваны развивающимся осложнением. Выявляются по признакам цирроза печени, кровотечения из вен пищевода, печеночной недостаточности, подозрении на злокачественное новообразование.

Какие синдромы указывают на воспаление печени?
Диагностика гепатитов требует учета сочетания клинической картины, биохимических и иммунологических лабораторных показателей, результатов морфологических исследований биопсии ткани. Не все функции печени нарушаются одновременно. Развитие воспаления сопровождается преимущественным поражением и проявляется определенными клинико-лабораторными синдромами.
Синдром цитолиза — связан с дистрофией, а затем некрозом гепатоцитов, вызванными непосредственным воздействием инфекционных агентов, ядовитых веществ, токсинов. В клинике можно обнаружить повышенную температуру, болевые ощущения и увеличение печени (особенно после физической нагрузки), возможно увеличение селезенки, моча становится темной, а кал — серым.
Лабораторными признаками служат:
- повышение уровня печеночных трансаминаз (аланиновой и аспарагиновой), ферментов (глутамилтранспептидазы, лактатдегидрогеназы, холинэстеразы, аргиназы), эти данные считаются маркерами процесса цитолиза;
- рост концентрации общего билирубина за счет неконъюгированного (непрямого), в меньшей степени — прямого.
Синдром холестаза — основным нарушениям является срыв синтеза и выделения по внутрипеченочным протокам желчи в двенадцатиперстную кишку. В результате формируется застой немеханического характера (без блокирования ходов камнями).
Признаки холестаза выявляются при осмотре и обследовании пациента:
- на коже лица и тела желто-коричневые пятна (ксантомы), на веках ксантелазмы в виде маленьких бородавок;
- интенсивное пожелтение склер, кожи, слизистой во рту;
- потемнение мочи и обесцвечивание кала;
- тупые боли в подреберье справа усиливаются после еды;
- кровоточивость связана с прекращением синтеза витамина К;
- ухудшение зрения в сумерки и ночью из-за недостатка витамина А;
- повышенная сухость кожи, зуд.
Среди биохимических тестов обнаруживают:
- рост в крови прямого билирубина, холестерина, желчных кислот, липопротеидов, триглицеридов, фосфолипидов, фермента щелочной фосфатазы, гамма-глутамилтранспептидазы, меди;
- нарушение свертываемости вызывает изменения в коагулограмме;
- в крови снижается содержание кальция и жирорастворимых витаминов (Е, А, Д, К).
Иммуновоспалительный синдром — клинически не проявляется, но обнаруживается при проверке показателей иммунитета. Характерно повышение уровня гаммаглобулинов (снижение альбумин-глобулинового коэффициента), наличие антител к ДНК или РНК, к гладкомышечным волокнам.
Для исследования применяются иммуноферментный анализ, иммуноблоттинг, радиоиммунологический анализ. Методы позволяют вычислить вирусную нагрузку при инфекционных гепатитах. При помощи полимеразной цепной реакции выявляют генетическую информацию о типе вируса.
Печеночно-клеточная недостаточность — синдром формируется при гибели части гепатоцитов и утрате печенью функций синтеза и дезинтоксикации. Основные лабораторные признаки печеночной недостаточности:
- снижением белка в крови за счет альбуминов, проконвертина, протромбина;
- падение показателей жирового метаболизма (холестерина, триглицеридов, фосфолипидов, липопротеидов);
- положительные тимоловая и сулемовая пробы;
- проведение функциональных проб (бромсульфалеиновой, антипириновой, аммиачной, феноловой) дает положительный результат.
Фульминантная печеночная недостаточность как синдром отличается быстрым течением, с развитием энцефалопатии, парезом сосудистого тонуса, коагулопатией. У пациента внезапно появляется тошнота, рвота, нарастающая слабость, желтуха.
Одновременно падает артериальное давление, учащается сердцебиение и дыхание, повышается температура, нарушается сознание (больной впадает в коматозное состояние). Состояние тяжелеет настолько быстро, что сделать ничего уже невозможно. Летальный исход вызывается отеком мозга.
Синдром печеночной энцефалопатии — выявляется по признакам неврологических и психических изменений. У пациента:
- нарушается координации движений;
- выявляют общую апатию, исчезновение интереса к близким людям;
- поведение изменяется на склонность к раздражительности или заторможенность;
- нарушается речевая функция;
- наблюдается непроизвольная дефекация, недержание мочи;
- изо рта окружающие ощущают специфический запах (печеночный);
- возможен тремор и судороги в конечностях;
- сознание постепенно утрачивается, переходит в кому.
Синдром портальной гипертензии — вызван развитием цирроза и повышением давления в системе воротной вены. В этом случае у пациента появляются:
- постоянная тошнота;
- вздутие живота;
- неустойчивый стул;
- кровоточивость, склонность к желудочным и кишечным кровотечениям;
- боли и чувство тяжести в эпигастрии и правом подреберье после еды;
- спленомегалия;
- увеличивается объем живота из-за скопления жидкости (асцит);
- расширенные вены пищевода, желудка, прямой кишки, подкожные вокруг пупка.
Если гепатит протекает с преимущественным накоплением жидкости в полостях (плевральной, брюшной) и тканях, то синдром называют отечным. Обычно он развивается как последствие портальной гипертензии, в поздней стадии болезни. К асциту присоединяются отеки на конечностях, лице (анасарка). Дыхание затруднено из-за выпота в плевральную полость.
Гепаторенальный синдром — представляет одновременное прекращение функционирования печени и почек. Клинически признаки печеночной недостаточности усугубляют симптомы нарушения выделительной работы почек.
Изменяются лабораторные показатели не только печеночных проб, но и растет накопление креатинина, остаточного азота. С мочой выходит белок, а в крови он еще больше падает. Нарастают электролитные потери в связи с прекращением реабсорбции в почечных канальцах.
Как различают стадии гепатита и степень активности?
Активность воспаления оценивают при каждом виде гепатита по сочетанию биохимических показателей (в случае неинфекционного поражения) и вирусной нагрузки. Отдельно проводится расшифровка морфологических изменений по исследованию биопсии.
Для выбора тактики терапии необходимо выявить фазу активности иммунных клеток в ответ на повреждающий фактор. Она служит показателем выраженности механизма аутоагрессии. При 1 степени активности — лимфоциты и макрофаги лежат вдоль внутрипеченочных сосудов, возможно нахождение иммунных клеток внутри долек, но повреждения терминальной пластины нет.
Картина соответствует 1 степени общей активности патологического процесса, при вирусном поражении — стадии размножения возбудителя. 2 степень — разрастание иммунных клеток разрушает терминальную мембрану печеночных долек и направляется к центральной зоне. Особо агрессивные лимфоциты внедряются в цитоплазму гепатоцитов.
Морфологическая картина совпадает со 2 степенью активности гепатита. 3 степень — изменения характеризуются обширными участками разрушений, некрозом клеток. В течении вирусных гепатитов выделяют 4 стадии:
- инкубационная;
- преджелтушная (продромальная);
- желтушная;
- реконвалесценции (выздоровления).
Какие существуют методики в лечении гепатита?
В лечении гепатитов обязательно используют щадящую диету, постельный режим. Для противодействия поражающим факторам и поддержки печеночных клеток пациенту назначают:
- внутривенно растворы с дезинтоксикационными свойствами (Глюкоза 5%, Гемодез, электролиты Трисоль, Лактосоль);
- вводится гепатопротекторный препарат Гептрал;
- внутримышечно необходимы большие дозы витаминов;
- при вирусных гепатитах единственным этиологическим лечением являются Интерферон-альфа, Рибаверин;
- бактериальные гепатиты потребуют использования антибиотиков;
- дозировка кортикостероидов зависит от активности процесса.
Чтобы как-то снять симптоматические нарушения врач назначает желчегонные препараты, при анемии лекарства, содержащие железо, комплексные витамины и микроэлементы.
При токсических гепатитах необходимо прекратить контакт с ядовитым веществом. Для лиц, страдающих алкоголизмом, важно отказаться от любых видов алкоголя. Выявить точную причину гепатита бывает сложно, поэтому необходимо начать обследование и симптоматическое лечение при ранних признаках заболевания.
Читайте также:


