Токсический гепатит при хпн
При лечении токсического гепатита стали применять также ингибиторы протеолиза (трасилол, контрикал и т. д.). Последние кроме снижения протеолиза в тканях обладают также противошоковым действием, подавляют образование кининов, уменьшают повышенную сосудисто-клеточную проницаемость и фибринолиз. Усиление гемокоагуляции, вызываемое этими препаратами, опасно при развитии диссеминированного внутрисосудистого микросвертывания, поэтому необходимо их сочетание с умеренными дозами гепарина.
Эффективность терапии токсической гепатопатии значительно повышается при введении лекарственных препаратов непосредственно в портальную систему. Для этого используется катетеризация пупочной вены. Трансумбиликально вводятся кровозаменители, глюкозоинсулиновая смесь, комплекс витаминов, щелочные растворы, липотропные вещества, аминокислоты и другие лекарственные препараты, применяемые для лечения заболеваний печени. Инфузии производятся обычно в течение первой недели интоксикации. Они особенно эффективны при раннем применении в стадии формирования поражения печени. В более поздние сроки, при развившейся гепатаргии, основное значение приобретают способы замещения утраченных антитоксических функций печени.
Перспективным является метод детоксикационной гемосорбции с помощью специальных колонок для перфузии крови через активированный уголь.
Не утратили своего значения и традиционные методы лечения недостаточности печени — постельный режим и диета, регулярное очищение кишечника, подавление кишечной микрофлоры с помощью антибиотиков широкого спектра действия (чаще неомицин до 3—6 г в сутки) и сульфаниламидов, введение аммиаксвязывающих соединений (глютаминовой кислоты, орнитина, аргинина).
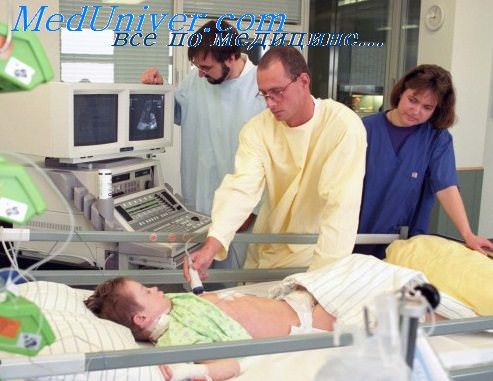
Очень важно при гепатопатии исключить из лечения лекарственные препараты, обладающие гепато- и нефротоксичностью, а также препараты, усиливающие гепатотоксичность ядов: снотворные, седативные, транквилизаторы, некоторые аналгетики .и антибиотики и т. д. Для снятия психомоторного возбуждения рекомендуются антигистаминные препараты, бутирофеноны (галоперидол 5—15 мг, дроперидол 2,5—7,5 мг), предион (виадрил), оксибутират натрия (10 мл 20% раствора внутривенно), скополамина гидробромид (0,2—0,5 мг).
Необходимо особо подчеркнуть значение ухода за больными с тяжелыми формами токсической гепатопатии, тщательного контроля за состоянием сердечно-сосудистой и дыхательной систем, предупреждения и своевременного лечения инфекционных осложнений.
При многих отравлениях, выявляются функциональные и деструктивные изменения в почках, обозначаемые как токсическая нефропатия. По характеру развития патологического процесса и по клиническим проявлениям при острых интоксикациях можно выделить два основных типа поражения почек: специфические и неспецифические.
Специфическое поражение почек возникает при отравлениях нефротоксическими ядами (этиленгликолем, соединениями тяжелых металлов, мышьяком), гемолитическими (уксусной эссенцией, мышьяковистым водородом, медным купоросом, бихроматом калия и др.) и гепатотоксическими (хлорированными углеводородами, суррогатами алкоголя, некоторыми растительными ядами и др.); неспецифическое поражение почек может возникнуть при отравлениях самыми различными ядами — снотворными, нейролептиками, ФОС, окисью углерода и др., а также при экзотоксическом шоке.
Специфическое поражение почек возникает в результате преимущественно прямого действия яда, неспецифическое поражение— преимущественно опосредованного. Часто наблюдается их сочетанное действие. Прямое действие яда связано с характером токсического агента и выделительной функцией почек; непрямое — с патологическими изменениями в организме, вызванными интоксикацией (нарушение общего и регионарного кровообращения в органах, электролитные нарушения и др.). Часто печень и почки поражаются одновременно (гепаторенальный синдром). При одних отравлениях раньше и в большей степени страдает печень (отравление хлорорганическими соединениями), при других — почки (отравление этиленгликолем). Оба патологических процесса взаимно отягощают друг друга, и интоксикация протекает более тяжело.
Печеночная и почечная недостаточность – прогрессирующее ухудшение функций почек и печени, которое приводит к накоплению продуктов метаболизма и вызывает серьезные осложнения. При несвоевременно начатом лечении большинство пациентов погибает за 2-3 недели. Прогноз зависит от тяжести состояния и сопутствующих патологий. В международной классификации болезней 10-го пересмотра (МКБ-10) печеночно-почечная недостаточность обозначается кодом K72.
Характеристика печеночно-почечной недостаточности
При печеночной недостаточности различные метаболические функции постепенно ухудшаются. Печень – наибольшая железа в организме человека со средним весом 1,5 килограмма. Она находится в правой верхней части живота. Каждый день орган производит около 700 миллилитров желчи, создает различные белки и играет важную роль в гормональном балансе и системе защиты организма.

Острая почечно-почечная недостаточность (ОППН) может иметь множество причин: сосудистый шок, пиелонефрит, гломерулонефрит или злокачественная опухоль. Хроническая почечная недостаточность (ХПН) обычно является результатом долговременного заболевания почек. Иногда она вызывается сахарным диабетом, атеросклерозом или высоким артериальным давлением.
При ОППН в избыточном количестве накапливается жидкость в теле (отеки). Соли калия, которые перестают выделяться из организма, парализуют сердце. Пациенты в конечном итоге умирают от недоедания или отравления. Даже вялотекущая печеночно-почечная недостаточность может привести к накоплению воды в легких и остановке сердца из-за гиперкалиемии. На начальном этапе ХПН пациент получает лекарство и должен обратить внимание на рацион питания и потребление жидкости.
Наиболее частыми причинами ХПН являются сахарный диабет и высокое кровяное давление. В России были собраны статистические данные пациентов с 1994 по 2007 год. Начиная с 1997 года, причины того, что привело у этих больных к хронической почечно-печеночной недостаточностьи, записывались каждый год. В период сбора информации в то время наблюдались значительные сдвиги.
Исследователи пришли к выводу, что различные болезни, много алкоголя и диета с высоким содержанием сахара могут приводить к циррозу печени. Однако этот орган способен поддерживать свои функции в течение длительного времени даже при значительно уменьшенном количестве клеток. Если дело доходит до печеночной недостаточности, это указывает на сильные повреждения. Они могут возникать вследствие инфекции или отравления.
Часто ОППН предшествует заболевание печени или почек, которое развивается несколько месяцев или лет. ХПН – следствие многолетнего употребления спиртных напитков. Более редкая причина – злокачественное новообразование. В некоторых случаях хроническая вирусная инфекция, такая как гепатит С, требует тяжелого курса лечения и в конечном итоге приводит к печеночной недостаточности.
Около 200-500 человек ежегодно развивают острую печеночную недостаточность в России. Существует несколько причин, по которым внезапно возникает ОППН:
![]()
Вирусный гепатит: A, B, D или E – это инфекции, которые обычно связаны с острым гепатитом. Реже цитомегаловирус и другие штаммы герпеса могут сопровождаться воспалением печени. У некоторых людей вирусы приводят к острой недостаточности органа за короткое время.- Отравление: во многих промышленно развитых странах доля токсического повреждения печени увеличивается. Большинство случаев связано с передозировкой парацетамола, реже – противотуберкулезными препаратами и растительными средствами. Кроме того, отравление грибами, наркотиками (например, экстази) и химическими веществами может вызвать острую печеночную недостаточность.
Редкие причины ОППН включают аутоиммунный гепатит, болезнь Вильсона и осложнения беременности – ожирение или синдром HELLP. В 20% случаев этиология воспаления печени остается неясной.
Хотя многие заболевания печени остаются незамеченными на ранней стадии, ОППН вызывает очевидные симптомы. Основные признаки расстройства:
- пожелтение слизистых оболочек и склер (желтуха);
- нарушения головного мозга (печеночная энцефалопатия);
- расстройства свертывания крови, которые могут проявляться, например, увеличением кровоточивости под кожей;
- снижение артериального давления;
- ускоренное дыхание;
- печеночная кома;
- хроническая усталость.
У ребенка способны развиться серьезные осложнения, которые могут привести к смерти. Иногда требуется лечение в отделении хирургии.
У некоторых пациентов ОППН протекает бессимптомно. Высокая экскреция белка может вызвать пенообразование мочи и удержание воды. Повышенная доля эритроцитов (грубая гематурия) способна проявляться в коричневом обесцвечивании мочи и обычно указывает на расстройства мочевыводящих путей. Боль в области почек свидетельствует о проблемах с позвоночником, диском, камнях, пиелите, острых осложнениях кистозной болезни и гломерулонефрите.
На 4 и 5-й стадии возрастает ограничение физической и умственной способности, потеря аппетита, рвота и тошнота, удержание жидкости, одышка и изменения кожи. Если функция почек сильно нарушена, могут возникнуть судороги.
При неправильном лечении ОППН осложняется тромбоэмболией, сердечной аритмией, отеком легких и желудочно-кишечными кровотечениями. Возникают изменения в моче (появление альбумина и эритроцитов) и снижается диурез, а также концентрированность мочи.
Диагностическое обследование
Вначале врач собирает анамнез и спрашивает о потреблении наркотиков (даже в анестезиологии), алкоголя и других токсичных веществах. Клинические симптомы – желтуха и трепетание глаз – указывают на нарушения в работе печени. При физическом осмотре доктор пальпирует верхнюю часть живота, где он может почувствовать, увеличен или уменьшен орган. Для диагностики ОППН кровь берется на исследования. Различные лабораторные значения (параметры коагуляции, билирубин, аммиак) подтверждают подозрение на хроническую или острую почечно-печеночную недостаточность.
Дальнейшие исследования основаны на предполагаемой причине, симптомах и течении ОППН. Иногда врач берет образец ткани печени (биопсия) для гистологического анализа. Также могут быть полезны методы визуализации – ультразвуковое сканирование (дуплексная сонография) или рентгенография грудной клетки. Иногда артериальное давление в некоторых сосудах измеряется катетером. При подозрении на накопление жидкости в головном мозге врачи могут измерять внутричерепное давление через небольшое отверстие в черепе.
Методы лечения
Острая или хроническая почечно-печеночная недостаточность требует немедленного лечения в отделении реанимации. Терапия зависит от причины повреждения печени или почек – поэтому очень важно установить точный диагноз. Пациентам с ОППН из-за отравления немедленно должны промыть желудок и ввести противоядие. При некоторых вирусных инфекциях – гепатит B – эффективна противовирусная терапия.

На первых стадиях (от 1 по 3) цель состоит в том, чтобы поддерживать уровень кальция и фосфата в нормальном диапазоне. Однако у пациентов с диализом часто невозможно достичь стабильных уровней солей фосфорной кислоты, но желательно устранить гиперфосфатемию.
На 4 стадии (СКФ Предупреждающие меры и прогноз
Пациенты с ОППН в первую очередь подвержены риску сердечно-сосудистых заболеваний – ишемической болезни сердца, сердечной недостаточности, инсульту.
При наличии ОППН необходимо определить общий холестерин, ЛПНП, ЛПВП и триглицериды в крови. Если ЛПНП повышен и не меняется с помощью диеты и физических упражнений, рекомендуется использовать статины.
При лечении ОППН потребление натрия и белка жестко контролируется строгой диетой. Ограничение поваренной соли важно для уменьшения кровотечения в брюшной полости. Из-за значительно сниженной функции печени белок плохо утилизируется; слишком высокое содержание пептидов может нарушить деятельность головного мозга.
Печеночная недостаточность является серьезным заболеванием, требующим немедленного внимания. Различные функции печени жизненно важны для организма; если лечение начинается слишком поздно – прогноз плохой. Чем моложе человек и чем ниже тяжесть основных болезней, тем выше шансы на выздоровление. ОППН можно лечить более успешно, чем хроническую. Даже мягкие симптомы печеночной энцефалопатии обычно связаны с лучшим прогнозом.

Токсическое воздействие на клетки печени, которое сопровождается воспалением клеток и их смертью, проявляется увеличением печени в размерах, болезненными ощущениями в правом подреберье и желтухой.
Острый токсический гепатит развивается при одноразовом попадании в организм большого количества токсических веществ. Симптомы данной формы заболевания проявляются в течение первых 2-5 суток после отравления. Хроническая форма развивается вследствие многоразового попадания ядов, но в маленьких количествах. В данном случае симптомы заболевания могут проявиться спустя годы.
Причины
Что это такое, и почему он развивается? Причинами токсического гепатита у взрослых может быть прием и вдыхание токсических веществ (органических растворителей и промышленных ядов), отравление грибами (чаще бледной поганкой, реже мухоморами, сморчками и строчками). К заболеванию приводит как однократное употребление алкоголя в больших дозах, так и употребление спиртных напитков в течение длительного промежутка времени.

При одномоментном приеме большой дозы одного из нижеперечисленных препаратов, значительно превышающей рекомендуемую врачом, наблюдается токсическое поражение печени и развивается острый токсический гепатит.
- сульфаниламиды (Бисептол);
- противовирусные препараты (Интерферон и т. д.);
- лекарства против туберкулеза (Фтивазид);
- жаропонижающие средства (Парацетамол, Аспирин);
- противосудорожные препараты (Фенобарбитал и др).
Генез (происхождение) болезни может быть обусловлено попаданием в организм следующих веществ:
- фосфором, который в изобилии содержится в удобрениях, применяемых для повышения урожайности садово-огородных культур.
- мышьяком, выделяемым на предприятиях металлургической промышленности.
- фенолами, содержащимися в дезинфицирующих средствах.
- пестицидами и инсектицидами, применяемыми в сфере сельского хозяйства при борьбе с сорняками и насекомыми.
- альдегидами, используемыми на предприятиях пищевой промышленности.
Яды и их токсины могут попасть в организм человека несколькими путями: через желудочно-кишечный тракт, через дыхательную систему, через кожу и через кровь. На печень они могут оказывать как прямое действие (при непосредственном влиянии на гепатоциты), так и опосредованное (когда происходит нарушение кровотока в сосудах печени, что приводит к их отмиранию и нарушению функций).
Согласно МКБ-10 по этиологии болезни токсический гепатит может быть непосредственным, холестатическим и иммунным. По течению заболевания принята классификация на хронические и острые вирусные поражения.
Симптомы токсического гепатита
В лёгких случаях токсического гепатита заболевание протекать почти без симптомов, обнаруживается лишь при групповом обследовании (например: употребление ядовитых грибов).
В более тяжелых случаях, гепатит может проявиться в виде следующих признаков:
- Боли в правом подреберье, возникают внезапно, через 2-5 дней после проникновения гепатотропного яда в организм, являются результатом растяжение капсулы увеличенной печенью (из-за острого воспалительного процесса в ней);
- Желтушная окраска слизистых оболочек и кожи;
- Насыщенная моча темного цвета;
- Обесцвеченный кал;
- Повышение температуры тела >38 С, общая слабость, отсутствие аппетита, тошнота, рвота (может быть с кровью), боли в суставах;
- Петехии (мелкие кожные кровоизлияния);
- Носовые кровотечения;
- Геморрагические явления;
- Кожные покровы могут менять свой цвет на шафранный или оранжевый. Размеры печени, в результате острой дистрофии, могут существенно уменьшаться.

Хронический токсический гепатит протекает более гладко, без острых проявлений. Возможны тупые боли в правом подреберье, умеренная желтуха, небольшая интоксикаций, субфебрильная температура, горечь во рту. Эти симптомы могут на время утихать (ремиссия), и опять проявляться (обостряться).
Диагностика
При диагностике токсического гепатита применяются лабораторный и инструментальный методы. Проводится биохимический анализ крови, при котором определяется уровень билирубина и таких ферментов, как АСТ и АЛТ, щелочная фосфатаза, гамма-глутамилтранспептидаза.
Лечение токсического гепатита
Лечение заболевания у взрослых, в первую очередь, подразумевает прекращение попадание вредного вещества в организм. Если по каким-либо причинам срочно отправиться в медицинское учреждение для получения полноценной помощи не представляется возможным, необходимо совершить ряд операций, препятствующих попаданию ядовитого вещества в кровь и, следовательно, в печень.
Если подозреваемый яд попал в пищеварительный тракт, необходимо избавиться от него с помощью ложно вызванной рвоты. Для начала нужно принять удобную для этого позу (положение полусидя с наклоном головы вперед). После чего следует раздражить корень языка путем надавливания на него пальцем (это используется не во всех случаях).

Пока все это делается, лучше всего вызывать скорую помощь или немедленно обратиться в медицинское учреждение. Если проявляются признаки острой формы токсического гепатита, то больной нуждается в срочной госпитализации. В больнице ему будет проведено под наблюдением врача следующее лечение:
- Промывание желудка от остатков яда. Для этого используют слегка теплую воду с расчетом того, что для взрослого человека необходимо 10 литров воды.
- Выведение ядов из организма (активированный уголь,капельницы с растворами электолитов), гемосорбция, плазмоферез (очищение крови от токсических веществ). Активированный уголь, всасывает на своей поверхности токсины, оставшиеся в желудке, предотвращая их попадание в кровь.
- Применение витаминов группы В и С.
- Для восстановления печени применяют специальные гепатопротекторы, например, Эссенциале или Гептрал.
- Желчегонные препараты (Холосас, Холензим). Вместе с желчь из печени выводится часть токсических веществ
- Если приступ заболевания был вызван отравлением грибами, то используются специальные антидоты, которые препятствуют токсическому поражению клеток.
Гепатопротекторы
Гепатопротекторы – это лекарственные препараты, специально разработанные для повышения уровня сопротивляемости печени различным негативным факторам. Это лечебные средства усиливают способность печени к обезвреживанию токсических веществ. Они являются важной частью лечения токсического поражения печени в следствие гепатита.
- Гептрал. Основное действующее вещество – адеметионин, который стимулирует рост клеток печени, участвует в синтезе серотонина и обезвреживании токсинов. Адеметионин вырабатывается печенью, но при её заболеваниях концентрация этого вещества в организме снижается. Гептрал восполняет дефицит адеметионина и стимулирует его естественный синтез.
- Эссенциале форте. Препарат нормализует обмен углеводов, белков и липидов в печени, усиливая ее обезвреживающие функции. Он способствует восстановлению печени после ее повреждения, предотвращает формирование в ней рубцовой ткани. В основе препарата – специальные жиры (так называемые эссенциальные фосфолипиды), которые получают из бобов сои.

Диета при токсическом гепатите
Что касается диеты в лечение на дому, то употребление алкоголя и курения категорически запрещено.
- Поэтому основными продуктами в рационе должны быть, свежие овощи и фрукты (различные салаты), бобовые (фасоль, горох).
- Употреблять только сливочные и растительные масла.
- Кушать мясо только легкоусвояемое (курица, кролик). Полностью отказаться от копчёностей, консервов.
- Делать разгрузочные дни, в один день из недели, кушать только овощи или фрукты.
Народные методы лечения токсического гепатита
Можно ли использовать лекарство на основе народных рецептов? Применение таких средств для лечения возможно только под контролем медицинского персонала. При заболевании хорошо помогают такие средства:
- сок квашеной капусты или грейпфрута;
- настой мяты или корней хрена;
- мякоть тыквы.
Клинические рекомендации по профилактике токсического гепатита
Профилактика токсического гепатита сводится к предотвращению контакта с токсическими веществами. Если гепатит токсический возник у человека, который работает на вредном производстве, то необходима смена работы, можно выйти на пенсию.
Токсический гепатит у детей
Зачастую токсические вещества проникают в организм ребёнка случайно. Это может быть следствием ошибки или же желания ребёнка пробовать все на вкус. Оказываясь в организме, яды оседают в печени, провоцируют сбой в жизнедеятельности печёночных структурных элементов, что приводит к их некрозу.
Вылечить токсический гепатит поможет комплекс медицинских мер, направленных на выведение токсинов из организма с последующим поддержанием работы печени у ребёнка. Такие меры включают в себя:
- соблюдение постельного режима;
- промывание желудка, если токсическое вещество попало в организм через пищеварительный тракт;
- приём абсорбирующих препаратов;
- приём витаминов;
- употребление гепатопротекторов для восстановления структурных частей печени;
- приём желчегонных препаратов для улучшения и ускорения процесса выведения токсинов из организма.

Прогноз
Все зависит от степени тяжести заболевания и от того, насколько быстро было назначено правильное лечение. При легкой стадии заболевания прогноз может быть благоприятным. Печень может полностью восстановиться, если своевременно диагностировать заболевание и начать лечение. Полное восстановление возможно при дальнейшем регулярном прохождении профилактических осмотров и проведении поддерживающей терапии.
Если же заболевание переходит в хроническую или тяжелую форму, возрастает риск осложнений. Повреждение гепатоцитов прогрессирует. Клетки постепенно отмирают и заменяются соединительной тканью.
Наиболее опасными осложнениями тяжелых гепатитов являются печеночная недостаточность, кома и цирроз печени. При этом прогноз может быть крайне неблагоприятным, вплоть до летального исхода. При появлении асцита следует ожидать скорой смерти.
Как правило, пациенты с асцитом умирают в течение нескольких дней и только 10% удается прожить с такой патологией месяц.
Сколько живут с токсическим гепатитом
При диагнозе токсический гепатит продолжительность и качество жизни во многом зависят от самого пациента. Нужно проводить полное и своевременное лечение, полностью соблюдать рекомендации врача, а также соблюдать диету и постельный режим. В таком случае человек достаточно быстро вылечится. Но в дальнейшем ему потребуются регулярные профилактические обследования и поддерживающая терапия. В таком случае можно жить десятки лет.
Если же игнорировать диагностику и лечение, болезнь может перейти в цирроз и асцит, что заканчивается летальным исходом. С такими осложнениями люди живут от нескольких месяцев до двух лет.
Токсический гепатит – поражение печени промышленными, сельскохозяйственными и бытовыми химическими веществами, гепатотропными ядами, приводящее к воспалительной реакции и некрозу гепатоцитов, изменению реактивности печени. Клинически проявляется гепатомегалией и болью в правом подреберье, желтухой, диспепсическими явлениями, энцефалопатией, асцитом, анорексией. Диагностика включает клинический и биохимический анализы крови, УЗИ, КТ либо МРТ печени и допплерометрию ее сосудов, биопсию, радиоизотопное исследование. Лечение направлено на прерывание контакта с токсическим веществом, выведение его из организма, проведение симптоматической терапии, трансплантации печени.
Общие сведения
Токсический гепатит – поражение печени острого, подострого либо хронического характера, развивающееся в результате попадания в организм токсических веществ, которые губительно воздействуют на клетки печени, вызывая их некроз. Токсическое поражение печени встречается не так уж часто – не более 1-2 случаев на 100 тысяч населения в год. Среди всех госпитализированных в отделения гастроэнтерологии в РФ токсические гепатозы, вызванные приемом гепатотропных ядов, выявляются примерно у 3% пациентов. Среди причин формирования печеночной недостаточности данная патология занимает второе место после алкогольного гепатита. Изучением гепатотоксичности различных химических веществ занимаются ведущие гепатологи, гастроэнтерологи и токсикологи всего мира.

Причины токсического гепатита
В зависимости от строения все гепатотоксичные химические вещества подразделяются на несколько групп. К первой группе относят хлорированные углеводороды – хлороформ, дихлорэтан, четыреххлористый углерод, хлористый метил, этилхлорид и другие. Эти вещества применяются в производстве автомобилей, самолетов, огнетушителей, в машиностроении, при пошиве обуви, в химчистках, для дезинфекции, дезинсекции и дегельминтизации, в качестве растворителей жиров. В организм проникают через кожу, при дыхании и употреблении внутрь. Выделяются легкими, почками, кишечником. Четыреххлористые углеводороды воздействуют на эндоплазматический ретикулум, разрушая ферментативные системы гепатоцита; усиливают переокисление ненасыщенных жирных кислот в клеточных мембранах.
Вторая группа веществ включает дифенилы и хлорированные нафталины – они используются в оболочках электропроводов, в электроконденсаторах, могут применяться в качестве аналогов воска, смолы, каучука. Третья группа состоит из бензола и его производных: анилина, толуола, тринитротолуола и др. Эти соединения в последние годы активно эксплуатируются в промышленности при производстве взрывчатых веществ, органических красок. В кровоток попадают после контакта с кожей, слизистыми оболочками, при приеме внутрь.
В четвертой группе находятся металлоиды и металлы – золото, фосфор, мышьяк, олово, ртуть, свинец. В настоящее время данные химические элементы в промышленности используются редко, производители стараются найти им более безопасную замену. Тяжелые металлы связываются с сульфгидрильными группами, блокируя активность печеночных ферментов. В отдельную группу выносят природные гепатотропные яды (ядовитые грибы, семена гелиотропа опушенного), сельскохозяйственные и бытовые инсектициды.
Все химические вещества, попадающие в организм, подвергаются разрушению либо связыванию. Основную роль в этих процессах играет печень. Некоторые вещества и их производные, образующиеся при биотрансформации, могут оказывать токсическое действие на гепатоциты. При этом гепатотоксичность может быть истинной (возникает у всех людей при введении определенной дозы вещества в организм) либо проявляться идиосинкразией (индивидуальная гиперчувствительность организма к данному соединению). Механизм действия гепатотропного яда зависит от его химического строения и дозы, однако результатом в любом случае будет разрушение клеток печени и сбой обменных процессов в ней.
Разрушающее влияние перечисленных токсических веществ значительно усиливается, если в прошлом гепатоциты подвергались воздействию больших доз алкоголя, гепатотоксичных лекарственных препаратов, вирусов и бактерий. Также токсический гепатит быстрее развивается у людей, страдающих истощением и дефицитом белка в организме.
Симптомы токсического гепатита
Для всех токсических гепатитов характерно наличие двух групп симптомов: признаков поражения непосредственно печени (желтуха, гепатомегалия, боли в правом подреберье) и признаков токсического воздействия на другие органы (зависят от химического строения отравляющего вещества).
Острое поражение четыреххлористыми углеводородами манифестирует симптомами повреждения головного мозга: угнетение сознания вплоть до комы в пределах одних-двух суток, головная боль, выраженная слабость. Затем присоединяются желтуха, тошнота, рвота, понос, повышение температуры до субфебрильных цифр, затрудненное дыхание, синюшный цвет кожи, желудочно-кишечные кровотечения. Смерть от острой печеночной недостаточности может наступить в течение нескольких дней – двух недель (в зависимости от дозы токсина). Хроническое отравление данными химическими веществами проявляется головной болью, болью в области печени, диспепсическими явлениями, слабостью. Постоянный контакт с четыреххлористыми углеводородами может привести к развитию цирроза печени на протяжении нескольких месяцев.
Для отравления производными бензола характерен токсический гепатит, которому сопутствуют апластическая анемия, поражение головного мозга, катаракта. Постоянный контакт с бензолом приводит к развитию хронического токсического гепатита, сопровождающегося геморрагическим синдромом, асцитом, циррозом печени.
Отравление мышьяком клинически проявляется желтухой, увеличением размеров печени, нарушением функции почек и периферических нервов. Для поражения фосфором, кроме симптомов токсического гепатита, характерны повышенная кровоточивость, гипогликемия. Токсический гепатит при воздействии меди развивается только в случае попадания в организм более одного грамма этого химического элемента, смерть – при превышении дозы в 10 грамм. Симптомы отравления медью – острая боль в области желудка, тошнота, рвота, профузный понос, кровотечения, уменьшение объема мочи. Смерть наступает от фульминантной почечной и печеночной недостаточности. Токсическое поражение печени железом напоминает отравление медью.
При употреблении ядовитых грибов клиническая картина токсического гепатита развивается в течение ближайших двадцати часов. Также поражаются почки, центральная нервная система. Пациенты предъявляют жалобы на желтушность кожных покровов, тошноту, рвоту, сильные боли в животе, диарею. Выраженная дегидратация и дисэлектролитемия приводят к сбоям в работе сердечно-сосудистой системы (нарушения ритма вплоть до остановки сердца) и головного мозга (судорожный синдром, угнетение сознания). Острый некроз печени приводит к прекращению ее белково-синтезирующей функции, что проявляется массивным геморрагическим синдромом. Каждый второй больной погибает от печеночной энцефалопатии, уремии, сердечно-сосудистых нарушений; у остальных формируется цирроз печени.
Употребление злаков, зараженных семенами гелиотропа, чаще всего приводит к хронической интоксикации, проявляющейся симптомами токсического поражения печени и вено-окклюзионной болезни (желтуха, гепатомегалия, боли в правом подреберье, асцит, ожирение).
При отравлении инсектицидами данные химические соединения накапливаются в жировых клетках печени и других органов, что ведет к формированию полиорганной недостаточности: токсического гепатита, миокардита, нефрита, поражения центральной нервной системы, развития агранулоцитоза. При хроническом поражении инсектицидами, помимо клинической картины токсического поражения печени, пациент отмечает появление полирадикулопатий, болей в сердце, нарушения функций почек; в анализах выявляют анемию и лейкопению. После прекращения воздействия инсектицида на организм данные патологические изменения быстро регрессируют.
Диагностика
Лабораторная диагностика токсического гепатита не позволяет выявить специфичные признаки данной патологии. Следует помнить, что у 3% здоровых людей печеночные пробы могут быть изменены, еще примерно у 5% их изменение никак не связано с поражением печени. И наоборот, примерно в 10% случаев токсического гепатита лабораторные показатели будут находиться в границах нормы. Оценка тяжести поражения печени проводится на основании исследования уровней общего билирубина и его фракций, трансаминаз, ферментов (ЩФ, ГГТП, ЛДГ), альбумина и протромбина. Для выявления некоторых гепатотоксичных веществ возможно проведение специальных лабораторных тестов. Обязательно проводят исследования на вирусные гепатиты, ВИЧ.
Из инструментальных методов в диагностике токсического гепатита используют УЗИ, КТ и МРТ печени, допплерометрию печеночных сосудов, эластографию, радиоизотопное исследование гепатобилиарной системы. Перечисленные методики не дают возможности определить этиологию гепатита, но позволят подтвердить поражение печени. Наиболее точным способом оценки морфологических изменений при токсическом гепатите является биопсия печени с последующим гистологическим исследованием биоптатов.
Токсический гепатит следует дифференцировать с поражением печени алкоголем, медикаментами, бактериями, вирусами и паразитами; с желчнокаменной болезнью, раком печени и другими опухолями данной локализации, аутоиммунным гепатитом, пороками развития печени и ЖВП, болезнями обмена веществ, острым панкреатитом, реактивным гепатитом.
Лечение токсического гепатита
Основное направление лечения токсического гепатита любой этиологии – прекращение контакта с химическим агентом, обезвреживание и быстрое выведение его из организма. При отравлении тяжелыми металлами антидотами являются унитиол, тиосульфат натрия (для ртути, мышьяка, свинца); дефероксамин (для железа); бензиламин, глюкокортикостероиды (для меди). Всем пациентам обязательно назначают витамины группы В, фолиевую, никотиновую и аскорбиновую кислоты. Если на фоне токсического гепатита развилась тяжелая печеночная и/или почечная недостаточность, проводят гемодиализ. При формировании фульминантной печеночной недостаточности может потребоваться трансплантация печени.
Прогноз и профилактика
В большинстве случаев проявления токсического гепатита регрессируют после прекращения контакта с ядовитым веществом, наступает полное выздоровление. После тяжелого токсического поражения печени с массивным некрозом гепатоцитов развивается цирроз печени, в редких случаях – рак печени.
Профилактика токсического гепатита заключается в строгом соблюдении техники безопасности при контакте с токсичными веществами, проведении регулярных медицинских осмотров всего контингента контактирующих с токсинами рабочих (для своевременного выявления лиц с патологией печени и недопущения их к работе с токсическими химическими соединениями), налаживании здорового питания с достаточным количеством белка, борьбе с алкоголизмом.
Читайте также:



