Вирус мокрота в легких

Мокрота в легких – клинический признак заболеваний респираторного тракта инфекционной или аллергической этиологии. Это продукт секреции железистых структур, расположенных в слизистой оболочке бронхолегочной системы. При наличии местного воспаления функциональная активность желез повышается, кашлевые рецепторы раздражаются, мокрота выводится из организма.
В респираторной трубке здорового человека всегда имеется незначительное количество слизистого секрета, который не вызывает кашля, дискомфорта и прочих неприятных ощущений. В сутки вырабатывается 25-100 мл прозрачной слизи, выполняющей важные для организма функции: увлажнение дыхательных путей, уничтожение инфекционных агентов, выведение чужеродных веществ, участие в метаболических процессах. Это своего рода фильтр, задерживающий инородные частицы, которые попадают в дыхательную систему извне. Благодаря скоординированной работе ресничек мерцательного эпителия секрет поднимается к глотке и непроизвольно проглатывается. В норме человек не замечает происходящих явлений.
Под воздействием неблагоприятных факторов в органах дыхания развивается инфекционное или асептическое воспаление, которое сопровождается гиперпродукцией мокроты. Когда суточный объем вырабатываемого секрета достигает 500 мл, она не успевает перемещаться вверх, застаивается в легких и перестает удаляться естественным путем. При некоторых болезнях может скапливаться до 3-4 литров мокроты, в которой нередко обнаруживаются патологические включения: кровь, бактериальные клетки, частицы пыли, микролиты. Она заполняет просвет трахеи и бронхов. Дыхательные пути забиваются избытком слизи. Воздух с трудом поступает в легкие. У больных нарушаются процессы дыхания, питания, сна. Начинается кашель — защитный механизм, выводящий мокроту из организма. Обычно он сопровождается лихорадкой, болью в горле, ринореей.

Секрет трахеобронхиального дерева у здоровых людей состоит из воды, в которой растворены углеводы, протеины, соли, а также клеточных элементов — макрофагов и лимфоцитов. При патологии в мокроте появляются болезнетворные микроорганизмы: бактерии, вирусы, грибы. Это позволяет лабораторным путем определить этиологию заболевания и выявить возбудителя инфекционного процесса. По характеру мокроты можно установить стадию патологии и выбрать подходящую тактику лечения.
Диагностика заболеваний, при которых появляется мокрота в легких, заключается в проведении рентгенографического, бронхоскопического и томографического исследований, а также лабораторных тестов. Мокрота в легких – весомый показатель при проведении диагностических мероприятий. Лечение комплексное, включающее этиотропное, патогенетическое и симптоматическое воздействие. Выбор тактики определяется характером причинной патологии и результатами микробиологических исследований.
Мокрота в легких может иметь различный цвет, консистенцию, запах. В каждом конкретном случае физические свойства бронхолегочного секрета существенно отличаются. По его макроскопическим характеристикам можно предположить наличие у больного того или иного заболевания. Это связано со способностью патогенных микробов вызывать разнообразные патологические изменения в тканях дыхательных путей.
Основные виды мокроты в легких:
- Жидкая и прозрачная без запаха — признак катарального воспаления, острой левожелудочковой недостаточности, отека легких.
- Стекловидная и слизистая — при стенозе бронхов, который возникает у лиц с бронхиальной астмой.
![]()
- Вязкая, густая жемчужного цвета и слизистого характера — образуется при большинстве заболеваний бронхолегочной системы: бронхите, бронхиальной астме, раздражении респираторного тракта табачным дымом.


Этиология
В органах дыхания здорового человека вырабатывается прозрачная мокрота жидкой консистенции без запаха и включений. Когда количество слизи становится избыточным, она накапливается в бронхах и легких, нарушая функции этих органов. Гиперпродукция слизистого отделяемого — признак инфекционного поражения или иного патологического процесса. При чрезмерных объемах выводимой мокроты в первую очередь следует заподозрить заболевания нижних структур респираторного тракта.
Причины образования избыточного количества бронхолегочного секрета:
- Бронхит и пневмония,
- Деструкция паренхимы органа — абсцедирование легочной ткани, гангренозный процесс,
- Бронхообструкция — ХОБЛ, бронхоэктазы, эмфизема легких, бронхиальная астма,
- Легочные микозы — кандидоз, аспергиллез, зигомикоз,
- Туберкулезная каверна,
- Онкопатологии — карцинома, аденома легких,
- Легочная форма сифилиса,
- Поражение легочной ткани гельминтами – аскаридами, анкилостомами,
- Нагноительные процессы — гнойный плеврит, пиоторакс,
- Аллергия на пыльцу, бытовые аэрозоли, парфюм,
- Отравление химикатами.
Кашель с мокротой появляется не только при поражении дыхательных путей. Он возникает при наследственных болезнях — муковисцидозе или синдроме Картагенера; кардиоваскулярных нарушениях – тромбоэмболии легочной артерии и отеке легких, обусловленном хронической сердечной недостаточностью; патологии пищеварительного тракта – варикозном расширении вен пищевода, связанном с портальной гипертензией.
Мокрота атипичной окраски и консистенции в большинстве случаев имеет патологическое происхождение. Иногда она приобретает ярко-желтый насыщенный цвет благодаря пищевым красителям. Коричневатый оттенок бронхиального секрета может быть связан с регулярным употреблением вина, шоколада, кофе. Курение в течение нескольких лет приводит к повреждению структур респираторного тракта и повышенному образованию темного густого секрета в бронхах.
Мокрота в легких независимо от цвета, запаха и консистенции является серьезным признаком имеющего в организме патологического процесса, который необходимо лечить. Если игнорировать данный симптом и откладывать визит к врачу, заболевание будет постепенно прогрессировать.
Сопутствующие симптомы
Мокрота в легких — проявление целого ряда различных заболеваний с полиморфной клинической симптоматикой. Многочисленные признаки, возникающие у больных, можно объединить в несколько синдромов.

- Интоксикационный синдром — лихорадка, озноб, слабость, недомогание, боль в мышцах и суставах, снижение работоспособности.
- Катаральный синдром — обильные выделения из носа, слезотечение, першение и боль в горле, гиперемия задней стенки глотки, отек миндалин, заложенность ушей, нарушение носового дыхания, чихание, лимфаденит.
- Вегетативный синдром — гипергидроз, бледность кожи, головная боль, шум в ушах, нарушение сна, головокружение.
- Диспепсический синдром всегда возникает на фоне интоксикации — отсутствие аппетита, тошнота, рвота, изжога, вздутие живота, нарушение стула.
- Бронхообструктивный синдром — одышка, приступообразный, надсадный кашель, отставание пораженной половины грудной клетки в акте дыхания, боль в груди, влажные жужжащие хрипы, затрудненное свистящее дыхание, приступы удушья.
Из совокупности определенных симптомов складывается клиническая картина конкретного заболевания.
- При туберкулезе больные жалуются на повышенную потливость, потерю аппетита, похудание, незначительный подъем температуры тела, кашель с выделением сначала белой, а затем зеленоватой мокроты с кровью.
- Пневмония начинается остро с сильной интоксикации. Больных мучает жар и озноб, ломота во всем теле, сильная слабость и быстрая утомляемость. На фоне лихорадки появляется боль в груди и сухой, мучительный кашель, который постепенно увлажняется и сопровождается выделением густой мокроты желтого или зеленого цвета.
- Воспаление бронхов сначала проявляется признаками банальной ОРВИ, а затем симптомами выраженной бронхообструкции. Спазм бронхов, отек слизистой оболочки и густая, вязкая мокрота — причины закупорки органов и тяжелого состояния больных.
- При эмфиземе легких обращает внимание бочкообразная грудная клетка больных, расширение межреберных промежутков, участие межреберных мышц в акте дыхания, одышка в покое, кашель с трудноотделяемой мокротой.
- Бронхоэктатическая болезнь сопровождается обильным выделением мокроты по утрам или в дренажном положении больного. Бронхиальный секрет содержит гной и прожилки крови. Аускультативно обнаруживаются стойкие влажные мелко- и среднепузырчатые хрипы.
- Аллергия является частой причиной повышенного образования слизистой и прозрачной мокроты. При этом у больных возникает приступообразный кашель, многократное чихание, ринорея, слезотечение, отек мягких тканей, зудящие высыпания на коже.
Диагностика
Чтобы избавиться от мокроты в легких, необходимо выявить и устранить причинное заболевание. Для этого врачи собирают анамнез, выслушивают жалобы, изучают клинические признаки, проводят физикальное обследование, включающее пальпацию, перкуссию, аускультацию. Полученные данные позволяют заподозрить имеющееся у больного нарушение. Для подтверждения той или иной гипотезы необходимы результаты аппаратных исследований и лабораторных анализов.

- ОАК — нейтрофильный лейкоцитоз или эозинофилия, анемия, подъем СОЭ.
- ОАМ — признаки интоксикации в виде протеинурии или симптомы поражения органов мочевыделения в виде изменения физико-химических показателей урины.
- Микроскопия мокроты — обнаружение в ней форменных элементов крови, гноя, микробных клеток и прочих атипичных включений.
- Микробиологическое исследование мокроты на микрофлору — выделение возбудителя инфекции и определении его чувствительности к антибиотикам.
- Серологические реакции — обнаружение в крови больного антител к возбудителям бактериальных инфекций.
- ПЦР — точная и быстрая идентификация возбудителя путем обнаружения его ДНК в биоматериале.
- Для подтверждения туберкулеза ставят пробу Манту или диаскинтест.
- Аллергопробы — выявление аллергена, спровоцировавшего развитие соответствующей реакции.
- Молекулярно-генетическое консультирование проводится при подозрении на наследственное заболевание.
- Рентгенография органов грудной полости — инфильтрация легочной ткани, деструктивные процессы, сифилитические гуммы или туберкулезные каверны.
- Бронхоскопия — осмотр слизистой оболочки бронхов и трахеи; выявление эндоскопических признаков бронхита, бронхоэктазов, бронхостеноза; выполнение биопсии подозрительных участков.
- Компьютерная или магнитно-резонансная томография — определение места расположения патологического очага.
Анализ мокроты с определением ее органолептических и реологических свойств имеет огромное значение и помогает поставить окончательный диагноз.
- Запах в норме отсутствует. При генерализации процесса и присоединении гноеродной флоры мокрота становится зловонной. Это характерно для абсцесса легкого, гангрены, эмпиемы плевры.
- Патологические примеси в мокроте – гной, кровь, опухолевые клетки.
- Консистенция жидкая, водянистая или вязкая, желеобразная, плохо отделяющаяся при откашливании.
Дополнительными методами исследования являются: гастроскопия, риноскопия, спирометрия, бодиплетизмография. Проведением лечебно-диагностических мероприятий занимаются специалисты в области пульмонологии и общей терапии.
Лечебный процесс
Мокрота в легких — симптом основного заболевания, которое необходимо ликвидировать. Лечение большинства пульмонологических патологий комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры, средства народной медицины, а при необходимости – оперативное вмешательство.
Больным показан постельный режим в помещении с увлажненным воздухом и употребление большого количества теплой щелочной жидкости.

Лекарственные средства, назначаемые больным:
Лекарственную терапию часто дополняют физиотерапевтическими процедурами. Больным показаны ингаляции, дыхательная гимнастика, перкуторный массаж грудной клетки.
Существует большое разнообразие народных средств, позволяющих вывести мокроту из легких и снять симптомы патологического процесса. Наиболее эффективными и распространенными среди них являются:
![]()
Вдыхание паров эфирных масел — эвкалиптового, пихтового, соснового, сандалового,- Ингаляции с отваром ромашки, шалфея, календулы, мелиссы,
- Внутрь сок алоэ с медом и сливочным маслом,
- Редька с медом,
- Смесь меда и лимона,
- Чай из имбиря.
Хирургическое лечение проводится больным с деструктивными заболеваниями легких, при которых обильно выделяется гнойная мокрота. Оперативное вмешательство вместе с лучевой и химиотерапией показано при новообразованиях. Тактика хирургов определяется локализацией очага поражения, степенью разрушения легочной ткани, характером патологии. Обычно удаляют сегмент, долю или все легкое.
Профилактика
Чтобы предупредить повышенное образование мокроты в легких, необходимо выполнять простые правила:
- Укреплять иммунитет — закаляться, правильно питаться, заниматься спортом, высыпаться,
- Не переохлаждаться,
- Не курить,
- Увлажнять воздух в помещении,
- Избегать воздействия аллергенов и агрессивных раздражителей,
- Санировать инфекционные очаги — кариес, отит, синусит,
- Оптимизировать питьевой режим.
Мокрота в легких — тревожный признак и грозный симптом, при появлении которого следует идти к врачу. Без квалифицированной медицинской помощи патологический процесс продолжит развиваться и приведет к необратимым, смертельно опасным последствиям.
Видео: врач об очищении легких и выводе патогенной мокроты
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
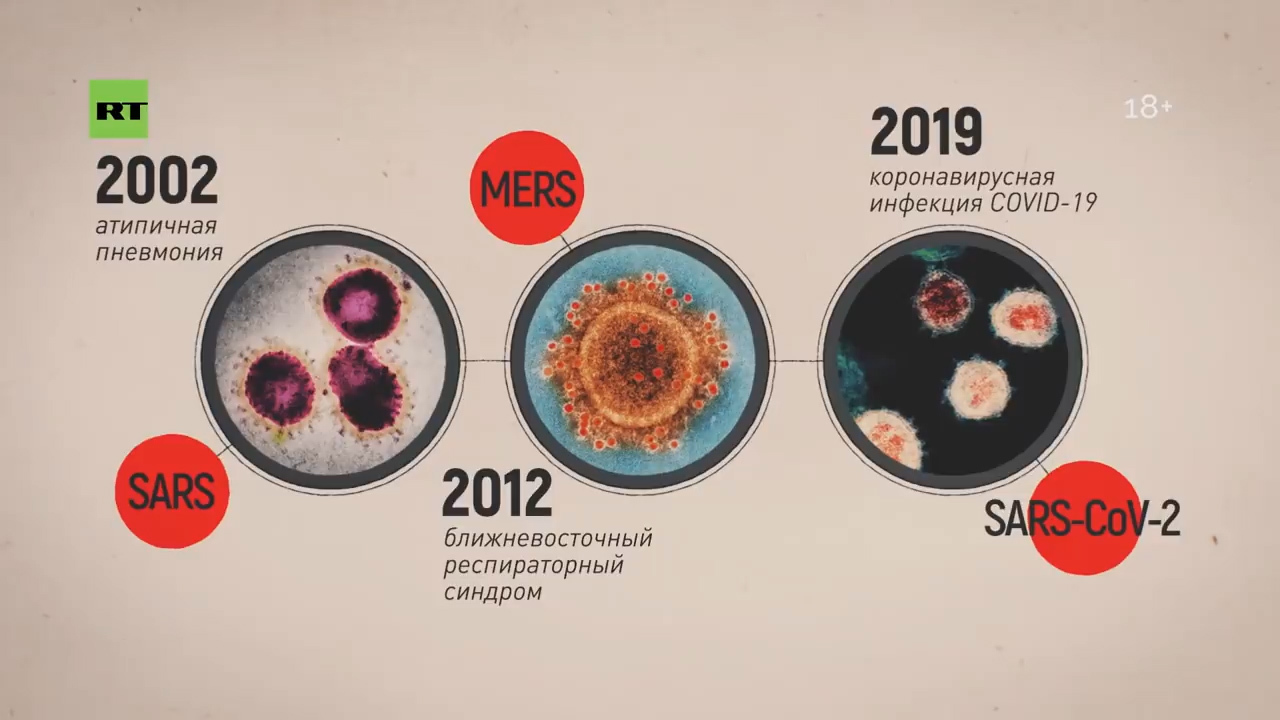
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
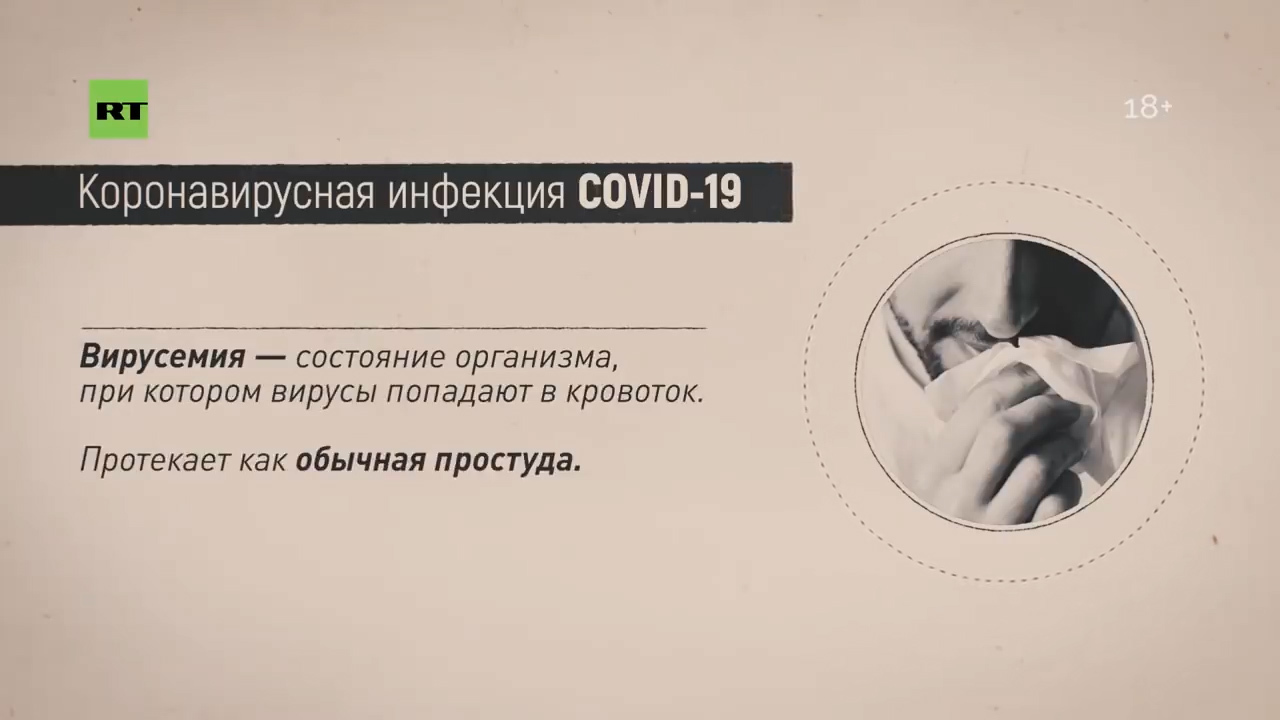
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:




