Вирусная инфекция и отек голосовых связок

Голос при коронавирусной инфекции COVID-19 может стать сиплым, низким или пропасть на фоне развития вирусного ларингита. Изолированное поражение горла не типично, обычно болезненность и изменения голосовой функции бывает в сочетании с повышенной температурой, сухим кашлем, одышкой, ощущением заложенности в грудной клетке.
Ухудшение голоса связано с развитием отечности под голосовыми связками, а для уменьшения рекомендуется провести горячие ножные ванночки, содовые ингаляции, поставить полуспиртовый компресс на горло. Пища не должна усиливать раздражение, нельзя пить слишком холодные или горячие напитки, под запретом спиртное и курение. При повышенной температуре и кашле необходимо вызывать врача на дом, а при нарастающей одышке нужно обратиться за скорой медицинской помощью.
Голос и коронавирус: можно ли считать это симптомом заражения
Изменение тембра голоса (низкий, сиплый, потеря, охриплость) не является типичным симптомом заражения коронавируса, он, как и боль в горле, встречается примерно у 14% пациентов. Важно учитывать, что подобные признаки могут быть и не связаны именно с заболеванием COVID-19. Возможны такие причины их развития:
- аллергия на пыльцу растений, шерсть животных, домашнюю пыль, продукты питания, медикаменты;
- вдыхание газа, дыма, раздражающих веществ;
- переохлаждение, употребление холодных напитков;
- перегрузка голосовых связок при крике, переутомлении из-за необходимости постоянного напряжения (например, у певцов, операторов колл-центров);
- курение;
- прием большого количества крепкого алкоголя;
- сухой воздух, особенно с недостаточным приемом жидкости;
- хронические воспаления гортани;
- острые инфекции – корь, грипп, дифтерия, ангина.
Для коронавирусной инфекции более характерным считают повышение температуры, сухой кашель, сильную слабость. Если COVID-19 протекает по типу острого респираторного заболевания, то может появиться:
- боль в горле,
- першение,
- сухость,
- зуд,
- ощущение инородного тела,
- затруднения при глотании.
У некоторых пациентов меняется на 2-3 дня тембр голоса, он становится приглушенным, хриплым, более грубым, чем обычно.
Почему при коронавирусе пропадает голос
Если при коронавирусе пропадает голос, то это связано с развитием вирусного ларингита. Происходит размножение возбудителя инфекции в слизистых оболочках дыхательных путей, что провоцирует воспаление и отек. Преимущественно поражается пространство под голосовыми связками, так как в этой зоне расположена рыхлая соединительная ткань, в ней быстро накапливается тканевая жидкость.
Для детей и тучных пациентов это состояние опасно еще и развитием ложного крупа (сужения гортани), когда затрудняется проходимость дыхательных путей. Клинически это проявляется в виде приступа лающего кашля, есть риск удушья.
Коронавирус и сел голос, осип и охрип – что делать?
Если есть только изменение голоса (сел, охрип, осип) при подозрении на коронавирус, но температура в норме, нет кашля и одышки, то на протяжении 3 дней можно попытаться восстановить голосовые функции в домашних условиях. При ухудшении общего состояния (слабость, ломота в теле, боль в мышцах, груди, кашле и умеренной лихорадке до 38,5 градусов) нужно вызвать врача на дом.
Если становится трудно дышать, возникает приступообразный кашель, а температура держится на показателе более 38,6 градусов, то потребуется срочный вызов скорой помощи. Такая симптоматика опасна развитием дыхательной недостаточности, приступом удушья.
Если произошла потеря голоса при коронавирусе, можно ли его после восстановить
Чтобы восстановить голос при подозрении на коронавирус, используют на начальной стадии (без температуры):
Вся пища должна быть только в теплом виде, нельзя есть острые, соленые, кислые блюда, сухари, семечки. Под запретом курение и алкогольные напитки. Если есть густая мокрота, то принимают Микстуру от кашля, таблетки с термопсисом, АЦЦ, Амброксол.
Голос при коронавирусе меняет свой тембр и звучность при развитии вирусного ларингита, когда отекают ткани гортани под голосовыми связками. Этот симптом редко встречается изолированно, чаще одновременно повышается температура и начинается кашель. Для лечения легких форм достаточно отвлекающих процедур, а при одышке и высокой температуре обязателен вызов врача.
Вирусный ларингит считается одним из самых распространенных инфекционных патологий верхних дыхательных путей, которое сопровождается воспалением гортани и голосовых связок.
Воспалительный процесс в гортани может развиваться как самостоятельное заболевание, но зачастую возникает в следствие ОРВИ, гриппа, аденовируса, риновируса, краснухи, кори или ветряной оспы.
Симптомы вирусного ларингита
Вирусной инфекцией можно легко заразиться в местах массового скопления людей в периоды респираторных заболеваний, чаще всего вредоносные микроорганизмы поражают именно верхние отделы дыхательной системы.

Вирусы распространяются в окружающей атмосфере, адаптируясь даже к неблагоприятным условиям, попадают в организм здорового человека через вдыхаемый воздух.
Также вирусное воспаление может перетекать в гортань из соседствующих органов дыхания, пораженных инфекцией (носоглотка, трахея, околоносовые пазухи).
Воспалительный процесс во время вирусного ларингита охватывает не только слизистую поверхность гортани и голосовых связок, чаще всего поражению подвергается еще и слизистая надгортанника со стенками подголосовой полости.
Острая форма вирусного ларингита имеет следующие проявления:
- выраженная гиперемия и отек гортани;
- повышение температуры и озноб;
- боль в горле во время глотания или разговора;
- постоянное першение и сухость, ощущение инородного тела в гортани;
- охриплость и изменение тембра голоса;
- быстрая утомляемость голосового аппарата;
- общее недомогание, слабость, потеря аппетита, нервозность;
- симптомы сопутствующих простудных заболеваний: слизистые выделения из носа, чихание, головная боль;
- признаки инфекционной интоксикации, ломота во всем теле;
- увеличение и болезненность подчелюстных и шейных лимфоузлов;
- сухой приступообразный кашель, постепенно перетекающий во влажную форму с отхождением слизистого экссудата (в тяжелых случаях болезни, сопровождаемых бронхитом или вирусным синуситом, выделяется гнойная мокрота).
Запущенная стадия вирусного воспаления гортани может характеризоваться значительным повышением температуры тела, сильной болью в горле, в результате которой больному трудно сделать даже глоток воды.
В данном случае инфекционный ларингит может сохранять симптомы на протяжении двух недель, несмотря на применение комплексной терапии и соблюдение голосового режима.
Вирусное воспаление гортани и голосовых связок считается сезонной болезнью, которая чаще всего возникает в осенне-зимний период, при этом у детей заболеваемость выше, чем у взрослых.
Хронический ларингит вирусной природы является следствием частых эпизодов острого воспаления, а также результатом продолжительных инфекционных патологий носоглотки, околоносовых пазух и полости рта.
Одной из самых тяжелых форм течения вирусного ларингита считается стеноз гортани, который возникает при прогрессировании воспалительного процесса и увеличения отека.
У пациента наблюдается затрудненное дыхание, которое может перетекать в приступ удушья. Больной начинает задыхаться, запрокидывает голову.
У него отмечается цианоз кожных покровов, свистящие резкие звуки из груди, напрягаются мышцы всего тела, развитие этих симптомов может привести к асфиксии, поэтому необходимо немедленно вызвать скорую помощь.
Терапевтические меры
Лечение вирусного ларингита должно назначаться после комплексного диагностического обследования, которое включает в себя клинические анализы крови и мазок из зева.
Благодаря диагностике можно выявить фактор, который спровоцировал заболевание, и исключить (или подтвердить) наслоение бактериальной инфекции, которая требует лечения антибиотиками.
В том случае, если к вирусному ларингиту не присоединились бактерии, антибактериальные препараты не назначаются. Основу терапии составит симптоматическое лечение, включающее следующие средства:
- препараты, оказывающие противовоспалительное действие (Эреспал, Биопарокс, Гексорал);
- антигистаминные средства применяются при выраженном отеке гортани и предотвращают ларингоспазм (Супрастин);
- противовирусные препараты системного действия (Анаферон, Арбидол);
- средства, разжижающие мокроту и способствующие ее отхождению (Лазолван, АЦЦ);
- жаропонижающие препараты (используются при значительном повышении температуры и лихорадке);
- противокашлевые средства (Кодеин, сироп или таблетки Коделак, Синекод);
- кортикостероидные препараты (назначаются при тяжелой форме вирусного ларингита);
- обезболивающие и бактерицидные средства местного действия в виде спреев, аэрозолей, пастилок и леденцов (Ингалипт, Фарингосепт).
Самым распространенным и эффективным средством, которым лечат вирусное заболевание гортани, считаются ингаляции, в том числе с использованием небулайзера.
В качестве раствора можно использовать уже готовые аптечные препараты, не требующие разбавления, например, Хлорофиллипт или Гидрокортизон.
Облегчить заболевание помогает Пульмикорт при ларингите в виде ингаляций, которые снимают воспаление и уменьшают отечность гортани.
Народные средства при лечении вирусного воспаления гортани могут использоваться в качестве дополнительного метода и только после консультации врача.

Самым действенным средством считаются ингаляции и полоскания, для которых можно использовать:
- растворы соды или морской соли;
- отвары и настои из листьев ромашки, календулы, шалфея, лапчатки, коры дуба (при отсутствии аллергии можно применять эвкалипт);
- минеральную воду Боржоми, Ессентуки, Нарзан;
- эфирные масла мяты, эвкалипта или ментола (добавляются по несколько капель в раствор, противопоказаны при аллергии).
Вирусное заболевание гортани, особенно при остром течении, предусматривает обильное питье, в качестве которого можно использовать теплые компоты из сухофруктов, отвары мать-и-мачехи, листьев смородины, минеральную воду и т.д.
В качестве противокашлевого средства можно использовать сироп из корня солодки, содержащий эффективные растительные компоненты.
В домашних условиях можно приготовить бананово-лимонный сироп, который снимает воспаление гортани и голосовых связок и может использоваться при лечении детей.
Как лечится недуг у детей
Заболевание гортани у детей, вызванное вирусной инфекцией, возникает гораздо чаще, чем у взрослых, и требует немедленного обращения к врачу.

Почти во всех случаях в схему лечения входят антигистаминные средства, так как они снимают отек и позволяют избежать уменьшения и без того узкого просвета детской гортани.
Наиболее эффективными и безвредными в данном случае являются Зиртек, Зодак, Кларисенс и т.д. Для противокашлевого и отхаркивающего действия назначается сироп Стоптусин Фито, Либексин, препараты с амброксолом или бромгексином.
Для детей до года рекомендуется сироп Флавамед, Амбробене, Амброксол. Применять перечисленные средства следует только по назначению педиатра, так как на любой противокашлевый сироп у ребенка может возникать гиперчувствительность.
Большое значение в лечении вирусного ларингита у детей имеют полоскания травяными отварами или готовыми аптечными составами (Йодинол, Ингафитол), а также орошение горла антисептическими спреями (Мирамистин, Люголь).
При хронической вирусной инфекции детям могут быть назначены физиотерапевтические процедуры, например, электрофорез, УВЧ, микроволновая или магнитная терапия.
Оказание помощи при ларингоспазме
Экстренная медицинская помощь при ларингите может потребоваться больному при развитии ларингоспазма и стеноза гортани, сопровождающегося затрудненным дыханием и внезапными приступами удушья.
У детей такое осложнение возникает гораздо чаще, чем у взрослых, и развивается в результате значительного сужения или полного закрытия просвета гортани.
Симптомы этого заболевания проявляют себя остро и неожиданно, первым делом необходимо вызвать скорую помощь, успокоить человека, обеспечить ему приток воздуха, освободить грудную клетку и шею от одежды.

Облегчить спазм поможет нахождение в ванной комнате с включенной горячей водой, создающей интенсивное парообразование.
Также во время приступа рекомендуется давать больному щелочное питье, например, воду с щепоткой соли. Категорически запрещается в такой ситуации использовать согревающие средства, горчичники или ароматические масла.
Такое состояние, как отек голосовых связок очень просто заметить. Ведь именно они играют ключевую роль в нашем звукообразовании. Порой это может приносить сильное неудобство или дискомфорт, поэтому при их заболевании нужно скорее приступать к лечению. Голосовые связки защищают наши бронхи и легкие от инородных тел. Отек связок горла эту функцию значительно ослабляет.
Причины отека голосовых связок
Чаще всего отек голосовых связок становится результатом попадания в организм внешней инфекции или повреждением связок чужеродным предметом.
Вызывать такой отёк могут:
Реже, причинами вызывающими отёк также становятся:
- Отравление химическими веществами,
- Физические травмы,
- Термическое повреждение (вдыхания горячих паров),
- Заболевания почек (хронический нефрит),
- Декомпенсация (нарушение нормальной работы) сердца,
- Бронхит,
- Пневмония,
- Корь,
- Микседема (нарушение в работе щитовидной железы),
- Курение.
Факторами, которые могут поспособствовать инфекционному отеку являются:
- Переохлаждение,
- Голосовая усталость,
- Ларингит (хронический).
Симптомы отёка связок
Отёк голосовых связок симптомы имеет разные, в зависимости от формы воспаления.
Когда отек голосовых связок вызвала аллергия, то нужно сразу определить и устранить аллерген. Если самостоятельно вы его выявить не можете, необходимо обратиться к врачу. Он поможет обнаружить аллерген, снять воспаление и назначит подходящее лечение. Основные симптомы аллергического отека:
- Отсутствуют болевые ощущения,
- Температура тела в норме:
- При проникновении аллергена через желудок отек нижней части гортани,
- При проникновении аллергена через дыхательные пути отек верхней части гортани,
- Возможны зуд кожных покровов и слезотечение.
Лечение отёчности
Когда возникает отек голосовых связок терапия зависит от первопричины. Помочь с ее обнаружением и правильным лечением может только врач.
- Когда отек вызван простудой или гриппом лечение вовсе не обязательно. Он сойдет вместе с болезнью, как один из ее симптомов.
- При более тяжелых случаях (ангина) возможен прием антибиотиков или хирургическое вмешательство.
- Для помощи с отхаркиванием мокроты часто применяют такие препараты: Мукалтин, Гербион, Пертуссин
- Может быть назначен курс физиотерапии (электрофореза, УВЧ)
- В наше время такая операция, как тонзиллэктомия (удаление миндалин) не пользуется популярность. Однако она все же может применяться для людей, страдающих постоянным или рецидивным тонзиллитом, ангиной. При условии, что другие методы не помогают.
- При хроническом или остром ларингите довольно эффективно снимает отечность и убирает болезненные ощущения аэрозоль Биопарокс. Применяется на протяжении 7 дней. Только для взрослых и детей от 3 лет.
Как снять отёк голосовых связок в домашних условиях? Необходимо учитывать первопричину. Если она серьезнее, чем грипп, простуда или физическое повреждение в домашних условиях можно лишь ослабить неприятные, болевые ощущения. В иных случаях нужно обратиться за медицинской помощью. Следующие рецепты являются самыми популярными при отеке связок:
- Свежий сок репы. На протяжении дня выпивать через каждые 2 часа по 3 глотка подогретого фреша репы.
- Полоскание молоком с яичными желтками. Рецепт: подогреть 200 мл свежего молока, добавить два яичных желтка (прежде хорошо их взбить). Перемешать и использовать для полоскания.
- Молоко с морковью. Рецепт: измельчите морковь помощью блендера, мясорубки или терки для получения 0,5 стакана массы, влить 0,5 л. нежирного молока, перемешать и процедить. Полоскать 3-5 раз в сутки с одинаковой периодичностью.
- Чай с медом и лимоном. Скорей всего – наиболее популярное и, порой, самое эффективное средство, которое используется повседневно. А также в чай можно добавить корицу или кардамон, по желанию.
- Облегчить болевые ощущения при ларингите может помочь теплое молоко с куркумой. Для его приготовления достаточно всыпать в стакан теплого молока 1/2 чайной ложки куркумы (порошок). Для улучшения вкуса возможно добавление небольшого количества сахара.
Профилактика отека голосовых связок
Данные советы помогут не только избежать нежелательных заболеваний, но также облегчат и ускорят процесс лечения:
- Употреблять большое количество жидкости,
- Соблюдать режим работы и отдыха,
- Избегать дыма и воздержаться от курения,
- Улучшать иммунную систему (закаливание, прием комплекса витаминов),
- Отказ от алкоголя не только поможет избежать отеков, но и укрепит иммунитет,
- Соблюдайте правила личной гигиены,
- Избегайте вдыхания химических веществ, чересчур горячего или холодного воздуха,
- Проветривайте жилое помещение и чаще проводите влажные уборки.
Отек связок может быть вызван разными причинами. От самых простых, не требующих вмешательства, до более тяжелых. Если вы обнаружили у себя симптомы, соответствующие серьезному воспалению – сразу обратитесь к врачу. Он поможет избежать последствий и даст указание по лечению первопричины.

Ларингит — воспаление слизистой гортани, может быть как частью симптоматического комплекса при ОРВИ, так и самостоятельным заболеванием. Воспаление гортани вследствие вирусного инфицирования — это вирусный ларингит.
Возбудителями чаще всего являются риновирусы, аденовирусы, реже — вирусы кори и ветряной оспы. Заболевание чрезвычайно распространено у пациентов любого возраста и диагностируется у большинства обратившихся к врачу с симптомами простуды.
Причины вирусного ларингита
- переохлаждение;
- хронические заболевания носоглотки;
- аллергии;
- дисфункция носового дыхания;
- напряжение голосовых связок;
- повреждения слизистой гортани;
- употребление холодной или горячей пищи;
- химический ожог;
- вдыхание горячего сухого воздуха;
- стресс.
Инкубационный период длится недолго, обычно 1-5 дней. Вирусная инфекция за эти дни активно развивается, а носитель заболевания становится источником заражения. Дети, находившиеся в прямом контакте с больным, заболевают сразу, в первые же часы.

На первой стадии заболевания вирус вызывает отекание слизистой оболочки гортани, надгортанника. Голосовые связки краснеют, набухают и утолщаются, появляется боль в горле. В небольшом количестве образуется густая прозрачная слизь, она попадает на голосовые связки, вызывает першение и сухой лающий кашель — характерный симптом вирусного ларингита. Голос меняет тембр, становится грубым, хриплым или пропадает вовсе.
Воспалительный процесс в гортани сопровождается воспалением близлежащих лимфатических сосудов — подчелюстных, шейных, надключичных. Лимфоузлы увеличиваются в размерах, при пальпации становятся болезненными.
По мере развития заболевания голосовая щель значительно сужается, вызывая одышку. При отсутствии лечения вирусный ларингит с высокой степенью вероятности перерастает в стеноз — это неотложное состояние, характеризующееся затруднением дыхания вследствие частичного или полного смыкания гортани.
- недомогание;
- озноб;
- лихорадка;
- слабость;
- боль в теле и суставах;
- головная боль;
- насморк.

У детей вирусный ларингит начинается резко с высокой температуры и внезапной боли в горле. Сразу же меняется поведение: младенцы отказываются от соски и груди, а старшие дети становятся вялыми, отказываются от игр. Важно своевременно начать лечение, чтобы предупредить распространение инфекции и возможные осложнения.
Другое осложнение — эпиглоттит, воспаление надгортанного хряща. Характерный признак заболевания — слюнотечение, так как боль при глотании настолько сильная, что ребенок не может сглотнуть слюну.
Катаральный эпиглоттит может смениться на гнойный, когда в области надгортанника образуется абсцесс. Детям с эпиглоттитом показана госпитализация в ЛОР-отделение, где, в случае ухудшения состояния, их могут перевести в реанимацию.
Лечение вирусного ларингита
[2]Оно проводится в комплексе и состоит из трех частей:
- Этиотропная терапия
- Патогенетическая терапия
- Симптоматическая терапия.
Направлено на конкретного возбудителя, поэтому лечение назначается в зависимости от этиологии ларингита: вирусной или бактериальной.
- Анаферон.
![]()
Относится к группе гомеопатических средств, оказывающих на организм иммуномодулирующее воздействие. Выпускается в форме таблеток для рассасывания. Показаниями к применению являются профилактика и лечение гриппа и ОРВИ, хроническая герпетическая инфекция, профилактика и лечение инфекционных заболеваний при иммунодефицитных состояниях, в составе комплексного лечения бактериальных и смешанных инфекций. Для лечения детей выпускается детский Анаферон. - Иммуномодуляторы Генферон, Генферон Лайт.
![]()
Отличие между препаратами – содержание интерферона. Форма выпуска — свечи или назальный спрей. Для лечения заболеваний верхних дыхательных путей рекомендуется спрей, который применяют не только в терапевтических целях, но и для профилактики ОРВИ и гриппа начиная с 14 летнего возраста. Свечи можно использовать в качестве средства комплексной терапии. - Виферон (свечи).
![]()
Еще один препарат с противовирусным, антипролиферативным (препятствующим разрастанию клеток) и иммуномодулирующим действием. Данное средство применяют для лечения болезней инфекционно-воспалительной природы у детей, а также при ОРВИ (в том числе осложненные бактериальной инфекцией), ОРЗ и гриппе у взрослых. Суппозитории выпускаются 4-х видов, в зависимости от используемой дозы вещества (150 тыс., 500 тыс., 1 млн. и 3 млн. МЕ). Благодаря нескольким видам дозировок, свечи назначаются пациентам всех возрастов, начиная от новорожденных детей. - Афлубин.
![]()
Гомеопатический препарат, выпускаемый в 3-х формах: таблетки для рассасывания, капли и спрей. Данное средство обладает мягким жаропонижающим, иммуномодулирующим и дезинтоксикационным свойствами. Спрей разрешено применять с 12 лет, другие формы препарата с 1 года, а при назначении лечащим врачом и в более раннем возрасте. - Гроприносин.
![]()
Иммуностимулирующий и противовирусный препарат, выпускаемый в форме таблеток, принимаемых внутрь. Назначается для лечения инфекционных и вирусных заболеваний органов дыхания, герпеса, хронических инфекционных заболеваниях мочеполовой и дыхательной систем при ослабленном иммунитете. У препарата имеется достаточно много противопоказаний и побочных действий, поэтому перед его применением необходимо изучить инструкцию и принимать только в дозировках, указанных лечащим врачом.
На 5-6 день заболевания может присоединиться бактериальная инфекция. В этом случае показан прием антибиотиков, которые назначаются исключительно медиком.
Заключается в торможении хода развития недуга. Патогенез ларингита представляет собой воспаление в области гортани с последующим усилением отека.
- Ибупрофен. Препарат обладает выраженными противовоспалительными свойствами и выпускается в форме суппозиториев, таблеток, свечей, мази, гели и сиропа. Для лечения органов дыхания применяют средства ректального введения и приема внутрь. Дозировка зависит от возраста пациента и тяжести заболевания.
- Диклофенак. Формы выпуска самые разнообразные: таблетки, раствор, мазь, гель, свечи, капли. Применяется в качестве средства комплексной терапии инфекционно-воспалительных заболеваний ЛОР-органов с повышенным болевым синдромом.
- Парацетамол. Форма выпуска: таблетки, свечи, суспензия, сироп, раствор.
Лекарства данной группы принимают по назначению врача, не более 5-7 дней. Их действие направлено на угнетение воспаления, снижение болевого синдрома и уменьшение проявлений лихорадки.[3]
Препараты данной группы возможно применять и при лечении вирусного ларингита у детей. Однако разрешенными к использованию лекарственными средствами являются только Парацетамол и Ибупрофен, которые назначаются при сильных болях и высокой температуре.
- Дезлоратадин (Эриус);
- Лоратадин (Кларитин);
- Фенкарол;
- Фенистил;
- Кестин;
- Клемастин и другие.
В детском возрасте обычно назначают Лоратадин и Фенистил. Антигистаминные препараты предупреждают развитие стеноза гортани у взрослых, и ложного крупа у детей.
В ситуации с уже случившимся компенсированным стенозом 1-2 степени, назначаются гормональные препараты — Дексаметазон или Преднизолон. Гормональные препараты, особенно в инъекциях, используют исключительно в стационаре под наблюдением лечащего врача.
Направлено на купирование внешних проявлений ларингита: кашля и осиплости голоса.
Не осложненный ларингит лечится в домашних условиях и вылечивается за 1-1,5 недели. Хороший эффект достигается при сочетании традиционных методов лечения с народной медициной. Важно продолжать лечение даже после угасания симптомов, так как вирусная форма ларингита может перейти в хроническую.
В случае ухудшения состояния нужно повторно проконсультироваться с врачом или вызывать неотложную помощь, так как вполне безобидное заболевание может обернуться, как для ребенка, так и для взрослого человека, серьезным осложнением с угрозой жизни.[5]
Профилактика ларингита
Она заключается в увеличении сопротивляемости организма патогенным микроорганизмам. Также рекомендуется закаливание, контрастный душ, чаще находиться на свежем воздухе, стараться избегать разговоров на морозе.
- во время эпидемий не находиться в местах большого скопления народа;
- обеспечить проживание в чистом помещении с увлажненным воздухом, что позволит исключить контакт с частичками пыли и иными аллергенами;
- стараться одеваться по погоде, чтобы исключить переохлаждение или перегревание тела;
- сбалансировать питание;
- применять методики закаливания;
- соблюдать режим дня.
Эти несложные рекомендации позволят свести к минимуму вероятность возникновения вирусной и иных форм ларингита.

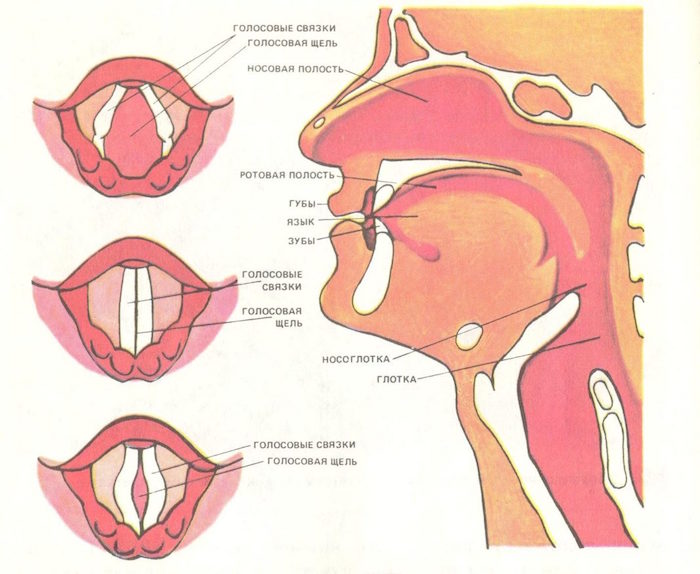
Голосовые связки – важный орган голосообразования. Это главный элемент средней части глотки. Они расположены по обе стороны гортани, натянуты спереди назад. Это эластичные образования, состоящие соединительномышечной ткани. Между голосовыми связками есть голосовая щель. Когда воздух выходит из легких, создается давление, способствующее сближению связок. Происходит натяжение и дрожание, появляется звук (голос).
Одна из второстепенных, но тоже важных функций голосовых связок – защита бронхов и легких от инородных тел. Острое воспаление гортани вовлекает в процесс голосовые связки, что осложняется увеличением их размеров, уменьшением голосовой щели. Часто такое патологическое состояние сопряжено вирусными заболеваниями, аллергиями, чрезмерным напряжением голоса.
Нередко болезнь развивается вследствие вдыхания раздражающих веществ. Всегда внезапное появление охриплости голоса, должно вызывать подозрение, особенно если это касается детей. Постоянный отек слизистой оболочки в области голосовых связок, приводящий к охриплости и изменению тембральной окраски голоса требует немедленного обращения к отоларингологу.
В острый период отечности связок лечение следует проводить в условиях стационара. Только специалист может грамотно выяснить причину болезни и назначить лекарственные препараты, устраняющие отек голосовых связок. Отек связок возникает всегда, когда возникают те или иные заболевания горла. Чтобы функции голосовых связок сохранялись необходимо их достаточное натяжение, иначе человеку сложно произносить звук.
В результате отека связок легкие перестают получать воздух, и больной может задохнуться. Регулярное перенапряжение или вдыхание раздражающего фактора (дым, пыль) приводит к хроническому заболеванию гортани и нередко заканчивается отеком слизистой оболочки. После чего изменяется, делается хриплым тембр голоса. Отек может спровоцировать возникновение онкологического заболевания. Это ещё один повод необходимости обращения к специалисту.
Люди, чья деятельность связана с интенсивным использованием голосовых связок, должны предпринимать методы профилактики болезней горла. Отек гортани часто является проявлением многих патологических процессов, но, как правило, обязательно вовлекает в этот процесс голосовые связки. Гортань чаще всего отекает у молодых мужчин в возрасте до 35 лет, отек можно обнаружить у детей и у людей преклонных лет.
Отечность гортани имеет воспалительный и не воспалительный характер. Одной из наиболее частых причин являются травмы гортани, которые могут наноситься во время каких-либо операций, например прижиганиях (гальванокаустика), у детей при бронхоскопии или поражением гортани горячей пищей или едкими растворами.
Воспалительный отек гортани, а, следовательно, и голосовых связок происходит в результате перенесенных процессов гнойного характера на корне языка и в другой зоне полости рта. Иногда отек получается при кори, скарлатине, гриппе, тифе, туберкулезе, сифилисе и других инфекционных болезнях.
Невоспалительные отеки гортани следуют за болезнями сердечно-сосудистой системы, почек, печени, случаются при нарушении кровообращения вен и лимфатических сосудов шеи. В области отека ткань становится утолщенной.
Между волокнами соединительной ткани появляется серозный выпот. Когда к воспалительному процессу присоединяется инфекция, то в подслизистом слое можно обнаружить инфильтрацию. Запущенные отеки вызывают боль при глотании, ощущение давления, присутствия инородного тела, нарушение голоса. Сложно установить причину отека и предусмотреть дальнейшее развитие воспалительного процесса.
При отеке истинных голосовых связок серозный выпот кроме подэпителиального слоя, вовлекает в патологический процесс и межмышечные соединительнотканные прослойки. Если наблюдаются двусторонние изменения, можно ожидать сужения просвета голосовой щели. Течение болезни нельзя предугадать, поэтому своевременное обращение к врачу позволит быстрее устранить отек, нельзя дожидаться критического состояния. Лечение отека связок может быть самым разнообразным, следует точно выполнять рекомендации.
В отдельных случаях может понадобиться помощь хирурга. Обычно операция нужна при тяжелых явлениях удушья или когда необходимо вскрыть образовавшийся гнойник на гортани. Терапия для лечения отека голосовых связок определяется в зависимости от выявленных причин, спровоцировавших данную проблему. Если отек вызван сердечнососудистыми болезнями – назначаются сердечные препараты. В случае отека из-за заболеваний почек, нужно дополнительно применить мочегонные и противовоспалительные средства.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Читайте также: