Вирусное поражение эпителия что это такое
Все женщины мечтают выглядеть привлекательно. Но иногда кожа способна несколько огорчать представительниц прекрасного пола. Особенно неприятно, когда на ней появляются бородавки или малоэстетичные папилломы. Конечно, такой дефект барышни чаще всего воспринимают исключительно как внешний. А ведь эти образования вызывает неприятная, а иногда и опасная, HPV-инфекция у женщин. Что это такое? Как инфекция проникает в организм? Какими методами с ней бороться? Давайте разбираться.

HPV-инфекция у женщин – что это?
HPV на латыни обозначает название семейства вирусов: Human Papillomavirus. Сокращенная аббревиатура часто используется в медицине. Например, ее можно встретить в анализах.
Итак, если обнаружена HPV-инфекция у женщин, что это за патология? В переводе с латыни, это вирус папилломы человека (ВПЧ). Это большое семейство микроорганизмов. ВПЧ объединяет более 70 разновидностей вирусов. Они способны становиться источниками развития в организме различных заболеваний. Некоторые вирусы ВПЧ приводят к возникновению заболеваний кожи. Иные – провоцируют появление остроконечных кондилом. Сегодня медиками полностью установлена связь между наличием в организме женщины определенных видов ВПЧ и онкологией.
Данная инфекция достаточно опасна для организма. Она отличается слабовыраженной симптоматикой и при этом обладает внушительным инкубационным периодом. Поэтому ВПЧ может длительное время находиться в организме, ничем себя не выдавая. Особенно если речь идет о женщинах. Микрофлора влагалища – это благоприятная среда для вируса.
Основными особенностями HPV являются:
- латентность проявлений;
- долгий инкубационный период (иногда затягивающийся на несколько лет);
- слабовыраженная клиническая симптоматика;
- способность быстрой трансформации из папилломы в дисплазию.
Поскольку бородавки, кондиломы могут длительный период не доставлять женщине дискомфорта, патология на протяжении нескольких лет способна оставаться незамеченной. Но вы должны понимать, если выявлена HPV-инфекция у женщин, что это такое. Ведь в некоторых случаях, если своевременно не начато лечение ВПЧ, в организме развивается рак.
Согласно статистическим данным, около 70 % жителей земли инфицированы тем или иным видом ВПЧ.
Пути передачи
Существует всего 2 метода заражения ВПЧ:
- половой (наиболее распространенный);
- бытовой.
Инфекция HPV у женщин может быть спровоцирована следующими причинами:
- Половой контакт с инфицируемой особой. И даже презерватив не всегда становится достаточным средством защиты. Во время оральных ласк высок риск заражения ВПЧ.
- Процедуры в косметологическом салоне. К сожалению, на втором месте стоит именно этот путь заражения вирусом. Инфицирование происходит через недостаточно обеззараженный инструментарий. Чаще всего ВПЧ проникает в организм после процедуры перманентного макияжа либо эпиляции участка бикини. Чтобы защитить себя от риска инфекции, можно попросить продезинфицировать инструменты при вас либо требовать использования исключительно одноразовых предметов.
- Несоблюдение личной гигиены. Если средства для индивидуального туалета используются другими членами семьи, то высок риск заражения. Каждый человек должен обладать своими вещами личной гигиены. Это касается всех предметов: мочалки, полотенца, пемзы, пинцета, маникюрных ножничек.
Основные причины
Таким образом, инфекция HPV у женщин чаще всего проникает именно половым путем. Однако нельзя исключать риск заражения через дружеские поцелуи, рукопожатия и даже бытовые предметы. Через небольшие повреждения кожи либо слизистой возбудитель легко проникает в организм.
А выявить на ранних сроках патологию практически невозможно. Ведь вирус может длительное время быть в наличии, но в скрытой форме. В некоторых случаях инкубационный период достигает даже до трех месяцев.
Существует несколько факторов, на фоне которых чаще всего развивается HPV-инфекция у женщин. Причины инфицирования медики приводят следующие:
- частая смена сексуальных партнеров;
- постоянный стресс;
- курение;
- авитаминоз, значительное снижение иммунитета;
- алкоголизм;
- раннее начало половой регулярной жизни;
- нарушенное протекание обменных процессов;
- болезни ЖКТ (гастрит);
- гинекологические недуги (уреаплазмоз, молочница, эрозия шейки матки, гонорея, трихомоноз, хламидиоз);
- частое посещение мест, с высоким риском заражения (бани, сауны, бассейны);
- изменения в гормональном фоне в результате употребления противозачаточных препаратов.
Типы вируса
В семейство ВПЧ входит множество разновидностей вирусов. Именно от вида микроорганизма зависит, как будет проявляться HPV-инфекция у женщин.
Типы вируса классифицируют следующим образом:
- ВПЧ, лежащие в основе появления бородавок. Типы от 1-го до 4-го приводят к образованию подошвенных бородавок. Они напоминают мозоль. Благодаря 3, 10, 28 и 49-му типу появляются плоские бородавки. А к возникновению обыкновенных образований приводит 27-й тип.
- ВПЧ, затрагивающие дыхательные пути, половые органы. В поражении данных органов виновны 6, 11, 13, 16, 18, 31, 33, 35-й типы.
- ВПЧ, которые провоцируют предраковое состояние. Это типы, обладающие высоким онкогенным риском. К данной категории относят 30, 39, 40, 42, 43, 55, 57, 61, 62, 64, 67, 69, 70-й.
Проявления вируса
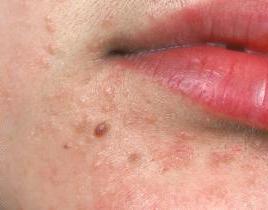
Конечно, определить тип можно только при помощи лабораторных методов исследования. Но при этом даже по внешнему виду можно заподозрить, что имеет место HPV-инфекция у женщин. Фото, приведенное в статье, показывает, с какими внешними проявлениями может столкнуться инфицированная особа.
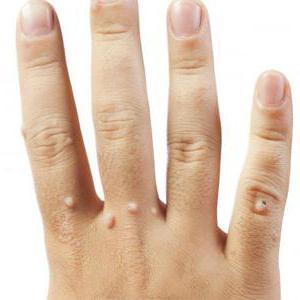
Итак, папилломавирусная инфекция может проявляться следующим образом:
Характерная симптоматика
Какими признаками может сигнализировать о себе HPV-инфекция у женщин?
Симптомы, на которые обязательно следует обратить внимание:
- появление зуда, неприятного жжения в районе половых органов;
- наличие постоянных выделений (белых, желто-зеленых, сукровичных);
- небольшое увеличение лимфоузлов;
- множественные образования (папилломы, бородавки) на разных участках тела.
При наличии даже нескольких симптомов обязательно обратитесь к гинекологу для обследования.

К чему приводит вирус?
Данная инфекция крайне опасна теми последствиями, которые она способна спровоцировать без адекватного лечения.
В некоторых случаях могут развиться следующие осложнения:
- рак головы;
- гиперплазия слизистой ротовой полости;
- рак шеи;
- папилломатоз дыхательных путей;
- онкология лёгких.
Если речь идет о половых органах, то вирус способен привести к развитию:
- онкологии шейки матки;
- дисплазии;
- раку ануса;
- онкологии влагалища или наружных органов.
Диагностика заболевания
Теперь рассмотрим, как определяется HPV-инфекция у женщин.
Диагностика подразумевает комплексный подход и включает такие мероприятия:
- Осмотр у гинеколога. Женщины должны регулярно посещать врача. Даже обычный осмотр способен помочь выявить ВПЧ.
- Кольпоскопия. Такое исследование проводится при помощи специального микроскопа. Кольпоскоп во много раз увеличивает женские органы. Это позволяет отлично рассмотреть кондиломы. Применение дополнительных веществ помогает констатировать ВПЧ.
- Цитологический мазок. Соскоб позволяет детально изучить ткани под микроскопом. Исследование дает возможность определить начальные стадии рака. Обязательно назначается данное обследование при дисплазии. Оно называется тестом Папаниколау.
- Биопсия. Маленький фрагмент ткани матки изучается под большим увеличением. Проведение биопсии категорически противопоказано беременным.
- Гистологическое исследование. Позволяет изучить строение клеток и расположение слоев. Образец ткани изначально проходит специальную подготовку и только затем тщательно анализируется.
- ПЦР. Анализ дает представление о типе вируса и позволяет определить его онкогенность.
Методы лечения
Единой программы для лечения ВПЧ не существует. Для каждого конкретного случая подбирается своя терапия. При этом даже комплексное лечение не способно полностью избавить пациента от данного недуга.
Терапия остроконечных кондилом
Основной способ борьбы – механическое удаление. Какие же методы наиболее эффективны, если диагностируется HPV-инфекция у женщин? Описание процедуры, приведенное к каждому способу, позволит понять суть данного вмешательства.
Итак, для терапии остроконечных кондилом предпринимаются:
- Лазеротерапия. Дефекты удаляют под местной анестезией. Процедура производится лазером.
- Криодеструкция. Неприятные дефекты удаляются при помощи жидкого азота. Процедура совершенно безболезненна и не оставляет после себя рубцов.
- Электрокоагуляция. Терапия производится при помощи электрического тока. Метод достаточно болезненный.
- Радиоволновая коагуляция. Процедура обладает отличным лечебным результатом, проводится под местным обезболиванием. Кондиломы удаляют при помощи радиоволнового ножа.
- Хирургическое удаление. Крайне редкий метод лечения. Используется только при озлокачествлении тканей.
Противовирусная терапия папилломавирусной инфекции
Специального лечения не разработано. Поэтому пациенту назначают противовирусные средства, стимулирующие иммунитет:
Однако ни один из перечисленных выше препаратов не способен полностью излечить от инфекции.
Профилактика папилломавирусной инфекции
Эта тема сегодня крайне актуальна. Не забывайте, что к раку шейки матки может привести именно HPV-инфекция у женщин.
Методы профилактики включают:
- неспецифические способы;
- специфические.
В первом случае речь идет о половом воспитании подрастающего поколения. Очень важно объяснить, как защитить организм и какими способами передается HPV-инфекция у женщин.
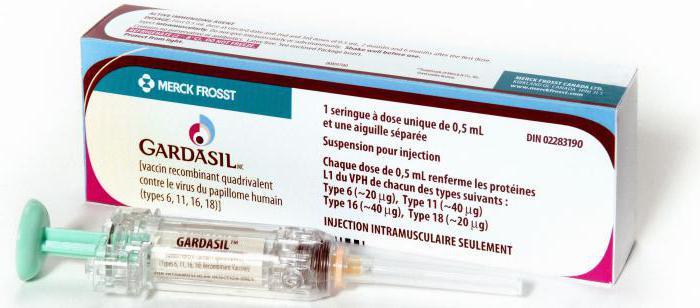
Профилактика специфическая – это вакцинирование, направленное на защиту от самых онкогенных типов вируса. Сформированный после прививки стойкий иммунитет позволяет защитить женщину от рака. Подобная вакцинация рекомендована девушкам до начала половой жизни.
Самими эффективными и признанными во всем мире вакцинами против ВПЧ являются:
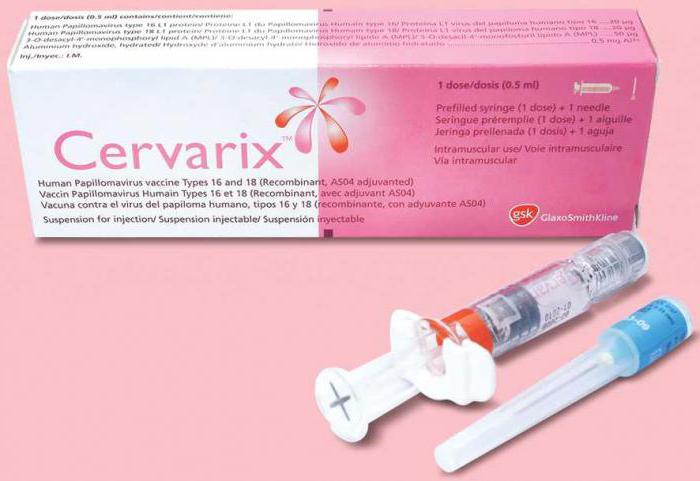
Данные прививки делают и в том случае, если женщина уже ведет половую жизнь. Однако перед вакцинацией ей необходимо пройти назначенное доктором обследование для исключения вероятности наличия в организме ВПЧ.
Аннотация научной статьи по клинической медицине, автор научной работы — Свердлова Елена Семеновна, Дианова Татьяна Валерьевна, Каменщикова Наталья Валерьевна
Герпетическая и папилломавирусная инфекции являются одной из значимых медико-социальных проблем в гинекологии и клинической вирусологии. Папилломавирусы единственная группа вирусов, для которых доказана индукция опухолей у человека. Обследованы 1422 женщины в возрасте от 20 до 34 лет. Цервицит, ассоциированный с вирусом простого герпеса-2, диагностирован у 1,2% пациенток. Цервицит, ассоциированный с папилломавирусной инфекцией, диагностирован у 13,0% женщин, причем у 84,9% обнаружены 16 и 18 генотипы вируса папилломы человека (ВПЧ). Установлено, что постлечебный мониторинг важен только при папилломавирусной инфекции и должен включать цитологическое исследование, кольпоскопию, полимеразная цепная реакция на ВПЧ через 3,6,12 месяцев после лечения.
Похожие темы научных работ по клинической медицине , автор научной работы — Свердлова Елена Семеновна, Дианова Татьяна Валерьевна, Каменщикова Наталья Валерьевна
Viral diseases of the neck of uterus
Herpes and HPV ( human papilloma virus ) infection are the most signifi cant medical and social problems in gynecology and clinical virology. Papillomaviruses the only group of viruses, which have proven to induce tumors in humans. Th e study included 1,422 women aged 20 to 34 years. Cervicitis associated with HSV-2 ( herpes simplex virus ) was diagnosed in 1.2% of patients. Cervicitis associated with HPV infection was diagnosed in 13.0% of women, in 84.9% of women 16 and 18 genotypes of HPV have been detected. It has been established that post-treatment monitoring is signifi cant only in PVI and should include cytology, colposcopy, PCR (polymerase chain reaction) to HPV through 3, 6, 12 months aft er treatment.
вызывая наличие общевоспалительных реакций, требу- связаны в большом проценте с потерей репродуктив-
ющих соответствующего антибактериального лечения. ной функции, после медикаментозного аборта беремен-
Отдаленные осложнения после хирургического аборта ность наступает в следующем менструальном цикле.
1. Ворошипина Е.С., Кротова А.А., Хаютин Л.В. Количественная оценка биоценоза влагалища у беременных женщин методом ПЦР в реальном времени // Материалы IV съезда акушеров-гинекологов России. — М., 2008. — С. 45-46.
2. Гурьева В.А., Левченко И.М., Хетагурова Г.И. Особенности инволюции матки и иммунного статуса у женщин после прерывания беременности в раннем сроке на фоне реабилитационной терапии // Проблемы клинической медицины. — 2007. — №1. — С. 92-97.
3. Ковапенко М.В. Клиника, диагностика и лечение острого эндометрита после искусственного прерывания беременности: автореф. дис. . канд. мед. наук. — М., 1998. — 31 с.
4. Краснопопьский В.И., Серова О.Ф., Т. Мепьник Т.Н. Новые возможности медикаментозного прерывания беременности в
ранние сроки // Рос. вестн. акушера-гинеколога. — 2006. — Т. 6, № 2. — С. 35-37.
5. Кулаков В.И. и др. Фармакокинетика мифепристона и кинетика р-субъединицы хорионического гонадотропина ф-ХГ) и прогестерона в плазме крови беременных женщин при медикаментозном прерывании ранней беременности // Эксперим. и клин. фармакол. — 2004. —Т. 67, № 2. — С. 55-58.
7. Тихомиров А.Л., Лубинин Д.М. Медикаментозное прерывание беременности на малом сроке: научное издание //Вопросы гинекологии, акушерства и перинатологии. — 2006. — Т. 5, № 1. — С. 115-119.
Информация об авторах: 664003, г. Иркутск, ул. Горького, 36, тел. (3952) 383576, e-mail: eremeeva71@mail.ru
Попова Юлия Николаевна — аспирант Кулинич Светлана Ивановна — заведующий кафедрой, д.м.н., профессор.
ВИРУСНЫЕ ЗАБОЛЕВАНИЯ ШЕЙКИ МАТКИ
Епена Семеновна Свердпова, Татьяна Ваперьевна Дианова, Натапья Ваперьевна Каменщикова (Иркутский государственный институт усовершенствования врачей, ректор — д.м.н., проф. В.В. Шпрах, кафедра акушерства и гинекологии, зав. — д.м.н., проф. С.И. Кулинич)
Резюме.Герпетическая и папилломавирусная инфекции являются одной из значимых медико-социальных проблем в гинекологии и клинической вирусологии. Папилломавирусы — единственная группа вирусов, для которых доказана индукция опухолей у человека. Обследованы 1422 женщины в возрасте от 20 до 34 лет. Цервицит, ассоциированный с вирусом простого герпеса-2, диагностирован у 1,2% пациенток. Цервицит, ассоциированный с папилломавирусной инфекцией, диагностирован у 13,0% женщин, причем у 84,9% — обнаружены 16 и 18 генотипы вируса папилломы человека (ВПЧ). Установлено, что постлечебный мониторинг важен только при папилломави-русной инфекции и должен включать цитологическое исследование, кольпоскопию, полимеразная цепная реакция на ВПЧ через 3,6,12 месяцев после лечения.
Ключевые слова: вирус простого герпеса, вирус папилломы человека, заболевания шейки матки.
VIRAL DISEASES OF THE NECK OF UTERUS
E.S. Sverdlova, T.V. Dianova, N.V. Kamenschikova (Irkutsk State Institute for Postgraduate Medical Education)
Summary. Herpes and HPV (human papilloma virus) infection are the most significant medical and social problems in gynecology and clinical virology. Papillomaviruses — the only group of viruses, which have proven to induce tumors in humans. The study included 1,422 women aged 20 to 34 years. Cervicitis associated with HSV-2 (herpes simplex virus) was diagnosed in 1.2% of patients. Cervicitis associated with HPV infection was diagnosed in 13.0% of women, in 84.9% of women 16 and 18 genotypes of HPV have been detected. It has been established that post-treatment monitoring is significant only in PVI and should include cytology, colposcopy, PCR (polymerase chain reaction) to HPV through 3, 6, 12 months after treatment.
Key words: herpes simplex virus, human papilloma virus, the disease of the cervix.
Отсутствие жалоб и четкой клинической картины заболевания вызывает определенные трудности в диагностике вирусных поражений шейки матки. Тем временем вирус папилломы человека выявляется у 13-25% населения [1, 5], а вирус простого герпеса в 70-90% исследований, что приобретает особую значимость для женщин репродуктивного возраста [4]. Герпетическая и папилломавирусная инфекции являются одной из значимых медико-социальных проблем в гинекологии и клинической вирусологии. Папилломавирусы — единственная группа вирусов, для которых доказана индукция опухолей у человека. Эпидемиологические и вирусологические исследования подтверждают, что, по крайней мере, 95%
всех плоскоклеточных раков шейки матки содержат ДНК вируса папилломы человека (ВПЧ) [2,3]. Необходимость использования различных диагностических приемов, каждый из которых в отдельности не может гарантировать высокоточную диагностику степени поражения шейки матки, а также отсутствие утвержденных лечебных алгоритмов и стандартов последующего наблюдения за пациентками с заболеваниями шейки матки вирусного генеза (за исключением стадий инвазивного рака) обусловили актуальность изучаемой проблемы.
Цель работы: выявить диагностические критерии и разработать лечебный алгоритм при вирусных поражениях шейки матки.
Материалы и методы
Обработку полученных результатов производили с применением стандартных пакетов программ прикладного статистического анализа (Microsoft Excel, 2007). Статистическая обработка данных проведена с помощью вариационной статистики с вычислением средних величин (М), ошибки средней (м), квадратичного отклонения, выборочной дисперсии, вариабельности. При сравнении показателей по группам статистическую значимость различий вычисляли с использованием непараметрических критериев статистической оценки, в выборках небольшого объема n Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
При этом никакого местного лечения пациентки не получали. Цитологически в мазках с экзоцервикса отмечался типичный для герпеса метаморфоз клеток и их ядер. Размер клеток был увеличен, они имели крупные, гиперхромные ядра, содержащие базофильные включения, окруженные зоной просветления. Также встречались и многоядерные клетки. В полученных цитограммах сохранялась стратификация слоев и вертикальная анизоморфность клеток, отсутствовали признаки интраэпителиальных неопла-зий в виде LSIL (Low grade Squamous Intraepithelial Lesion) и HSIL (High grade Squamous Intraepithelial Lesion) . При
морфологическом исследовании биоптатов шейки матки, выполненных 13 пациенткам на 2 день заболевания, в участках поражения отмечался некроз, лимфоплазмо-цитарная реакция различной степени выраженности без признаков цервикальной интраэпителиальной неопла-зии (ЦИН). Несмотря на малочисленность наблюдений, мы пришли к заключению, что цервициты, ассоциированные с вирусом герпеса, не требуют применения деструктивных методов и средств, обладающих регенераторной активностью, поскольку период герпетических высыпаний длится в среднем от 3 до 5-7 дней, после чего эпителий шейки матки полностью восстанавливается. В тех случаях, когда герпесвирус был обнаружен методом ПЦР с поверхности экзоцервикса или из цервикального канала без цитологического и (или) кольпоскопического подтверждения, лечебные мероприятия должны быть направлены на поддержание иммунитета шейки матки и нормального биоценоза влагалищной среды.
Фото 1. Цервицит, ассоциированный с ВПГ-2
Фото 1. ный с ВПЧ
Фото 2. Цервицит, ассоциированный с Фото 2. Цервицит, ассоциирован-ВПГ-2 ный с ВПЧ
и перинуклеарным гало (койлоцитоз), двух- и многоядерные клетки. Заключение морфолога: хронический цервицит — у 63 (34,1%), ЦИН 1 — у 98 (53,0%), ЦИН
2 — у 17 (9,2%), ЦИН 3 — у 7 (3,7%) из 185 исследований. Лечебная тактика зависела от степени поражения цервикального эпителия. В настоящее время отсутствуют литературные данные, свидетельствующие о приоритете консервативных методов лечения ЦИН. При ЦИН 2 и
3 нами проводилась радиоволновая конизация с помощью петли — треугольного паруса, который погружался в цервикальный канал, не доходя 1-2 мм до внутреннего зева, и затем по часовой стрелке, начиная с 9 часов (шейка как циферблат), петля-парус поворачивалась по кругу, возвращаясь в первичную точку. Данная процедура выполнена 24 пациенткам, не имела осложнений, как во время манипуляции, так и спустя 3, 6 и 12 месяцев. Выполненные в обозначенные сроки кольпоскопия, мазки на атипические клетки из цервикального канала, скрининг ВПЧ методом ПЦР подтвердили цервикальное благополучие. ЦИН 1 имела 2 варианта лечения. 56 (57,1%) пациенткам был применен первично — консервативный метод лечения, который включал наблюдение каждые 3 месяца с использованием цитологического и кольпоскопического исследований и продолжался до 2-х лет, в течение которых у 42 (75,0%) пациенток произошла элиминация ВПЧ, а у 14 (15%) — отрицательные изменения: расширилась зона поражения ВПЧ, с большим разнообразием кольпоскопических картин с преобладанием сосудистых инверсий и микропапил-лярным АБЭ. В этих случаях после повторного морфологического исследования была выполнена аблация эпителия экзоцервикса с помощью лазера или аргона с последующим назначением одного из противовирусных препаратов (изопринозин или панавир) согласно рекомендациям — инструкциям из листков-вкладышей
информации для потребителей, одобренных Фармакологическим государственным комитетом
Второй вариант лечения с использованием различных методов аблации (лазер или аргоноплазменная коагуляция) сразу после выполнения диагностического стандарта был применен у 42 (42,9%) пациенток. При проведении кольпоскопии через 3 и 6 месяцев у 12 (28,6%) были обнаружены признаки папилломавирусной инфекции, что подтвердило тезис о вероятной персистенции ВПЧ и большей распространенности процесса, чем определялось кольпоскопически, что потребовало дополнительных лекарственных и местных деструктивных мероприятий. В тех случаях, когда гистологическое заключение звучало как хронический цервицит, при отсутствии деформации шейки матки, кист, эктропиона, за женщинами осуществлялось динамическое наблюдение с цитологическим и кольпоскопическим контролем в течение 2-5 лет. У женщин без сопутствующих заболеваний, передаваемых половым путем, и иммунодефицитных состояний латентные формы ПВИ за годы наблюдений не реализовались в цервикальные интраэпителиальные неоплазии.
Таким образом, при вирусных поражениях шейки матки в большинстве наблюдений жалобы у пациентов отсутствуют или носят неопределенный характер, но имеются специфические кольпоскопические, цитологические и морфологические критерии, позволяющие совместно с ПЦР установить диагноз. Дальнейшие лечебные мероприятия зависят от вида вируса и степени поражения цервикального эпителия. Так, при обнаружении цервицита, ассоциированного с ВПГ-2, достаточно назначения таблетированных противовирусных препаратов (ацикловир, валтрекс) в стандартных дозировках, местное лечение не целесообразно. При папил-ломавирусных поражениях необходимо использовать комбинированный метод терапии, включающий локальную деструкцию очагов ПВИ (лазер, крио-, аргон, радиоволна) с назначением системных (изопринозин, панавир) и локальных иммунопрепаратов (генферон). Постлечебный мониторинг важен только при ПВИ и должен включать цитологическое исследование, коль-поскопию, ПЦР на ВПЧ через 3, 6, 12 месяцев после лечения в связи с динамичным течением ПВИ, его способностью к элиминации (70%) или клеточной трансформации в ЦИН и рак шейки матки.
1. Дмитриев Г.А., Биткина О.А. Папилломавирусная инфекция. — М., 2006. — С. 3-26.
2. Кондриков Н.И. Патология матки. — М., 2008. — С. 1194.
3. Мелехова Н.Ю. Вирусные поражения гениталий у женщин. — Смоленск, 2005. — С. 4-48.
4. Молочков В.А., Семенова Т.Б., Киселев В.И., Молочков
А.В. Генитальные вирусные инфекции. — М.: Бионом, 2009. — С. 5-151.
5. Прилепская В.Н. Роговская С.И., Кондриков Н.И., Сухих Г.Т. Папилломавирусная инфекция: диагностика, лечение и профилактика. — М.: МЕДпресс-информ, 2007. — С. 12-49.
6. Роговская С.И. Папилломавирусная инфекция у женщин и патология шейки матки. — М.: ГЕОТАР-Медиа, 2011. — 23с.
Частота гистологически подтвержденных дисплазий ШМ, по собственным данным, у небеременных женщин, обусловленных ВПГ, составляет 12,3 ± 3,2 %, что достоверно ниже, чем при ВПЧ — 20,9 ± 3,8 %. Аналогичная ситуация сохраняется и при беременности [П. С. Русакевич, 2000].
Генитальный герпес. При первичном инфицировании ВПГ и дисплазиях ШМ в ранние сроки беременности более целесообразно беременность прервать. Это связано с затруднениями в проведении качественной терапии. Если инфицирование ВПГ возникло до беременности или заболевание проявилось в более поздние сроки гестации, проводят комплекс профилактических (УЗИ-контроль) и лечебных (курсовая терапия) мероприятий. Вопрос прерывания беременности при этом решается сугубо индивидуально, в зависимости от тяжести основной инфекции, степени дисплазии, ее регресса от проводимой терапии.
Лечение должно быть направлено на угнетение возбудителя инфекции, повышение иммунореактивности организма, регрессию дисплазии. При этом учитывают триместр беременности, фазу и стадию клинического течения заболевания (острая, рецидив, разрешение или затухание инфекции).
Для практических врачей рекомендуется следующее лечение герпетической инфекции ШМ во время беременности [И. М.Арестова, С. Н.Занько, 2004]. Выбор медикаментозных препаратов проводится с учетом специфической и неспецифической антивирусной активности, иммунобиологических свойств, действия на маточно-плацентарный кровоток, отсутствия тератогенного влияния на плод.
Фаза I (острая инфекция либо рецидив ВПГ) в триместре беременности. Фармакологическое лечение осуществляют у беременных с ВПГ и патологией ШМ базисным препаратом ацикловиром. Тератогенный и эмбриотоксический эффект его не доказан.
Однако показания к назначению должны быть четко регламентированы:
• первичный генитальный герпес;
• типичная форма рецидива инфекции;
• ВПГ у беременной, подтвержденный тонкими методами (ПЦР, антиВПГ IgM, IgM+IgG), в сочетании с другими осложнениями беременности (угроза прерывания, симптомы внутриутробного инфицирования).
Ацикловир назначают по 200 мг (1 табл.) 5 раз в сутки в течение 5 дней. При тяжелых формах герпетической инфекции, особенно в поздние сроки беременности, ацикловир (виролекс, медовир и др.) вводят внутривенно капельно каждые 8 ч (5 мг/кг массы тела) в 0,89 % растворе натрия хлорида в течение 5 дней (иногда — до 14 дней).
а-интерферон вводят в разведенном состоянии (содержимое ампулы растворяют в 2 мл воды) интраназально в каждый носовой ход по 0,25 мл (5 капель) с интервалом 1—2 ч не менее 5 раз в сутки в течение 2—3 дней. Аскорбиновую кислоту (природный антиоксидант) назначают по 1,0 г 2 раза в сутки в течение 15 дней.
Из немедикаментозных методов наиболее показано НИЛИ в виде ГНЛ, используемого локально на ШМ (сфокусированный пучок, мощность излучения 10—12 мВт, расстояние 10—15 см, экспозиция 10—15 мин) либо внутривенно.
Внутривенное лазерное облучение крови (BJ10K) осуществляют через лазерный световод (диаметр 400 мкм), введенный в локтевую вену путем венепункции (мощность излучения на выходе 1,5 мВт, экспозиция 30 мин, плотность мощности на конце световода 1200 мВт/см2) в течение 5— 8 дней. В настоящее время (отсутствие стекловолоконных световодов, опасность СПИДа и необходимость использования одноразовых световодов) с одинаковым успехом (94,4 %) более широко применяют ЧЛОКв кубитальной области (10—12 процедур ежедневно). Подведение излучения осуществляют дистанционным либо контактным путем (плотность мощности 100-150 мВт/см2).
Цитостатическая терапия очагов ВПЧ противопоказана. Из химических деструктивных методов при беременности допускается использование только 80—90 % раствора трихлоруксусной кислоты (аппликации 1 раз в неделю в течение 5—6 нед.) и только при локализации очагов на вульве и во влагалище. В последние годы для этих целей начали применять колломак.
Иммунотерапию осуществляют препаратами: виферон (ректальные свечи, мазь), кипферон интравагинально, а-токоферола ацетатом с АО-защитой (внутримышечно, внутрь) или природным препаратом, содержащим 3 фракции витамина Е, селект с минералом селеном (1—2 капсулы вдень). Из отечественных препаратов внутрь используют натуральный витамин Е — виардо с небольшими дозами аскорбиновой кислоты и питьем внутрь зеленого чая.
Беременным с ВПЧ-поражением в нижнем отделе генитального тракта не противопоказано лечение:
• биоэнергодобавкой ЭПАМ-24 (эмульсия прополиса, активированная модифицированная с травами) — по 10 капель эмульсии в день;
• фитоадаптогенами (эхинацея и др.);
• спирулиной (микроводоросль);
• препаратами рыбьего жира (эйконол, эйкален, азеликапс)',
• повышенными (10 доз) дозами пробиотиков (лактобак-терин, диалакт, бифидумбактерин и др.) в виде 3 прерывистых курсов (по 10 дней) местного лечения (влагалищные свеЧи либо рыхлые тампоны) с интервалом в 2 нед.
Оказывает антисептическое, антибактериальное, противовирусное и противогрибковое действие. Используют препарат в виде раствора в разведении водой 1:10 для орошений влагалища длительно или вводят рыхлые тампоны во влагалище с раствором в разведении 1:20 либо кремом малавит (малавтилин) на ночь. Отмечена высокая эффективность лечения маслом чайного дерева (тампоны, ванночки).
Системную энзимотерапию в период беременности при поражении ВПЧ шейки матки (доброкачественный и/или предраковый процесс) проводят ферментами (Бобэнзим).
При ВПЧ-инфекции гениталий у беременных используют иммуностимуляцию ГНЛ (БЛОК, ЧЛОК), местную озонотерапию.
Читайте также:


