Вирусные инфекции герпесы корь краснуха
Краснуха. Наибольшую опасность для эмбриона представляет вирус краснухи. Риск заражения краснухой существует при отсутствии в крови женщины антител к антигену вируса.
При заболевании краснухой в первые 2 мес беременности вероятность инфицирования эмбриона достигает 80%, а возникновения уродств — 25%. Поражение эмбриона вирусом может закончиться его гибелью (эмбриотоксический эффект) или возникновением врожденных пороков сердца, глухоты, катаракты, микроофтальмии, хориоретинита и микроцефалии. Инфицирование плода в более поздние сроки может сопровождаться появлением у новорожденного типичных кожных высыпаний.
Высокий риск возникновения эмбриопатий при заболевании краснухой или контакте с больным краснухой в первые 3 мес беременности требует ее прерывания.
По рекомендации ВОЗ женщинам детородного возраста вне беременности исследуют кровь на антитела к вирусу краснухи. Оптимальной мерой профилактики считается иммунизация вакциной краснухи девочек и женщин детородного возраста, не имеющих антител к вирусу краснухи.
Цитомегаловирус является наиболее распространенным вирусом, передающимся плоду во внутриутробном периоде.
При цитомегалии отмечается высокий риск прерывания беременности, самопроизвольного выкидыша, неразвивающейся беременности, преждевременных родов, антенатальной гибели плода, аномалий развития, многоводия. Ультразвуковыми маркерами инфицирования плода могут быть микроцефалия, кальцификаты в головном мозге, вентрикуломегалия, гиперэхогенность кишечника. В I и II триместрах беременности вероятность инфицирования эмбриона/плода наименьшая, к концу беременности она достигает 40%.
Выделение цитомегаловируса у беременной не означает острого заболевания. Часто формируется бессимптомное вирусоносительство или субклиническая хроническая инфекция. У серопозитивных беременных возможны обострение и реактивация процесса с развитием внутриутробной инфекции. Наивысший риск внутриутробного поражения плода связан с первичной цитомегаловирусной инфекцией, которая возникает у 1—4% беременных. При хронической или латентной инфекции у беременных показано сероиммунологическое обследование 1 раз в 1,5— 2 мес.
Лечение во время беременности заключается в проведении курсов пассивной иммунизации противоцитомегаловирусным иммуноглобулином (во 2-й половине беременности). По показаниям назначают специфический противовирусный препарат (ацикловир), а также виферон, который оказывает иммуномодулирующее и антиоксидантное действие.
Вопрос о прерывании беременности решается индивидуально в зависимости от выявленной у плода патологии.
Ранними проявлениями у новорожденного являются желтуха, гепато-, спленомегалия, геморрагический синдром. У новорожденных с врожденной цитомегаловирусной инфекцией вирус обнаруживают в моче, слюне, спинномозговой жидкости. Летальность при врожденной цитомегаловирусной инфекции достигает 20—30%; у 90% выживших детей отмечаются поздние осложнения в виде потери слуха, задержки умственного и физического развития, хориоретинита, атрофии зрительного нерва, нарушение роста зубов и т.д.
Эффективной специфической противовирусной терапии у детей, как и у взрослых, не существует. Для снижения виремии рекомендуют специфический антицитомегаловирусный иммуноглобулин.
Вирус простого герпеса. Инфицирование плода происходит восходящим (из шейки матки) и трансплацентарным (гематогенным) путем. Инфекционные поражения плаценты и плода, формирование врожденных пороков развития, антенатальная гибель плода при герпетической инфекции возможны в любом сроке гестации. Интранатально при хроническом герпесе инфицируются 0,5—1% плодов; при остром генитальном герпесе и обострении хронического риск инфицирования плода в родах достигает 40%. Возможно и постнатальное поражение новорожденных при герпетических проявлениях у матери.
При первичном инфицировании женщины в ранние сроки беременности необходимо ставить вопрос о ее прерывании. При возникновении заболевания в более поздние сроки или при инфицировании до беременности проводят динамический ультразвуковой контроль развития и состояния плода. Курсовая терапия, включает в себя противовирусные препараты (во 2-й половине беременности) (ацикловир) и иммуномодуляторы. Проведение противовирусной терапии в I триместре беременности нежелательно.
Метод родоразрешения при герпетической инфекции зависит от наличия или отсутствия поражения половых органов к моменту родов. При герпетическом поражении половых органов в конце беременности рекомендуется родоразрешение путем кесарева сечения.
У новорожденных возможны локализованные герпетические поражения кожи или глаз (офтальмогерпес). Диссеминированный процесс может проявляться признаками сепсиса. Везикулярные элементы на слизистых оболочках и коже являются важным диагностическим критерием заболевания. Для диагностики исследуют содержимое везикул. При всех клинических формах неонатальной герпетической инфекции назначают ацикловир и иммуномодуляторы.
Авторы: Г.М. Савельева, Р.И. Шалина, Л.Г. Сичинава, О.Б. Панина, М.А. Курцер
Сферическая форма, диаметр 150 – 200 нм. Содержит двунитевую линейную ДНК. Вирус окружён капсидом, состоящим из 162 капсомеров. Снаружи вирус окружает оболочка с гликопротеиновыми шипами, сформированными из внутреннего слоя ядерной мембраны клетки. Пространство между капсидом и оболочкой называется тегумент (который содержит вирусные белки и ферменты, необходимые для инициации репликации).
1) типоспецифические (гликопротеины внешней оболочки). По нему определяется серотип (в РН, РСК).
2) Группоспецифический (белки нуклеокапсида – одинаковы для всех герпесвирусов).
В различных культурах клеток.
Цитопатическое действие (ЦПД) – образование гигантских многоядерных клеток с внутренними ядерными включениями.
После прикрепления к рецепторам клетки оболочка вириона сливается с клеточной мембраной. Освободившийся нуклеокапсид доставляет в ядро клетки ДНК вируса. Далее происходит транскрипция части вирусного генома (с помощью клеточной ДНК-зависимой РНК-полимеразы). Образовавшиеся ИРНК проникают в цитоплазму где происходит синтез (трансляция) самых ранних α-белков, обладающих регулирующей активностью. Затем синтезируются ранние β-белки – ферменты, включая ДНК-зависимую ДНК-полимеразу и тимидинкиназу, участвующие в репликации геномной ДНК вируса. Поздние γ-белки являются структурными белками, включая капсид и гликопротеины (А, В, С, D, E, F, G, X). Гликопротеины диффузно прилегают к ядерной оболочке. Формирующийся капсид заполняется вирусной ДНК и почкуется через модифицированные мембраны ядерной оболочки. Перемещаясь через аппарат Гольджи, вирионы транспортируются через цитоплазму и выходят из клетки путём экзоцитоза или лизиса клетки.
Чувствителен к УФ-лучам. Устойчив к ультразвуку, низким температурам, замораживанию и оттаиванию.
Источник инфекции – больной и бактерионоситель. Путь передачи: контактный (поцелуи), половой, воздушно-капельный, трансплацентарный.
Выделены следующие популяции вирусов герпеса:
1) Вирус простого герпеса – ВПГ тип 1 (Herpes simplex virus тип 1 – HSV-1),или герпесвирус человека ГВЧ-1;
2) Вирус простого герпеса – ВПГ тип 2 (Herpes simplex virus тип 2 – HSV-2),или герпесвирус человека ГВЧ-2;
3) Вирус ветряной оспы – опоясывающего герпеса (Varicella-zoster virus – VZV), или герпесвирус человека ГВЧ-3;
4) Вирус Эпстайна-Барр (или Эпштейна-Барр) – ВЭБ (Epstein-Barr virus, EBV), или герпесвирус человека ГВЧ-4;
5) Цитомегаловирус – ЦМВ, или герпесвирус человека ГВЧ-5;
6) Герпесвирус человека тип 6 - ГВЧ-6 (Human herpesvirus – HHV-6), или герпесвирус человека ГВЧ-6;
7) Герпесвирус человека тип 7 - ГВЧ-7 (Human herpesvirus – HHV-7);
8) Герпесвирус человека тип 8 - ГВЧ-8 (Human herpesvirus – HHV-8).
Семейство Herpesviridae включает 3 подсемейства, отличающиеся по структуре генома, тканевому тропизму, цитопатологии и локализации латентной инфекции:
I. Подсемейство Alphaherpesvirinae (ВГП-1, ВГП-2, VZV). Для них характерен быстрый рост. Вирусы размножаются в эпителиальных клетках, вызывая цитолитическое действие. В нейронах вызывают латентную, персистирующую инфекцию.
II. Подсемейство Betaherpesvirinae(ЦМВ, ГВЧ-6, ГВЧ-7). Для них характерен медленный рост (латентная инфекция) в клетках эпителия слюнных желез, в гландах, почках, лимфоцитах. Вирусы оказывают цитомегалическое действие (ЦМВ) и лимфопролиферативное действие.
III. Подсемейство Gammaherpesvirinae –вирусы (ВЭБ) растут в лимфобластных клетках, оказывают лимфопролиферативное действие. Вызывают латентную инфекцию в лимфоидной ткани, лимфоцитах, эпителиальных клетках рта и глотки, слюнных желез. ВЭБ вызывает размножение В-лимфоцитов и персистирует в них.
Вирус простого герпеса относится к семейству Herpesviridae, роду Simplexvirus. Вызывает простой герпес (herpes simplex), характеризующийся везикулёзными высыпаниями на коже, слизистых оболочках, поражением ЦНС и внутренних органов, а так же пожизненным носительством (персистенцией) и рецидивами болезни.
Вирус простого герпеса - одна из самых распространённых вирусных инфекций человека, характеризующаяся лихорадочным состоянием и пузырьковыми высыпаниями, которые чаще всего локализуются на коже и слизистых оболочках. Важная особенность герпесвирусов – это пожизненное носительство и частые рецидивы болезни.
Вирусная природа простого герпеса установлена У. Грютером в 1912 году.
Морфология. Вирионы имеют овальную форму, диаметром 120 – 179 нм. Состоят из сердцевины, содержащей линейную двунитчатую, ДНК и наружной липопротеидной оболочки с шипами гликопротеидной природы. Антигенные варианты вируса не обнаружены.
Вирус простого герпеса включает 2 типа: ВПГ-1 и ВПГ-2. Распространён повсеместно, поражает большую часть населения Земли и существует в организме в латентной форме до момента реактивации.
ВПГ-1 поражает преимущественно область рта, глаз, ЦНС, а ВПГ-2 – гениталии, за что и получил название генитального штамма.
Исследуют содержимое герпетических везикул, слюну, соскобы с роговой оболочки глаз, кровь, сперму, мочу, цереброспинальную жидкость и мозг (при летальном исходе).
В мазках, окрашенных по Романовскому-Гимзе, наблюдают синцитий- гигантские многоядерные клетки с увеличенной цитоплазмой и внутриядерными включениями Каудри. Заражают культуру клеток HeLa, Hep-2, человеческих эмбриональных фибробластов. Проводят внутримозговое заражение куриных эмбрионов или мышей-сосунков, у которых развивается энцефалит. Идентификация вируса проводится с помощью РИФ и ИФА с использованием моноклональных антител. Наряду с ИФА и РИФ, так же проводится ПЦР.
Серодиагностику проводят с помощью РСК, РИФ, ИФА и РН (реакции нейтрализации) по нарастанию титра антител (IgM, IgG).
В результате первичной герпетической инфекции в организме образуются сывороточные и секреторные антитела (как в системном кровотоке, так и в тканях и органах), которые обуславливают иммунитет к первичному герпесу, но не препятствуют сохранению вируса и возникновению рецидивов. Основное значение в развитии рецидивирующего герпеса имеет состояние клеточного иммунитета.
Вирус ветряной оспы и опоясывающего герпеса(Varicella-zoster virus; VZV) относится к семейству Herpesviridae, роду Varicellovirus. Имеет самый малый геном среди герпесвирусов. Вирус вызывает две болезни: ветряную оспу и опоясывающий герпес.
Заболевание распространено повсеместно, восприимчивость к возбудителю очень высокая. Эпидемические вспышки наблюдаются в осенне-зимний период, главным образом в организованных коллективах.
Ветряная оспа (varicella) встречается главным образом у детей. Протекает с лихорадкой, интоксикацией, сыпью в виде везикул с прозрачным содержимым. Вирус передаётся воздушно-капельным путём. Источник инфекции только больной человек. Выделение вируса происходит при нарушении целостности пузырьковых высыпаний.
Опоясывающий герпес (herpes zoster), или опоясывающий лишай, - эндогенная инфекция взрослых, перенесших в детстве ветряную оспу. Заболевание не имеет сезонности, в отличие от ветряной оспы. Болезнь сопровождается везикулёзной сыпью по ходу нервов, лихорадкой и неврологическими нарушениями. Опоясывающим герпесом болеют в основном взрослые; болезнь развивается в результате реактивации вируса, персистирующего в организме, т.е. вируса, сохранившегося после перенесенной в детстве ветряной оспы. Больные опоясывающим герпесом могут быть источником ветряной оспы детей. Вирус может длительно сохраняться в нервных клетках межпозвоночных узлов (и может активизироваться в результате травм и на фоне ослабления иммунитета).
Патогенез и клиника.
Входные ворота – слизистая оболочка дыхательных путей, где вирусы размножаются, затем проникают в кровь, поражая эпителий кожи и слизистых оболочек (дерматотропизм).
Инкубационный период составляет 14 – 21 день. Заболевание характеризуется гипертермией и везикулёзной сыпью на теле и слизистых оболочках рта, зева. Высыпания похожи на сыпь при натуральной оспе (отсюда и название болезни). после отпадения корок, рубцов не остаётся. Возможны осложнения в виде пневмонии и энцефалита (бывают редко).
Вирионы имеют овальную форму диаметром 120 – 179 нм, содержит линейную двунитчатую ДНК. На наружной оболочке имеются шипики гликопротеидной природы. Наружная оболочка имеет липопротеидную природу.
Культивирование вируса производят в первичных и перевиваемых культурах клеток с цитопатическим эффектом (симпласты). Репродукция вируса сопровождается образованием внутриядерных включений.
Исследуют содержимое высыпаний, отделяемое носоглотки и кровь. Вирус выявляют в мазках-отпечатках, окрашенных по Романовскому-Гимзе, по образованию синцития и внутриядерных включений (тельца Липшютца). Вирус растёт (после длительного инкубационного периода) в человеческих диплоидных фибробластах. Идентифицируется вирус в РИФ, РСК, ИФА и РН.
Для серодиагностики применяют ИФА, РСК и РН.
После перенесенной ветряной оспы формируется пожизненный иммунитет, который, однако, не препятствует сохранению вируса в организме и возникновению у некоторых людей рецидивов опоясывающего герпеса.
Цитомегаловирус,или вирус цитомегалии, относится к семейству herpesviridae, роду Cytomegalovirus. Вирус цитомегалии (от греч. cytos – клетка, megas – большой) вызывает инфекцию человека, характеризующуюся поражением многих органов и тканей. Протекает разнообразно – от пожизненной латентной инфекции до тяжёлой острой генерализованной формы с летальным исходом.
Наибольшую опасность представляет врождённая цитомегаловирусная инфекция. Вирус передаётся контактно-бытовым путём, респираторно, трансплацентарно и через кровь.
Вирус имеет самый большой геном среди герпесвирусов. Реплицируется только в клетках человека (фибробластах, эритроцитах и макрофагах). Вызывает латентную инфекцию в мононуклеарных лимфоцитах, клетках стромы костного мозга и других клетках.
Исследуют кровь, грудное молоко, мочу, слюну, отделяемое цервикального канала и спинномозговую жидкость. Инфицированные клетки в организме человека характеризуются увеличенными размерами (25-35мкм) и внутриядерными включениями в виде “глаза совы” (окраска гемотоксилином-эозином). Вирус выделяют в культуре клеток. Идентификацию проводят с помощью ПЦР или в РИФ и ИФА с использованием моноклональных антител. Антитела к вирусу (IgM, IgG) в сыворотке больных определяют в ИФА, РСК, РН и др.
Специфические методы профилактики отсутствуют. Лиц с ослабленным иммунитетом оберегают от контактов с инфицированными людьми, детьми с врожденной цитомегалией, которые могут до 5 лет выделять вирус в окружающую среду. При рождении ребёнка с врождённой цитомегалией, повторная беременность может быть рекомендована не ранее чем через 2 года (срок персистенции вируса).
Вирус Эпстайна-Барр (Эпштейна-Барр) – ВЭБ относится к семейству Herpesviridae, роду Lymphocryptovirus. Вызывает лимфопролиферативные болезни, инфекционный мононуклеоз, интоксикацию, поражение нёбных и глоточных миндалин, увеличение лимфатических узлов, печени, селезёнки, изменения в крови.
Вирус Эпстайна-Барр имеет ядерные антигены – nuclear antigens (EBNAs) 1, 2, 3А, 3В, 3С; латентные мембранные протеины (LMPs) 1, 2 и две маленькие Эпстайн-Барр-кодирующие РНК (EBER) молекулы – EBER1 и EBER2. EBNAs и LMPs являются ДНК-связывающими белками, считающимися основными для развития инфекции (EBNA-1), иммортализации (EBNA-2) и других целей. (LMPs) – мембранные белки с онкогеноподобным действием.
Патогенез и клиника.
Вирус Эпштейна-Барр вызывает размножение В-лимфоцитов и персистирует в них. Обуславливает латентную инфекцию в лимфоидной ткани, эпителиальных клетках рта и глотки, слюнных желез. ВЭБ вызывает бессимптомную, хроническую или острую инфекцию в виде инфекционного мононуклеоза, а так же лимфопролиферативные болезни.
1) Инфекционный мононуклеоз – характеризуется высокой лихорадкой, недомоганием, фарингитом, лимфаденопатией, спленомегалией.
2) Хроническая инфекция – может развиваться как циклическая рекуррентная болезнь. Сопровождается низкой лихорадкой, повышенной утомляемостью, головной болью и воспалением горла.
3) Лимфопролиферативные болезни – так же могут индуцироваться ВЭБ, который является митогеном для В-лимфоцитов. Способствует развитию опухолей. Люди с дефектом Т-клеточного иммунитета, вместо инфекционного мононуклеоза могут страдать поликлональной лйекемия-подобной В-клеточной пролиферативной болезнью и лимфомой. Возможно так же развитие Х-связанной лимфопролиферативной болезни. Реципиенты трансплантата после иммуносупрессивной терапии являются группой риска для посттрансплпнтационной лимфопролиферативной болезни после контакта с вирусом или реактивации латентного вируса. Подобные болезни развиваются у больных с ВИЧ-инфекцией. Африканская лимфома Беркитта (эндемическая лимфома) ассоциирована с малярией в Африке. Большой процент поражения с лимфомой Ходжкина, опухолевые клетки носоглоточной карциномы, эндемичной на Востоке, так же содержат последовательности ВЭБ. В отличие от лимфомы Брекитта, в которой опухолевые клетки получены из лимфоцитов, опухолевые клетки носоглоточной карциномы имеют эпителиальное начало.
4) Волосистая оральная лейкоплакия – характерное для СПИДа поражение слизистой оболочки рта.
Инфекционный мононуклеоз документируется обнаружением атипичных клеток (лимфоцитов), лимфоцитозом (моноциты составляют 60 – 70% белых кровяных клеток с 30% атипичных лимфоцитов). Применяют так же вспомогательные реакции (агглютинация эритроцитов барана сывороткой крови больного). Недавняя ВЭБ-инфекция выявляется по различным показателям: обнаружение IgM-антител к вирусному капсидному антигену (VCA), повышение титра EBNA и др.
1) реакция Пауля-Бунели (с эритроцитами барана) – АТ к эритроцитам барана.
2) Реакция Коффа-Бауэрра (с эритроцитами лошади)
3) Проверка на ВИЧ.
Специфическая профилактикаи лечение не разработаны.
49. Вирус герпеса. Вирус краснухи
Вирус герпеса. СемействоHerpesviridae включает в себя подсемейства:
1) a-herpesviruses (I и II типов, герпес-зостер);
Относятся к ДНК-овым вирусам. ДНК двухнитевая, линейная. Капсидная оболочка кубический тип симметрии. Имеется суперкапсидная оболочка образует шиповидные отростки.
Герпес-вирусы относительно нестабильны.
a-герпес типа I вызывает афтозный стоматит в раннем детском возрасте, лабиальный герпес.
a-герпес типа II вызывает генитальный герпес, герпес новорожденных. Герпес-зостер является возбудителем опоясывающего лишая и ветряной оспы..
После перенесенной инфекции остается пожизненный иммунитет.
Вирус пожизненно персистирует в нервных ганглиях. При снижении защитных сил организма происходит развитие вирусной инфекции.
B-герпес (цитомегаловирус) при размножении в клетках культуры вызывает цитопатические изменения. Имеет сродство с клетками слюнных желез и почек, вызывая в них образование крупных многоядерных включений. При развитии заболевания имеют место вирусемия, поражение внутренних органов, костного мозга, ЦНС, развитие иммунопатологических заболеваний.
g-герпес-вирус (вирус Эпштейна-Бара) вызывает инфекционный мононуклеоз.
Вирус краснухи
Относится к семейству Togaviridae, роду Rubivirus.
Это сферические оболочечные вирусы с икосаэдральным нуклеокапсидом, заключенным в липидную оболочку.
Геном образует однонитевая молекула +РНК.
У человека вирус вызывает краснуху. Основной путь передачи возбудителя – воздушно-капельный. При выздоровлении формируется пожизненная невосприимчивость.
Характерный признак заболевания – пятнисто-папулезная сыпь бледно-розового цвета, наиболее обильная на разгибательных поверхностях конечностей, спине и ягодицах. Через 2–3 дня кожные элементы исчезают, не оставляя пигментации и шелушения. Взрослые переносят краснуху тяжелее: температура может достигать 39 °C, возможны сильные головные боли и миалгии, выраженные катары слизистой оболочки носа и конъюнктивы.
Наибольшую опасность представляет инфицирование плода во время беременности.
Вирус малоустойчив во внешней среде, погибает при воздействии физических и химических факторов.
1) средства этиотропной терапии отсутствуют;
2) беременным, контактировавшим с больным, профилактически вводят специфический иммуноглобулин.
Специфическая профилактика: живая аттенуироваиная вакцина; иммунизацию женщин детородного возраста следует проводить лишь при отсутствии беременности.
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
Вирус — животное — человек Шаг за шагом мы проследили долгий и сложный путь, которым ученые шли к объяснению отношений между вирусом Тягиня и комарами. Но это лишь одно звено (важное, но не единственное) в той цепи, по которой в природе циркулирует инфекция. Не менее
53. Вирус бешенства. Флавивирусы Вирус бешенства. Относится к семейству Rhabdoviridae, роду Lyssavirus.Рабдовирусы отличают пулевидная форма, наличие оболочки, спиральная симметрия; геном образован РНК.Бешенство – острая инфекция ЦНС, сопровождающаяся дегенерацией нейронов
54. Вирус гепатита А и В Вирус гепатита А относится к семейству пикорнавирусов, роду энтеровирусов.Вирус гепатита А по морфологии сходен с другими представителями рода энтеровирусов. Геном образует однонитевая молекула +РНК. Не имеет суперкапсидной оболочки.Основной
Вирус мозга? По мнению Ричарда Докинза (2005), распространение компьютерных вирусов, обычных биологических вирусов и различных идей (мемов), в том числе всевозможных суеверий, основано на одном и том же механизме. "Эгоистичный" и вовсе не обязательно приносящий пользу своему
2. Вирус герпеса Семейство Herpesviridae включает в себя подсемейства:1) a-herpesviruses (I и II типов, герпес-зостер);2) b-herpesviruses;3) g-aherpesviruses.Относятся к ДНК-овым вирусам. ДНК двухнитевая, линейная. Геном состоит из двух фрагментов: длинного и короткого. Нить ДНК намотана на центральную
3. Вирус краснухи Относится к семейству Togaviridae, роду Rubivirus.Это сферические оболочечные вирусы с икосаэдральным нуклеокапсидом, заключенным в липидную оболочку. Средняя величина рубивирусов – 60 нм. Поверхность вирусов покрыта гликопротеиновыми спикулами, содержащими
1. Вирус полиомиелита Относится к семейству Picornaviridae, роду энтеровирусов.Это относительно небольшие вирусы с икосаэдральной симметрией. Средний размер вирусных частиц – 22–30 нм. Устойчивы к действию жировых растворителей. Геном образует несегментированная молекула
ЛЕКЦИЯ № 26. ВИЧ (вирус иммунодефицита человека) 1. Структура ВИЧ относится к семейству ретровирусов.Вирион имеет сферическую форму, диаметром 100–150 нм. Кубический тип симметрии. Наружная (суперкапсидная) оболочка вируса состоит из бимолекулярного слоя липидов, который
1. Вирус бешенства Относится к семейству Rhabdoviridae, роду Lyssavirus.Рабдовирусы отличают пулевидная форма, наличие оболочки, спиральная симметрия; геном образован РНК. Средние размеры вириона – 180 ? 75 нм; один конец закруглен, другой плоский; поверхность выпуклая с шарообразными
1. Вирус гепатита А Вирус гепатита А относится к семейству пикорнавирусов, роду энтеровирусов.Вирус гепатита А по морфологии сходен с другими представителями рода энтеровирусов. Геном образует однонитевая молекула +РНК; он содержит три основных белка. Не имеет
2. Вирус гепатита В Относится к семейству Hepadnaviridae. Это икосаэдральные, оболочечные ДНК-содержащие вирусы, вызывающие гепатиты у различных животных и человека. Геном образует неполная (с разрывом одной цепи) кольцевая двухнитевая молекула ДНК. В состав нуклеокапсида
Рогатый кролик Вирус папилломы человека Истории о рогатых кроликах ходили на протяжении столетий. В конечном итоге они приобрели форму мифа о рогатом кролике. Если, пребывая в Вайоминге, вы зайдете в магазин, торгующий открытками, то у вас есть все шансы обнаружить на
Вирус кори тоже укрощен О том, что корь является вирусной инфекцией, стало известно в 1911 г., но выделить вирус удалось лишь в 1954 г. Десятки лет продолжалось изучение методов культивирования коревого вируса. Трудность изучения объяснялась особыми свойствами вируса. Вне
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!

Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
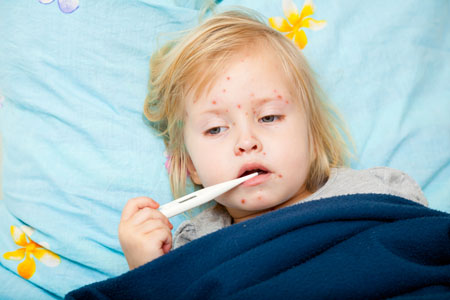
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Читайте также:


