Вред прививки от гриппа грипп

Нас убеждали, что болеть – это нормально. Простуды – привычное недомогание, которое у большинства бывает по нескольку раз в год. Вирусы подстерегают людей повсюду. В зимнее время грипп – обычное дело. Однако он часто дает серьезные осложнения на почки и сердце. Поэтому доктора рекомендуют пройти вакцинацию, чтобы забыть о болезни хотя бы на год. Задумываясь, стоит ли делать прививку от гриппа, за и против нужно взвешивать очень тщательно. Ошибки в этом вопросе чреваты неожиданными и печальными последствиями. Ведь не только грипп, но и прививки часто вызывают тяжелые осложнения и могут повлиять на всю дальнейшую жизнь человека.
Что такое прививка от гриппа
Вакцинация – это давний метод предотвращения заболеваний, известный еще с 18 века. Но эффективные противогриппозные вакцины были разработаны только в середине 20 века.
Ответ на вопрос, надо ли проводить вакцинацию, кроется в ее назначении. Вакцина против гриппа – это лекарственный препарат, который относится к группе биологических. Его основная задача – сформировать у человека иммунитет к вирусу гриппа. В составе вакцины находятся ослабленные или мертвые возбудители инфекции, либо их фрагменты. Они не могут спровоцировать болезнь, но зато помогают иммунитету сформировать антитела к ним.
С профилактической целью сейчас применяют 3 основных вида вакцин:
- Живые вакцины имитируют естественное инфицирование. Такие препараты вводят через носовые ходы. Их невысокая эффективность объясняется тем, что количество прижившегося вируса может быть разным, как и иммунный ответ.
- Инактивированные вакцины вводят подкожно. Это позволяет точно рассчитать дозу вируса.
- Субъединичные вакцины предназначены для пожилых людей с хроническими заболеваниями и детей до 2 лет. Это более мягкий метод по сравнению с первыми двумя, которые способны вызвать тяжелые последствия у людей с ослабленным иммунитетом.
Вакцину подбирает врач исходя из индивидуальных особенностей человека. Обязательно ли делать прививку? Каждый человек может сам решить, нужно ли ему вакцинироваться.
Как действует вакцина
Доктора поясняют, что механизм действия вакцины основан на стимулировании естественных защитных сил организма и на выработке иммунитета к определенному инфекционному агенту. В крови человека содержатся лимфоциты и лейкоциты, которые и призваны бороться с инфекцией, обезвреживая ее, а вакцина их подстегивает. При попадании чужеродных белков в организм, иммунная система в ответ вырабатывает антитела – белки, призванные уничтожить инфекцию.
Иммунной системе необходимо время на то, чтобы обнаружить опасность и устранить ее. Вирус успевает размножиться в организме. В конечном итоге иммунные клетки побеждают вирус, но эта длительная борьба сильно ослабляет организм. Тем не менее, иммунная система запоминает инфекционный агент, который вызвал болезнь. Поэтому, когда происходит повторное заражение тем же вирусом, иммунитет сразу же начинает с ним бороться и быстро побеждает. Болезнь либо вовсе не начинается, либо проходит в легкой форме.

Данный принцип действия иммунитета, по словам врачей, заложен и в вакцине. Ведь как известно, иммунитет реагирует не на сам агент, а на биохимические вещества, в нем содержащиеся. Соответственно, ввод в организм элементов вирусов, учит иммунитет их распознавать и быстро обезвреживать.
Однако если бы это было так, то многие заболевания, и тем более грипп, были бы побеждены навсегда, а эпидемий бы не было вовсе. Но по какой-то причине, все эти заболевания, против которых уже давно изобрели прививки, все еще существуют.
Почему вакцины неэффективны
Будет от прививки вред или польза зависит от того, насколько правильно ее подобрали. Вирусы склонны мутировать. Поэтому разработанная вакцина против определенного штамма, будет неэффективна против всех остальных. Таким образом, сделав прививку от гриппа, вызываемого одним агентом, человек может легко подхватить другой штамм гриппа и заболеть.
Из-за изменчивости вируса требуется постоянно менять и состав вакцины. Ежегодно гликопротеины вируса изменяются, поэтому через каждые пару лет, выработанный ранее иммунитет, дает человеку лишь частичную защиту от вируса.
Как правило, ежегодно ученые определяют одну разновидность гриппа, которая будет актуальна в этом году. Но у каждого есть шанс заболеть нераспространенной разновидностью гриппа. Также всегда можно заболевать другим простудным заболеванием с похожими симптомами. Это не будет грипп, и, соответственно, прививка против него не подействует. Прививание может оказаться неэффективным также и по той причине, что было сделано слишком поздно. Вакцинироваться против гриппа необходимо за пару недель до предполагаемой эпидемии. Максимальный срок – до середины ноября.
Нужно помнить о том, что прошлогодние вакцины неэффективны. Они разрабатывались для борьбы с другими штаммами гриппа. Поэтому тем, кто все же решил привиться, нужно спрашивать у клиники соответствующие документы, подтверждающие, что данная вакцина свежая, предназначенная для использования в этом году.
Вред от прививок
Если вакцинирование так полезно, то почему люди против прививок? Многие отказываются от них, даже если пройти вакцинацию предлагают бесплатно на предприятии.
Обычно сделать прививку рекомендуют самым уязвимым слоям населения:
- детям от 0,5 года;
- пожилым людям;
- школьникам и студентам;
- взрослым, которым приходится контактировать с большим количеством людей –медработникам, учителям, продавцам;
- людям, имеющим хронические заболевания, так как в сочетании с ними грипп приведет к тяжелым последствиям;
- беременным женщинам, так как грипп может серьезно навредить плоду.

Нужна ли прививка, будет легче решить после рассмотрения того, какие этапы вакцина проходит при изготовлении:
- Ученые культивируют возбудители определенного заболевания в специальной питательной среде, которая идеально подходит для размножения конкретного штамма вируса. Микроорганизмы выращиваются на биологических тканях, чаще всего нечеловеческих. И так как вирус невозможно абсолютно отделить от этих тканей, то частички их попадут в кровь пациента, которому будут вводить вакцину.
- Выращенные вирусы перед пересадкой человеку необходимо искусственно ослабить. Для этого их обрабатывают сильнодействующими биологическими ядами, которые также частично попадут в кровь при вакцинации. Обычно для ослабления штаммов применяют яд формальдегид или формалин. Это сильнодействующий мутагенный канцероген, провоцирующий аллергические реакции.
- Вред прививок обусловлен также тем, что при их разработке используют методы генной инженерии. При этом ДНК и РНК вирусов генетически модифицируют и рекомбинируют. Это позволяет создать антиген, который вызовет иммунный ответ организма человека.
- Чтобы стимулировать выработку организмом антител в вакцину добавляют гидроокись алюминия. Это чрезвычайно токсичное соединение, провоцирующее развитие аутоиммунных заболеваний. Это когда организм вырабатывает антитела, которые борются со здоровыми клетками. То есть иммунитет работает сам против себя.
- Для сохранения вакцины используют консервант мертиолят – соль ртути. Это вещество помогает защитить биологические жидкости от гниения. Мертиолят является сильным аллергеном, пестицидом, клеточным ядом. Он воздействует на нервную систему и головной мозг человека. Этот яд при вакцинации также проникает в кровь. Его уже запретили к использованию во многих цивилизованных государствах мира – США, странах ЕС и некоторых других странах. В РФ его до сих пор применяют при изготовлении вакцин АКДС, АДС-м, АД-м, вакцине против клещевого энцефалита, гемофильной инфекции, в некоторых вакцинах против гриппа, а также от гепатита В. Последнюю прививку делают новорожденным в роддоме.
Стоит ли делать прививку от гриппа и прочих болезней взрослому человеку, а тем более, ребенку, если они так опасны? Самым частым осложнением при введении вакцины от гриппа является аллергическая реакция. Обычно ее провоцирует входящий в состав куриный белок. При наличии аллергии на этот компонент от прививки следует отказаться.
Абсолютное противопоказание к любым видам прививок – тяжелые иммунодефицитные состояния. Нельзя вакцинироваться при недомогании, а также при обострении хронической патологии. Необходимо дождаться улучшения.
Среди других последствий прививок – тяжелые поражения нервной системы. К счастью прививки от гриппа они сопровождают редко.
Крайне губительно влияние прививок на иммунитет. Они его не формирует, а разрушают. В результате организм не способен бороться даже с легкими вирусами.
Стоит ли или нет делать ребенку прививку от гриппа, решают его родители. Без их согласия доктора не имеют права вколоть вакцину.
Негативные факты о прививках
Вред прививок доказывают и следующие факты:
- Прививки дают лишь временный эффект, повышая иммунитет. Поэтому их приходится регулярно повторять.
- Вакцины содержат канцерогенные вещества, тяжелые металлы, такие как алюминий и ртуть, яды, вирусы животных, чужой геном, неисследованные антибиотики и генетически модифицированные вирусы.
- Не существует доказательств эффективности прививок в предупреждении заболеваний.
- Вред вакцинации исследования подтверждают. Согласно данным, прививки зачастую становятся причиной синдрома внезапной детской смерти.
- Долгосрочные исследования на предмет безопасности прививок не проводились.
- Проведенные независимые исследования в Голландии и Германии показали, что дети, которым вводилась вакцина, болели больше непривитых.
- Невозможно определить безопасность и действенность комбинированных вакцин.
- В состав вакцин входит кровяная сыворотка приматов и других животных, а также фрагменты тканей и кровь эмбрионов, которые извлекли путем аборта.
- У привитых людей часто развиваются осложнения и различные аллергические реакции, в том числе анафилактический шок.
- Вакцинация может привести к нетрудоспособности и инвалидности.
Это лишь неполный список того, чем опасна прививка от гриппа.
Так что же делать? Выход один – необходимо поднимать естественный иммунитет человека. В каждом из нас заложен огромный ресурс, который большинство из нас не использует в течение жизни даже на десятую часть. Методов укрепления защитных сил организма множество – это и закалка, и спорт, и правильное питание. Здоровому организму прививки не нужны. Он и так болеть не будет.
Врачи против прививок выступают редко. В основном они пропагандируют вакцинацию, как самый надежный способ защититься от болезни. Но не стоит слепо доверять современной медицине и слушать мнение докторов. Бизнес на прививках приносит фармацевтическим корпорациям миллиардные прибыли, и при этом губит здоровье людей. Доказательством тому служат тысячи искалеченных судеб. Здравомыслящий человек сам способен сделать вывод из приведенных выше фактов, не станет поддаваться рекламе в СМИ и советам сомнительных гуру медицины.
А сейчас для вас еще информация к размышлению после просмотра этого видео.
Brenik
Во-первых, прививка уже делает Вас больным
Вы когда-нибудь замечали, как вакцинированные дети заболевают практически сразу после вакцинации? Это происходит из-за того, что в их тела вводят вирус гриппа. Таким образом, вместо того, чтобы повышать иммунитет, вакцина делает тело человека более чувствительным к вирусу. В результате получается, что после вакцинации люди заболевают гриппом, что является результатом снижения иммунитета.
Вакцина против гриппа содержит также опасные вещества, например, ртуть
Фармацевтическая промышленность, медицинские эксперты и СМИ откровенно говорят нам, что вакцина против гриппа содержит штаммы вируса гриппа. Что они вряд ли раскроют, так это длинный список других веществ, которые содержатся в вакцине. Сегодня известным фактом является наличие в вакцине ртути, тяжелых металлов, заведомо опасных для здоровья человека. Отравление ртутью может вызвать депрессию, ухудшение памяти, сердечнососудистые заболевания, проблемы с дыханием, синдром дефицита внимания, проблемы в полости рта, проблемы с пищеварением и другие серьезные проблемы со здоровьем.
Прививка от гриппа может вызвать болезнь Альцгеймера
Свидетельства показывают, что вакцины от гриппа могут вызывать болезнь Альцгеймера. Исследование, проведенное доктором Хью Фуденбергом, ведущим специалистом по иммуногенетике, показывает, что у тех, кто последовательно получает вакцину против гриппа, увеличивается риск заболевания болезнью Альцгеймера в 10 раз. Фуденберг считает, что это связано с токсичным сочетанием алюминия и ртути в вакцине. Кроме того, введение вируса гриппа пожилому человеку (который с возрастом, естественно, имеет более слабую иммунную систему) только увеличит восприимчивость человека к более серьезным заболеваниям.
Те люди, которые толкают людей делать прививки, каждый год зарабатывают на этом миллиарды
В августе 1999 года Комитет по правительственной реформе инициировал расследование в Федеральном законе о вакцинации. Исследование было направлено на поиски возможных проблем и пересечения интересов между Министерством по контролю еды и медикаментов и Центром по контролю и профилактике заболеваний. Следствие пришло к выводу, что многие лица, работающие в двух ключевых консультативных комитетах, имели финансовые связи с фармацевтическими компаниями, которые производят вакцины. Часто этим людям было отказано в участии в обсуждениях, которые велись вокруг вынесения рекомендаций о лицензировании вакцин и добавления вакцины в календарь прививок детей. Это само по себе создает серьезные сомнения относительно того, насколько эффективными вакцины от гриппа на самом деле.
Отсутствие настоящих доказательств о том, что дети получают пользу от прививки
51 исследование с участием 260 000 детей в возрасте от 6 до 23 месяцев установило, что нет никаких доказательств того, что вакцина от гриппа более эффективна, чем плацебо. Кроме того, прививка от гриппа защищает только от определенных штаммов вируса. Это означает, что Вы можете легко заболеть гриппом, если Вы входите в контакт с другим штаммом вируса.
Вы становитесь еще более беззащитными перед пневмонией и другими инфекционными болезнями
Для людей со слабой иммунной системой, инъекция штаммов вируса гриппа может иметь разрушительные последствия. Если Ваше тело уже борется с вирусом или у Вас просто слабый иммунитет, вакцина может создать опасность заражения гриппом с более сильными симптомами, или, что еще хуже, Вы можете заболеть пневмонией и другими инфекционными заболеваниями.
Сосудистые нарушения
Медицинские исследования показывают: прививки от гриппа повышают риск воспаления сосудов. Симптомы включают лихорадку, боли в челюсти, боли в мышцах, боли и скованность в шее, предплечье, боли в плечах и бедрах, головные боли.
Дети в возрасте до 1 года находятся в опасности
Дети в возрасте до 1 года очень уязвимы к нейротоксическим нарушениям чувствительного нервного центра головного мозга и центральной нервной системы. Первый тур вакцинации против гриппа вводится в возрасте 6 месяцев. Ребенок младше 1 года нуждается в достаточной защите, чтобы оградить себя от преждевременного повреждения гематоэнцефалического барьера в мозге.
Увеличивается риск нарколепсии
Были десятки зарегистрированных случаев детей в 12 разных странах, у которых развилась нарколепсия (хроническое расстройство сна) после получения вакцины против гриппа. В исследовании, которое проходило в период с октября 2009 года по декабрь 2011 года, сравнивали 3,3 миллиона вакцинированных шведов с 2,5 миллионами, которые не были привиты. Риск оказался самым высоким среди молодых людей, которые приняли вакцину. Для лиц моложе 21 года риск заболеть нарколепсией был в три раза выше.
Ослабление иммунологической реакции
Приблизительно тысячи опубликованных журнальных статей по медицине показывают, что вакцина против гриппа может привести к вредным иммунологическим реакциям и множеству других инфекций. Кроме того, недостаточность иммунологических реакций только снижает способность человека бороться с болезнями, с которыми вакцина должна защищать в первую очередь.
Серьезные неврологические расстройства
Доказательства сейчас говорят о том, что составные части прививки от гриппа могут вызвать серьезные неврологические расстройства. В 1976 году значительное число тех, кто получил вакцины против гриппа, приобрели синдром Гийена-Барре — расстройство, характеризующееся долговременным поражением нервной системы и даже параличом. Вакцина против гриппа может содержать много вредных веществ, включая слабительное, ртуть, формальдегид и штаммы живого вируса гриппа.
Представители общества защиты прав пациентов "За здоровье и безопасность" обвинили чиновников из Роспотребнадзора в сокрытии достоверной информации как о качестве самой вакцины, так и о количестве официально зарегистрированных случаев аллергической реакции на препарат.
Ситуация усугубилась тем, что главный санитарный врач РФ Геннадий Онищенко отсутствовал на пресс-конференции, несмотря на обещания организаторов, и это немало задело общественников и врачей, у которых накопилось к нему множество вопросов. Вместо Г.Онищенко на вопросы отвечали первый заместитель генерального директора компании "Петровакс Фарм", разработчик вакцины "Гриппол" Н.Пучкова, заместитель директора ГНЦ "Институт иммунологии" ФМБА МЗ РФ Н.Ильина и заведующий лабораторией стандартизации Государственного НИИ стандартизации и контроля медицинских биологических препаратов имени Л.А.Тарасевича Н.Озерецковский.
Известно, что второй год подряд кампания по вакцинации населения сопровождается тревожными сообщениями о том, что после прививки десятки человек, в основном детей, оказываются в больнице. Так, например, в минувшем году "Гриппол" был запрещен к применению в ряде регионов страны в связи с тем, что сразу 70 школьников Ставрополья были госпитализированы после вакцинации этим препаратом. Тем не менее, и в этом году "Гриппол" был массово закуплен для вакцинации в рамках проекта "Здоровье". Почти сразу же после начала прививочной кампании в больнице оказалось 15 школьников из Екатеринбурга, а еще несколько десятков человек получили различные осложнения. Аналогичные случаи были отмечены во многих регионах страны.
Н.Ильина отметила на пресс-конференции, что чаще всего причиной нежелательных реакций или осложнений является неграмотное проведение вакцинации, а не сама вакцина, хотя еще год назад, после госпитализации ставропольских школьников, Н.Озерецковский сам заявлял, что причиной резкого ухудшения самочувствия детей стала противогриппозная вакцина "Гриппол".
Несмотря на то, что случаи аллергических реакций получили широкую огласку в прессе, участники пресс-конференции ни словом не обмолвились о том, что по официальной версии послужило причиной прошлогодней вспышки аллергических реакций на "Гриппол". По данным Н.Озерецковского, за все время вакцинации этого сезона (а иммунизировано в этом году было 25 миллионов человек) официально зарегистрировано только два случая аллергических реакций на вакцину - в Республике Марий-Эл и в Красноярском крае.
Это тем более странно, потому что за рубежом ежегодно регистрируется более 90 тысяч случаев аллергических реакций на вакцины ведущих мировых производителей. У нас же, вероятно, официальная статистика старается умалчивать о подобных осложнениях.
Представители общества защиты прав пациентов сослались на данные Общественного экологического совета по Санкт-Петербургу и Ленобласти, проводившего с 24 января по 4 февраля горячую линию по вопросам вакцинации от гриппа. За две недели работы сюда обратилось свыше 200 человек.
Выяснилось, что аллергии пациентов на вакцину выражались в таких тяжелых формах, как повышение температуры, трахеит, отеки, боли в суставах, стоматит, частичная потеря слуха, гнойный отит и др. Опрошенные экологами эксперты не исключили, что причиной таких реакций могло стать основное действующее вещество вакцины "Гриппол" - иммуномодулятор "Полиоксидоний".
Н.Пучкова подчеркнула, что после проведения клинических испытаний в 1997-1999гг. и получения патента состав "Гриппола" не подвергался никаким химическим изменениям, однако профессор, академик Петровской АН Александр Смородинцев опроверг ее слова, предоставив фармакопейные документы и патенты за 1997 и 2001гг. на препарат, где указано, что молекулярная масса "Полиоксидония" подвергалась изменению. Из этого следует, что в 2004г. на рынке появилась совершенно новая вакцина на основе иммуномодулятора "Полиоксидония", нежели запатентованная в 1997г., и этот препарат не прошел всех необходимых государственных испытаний на предмет безвредности для человека.
Судя по всему, представители общественности изначально не очень верили в то, что на пресс-конференции, посвященной "Грипполу", им предоставят полную информацию и ответят на все острые вопросы. Представители Общества защиты прав пациентов "За здоровье и безопасность" перед началом мероприятия организовали пикет и раздачу листовок, в которых говорилось, что "клинические испытания "Гриппола" проводятся сейчас на живых людях", и высказывали требования остановить вакцинацию непроверенными вакцинами.
"Мы не доверяем коррумпированным российским специалистам и поэтому требуем провести независимую международную экспертизу вакцины "Гриппол" с привлечением специалистов из всемирной организации здравоохранения", - заявляют общественники. Они намерены также потребовать от чиновников обеспечить всем пострадавшим от некачественной прививки врачебную помощь и материальную компенсацию в 100 минимальных окладов, как это предусмотрено в федеральном законе "Об иммунопрофилактике".
Каждый год, в преддверии нового эпидемического сезона, стартует массовая бесплатная вакцинация населения от гриппа — каждый желающий может наведаться в ближайшую поликлинику и абсолютно бесплатно защититься от надвигающейся эпидемии. Впрочем, ажиотажа в кабинетах вакцино-профилактики не наблюдается никогда — большинство либо боится побочных эффектов, либо считает прививку бесполезной. Давайте разберём все за и против и решим — вредно ли делать прививку от гриппа или нет?
Самая распространённая причина по которой люди отказываются от прививки — боязнь побочных эффектов, аллергии, плохого самочувствия и даже возможности заболеть из-за прививки. Многие уверены в том, что вакцины и вовсе попросту не эффективны, так что и тратить на них время смысла нет. Давайте попробуем разобраться — есть ли хоть какая-то почва и основания у этих опасений.
Начнём с того, что прививка от гриппа действительно не панацея от любых простудных заболеваний, с чем видимо и связан миф о её неэффективности. Около 200 видов респираторных вирусов (риновирусы, аденовирусы, респираторно-синцитиальные вирусы и др.), вызывают гриппоподобные заболевания у человека, но не имеют отношения к вирусам гриппа. Против них не существует вакцин — число слишком велико, как и постоянная изменчивость. Хотя активные изыскания в этом направлении ведутся по всему миру — изобретение вакцины от всех ОРВИ сделает изобретателя мультимиллиардером и сулит не менее чем Нобелевскую премию.
Для чего же тогда нужна прививка от гриппа? По оценкам ВОЗ, от всех вариантов вируса в мире ежегодно умирают от 250 до 500 тыс. человек во время сезонных эпидемий (большинство из них старше 65 лет, но немалую долю составляют и дети), в отдельные годы число смертей может достигать миллиона. По этой причине, необходимость ежегодного вакцинирования в группах риска — а это дети до 18 лет, взрослые от 60-65 и беременные женщины — не подвергается сомнению нигде в мире, даже не смотря на то, что прививка не даёт полной защиты от заболевания.
Что касается побочных эффектов, то аа многие годы массового использования и обширных тестов не было выявлено каких-либо действительно серьёзных побочных эффектов от применения прививки у здоровых людей.
Вакцины ежегодно вкалываются миллионам и до сих пор не было получено ни одного случая каких-либо нежелательных серьёзных реакций или смерти. К примеру, прививку от гриппа можно делать в один день хоть с пятью другими прививками — от клещевого энцефалита, БЦЖ — и никаких проблем всё равно не возникнет — чаще всего пациенты жалуются на проходящую головную боль и лёгкий подъём температуры тела.
Однако, стоит понимать, что если бы от прививки от гриппа случилось бы что-то плохое хоть с одним ребёнком — это был бы грандиозный скандал, отзыв вакцин и миллиардные убытки производителей. Именно ради того чтобы избежать таких последствий и проводятся обширные и очень дорогие многолетние тестирования — каждая вакцина апробируется на тысячах добровольцев, перед началом использования. И только после получения абсолютной гарантии безопасности ей дают добро. Ну а многолетняя практика лишь укрепляет полную уверенность медицинского сообщества в абсолютной безопасности прививок от гриппа.
Задолго до наступления нового осенне-зимнего сезона, в 120 центрах ВОЗ по всему миру уже кипит работа над той самой прививкой, которую в скором будущем вы сможете получить в ближайшей поликлинике или частном медецинском центре.
Специалисты изучают поведение вируса, который отличается необыкновенной изменчивостью — он может как резко менять свой геном, так и плавно модифицировать его с течением эпидемии. И всё это он делает ради одной цели — избежать цепких лап нашей иммунной системы.
И здесь мы можем выделить главное ЗА прививки от гриппа — даже в самые худшие годы, когда предсказание оказывалось не слишком верным, эффективность вакцины оказывалась на уровне 50%.
В самые удачные годы, эффективности прививки от гриппа доходит до 75%.
С учётом того, что ежегодно от гриппа и его осложнений умирает от 250 тысяч до миллиона человек в годы пандемий, даже эффективность 50%-75% — отличный аргумент ЗА прививку. 100% защиты она не даёт, но все возможные риски снижает ощутимо.
Особенно эффективна прививка среди маленьких детей и пожилых людей. Этим категориям населения вакцина буквально спасает жизни. Например, среди пациентов старше 65 лет смертность от осложнений гриппа снижается вдвое.
Что же о людях среднего возраста? Вы находитесь в группе риска, если регулярно передвигаетесь на общественном транспорте, работает в большом коллективе или с большим количеством клиентов — Грипп распространяется почти молниеносно — заболевший человек начинает распространять вирус едва ли не с первого дня заражения.
К примеру, заболевший чихнул, прикрыв рот рукой, как полагается по этикету, и все частички слюней с огромным количеством вирулентных частиц оказались на ладони. Далее он пожимает вам руку. а вы, скажем, автоматически потираете нос — и вирус уже на вашей слизистой. Прививка от гриппа в такой ситуации даст иммунитету отличную фору — в крови уже будут антигены и организм сможет немедленно начать войну против вируса. Очень часто заболевание всё равно начинается, но благодаря этой форе протекает значительно легче и быстрее, с меньшими рисками на развитие осложнений.
Организм который не имеет антигенов сможет отреагировать на чужаков только спустя некоторое время, что даст вирусу достаточно времени на то, чтобы показать свои худшие черты, включая угнетение иммунитета. Это косвенно поможет избежать заражения другими респираторными заболеваниями. Именно поэтому прививка от гриппа хоть и не даёт 100% защиты, но способна значительно упростить жизнь и сократить время потраченное на больничные.
Ещё одно ЗА — привитый человек, за счёт сокращённого времени протекания болезни, менее вирулентен, то есть с меньшей вероятностью заразит своих родных, друзей и коллег. Согласитесь. тоже весомый аргумент ЗА.
Будьте здоровы и не болейте гриппом!.
25 сентября 2019
- 31305
- 26,0
- 27
- 5



Спонсором приза зрительских симпатий выступила компания BioVitrum.
Мутации и вариации
Известно три разновидности вируса гриппа, опасных для человека:
- тип А (Alphainfluenzavirus) — наиболее подвержен мутациям и является постоянной головной болью Всемирной организации здравоохранения (ВОЗ);
- тип В (Betainfluenzavirus) — более стабилен, но все же может видоизменяться;
- тип С (Gammainfluenzavirus) — наиболее стабилен, поэтому к нему вырабатывается длительный иммунитет. Эпидемичных вспышек не дает, чаще всего приводит к нетяжелому заболеванию у детей.
Если бы все типы вируса гриппа были похожи на тип С, больших проблем с ними не было. Однако тип А постоянно мутирует, поэтому довольно часто появляются его новые вариации (штаммы), с которыми наша иммунная система еще не знакома [2]. Из-за этой изменчивости классификация вирусов гриппа достаточно сложная: внутри каждого типа существуют подтипы (в случае с типом В — линии), в которые объединяют штаммы вируса. Причем, штаммы подтипов могут быть как родственными (то есть эволюционно недалеко ушедшими друг от друга), так и непохожими.
Причем в случае с беременными женщинами риск касается не только будущей мамы, но и ее ребенка: грипп во время беременности более чем в 7 раз повышает риск госпитализации, а также может привести к преждевременным родам (около 30% случаев), мертворождению и малому весу при рождении [2], [6]. Поэтому во многих странах мира (США, Великобритания, Австралия, Италия) беременным рекомендована вакцинация против гриппа. Делают это по двум причинам:
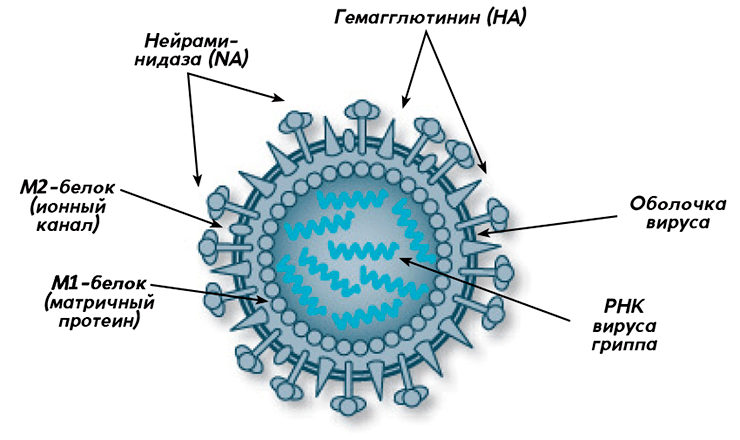
Рисунок 1. Строение вируса гриппа (типы А и В)
Когда лучше сделать прививку?
Вакцинация против гриппа — это ежегодная прививка , которая защищает от трех или четырех наиболее распространенных в данной местности штаммов вируса. Это значит, что каждый год на основании рекомендаций ВОЗ и региональной ситуации национальные комитеты по контролю над гриппом составляют рекомендации антигенного состава будущей вакцины [15], [16]. Однако чаще всего эти рекомендации совпадают с рекомендациями ВОЗ, которые публикуются отдельно для северного и южного полушарий.
Большинству людей прививают одну дозу вакцины, однако детям от шести месяцев до двух лет (и до девяти лет в случае их первой вакцинации [17]) рекомендованы две дозы с минимальным интервалом в один месяц. Исследования показывают, что в этом случае эффективность вакцинации увеличивается [18], [2].
Состав противогриппозных вакцин все время меняется: например, в сезоне 2019–2020 были заменены оба штамма вируса типа А, и в итоге в четырехкомпонентную вакцину вошли:
- A/Brisbane/02/2018 (H1N1);
- A/Kansas/14/2017 (H3N2);
- B/Colorado/06/2017 (линия B/Victoria/2/87);
- B/Phuket/3073/2013 (линия B/Yamagata/16/88).
В трехкомпонентную вакцину, соответственно, рекомендовано включить первые три штамма вируса [16]. Однако бывает и так, что каждый год в составе вакцин повторяется название одного из штаммов. Значит ли это, что постоянно прививают одно и то же? Нет, даже в этом случае штаммы могут существенно различаться, в том числе и по генам, не входящим в классификацию.
Как долго длится иммунитет после вакцинации и имеет ли он пролонгированный эффект на будущий год? К сожалению, эффективность прививок против гриппа недолговечна. Она зависит от времени, прошедшего с момента прививки и штамма вируса: в среднем, считается, что защита снижается примерно на 7% в месяц для H3N2 и штаммов линии В и на 6–11% — для H1N1 [17]. Конечно, скорость и степень снижения могут различаться, но эффективной защиты, скорее всего, хватает на год [11].
Как выбирают штаммы и почему четыре лучше трех?
В течение всего года специалисты NICs анализируют циркулирующие штаммы вирусов на основании лабораторных анализов пациентов с респираторными заболеваниями, выделяют из общей массы пробы с вирусом гриппа и выбирают подходящих кандидатов для дальнейшего изучения в одном из пяти центров ВОЗ (WHO CCs) [19]. Отбор идет по принципу типичности вируса для данного региона и новизне, которую определяют по его реакции с антителами из набора ВОЗ. Дальнейшая работа осуществляется уже в центрах ВОЗ, где штаммы культивируют, анализируют, сравнивают между собой, составляют карты антигенности, строят математические модели и в итоге на основании всех этих данных выбирают претендентов в состав вакцины [19]. Как происходит этот процесс и сколько времени занимает каждая стадия, показано на рисунке 2.
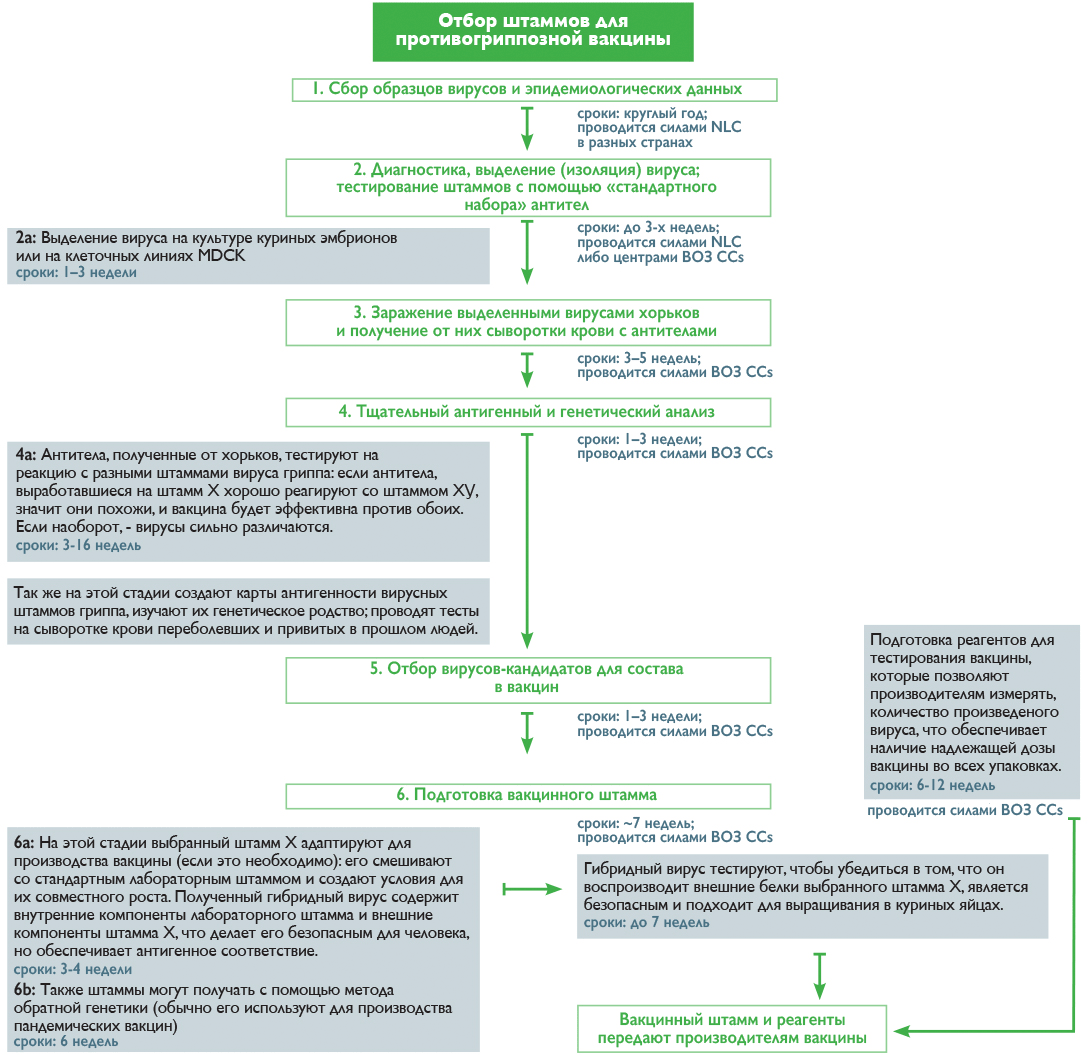
Рисунок 2. Процесс отбора штаммов для противогриппозной вакцины
И наконец, дважды в год проходят Сезонные совещания ВОЗ, посвященные составам противогриппозных вакцин (Seasonal influenza vaccine composition meeting), на которых объявляют рекомендации для будущего сезона: в феврале — для северного полушария, в сентябре — для южного. Как только составы обнародованы, и производители получают вакцинные штаммы, запускается процесс производства, на который уходит около полугода (видео 1). Однако ошибки в планировании могут задержать весь цикл, что скажется на количестве произведенной вакцины или на сроках ее поставки.
Видео 1. Производство противогриппозных вакцин
Почему все-таки четырехкомпонентная вакцина лучше трехкомпонентной, если циркулирующих штаммов гораздо больше? Все дело в линии В, вирусы которой обычно циркулируют вместе, но в разных пропорциях [3], поэтому в случае с вакцинами, состоящими из трех компонентов, штамм линии В всегда является компромиссным вариантом. Экспертам ВОЗ приходится выбирать большее из двух зол, но так как невозможно точно предсказать ситуацию, которая будет наблюдаться через восемь месяцев, периодически случаются ошибки, сказывающиеся на эффективности вакцины. Например, в сезоне 2017–2018 она оказалась ниже ожидаемой, так как ВОЗ прогадала со штаммом вируса типа В, предположив, что доминировать будет линия Victoria, а оказалось — Yamagata [20]. Кроме того, уже не первый год наблюдается низкая эффективность вакцины в отношении штамма H3N2. Точная причина неизвестна, но существует несколько предположений:
- Адаптация штамма во время производства может приводить к некоторым изменениям (антигенному несоответствию), и иммунитет развивается уже к новому штамму, который отличается от циркулирующего.
- Циркулирующие штаммы подтипа H3N2 меняются быстрее, чем другие — им хватает полугода (то есть времени, прошедшего с момента объявления рекомендаций ВОЗ), чтобы измениться и стать менее похожим на вакцинный штамм.
- Стандартной дозы, содержащейся в вакцине, может быть недостаточно для эффективной защиты [18], [21].
Какой должна быть идеальная вакцина?
Вакцины против гриппа бывают живыми (интраназальные вакцины, применяются редко) и инактивированными. Современные инактивированные делятся на нескольких категорий:
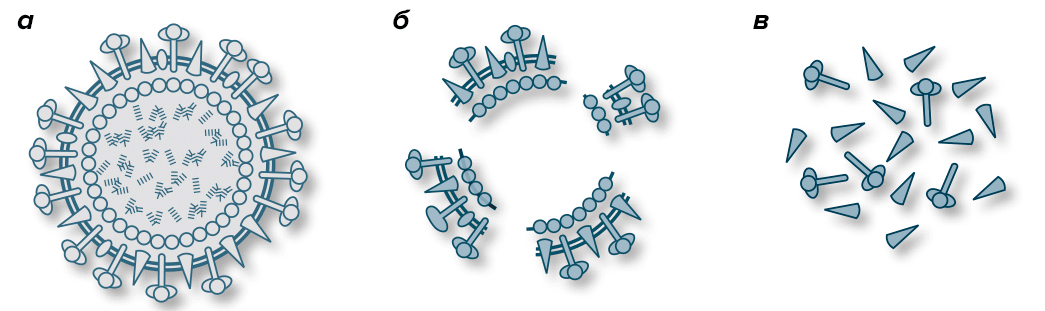
Рисунок 3. Виды антигенов инактивированных вакцин. а — Инактивированный вирусный вирион в цельновирионной вакцине. б — Расщепленный инактивированный вирион в сплит-вакцине. в — Частички антигена в субъединичной вакцине.
Все вышеперечисленные вакцины являются вакцинами против сезонного гриппа .
В отдельную группу выделяют препандемические и пандемические вакцины. Их производят в случае возникновения угрозы пандемии. Препандемические (зоонозные) состоят из штамма зарождающегося вируса животного происхождения, который, по мнению экспертов, обладает пандемическим потенциалом, пандемические — из штамма, вызвавшего пандемию (такие вакцины появляются на волне заболеваемости) [15].
Однако выбрать штаммы для состава — лишь полдела. Главное, чтобы вакцина была эффективной. Для этого существуют определенные критерии.
Во-вторых, существуют требования к титрам антител после вакцинации (в том числе и для вакцин с адъювантами), которые указаны в таблице 1.
| Показатель | Люди от 18 до 60 лет | Люди старше 60 лет |
|---|---|---|
| 1. Кратность нарастания среднего геометрического титра антител после вакцинации (GMT increase) | 2,5 раза | 2 раза |
| 2. Уровень сероконверсии * (процент привитых с нарастанием титра антител минимум в четыре раза по сравнению с исходым) | 40% | 30% |
| 3. Уровень серопротекции (число лиц с защитным титром) ** | 70% | 60% |
| * — В тестах, измеряющих ингибирование гемагглютинина (HI), сероконверсия соответствует отрицательной сыворотке до вакцинации (HI | ||
Для сезонных вакцин необязательно соблюдение всех трех условий; соответствие всем требованиям необходимо только для пандемических [24]. Мало того, сейчас титр HI ≥ 1:40 уже не считается надежным фактором для определения эффективности защиты (50–70% против клинических симптомов гриппа), так как уровни защиты могут варьировать в зависимости от индивидуальных характеристик, групп населения, возрастных групп и даже от типа вакцины [25].
В-третьих, есть отдельные требования к вакцинам, содержащим адъюванты:
- Совместимость адъюванта с антигенными компонентами вакцины.
- Доказательство последовательной связи адъюванта с вакцинными антигенами во время производства и в течение срока годности.
- Данные о влиянии адъюванта на эффективность вакцины.
- Биохимическая чистота адъюванта [23].
Если все это суммировать, то идеальная вакцина должна быть безопасной (низкореактогенной ), содержать 15 мкг гемагглютинина на дозу, вызывать определенные уровни титров антител у привитых в зависимости от их возраста (при этом количество эффективно привитых должно быть не менее 70% среди взрослого населения до 60 лет). Если же вакцина содержит адъювант, он должен быть безопасным, связанным с антигенами и вызывать иммунный ответ в соответствии со строгими стандартами.
Что касается безопасности, то благодаря широкому использованию сплит- и субъединичных вакцин, прививки против гриппа демонстрируют низкую реактогенность. В основном наблюдаются местные реакции (у 10–64 привитых из 100) и повышение температуры (чаще всего у детей: 12 из 100 привитых) [26].
В противопоказаниях к вакцинам против гриппа указано, что их нельзя прививать людям, у которых есть аллергические реакции на любой из компонентов, в том числе и на белок куриного яйца [27]. Однако в международной практике людей с аллергией на куриный белок совершенно спокойно прививают как против гриппа, так и против кори, краснухи и паротита, хотя вирусы для этих вакцин выращивают с использованием куриных эмбрионов. Вакцинации аллергиков дали зеленый свет после серии исследований [28–30], в которых изучали реактогенность у людей с аллергическими реакциями на куриный белок: в итоге эти вакцины признали безопасными, и теперь прививают даже людям с анафилактической реакцией на куриный белок (единственное, таких пациентов нельзя прививать в аптеках или школах, как это делают в некоторых странах — только в медицинских центрах, где есть противошоковые медикаменты).
Во время производства вакцины клеточную культуру подвергают сериям центрифугирований и ультрафильтраций, которые позволяют отделить вирусные частицы от остальных белков. Конечно, эта технология не идеальна, но даже если в препарат вдруг что-то и попадает, то лишь следовые количества овальбумина — основного белка куриного яйца: ≤ 1 мкг на 0,5 мл дозы инактивированной и 0,24 мкг на 0,2 мл дозы живой вакцины [31]. Поэтому основным противопоказанием для вакцинации против гриппа являются только тяжелые реакции на введение этих вакцин в прошлом (реакция на предыдущую дозу и аллергия на куриный белок не всегда связаны между собой: человек мог отреагировать на другой компонент, например, на неомицин) [27], [31].
Чем же прививаться?
Это вопрос, который волнует многих. В России прививают следующими вакцинами:
Муки выбора
Но, честно говоря, таких исследований единицы, поэтому выводы приходится делать по косвенным данным — официальной статистике заболеваемости гриппом в зависимости от количества привитых в нашей стране (рис. 4).
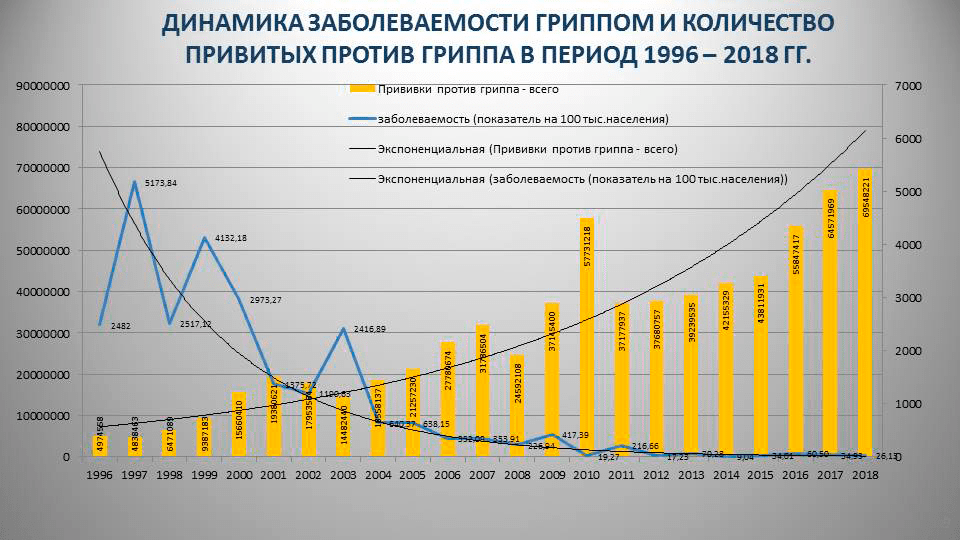
Рисунок 4. Заболеваемость гриппом и количество привитых против гриппа в России за 1996–2018 годы
Автор благодарит врача-биофизика Кирилла Скрипкина за помощь в подготовке материала.
Читайте также:


